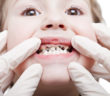
Si vous avez utilisé des scanners intra-oraux, vous avez peut-être déjà constaté leurs commodités et les avantages de les utiliser dans les processus de traitement clinique. En plus de leur facilité d’utilisation, voici quelques éléments intéressants qui pourraient apporter des avantages globaux à vos actes cliniques grâce au scanner intra-oral. Pour améliorer votre exercice avec un scanner intraoral, veuillez trouver plus d’informations ici. Fournir une expérience de soin positive aux enfants avec un petit embout sur le scanner intraoral. Si certains adultes se sentent mal à l’aise lors du traitement des empreintes, il est a fortiori encore plus difficile pour…

L’ESSENTIEL DU FEED BACK AU CABINET DENTAIRE
Qu’il soit positif ou négatif, le feedback demeure un outil essentiel pour insuffler à votre cabinet une dynamique d’amélioration continue.…

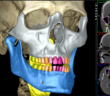
Le flux numérique chez l’édenté complet en mise en charge immédiate
La prise en charge de patients nécessitants des réhabilitations complètes implanto-portées constituent un réel défi tant par l’accompagnement psychologique du…
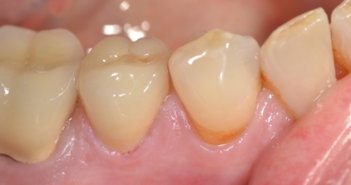
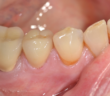
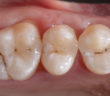
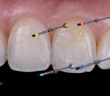
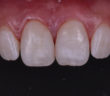
LE POINT DE CONTACT EN PROTHÈSE UN POINT CLÉ POUR L’ESTHÉTIQUE ET LA FONCTION
POINT DE CONTACT INTERPROXIMAL EN ZONE ESTHÉTIQUE POINT DE CONTACT INTERPROXIMAL ET ESTHÉTIQUE GINGIVALE EN SECTEUR ANTÉRIEUR L’esthétique gingivale en…

L’ESSENTIEL DU FEED BACK AU CABINET DENTAIRE
Qu’il soit positif ou négatif, le feedback demeure un outil essentiel pour insuffler à votre cabinet une dynamique d’amélioration continue.…

LE POINT DE CONTACT EN PROTHÈSE UN POINT CLÉ POUR L’ESTHÉTIQUE ET LA FONCTION
POINT DE CONTACT INTERPROXIMAL EN ZONE ESTHÉTIQUE POINT DE CONTACT INTERPROXIMAL ET ESTHÉTIQUE GINGIVALE EN SECTEUR ANTÉRIEUR L’esthétique gingivale en…
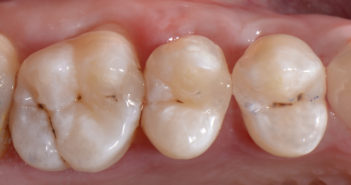
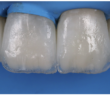
TRAITER SANS ENDOMMAGER
INTRODUCTION L’objectif des soins que nous réalisons est la reconstitution des tissus lésés que ce soit par traumatismes, fractures ou…
Vidéos récentes
Nette évolution du soin interdentaire chez les Français
Une étude récente initiée par GUM, a exploré les habitudes des Français concernant les soins dentaires, avec un focus particulier…

UNE INTELLIGENCE ARTIFICIELLE LAURÉATE AUX EXAMENS DENTAIRES !
Une étude récente menée à Hong Kong a exploré l’impact de l’intelligence artificielle (IA) générative, notamment ChatGPT, sur la formation…

SPS fait le bilan annuel de son Numéro vert : toujours de plus en plus d’appels !
Depuis la création du numéro vert SPS (Soins aux Professionnels de Santé), le nombre d’appelants a augmenté de 96 %…

Nette évolution du soin interdentaire chez les Français
Une étude récente initiée par GUM, a exploré les habitudes des Français concernant les soins dentaires, avec un focus particulier…
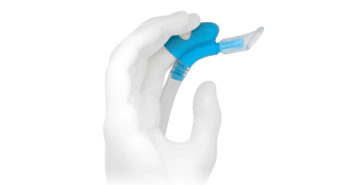
AUTONOMIE ET ERGONOMIE AVEC L’ERGOFINGER® DE WAM
Autonomie et ergonomie avec l’ErgoFinger® de Wam L’ErgoFinger® est un dispositif d’aspiration dentaire innovant conçu pour être fixé au doigt…
SERAIT-IL BIENTÔT POSSIBLE DE FAIRE REPOUSSER LES DENTS ?
Peut-être, d’après une étude menée par des chercheurs japonais. Comme le rapporte The New York Post, un nouveau médicament pourrait faire…
Trois moyens simples de changer la perception de votre patient sur votre cabinet grâce au scanner intra-oral.
Si vous avez utilisé des scanners intra-oraux, vous avez peut-être déjà constaté leurs commodités et les avantages de les utiliser…