La demande d’une amélioration de la qualité du sourire, qu’elle soit ponctuelle ou qu’elle s’inscrive dans le cadre d’une réhabilitation esthétique globale, se rencontre chaque jour et de façon croissante dans nos cabinets. Nos patients sont de plus en plus exigeants et sensibles aux moindres détails car ils connaissent les possibilités offertes aujourd’hui par les traitements de dentisterie esthétique.
La dentisterie moderne exige donc des connaissances nouvelles mais également des technologies nouvelles pour répondre à l’attente de nos patients. La thérapeutique laser-assistée, bien que décriée il y a encore quelques années, est en train de s’imposer progressivement comme un des nouveaux standards de cette dentisterie moderne. En effet, comme nous le verrons, les preuves scientifiques sont nombreuses et les protocoles, rigoureux et sûrs, bien détaillés. En outre, cette technologie et les nouveaux concepts qui en découlent répondent parfaitement aux impératifs biologiques actuels (dentisterie à minima, préservation tissulaire maximale …). Elle s’inscrit parfaitement dans le concept de « gradient thérapeutique » décrit par Gil Tirlet et Jean-Pierre Attal, à savoir une dentisterie permettant la plus grande conservation tissulaire possible.
Laser et éclaircissement dentaire
peuvent être utilisées pour accélérer l’éclaircissement : les lumières incohérentes (LED, lampes halogènes, plasma, UV) ou cohérentes (lasers). Le processus d’activation du gel d’éclaircissement est une réaction photo-chimique conduisant à la transformation, sous l’effet de la chaleur, du peroxyde d’hydrogène en radicaux libres, qui vont interagir avec les chromophores responsables de la couleur de la dent. Il existe un seul laser totalement fiable et non iatrogène utilisé pour l’éclaircissement dentaire : le laser KTP (K Ti O PO4 : Oxyphosphate de Titane Potassium ; l = 532nm) en association avec le gel « Smart Bleach ».
C’est un laser de longueur d’onde 532nm qui émet dans le vert.
Le laser est utilisé, similairement aux autres sources lumineuses, comme activateur du produit d’éclaircissement, par élévation thermique du gel.
par élévation thermique du gel. L’effet photo-chimique issu du rayonnement laser a 2 avantages par rapport aux autres sources lumineuses :
- Il permet une production plus importante de radicaux libres que lors de l’activation thermique ordinaire du peroxyde d’hydrogène. En effet, le rayonnement est quasiment intégralement absorbé dans le gel. Le gel devient très basique sous l’effet du rayonnement (pH 9,5 – 10) et le pourcentage de radicaux perhydroxyles est ainsi beaucoup plus important que le pourcentage de radicaux oxygénés. Les radicaux perhydroxyles sont deux fois plus actifs que les radicaux oxygénés, ce qui améliore l’effet de l’éclaircissement (notamment dans les cas difficiles de dents dyschromiées par la prise de tétracyclines)
- Nous pouvons contrôler de manière extrêmement précise la quantité d’énergie délivrée sur chaque dent (en faisant varier les paramètres en fonction de la taille de la dent) afin d’éliminer tout effet secondaire. Souvent, avec les lampes conventionnelles, l’éclaircissement est suivi de processus douloureux dus à des photo-bio-modifications physiologiques et physiques de la pulpe, en particulier l’augmentation de la température de celle-ci.
De nombreuses études récentes ont validé l’efficacité du laser KTP et son innocuité sur les tissus dentaires (dont une élévation thermique dans la pulpe très faible, de l’ordre de 1°C).
La procédure est identique à celle utilisée avec n’importe quel type de source lumineuse. Seuls les paramètres, et la possibilité de les régler en fonction du type de dent, varient.
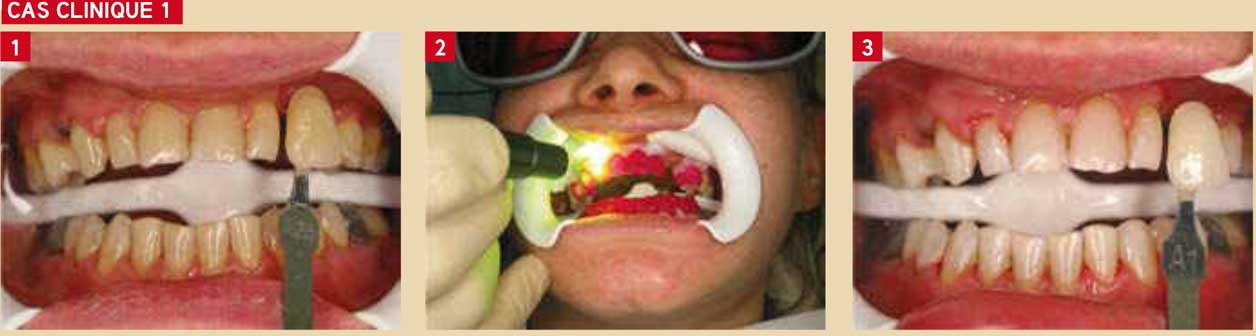
Fig. 1 : situation initiale Fig. 2 : vue en cours de traitement : le laser est appliqué sur chaque dent pendant 10 s Fig. 3 : vue finale ; un gel à base de fluor est appliqué pendant 10 min sur les dents et le traitement
Cette technique au fauteuil doit cependant être complétée par le port de gouttières afin de prolonger et stabiliser le résultat dans le temps (que l’on utilise le laser ou non). Le laser KTP, associé à un gel à 35 % de peroxyde de carbamide est aujourd’hui la seule source lumineuse qui n’entrainera pas d’effets secondaires (même réversibles) sur la pulpe.
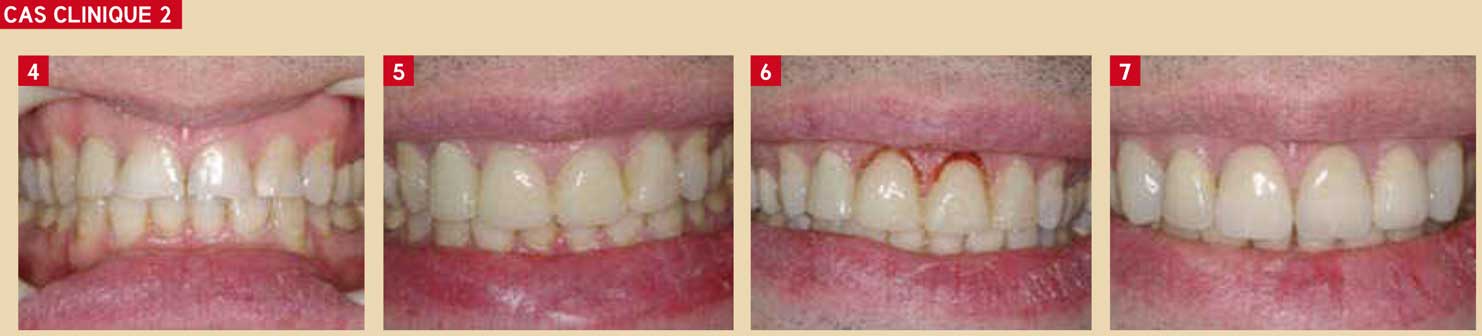
Fig. 4 : le patient n’est pas satisfait par son sourire : ses dents sont « petites et carrées ». Il souhaite une réhabilitation du secteur antérieur maxillaire. Le choix se porte sur la réalisation de facettes de 13 à 23, et d’une couronne tout céramique sur 12. Le patient découvre ses gencives lors du sourire au niveau de 11 et 21. On décide de procéder à un allongement de couronne clinique sur 11 et 21 afin de faire ressortir les incisives centrales. Fig. 5 : mock-up réalisé de 12 à 22, sur les dents non préparées, à partir d’un wax-up. Cela permet d‘évaluer la longueur des incisives. Noter la taille des incisives centrales, insuffisante, et la présence de gencive visible. Fig. 6 : plastie gingivale au laser C02. 11 et 21 ont une taille idéale et la situation gingivale est améliorée. Fig. 7 : situtation finale. L’équilibre entre les dents et les tissus mous est retrouvé.
Laser et aménagement de la ligne du sourire
Lors d’une réhabilitation du sourire, la réussite du traitement va, en partie, dépendre de l’harmonie entre les dents et les tissus mous, au repos et lors du sourire. L’analyse de l’environnement gingival (position de la ligne du sourire, plan esthétique, alignement et forme des collets, présence de trous noirs, crêtes édentée…) est aussi importante que l’analyse de la composition dentaire (JC Paris). Nous sommes donc souvent amenés, lors de réhabilitations esthétiques, à devoir modifier l’architecture gingivale ou muqueuse pour optimiser le résultat esthétique. Cependant, il est parfois difficile de faire accepter au patient une intervention chirurgicale souvent lourde et douloureuse pour réaménager les tissus mous (élongations coronaires antérieures, plasties gingivales ou muqueuses, greffes conjonctives ou épithélio-conjonctives). En cas de refus, le résultat est souvent un compromis et le praticien comme le patient ne sont pas entièrement satisfaits. Le laser a permis de simplifier ces interventions et d’en accroitre les indications.
Les lasers chirurgicaux (Er-Yag, Co2, Nd-Yag, diodes) permettent d’effectuer des plasties gingivales ou muqueuses fines, parfaitement contrôlées, sans douleurs postopératoires et dont la cicatrisation est obtenue en quelques jours. Sur les tissus mous, ils sont indiqués pour :
- Faire apparaître l’intégralité de la couronne anatomique lors d’une éruption incomplète ou lors de la présence d’une gencive hyperplasique.
- réaliser une dépigmentation gingivale (naturelle ou provoquée par la présence d’anciennes restaurations métalliques).
- la mise en fonction et l’aménagement des tissus mous péri-implantaires afin d’obtenir un profil d’émergence optimal des prothèses supra-implantaire dans une zone esthétique.
- réaliser des plasties muqueuses afin d’optimiser l’intégration d’un pontique.
Seuls les lasers erbium sont indiqués pour des interventions à la fois sur l’os et sur la gencive. Ils sont particulièrement efficaces pour réaliser un allongement de couronne clinique à visée esthétique, dans une zone très critique et ce, sans lambeau. Les résultats sont reproductibles et spectaculaires : cicatrisation en quelques jours, absence de douleurs postopératoires et stabilité dans le temps. Le protocole simplifié d’allongement de couronne clinique est le suivant :
- détermination de la quantité de gencive à éliminer afin d’obtenir la longueur et le profil coronaire souhaités. Il est indispensable de bénéficier de suffisamment de gencive attachée après la plastie.
- l plastie gingivale à l’aide du laser.
- sondage de la profondeur sulculaire résiduelle : on détermine la nécessité d’effectuer une plastie osseuse afin de recréer l’espace biologique de 2 mm.
- si besoin, plastie osseuse à l’aide du laser erbium : le tip est placé parallèlement à l’axe de la dent et inséré dans le sulcus. Le laser erbium volatilise l’os (sans risque de nécrose et quasiment sans saignement) jusqu’à ce que le tip ait atteint 3mm de profondeur (2mm d’espace biologique + 1 mm de sulcus).
- dans le cas d’une réhabilitation par des éléments prothétiques, il est possible de prendre l’empreinte dans la séance. La réalisation de prothèses provisoires parfaitement adaptées guidera la cicatrisation gingivale. La rapidité et la qualité de la cicatrisation, ainsi que l’absence de lambeau, garantissent une stabilité parodontale dans le temps (on privilégiera des reconstitutions par éléments tout céramiques).
- au bout de 8 jours, les éléments définitifs peuvent être posés.
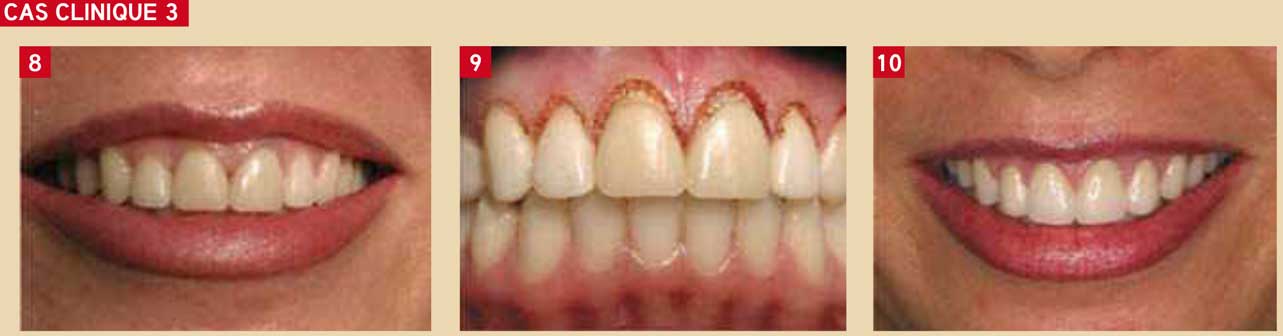
Fig. 8 : situation initiale : la patiente se plaint de son sourire et de l’harmonie de ses dents. Comme dans le cas précédant l’analyse laisse apparaître des défauts inesthétiques (anciennes couronnes sur 11 et 21, 12 trop courte, gencive kératinisée trop visible…). Une réhabilitation par facettes et couronnes céramo-céramiques de 13 à 23 est décidée, après aménagement de la ligne du sourire à l’aide du laser. Fig. 9 : plastie gingivale au laser CO2. Noter l’absence de saignement. Fig. 10 : situation finale : l’équilibre du sourire est retrouvé
Lasers et greffes gingivales à visée esthétique
Lors d’une greffe parodontale à visée esthétique, les lasers ont également des applications très intéressantes. Il est possible, dans certains cas, d’effectuer un prélèvement tissulaire au laser (Er-Yag, CO2).
Le principal avantage du laser dans ce type d’intervention est la Biostimulation osseuse et gingivale, permettant, entre autres, une accélération de la cicatrisation et une diminution des douleurs post-opératoires. Il existe des lasers à basse énergie, de faible puissance, aussi connus sous le nom de lasers froids, lasers thérapeutiques, lasers athermiques, cold lasers ou Low Level Lasers.
Ces lasers ont une puissance allant de 1 à 10 mW et de longueur d’onde comprise entre 600 nm et 1000nm, correspondant aux couleurs rouges et bas infrarouges. Ils permettent de pratiquer la LLLT (Low Level Laser Therapy ou biostimulation).
Depuis 1998, il a été démontré qu’il était possible d’améliorer la cicatrisation, par l’utilisation des lasers basse puissance. De nombreuses publications récentes ont validé ce phénomène bien observé lors de l’utilisation d’un laser.
Ces découvertes apportent enfin des réponses scientifiques, objectives et irréfutables, aux observations cliniques des nombreux praticiens qui utilisent quotidiennement cette technologie.
Les softs lasers permettent de :
- accélérer la cicatrisation gingivale et osseuse
- diminuer les douleurs post-opératoires
- favoriser les effets anti-inflammatoires et anti-oedémateux
- stimuler les cellules de la régénération et de la revascularisation
- accélérer l’ostéointégration implantaire
- stimuler le système immunitaire
- améliorer la micro-vascularisation
- diminuer l’oxydation cellulaire
- activer les fibroblastes en myofibroblastes.
Applications cliniques de la LLLT en parodontologie à visée esthétique
Le soft laser va être utilisé en pré-opératoire pour préconditionner les tissus et activer les processus de cicatrisation et anti-inflammatoires. Ils seront également utilisés en fin d’intervention pour biostimuler la cicatrisation, réduire les douleurs post-opératoires et l’inflammation. Des séances supplémentaires peuvent être effectuées pendant la période de cicatrisation selon l’importance de la chirurgie.
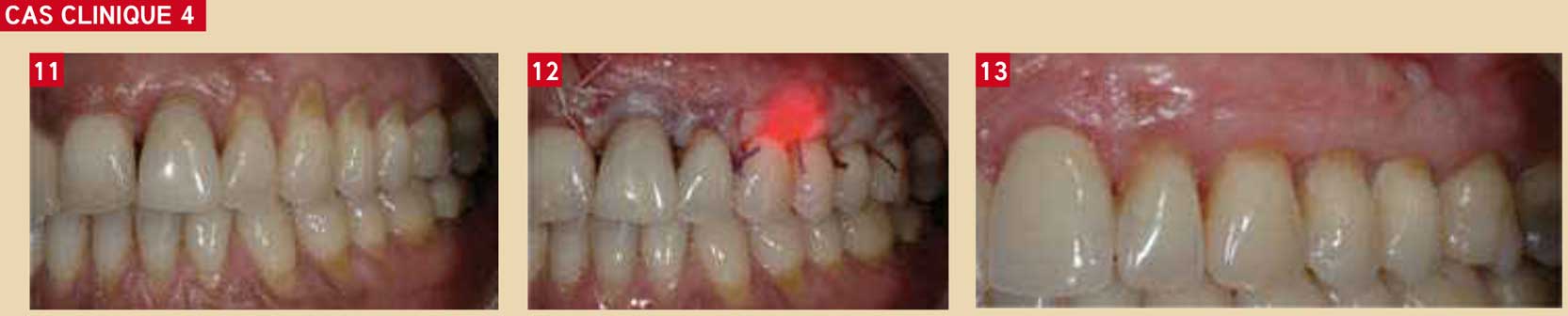
brossage traumatique, nécessitant un recouvrement par greffe épithélio-conjonctive Fig. 12 : bio-stimulation au laser diode Biophoton à la fin de l’intervention, sur l’ensemble de la zone greffée. Des séances de bio-stimulation sont répétées tous les 4 jours pendant 15 jours Fig. 13 : résultat final à 1 mois post-opératoire. Noter le très bon recouvrement et la qualité de la gencive attachée. Les suites post-opératoires ont été minimes grâce aux séances de bio-stimulation. 21 a été refaite.
Conclusion
Les indications et protocoles des techniques laser assistées sont aujourd’hui bien détaillés et validés par de nombreuses publications scientifiques. Les lasers apportent un réel bénéfice pour la réussite de nos traitements (simplification des protocoles, confort opératoire, biostimulation, réduction des suites opératoires…) en dentisterie esthétique mais également dans tous les autres domaines de l’odontologie. Pour cela, aujourd’hui, les lasers doivent avoir leur place dans notre arsenal thérapeutique.
La Dental Laser Academy organise son 3ème congrès international sur le thème « lasers et parodontologie/Implantologie. Renseignements et inscription sur www.dental-laser-academy.com