Introduction et cadre légal
Dans la pratique quotidienne de l’art dentaire, une restauration esthétique du sourire par les moyens mis entre les mains des chirurgiens-dentistes, peut être négativement influencée par une région péri-buccale présentant des critères inesthétiques. Celle-ci réalisant le cadre qui doit embellir le tableau représenté par le travail dentaire.
Récemment, le cabinet du ministre de la Santé a pris à contre-pied la décision des directeurs généraux de la Santé et de l’Offre de Soins, en précisant que dans certains cas, le traitement prothétique seul ne pouvait suffire et le chirurgien-dentiste pouvait être amené à utiliser l’acide hyaluronique au niveau des lèvres et du sillon nasogénien. Dans ce cadre thérapeutique, l’injection d’acide hyaluronique faisait alors partie intégrante de la réhabilitation prothétique et était couverte par l’article L4141-1 du Code de la santé publique. Il relève donc bien de la capacité professionnelle du chirurgien-dentiste d’injecter de l’acide
hyaluronique au niveau du sillon nasogénien et de la zone péri-buccale de ses patients et ce, uniquement à des fins thérapeutiques. C’est-à-dire pour parfaire le traitement prothétique de ses patients.
Anatomie de la région péri-buccale
La région péri-buccale est la partie responsable de la dynamique faciale du tiers inférieur du visage. Elle est composée d’une fine épaisseur cutanée recouvrant un tissu graisseux rare et des muscles plats ou peauciers qui présentent des adhérences au derme sus-jacent.
On remarquera l’abondance du tissu graisseux en région centro-faciale par opposition à la région péribuccale et une limite nette, qui correspond au sillon nasogénien. Son origine est incertaine, pour certains il dériverait des insertions des muscles élévateurs des lèvres dans la peau, tandis que pour d’autres, des différences entre les structures sous-cutanées des régions jugale et buccale (Fig. 1).
La peau est remarquable par son épaisseur, par sa résistance et surtout par son adhérence intime aux faisceaux musculaires sous-jacents. Le tissu sous-cutané est souple, composé de lobules graisseux séparés par des septi conjonctifs (Fig. 2).
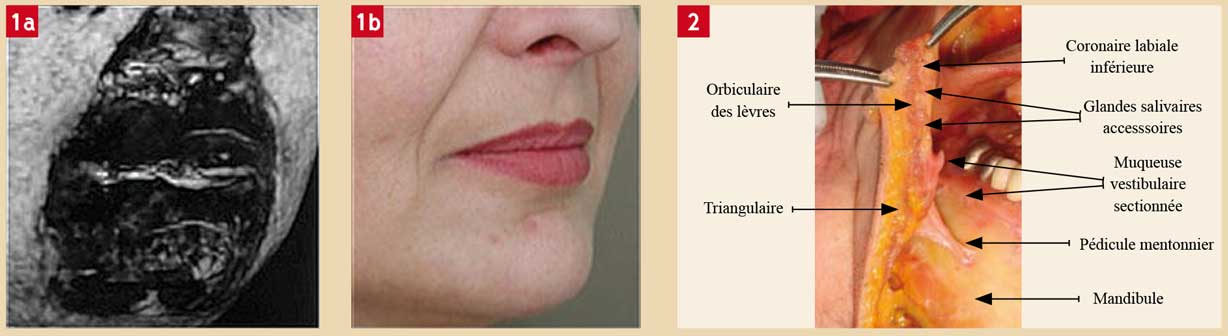
Fig. 1 : IRM reconstruction 3D : tissu graisseux sous-cutané et région péri-orale (Pr. J. Santini, Dr. P. Kestemont) Fig. 2 : coupe sagittale de lèvre inférieure (Dr. F. Le Page)
Les muscles sont disposés en 4 couches (1), et s’insèrent autour de l’orifice buccal, pour l’ouvrir et le fermer. En même temps, ils sont les muscles de la « mimique » et président aux différentes modalités de la « physionomie » (2) (Fig. 3).
Ils se répartissent en deux groupes : les dilatateurs des lèvres et les constricteurs dont le principal est l’orbiculaire des lèvres (m. orbicularis oris). La majorité des muscles dilatateurs converge vers la commissure labiale, où ils s’entrecroisent et constituent le modiolus, adhérant au derme commissural et siège d’une bataille musculaire entre, d’un côté les abaisseurs et de l’autre, les releveurs (Fig. 5).
À noter qu’une structure majeure dont il faut connaître l’anatomie est représentée par l’artère coronaire labiale inférieure, branche de l’artère faciale.
Elle est située à la face profonde du muscle orbiculaire à la jonction 1/3 – 2/3 du bord libre. Le drainage est sous la dépendance d’un réseau veineux riche se jetant dans le système jugulaire interne par l’intermédiaire des veines faciales et sous-mentales (Fig. 4).
La graisse se répartit dans la région péri-buccale et « extra » péri-buccale. Elle comprend le tissu graisseux sous-cutané, ubiquitaire, et des volumes plus importants, situés au niveau de la région centrofaciale : malaire (malar fat pad) et jugale (extension de la boule de Bichat). La malar fat pad est retenue au dessus du sillon nasogénien, et de nombreux tracti empêchent sa fuite dans la région péri-buccale (cf. IRM) (Fig. 6).
Il existe une relation intime entre la mandibule, les tissus de soutien de la dent, la muqueuse, les muscles peauciers et masticateurs, et la peau elle-même.
Ainsi les dysmorphies mandibulaires et géniennes modifient la position de la lèvre inférieure dans le même sens que l’anomalie. Un patient présentant une classe II dento-squelettique par rétro-mandibulie aura sa lèvre inférieure blanche et rouge plus déroulée vers le bas, ce qui découvre une surface plus importante de lèvre rouge humide (entraînant une tendance aux gerçures accrue), et un sillon labiomentonnier plus prononcé. La fonction d’oralité est aussi perturbée par la malposition labiale et osseuse pouvant, dans ce cas, amener à une tendance au zozotement (Fig. 7).
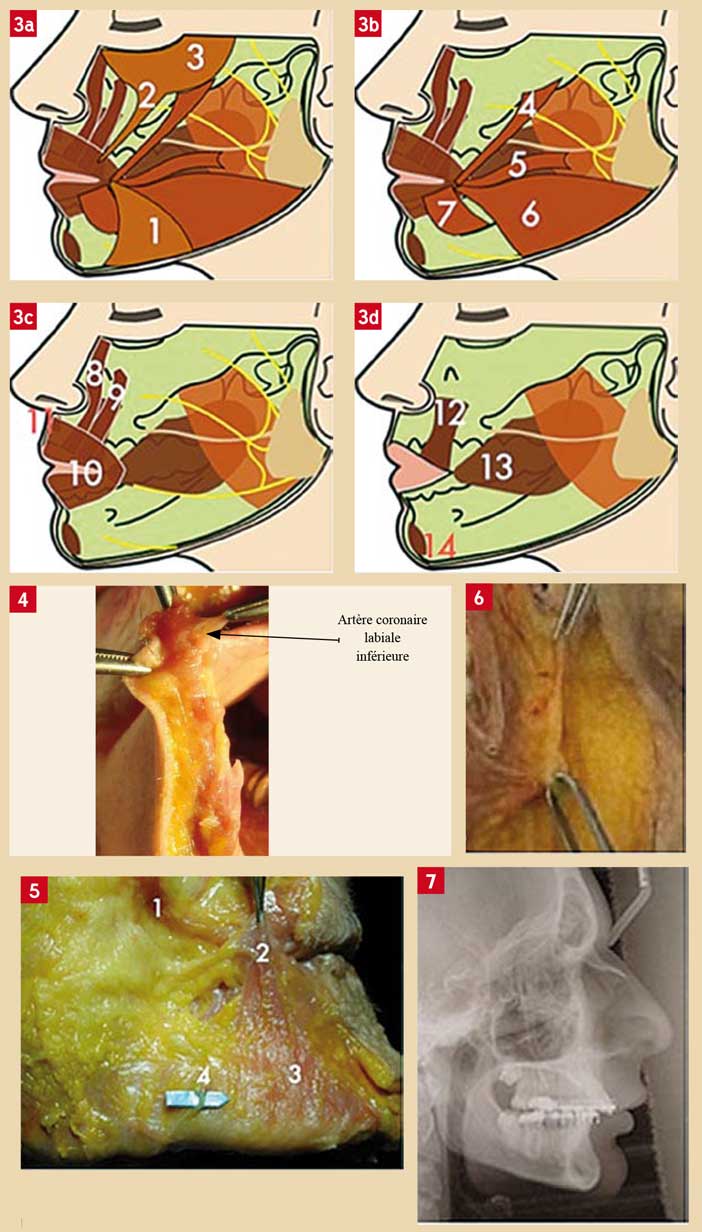
Fig. 3 : schémas – anatomie musculaire (de gauche à droite) (Dr. L. Lattès pour Génération Implant) Couche superficielle : 1- m. depressor anguli oris, 2- m. zygomaticus minor, 3- m. orbicularis oculi Deuxième couche : 4- m. zygomaticus major, 5- m. risorius, 6- m. platysma, 7- m. depressor labii inferioris (carré) Troisième couche : 8- m. levator labii superioris alaeque nasi, 9- m. levator labii superioris, 10- m. orbicularis labii, 11- m. depressor septi nasi (myrtiforme) Couche profonde : 12- m. levator anguli oris (canin), 13- m. buccinator, 14- m. mentalis Fig. 4 : dissection en coupe sagittale de la lèvre inférieure (Dr F. Le Page) Fig. 5 : dissection anatomique : 1- m. zygomaticus major, 2- modiolus, 3- m. depressor anguli oris, 4- branche mandibulaire du nerf facial (Dr. P. Kestemont) Fig. 6 : dissection anatomique : le sillon nasogénien, visualisation des puissants tracti qu’il représente (Dr. P. Kestemont – Dr. T. Besins) Fig. 7 : classe II dento-squelettique (Dr. F. Le Page)
À l’inverse une classe III amènera à un comblement du sillon labio-mentonnier, effaçant la frontière entre les unités esthétiques du menton et de la lèvre inférieure.
Il existe alors une incompétence labiale due à l’excès vertical antérieur en rapport avec le manque de rotation de la mandibule. Cette incompétence labiale entraîne un trouble de la prononciation des consonnes plus marqué que pour les voyelles ainsi qu’une tendance à la contraction permanente des peauciers dans le but d’une occlusion labiale, rendant le tiers inférieur du visage crispé et constamment tendu, ce qui accentue l’impression de fatigue et sévérité persistantes. Cet état tendu, dans cette zone reflétant l’aspect sensuel du visage, sera particulièrement disgracieux, plus chez la femme que l’homme, et mieux toléré chez ce dernier de par le caractère masculinisant de la progénie.
De la même façon, les dents mandibulaires participent au soutien de la lèvre inférieure tant par leur effet volumique de proximité donnant un mur de soutien postérieur, mais aussi par leur seule présence et mise en charge : les dents permettent à l’os mandibulaire alvéolaire de vivre et de se régénérer. Ainsi dans les sites d’extraction étendue ou chez le vieillard édenté, on retrouve un aspect rétrus, invaginé, de la lèvre inférieure. Ce phénomène s’aggrave avec le temps du fait de la résorption de l’os alvéolaire et de l’affaissement de la sangle péri-buccale.
Vieillissement de la région péri-buccale
Le vieillissement péri-buccal concerne toutes les couches de la région : la peau, la graisse, le système musculaire et les bases osseuses et dentaires. Il a lieu de façon plus ou moins synchrone, mais est à considérer dans son ensemble lors de l’analyse d’un visage.
On peut parler de vieillissement local, par la modification de l’aspect des différents tissus et de vieillissement global, par le mouvement de ces tissus les uns par rapport aux autres, irrémédiablement victimes de la gravité (3).
La peau et la muqueuse
Avec le temps, des facteurs endogènes et exogènes (photo-exposition, pollution, tabac, nutrition, ménopause) vont contribuer au vieillissement cutané et sous-cutané. La coloration et l’aspect de la peau vont changer. Les altérations cutanées sont dues à une perte d’élasticité et d’hydratation et à la contraction répétée des muscles peauciers (Fig. 8).
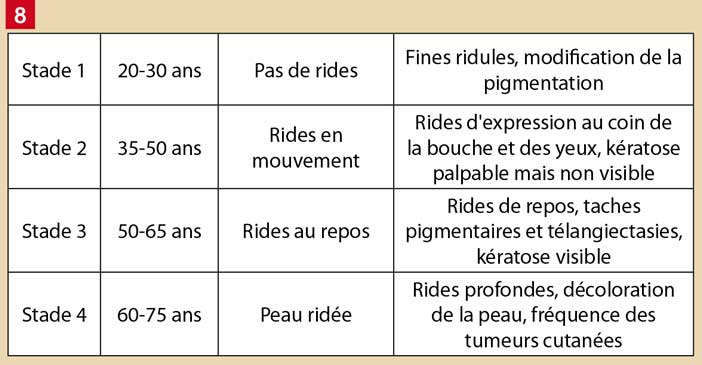
La raréfaction des mélanocytes et des cellules de Langerhans dans la peau favorise le développement de taches pigmentaires et/ou achromiques et de tumeurs cutanées… Les lésions photo-induites peuvent être classées en 4 stades (4) :
Au niveau dermique la diminution des fibroblastes est responsable d’une détérioration et d’une raréfaction des fibres de collagène. La chute des taux de collagène et d’élastine entraîne une perte de l’hydratation, du volume, du tonus et de l’élasticité.
De fines ridules, dynamiques puis statiques révèlent la sensibilité accrue aux contractions musculaires répétées.
Les volumes de la région péri-buccale : la graisse et les reliefs osseux
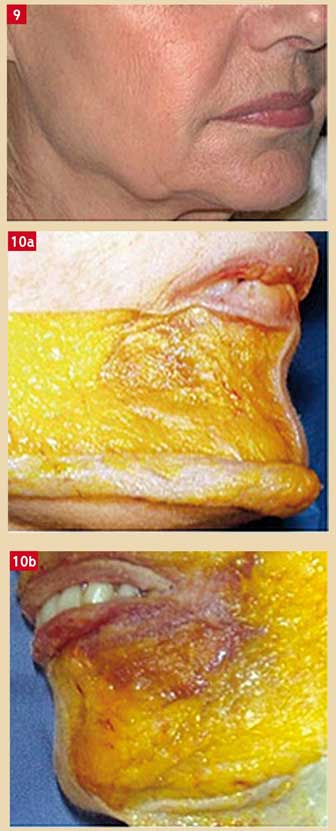
Fig. 9 : vieillissement du tiers inférieur du visage – Ptose de la graisse extra péri buccale – Perte de l’ovale – Accentuation des sillons – Atrophie de la graisse péri buccale et extra péri buccale – (Apparition des fanons) Fig. 10 : dissection anatomique Sujet jeune (30 ans) en fig. 10a, sujet âgé en fig. 10b. On observe la disparition de la graisse dans une région triangulaire sous commissurale correspondant a un pli d’amertume (Dr. P. Kestemont).
La région centrofaciale est la zone mobile du visage, entre deux zones fixes : d’un coté la région périorificielle médiane, et de l’autre la région latérale de la face, riche en adhérences entre les structures aponévrotiques superficielles et profondes (fascia auriculo-temporal, ligaments cutanéo-zygomatiques, cutanéo-massétérins, cutanéo-parotidiens et cutanéomandibulaires).
Elle va présenter un vieillissement différent : elle ptose, alors que la région péri-buccale conserve un maintien relatif (Fig. 9).
D’une manière générale, la graisse s’atrophie au niveau du visage, aboutissant à une squelettisation. Au niveau de la région péri-buccale, les conséquences du vieillissement vont être, du fait de la ptose de la graisse des zones malaire (malar fat pad) et jugale sous l’effet de la pesanteur et des contractions musculaires (5), l’accentuation du sillon nasogénien, infranchissable, par le drapage du tissu en excès puis la création de la bajoue.
Au niveau sous-commissural, la graisse est chassée par l’action des puissants muscles abaisseurs de la lèvre inférieure (DAO, carré et platysma). Cette atrophie va participer à la formation du sillon labiogénien inférieur ou pli d’amertume, prolongement du sillon nasogénien (Fig. 10).
Les os du visage se modifient aussi. Le vieillissement osseux va toucher de façon plus précoce les femmes que les hommes (40 ans versus 65 ans) (6).
Il consiste en une déminéralisation diffuse. Au niveau péri-buccal, il faut tenir compte aussi de la résorption alvéolo-dentaire : lorsqu’une dent est perdue, l’os alvéolaire de support subit une résorption ostéoclastique.
Cela se traduit par une diminution de la hauteur de la mandibule et du maxillaire et un enroulement de la face. La résorption est plus importante au niveau du maxillaire. Au niveau de l’épine nasale, la résorption va donner une impression d’allongement et de chute de la pointe du nez (« de sorcière ») (7), et de recul de la lèvre supérieure. Les changements atrophiques qui ont lieu dans le menton produisent quant à eux, un effet « chausson aux pommes ». La perte des dents, notamment en secteur incisif, accentue ce phénomène par perte de soutien postérieur de la lèvre et diminution de la dimension verticale d’occlusion qui devra être corrigée avant toute chose par le chirurgien-dentiste et son travail prothétique.
Au niveau jugal, cela va être responsable d’une impression de rétrusion. Au niveau mandibulaire, la fosse mandibulaire limitée par la ligne oblique est approfondie, creusant encore plus le pli d’amertume.
L’ensemble de ces modifications et de la pesanteur entraînent l’affaissement de la commissure des lèvres sur le côté et vers le bas, ce qui donne un air fatigué et triste au visage. Le principe est identique au niveau de la fosse canine pour le sillon nasogénien.
Au niveau musculaire
On note une amyotrophie globale.
Au niveau de la lèvre, elle est responsable d’une perte de volume, d’un aplatissement global et d’une diminution du vermillon apparent. La lèvre blanche semble s’allonger alors que la lèvre rouge paraît moins exposée. Les contours (ourlet et arc de Cupidon) semblent atténués.
Il existe aussi une hypotonie, plus marquée au niveau de la lèvre supérieure. Son association à la perte du tissu sous-cutané favorise l’inversion, créant un aspect « d’absorption ». La relative hypertonie de la lèvre inférieure coïncide avec l’hyperactivité du muscle de la houppe du menton. On peut penser qu’elle permet de lutter contre l’action des abaisseurs et de la gravité, mais déprécie encore le pli d’amertume.
Les rides et les plis sont les marques les plus visibles. Les rides sont secondaires à l’action des muscles, perpendiculaires à l’axe des fibres, leur nombre et leur profondeur augmentent avec l’âge.
Conclusion
Il existe donc une ptose gravitationnelle de la médioface et un vieillissement squelettique de type musculaire péri-orificiel. Ce vieillissement va se traduire par la diminution du volume des lèvres, l’apparition de rides, de plis et de zones d’ombre.
En terme de service médical rendu à nos patients, l’injection d’acide hyaluronique dans les lèvres, les sillons nasogéniens, les plis d’amertume (en fonction de l’analyse esthétique et de la demande du patient) permet très souvent, d’influencer durablement et de façon significative l’apparence des lèvres et de la région péri-buccale, une fois que les fondations, représentées par les dents, ont été restaurées.
Une approche multidisciplinaire de ces patients doit être la règle, associant des soins de restauration dentaire, d’esthétique du sourire, d’orthodontie, de prise en charge complémentaire par les spécialités autorisées (chirurgiens ORL, maxillo-faciaux et plasticiens, dermatologues et ophtalmologues) lorsqu’une demande dépasse le cadre réglementaire du chirurgien-dentiste.
Bibliographie
1. Santini J, Krastinova-Lolov D. Chirurgie Plastique de la Face : rajeunissement- embellissement. Rapport de la Société Française d’ORL et de Chirurgie de la Face et du Cou. Paris : Lib Arnette, 1999
2. Santini J. RH, Kestemont P., Magnani M., Castillo L. Surgical planes of dissection of the face : Anatomic basis for composite face lifts. Face 1994 ; 2 :61-74
3. La Trenta G. The Aging Face. Atlas of Aesthetic Face and Neck Surgery. Philadelphia : Saunders-Elsevier, 2004 : 46-67
4. Glogau RG. Physiologic and structural changes associated with aging skin. Dermatol Clin 1997 ; 4 : 555-9
5. Le Louarn C. La région médiofaciale : anatomie fonctionnelle, vieillissement, indications thérapeutiques et lifting malaire concentrique. Annales de Chirurgie Plastique Esthétique, Volume 54, Issue 5, Pages 411-420
6. Shaw RB Jr, Katzel EB, Koltz PF, Yaremchuk MJ, Girotto JA, Kahn DM, Langstein HN. Aging of the facial skeleton : aesthetic implications and rejuvenation strategies. Plast Reconstr Surg. 2011 Jan ;127(1):374-83
7. Rohrich RJ, Hollier LH, Janis JE, Kim J. Rhinoplasty with advancing age. Plast Reconstructr Surg. 2004 ; 7 :1936-44