Les critères de choix d’un implant ne doivent pas se limiter aux seuls facteurs chirurgicaux. En effet, si il semble évident que pour utiliser un système implantaire, il doit pouvoir être parfaitement ostéo- et paro-intégrée, il est aussi évident qu’un implant n’a de raison d’être mis en place que pour servir de support à un élément prothétique. Le choix du type de connexion se fait entre connexion externe et connexion interne (photo 1).
La jonction entre l’implant et la partie prothétique doit répondre à différents critères : la stabilité, l’étanchéité et l’ergonomie ou la facilité de positionnement.
La stabilité
Une Stabilité dans le temps est nécessaire pour limiter les phénomènes de dévissage, de fracture. Cette jonction doit présenter des éléments anti-rotationnelles notamment dans le cas de prothèses unitaires. Une revue de littérature récente (9) réalisée à partir de 26 publications entre 1996 et 2006, liste les différentes causes d’échec dans les traitements implantaires et leur pourcentage sur une période de 5 ans.
Cette revue de littérature (9) analyse 1558 implants de cinq fabricants (Nobel Biocare™, Biomet-3I™, Astra Tech, Straumann®, Biolok) au travers de différentes études. Les complications “techniques” le plus souvent rencontrées étaient des phénomènes de dévissages, puis des pertes de rétention par rupture du ciment de scellement et enfin des fractures des matériaux cosmétiques (céramique ou composite). Sur 5 ans, on observe :
- 12,7 % de dévissages (ramenée à 5,8 % si est exclue dans cette revue de littérature une étude sur le système Brånemark utilisant des vis en or),
- 5,5 % de descellement,
- 4,5 % de fracture d’éléments cosmétiques. il est intéressant de noter que ce type de problème est plus fréquent dans le cas de prothèse totalement en céramique.
Dans cette revue de littérature (9), les auteurs constatent que les cas de fractures de composants (implant, pilier ou vis…) sont assez rares et ne représentent que 0,35 % pour les fractures de vis ou de pilier et que 0,14 % pour les fractures d’implants.
La stabilité et la précision d’une jonction implant-pilier sont donc une nécessité mécanique pour espérer une pérennité du traitement implantaire. Les problèmes en relation avec la vis (dévissage, fracture) sont essentiellement rencontrés dans le cadre de prothèse unitaire avec des modes de connexion où la vis est la poutre maîtresse de la jonction (3). Dans ces systèmes, parfois dénommés connexion passives, la vis doit subir une force de serrage initiale dite de pré charge, qui doit être la plus élevée Segalenpossible afin de créer une force d’accroche entre la vis et l’implant limitant les phénomènes d’instabilité (8).
Dans les connexions de type emboîtement (connexion interne), de type cône morse ou se rapprochant de ce mode de jonction, la stabilité accrue obtenue réduira l’influence du vissage.

Fig. 1 : Implant à connexion externe (a) et implants à connexion interne (b et c). Fig. 2a : Connexion interne implantpilier dans la même pièce, jonction à distance de l’os. Fig. 2b : Connexion externe implant et pilier en deux pièces, jonction proche de l’os.
L’Étanchéité
Le critère d’étanchéité est essentiel car la présence d’un micro-espace (micro gap) favorise la présence bactérienne dans une zone proche des tissus osseux (13) . En effet, les systèmes implantaires conçus en deux parties : implant et pilier, présentent une zone de jonction qui peut être envahie par les bactéries (Fig. 2). Cette infiltration bactérienne peut alors être à l’origine d’une inflammation des tissus peri-implantaires (7) . De plus, dans beaucoup de systèmes implantaires la jonction implant-pilier se trouve au niveau de la crête alvéolaire. L’espace existant entre le pilier et l’implant peut alors agir comme un “réservoir à bactéries” pouvant perturber la santé des tissus péri implantaires gingivaux et osseux (14).
La position verticale de l’implant revêt donc une importance capitale pour les remaniements osseux. Elle détermine la position de l’interface implant-pilier par rapport à la crête osseuse pour les implants en deux pièces et de la limite lisse/rugueux pour les implants une pièce. De ce fait, la position verticale de la jonction implant-pilier a une très grande importance sur la cicatrisation osseuse.
En 1997, une étude (2) montre que le niveau osseux autour des implants non enfouis en une pièce ne change pas. Par contre, autour des implants en deux pièces, il se produit une résorption osseuse jusqu’à ce que l’interface pilier-implant se retrouve au-dessus du niveau osseux. Donc, lors de la chirurgie plus l’interface implant-pilier est située en position apicale, plus la perte osseuse péri-implantaire semble importante. Ces résultats tendent à prouver qu’il existe une réaction physiologique à la présence de l’interface implant-pilier au contact de l’os.
En 2001, Hermann et al. (6) réalisent une étude sur la position verticale des implants. Ils comparent la formation et la dimension de l’espace biologique autour de 59 implants en une et deux pièces selon la position de la limite lisse/rugueux pour les implants une pièce et selon la position de l’interface pour les deux pièces. À partir de cette étude (6) , les auteurs concluent que la dimension de l’espace biologique pour les implants une pièce, avec la limite lisse-rugueux placée au niveau de la crête alvéolaire est inférieure à celle des implants en deux pièces. Il faut noter de plus, que la technique chirurgicale de mise en place des implants en deux pièces (technique enfouie ou non) n’a pas d’influence sur les dimensions de l’espace biologique et sur le niveau osseux.
Il semble donc que l’éloignement de la jonction implant-pilier tant dans le sens vertical que dans le sens horizontal (10, 11) soit un facteur favorable à la conservation du potentiel osseux. La conservation de l’os marginal semble ainsi favorisée avec des connexions internes. En effet, différentes études (4, 5, 12) ont montré de plus, une distribution de stress moins importante et moins traumatisante pour l’os crestal avec des connexions coniques internes.
L’ergonomie, la facilité de positionnement
Cette connexion doit permettre la mise en place fiable des élément d’empreintes (transferts) et doit permettre le positionnement reproductible des piliers prothétiques lors des différentes étapes prothétiques (au laboratoire de prothèse et au cabinet dentaire). Dans le cas de connexions internes, et particulièrement celles présentant un système polygonal interne, l’emboîtement des pièces favorise leur stabilité et donc leur positionnement. Pour la mise en place de plusieurs piliers prothétiques, il est souvent plus pratique d’utiliser une clé de positionnement en résine (Fig. 3). Cette clé va permettre une stabilisation des piliers prothétiques implantaires simplifiant la phase de vissage. Le positionnement des piliers prothétiques doit toujours être contrôlé par un cliché radiologique et ce particulièrement dans le cas de connexions externes.
Le choix d’un système implantaire doit donc se faire aussi en prenant en compte le type de connexion proposée. Si les systèmes à hexagone externe ont été à l’origine d’un système de l’implantologie actuelle, il semble qu’aujourd’hui les différentes études privilégient des systèmes à connexions internes plus ergonomiques et plus “conservateurs” de l’os crestal. Cependant, la connexion externe semble encore aujourd’hui, être la connexion la plus “reproduite”et donc disponible sur le marché implantaire.
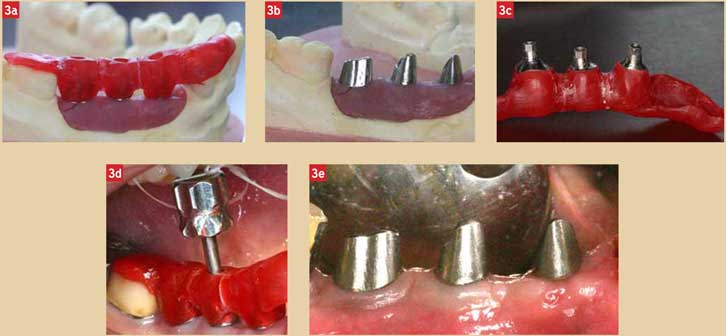
Fig. 3a : Clé de positionnement en résine sur modèle de travail. Fig. 3b :modèle et piliers prothétiques. Fig. 3c : Piliers stables dans la clé en résine. Fig. 3d : Positionnement et vissage facilités par la clé en résine. Fig. 3e : Piliers prothétiques en place.
Un zone d’ombre subsiste donc, les industriels commercialisant les implants à connection interne en assureront-ils le suivi à long terme permettant d’assurer les réparations au cours des années (1) ?
Bibliographie
1. Bert M., Pin J.-P. Quel avenir pour nos implants ? Inf Dent. 2007 Nov ;89(39):2545-50
2. Cochran D.L, Hermann J.S., Schenk R.K., Higginbottom F.L., Buser D. Biologic width around titanium implants. A histometric analysis of the implanto-gingival junction around unloaded and loaded nonsubmerged implants in the canine mandible. J Periodontol. 1997 Feb;68(2):186-98
3. Geng J.P., Tan K.B., Liu G.R. Application of finite element analysis in implant dentistry: a review of the literature. J Prosthet Dent. 2001 Jun;85(6):585-98
4. Hansson S. Implant-abutment interface : biomechanical study of flat top versus conical. Clin Implant Dent Relat Res. 2000;2(1):33-41
5. Hansson S. A conical implant-abutment interface at the level of the marginal bone improves the distribution of stresses in the supporting bone. An axisymmetric finite element analysis. Clin Oral Implants Res. 2003 Jun;14(3):286-93
6. Hermann J.S., Buser D., Schenk R.K., Schoolfield J.D., Cochran D.L. Biologic Width around one- and two-piece titanium implants.Clin Oral Implants Res. 2001 Dec;12(6):559-71.
7. Jansen V.K., Conrads G., Richter E.J. Microbial leakage and marginal fit of the implant-abutment interface. Int J Oral Maxillofac Implants 1997 Jul-Aug;12(4):527-40.
8. Jörnéus L., Jemt T., Carlsson L. Loads and designs of screw joints for single crowns supported by osseointegrated implants. Int J Oral Maxillofac Implants 1992 Fall;7(3):353-9
9. Jung R.E., Pjetursson B.E., Glauser R., Zembic A., Zwahlen M., Lang N.P. A systematic review of the 5-year survival and complication rates of implant-supported single crowns. Clin Oral Implants Res 2008 Feb;19(2)
10. Lazzara R.J., Porter SS. Platform switching: a new concept in implant dentistry for controlling postrestorative crestal bone levels. Int J Periodontics Restorative Dent. 2006 Feb;26(1):9-17
11. Maeda Y., Miura J., Taki I., Sogo M. Biomechanical analysis on platform switching: is there any biomechanical rationale ? Clin Oral Implants Res. 2007 Oct;18(5):581-4
12. Norton M.R. An in vitro evaluation of the strength of an internal conical interface compared to a butt joint interface in implant design. Clin Oral Implants Res. 1997 Aug;8(4):290-8
13. Quirynen M., Bollen C.M., Eyssen H., van Steenberghe D. Microbial penetration along the implant components of the Brånemark system. An in vitro study. Clin Oral Implants Res. 1994 Dec;5(4):239-44
14. Quirynen M, De Soete M., van Steenberghe D. Infectious risks for oral implants: a review of the literature. Clin Oral Implants Res. 2002 Feb;13(1):1-19