Je remercie le Dr Michel Abbou de me faire l’honneur de prendre part à cette bataille entre implantologie et prothèse adhésive. Etant moi-même omnipraticien, je me dois de proposer et d’accompagner mes patients vers les thérapeutiques le plus efficientes. J’ai eu la chance de tomber dans la marmite de la prothèse collée dès mon cursus au sein de l’UFR d’Odontologie de Nantes, auprès d’un de mes enseignants qui deviendra par la suite mon associé et que je tiens aussi à remercier : le Dr François Bodic.
Introduction
Inventé par Alain Rochette au début des années 1970, le bridge collé a subi d’énormes évolutions ces dernières années, au niveau de ses principes biomécaniques comme au niveau du choix des matériaux de reconstruction ou d’assemblage.
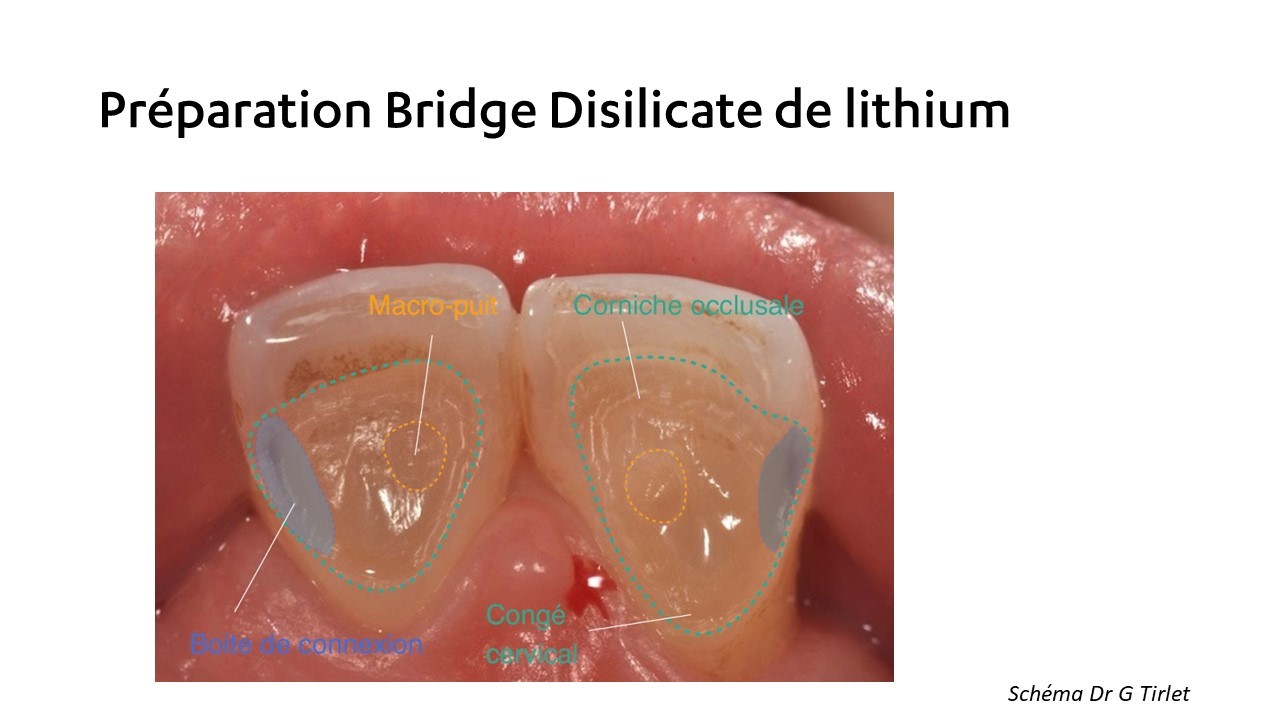
Aujourd’hui, la mono-ailette est la recommandation pour les bridges collés antérieurs et les matériaux céramiques nous ont permis de nous affranchir des inconvénients de certains métaux (coloration secondaire dentaire et gingivale, défauts esthétiques et biocompatibilité).
Effectivement, je ne peux contester que la littérature soit faible par rapport à celle que l’on peut trouver sur les implants en secteur antérieur. De même la technique du bridge collé, même si elle existe en odontologie depuis presque 50 ans, peut aussi être considérée comme nouvelle suite aux changements de paradigme avec le passage à une ailette préconisée dans les années 1990 puis le passage au tout céramique ces 10 dernières années.
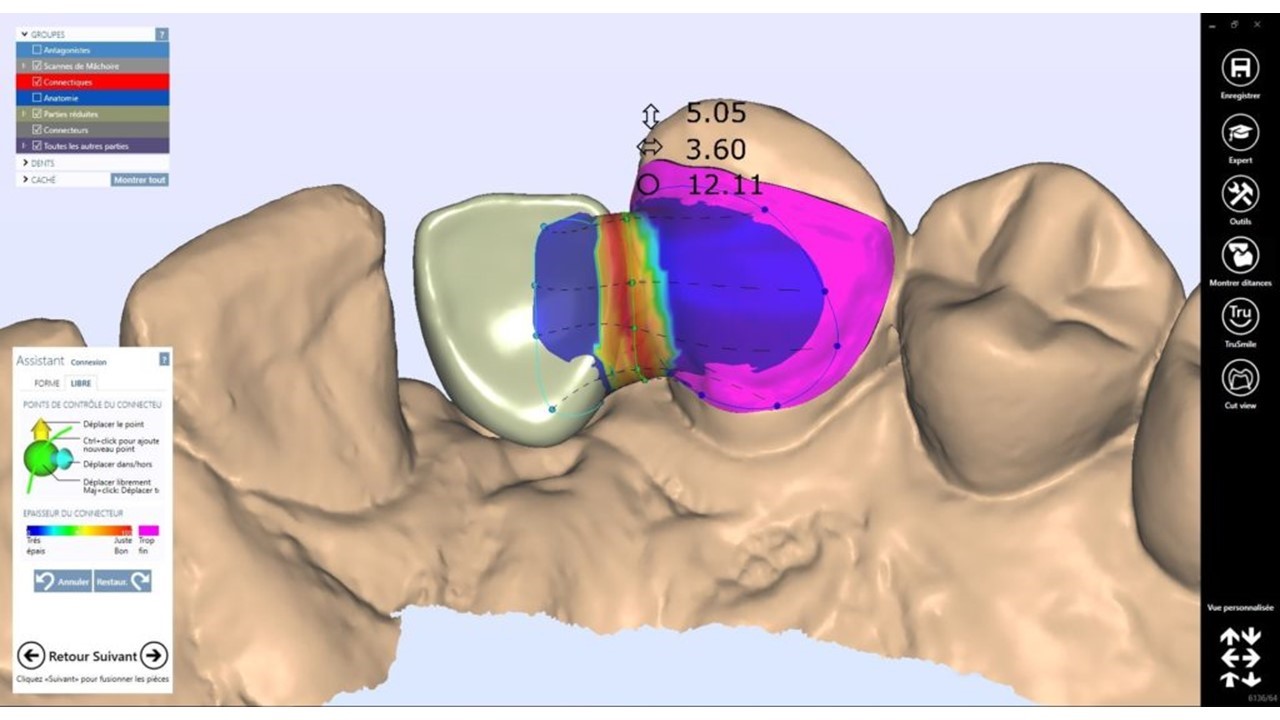
A ce titre, son cahier des charges a été clairement défini par Kern (indications, protocole de préparations et d’assemblage, conception au laboratoire). Mais si nous regardons de plus près, ces techniques sont comparables à celle que l’on retrouve en prothèse collée en général : (1,2)
- géométrie de préparation en lien avec le matériau de restauration envisagé.
- protocole d’assemblage par adhésion sous champ opératoire.
A ce titre, le temps de formation nécessaire, avec certains pré-requis enseignés lors du cursus universitaire de deuxième cycle en Odontologie, sera très court. Et Michel, je te ferai remarquer que la pose d’implants est enseignée mais que l’application clinique de la formation est aussi principalement apparentée au 3ème cycle des études et non au second cycle. Là aussi, les techniques, surtout en sites antérieurs, nécessitent des prérequis prothétiques et chirurgicaux menant à des résultats cliniques satisfaisants.
Je vais me faire l’avocat du diable (Oh pardon, du bridge) et essayer de le défendre en reprenant un certain nombre de tes remarques :
- Si on reprend les indications de ces bridges décrites par Kern, elles sont principalement liées aux contre-indications implantaires (absolues ou relatives) : des pathologies générales, un niveau de maitrise de l’hygiène insuffisant, l’âge des patient et la durée de traitement. De ce postulat initial qui a permis d’offrir une solution thérapeutique peu mutilante au patient, a émergé la possibilité que ce traitement (longtemps considéré comme du provisoire à long terme) puisse devenir une solution durable (je n’aime pas le mot définitif, car dans les domaines médicaux, rien ne peut être considéré de la sorte). Ceci démontre l’efficacité de la technique et la viabilité des protocoles qui l’accompagnent (3, 4).
- Les statistiques ne présentent que le taux de survie qui correspond au fait que la prothèse soit encore en bouche. Le succès, ou absence de complication biologique qui est devenu le facteur prépondérant d’évaluation en implantologie, est en fait partiellement intégré dans les évaluations (reprise carieuse décollement, fracture, chipping ou traitement endodontique secondaires à la réalisation du bridge). A cela est ajouté dans quelques-unes des évaluations de la satisfaction du patient vis-à-vis du traitement (avec des taux relativement élevés). Dans l’étude de LAM, la solution du bridge collé est considérée comme présentant un meilleur taux de succès (89,7 %) que la solution implantaire (69,2 %) et comme présentant moins de complications (25,6 % contre 7,7 % pour le bridge collé) (5-6).
Néanmoins, la plupart des études n’ont de suivi que sur 5 ans et sur des cas antérieurs et postérieurs, ce qui rend leur analyse plus complexe. De plus l’évolution des architectures et des matériaux rend la chose encore plus compliquée (7-8).
- Indices parodontaux : effectivement aucune étude récente n’évalue la variation des indices parodontaux sur la dent pilier. Ce point serait à approfondir.
- Occlusion
L’équilibration occlusale est un des facteurs clé du succès au long terme des bridges cantilever céramiques. En effet, la céramique est plus rigide que le métal et supportera moins bien les forces de flexion. Ceci est valable sur l’inter de bridge uniquement, l’ailette pouvant tout à fait être sollicitée. Le concept de Matthias Kern indique que le patient va évoluer en modifiant sa proprioception, au même titre qu’en implantologie l’absence de ligament alvéolaire impacte les contraintes mécaniques que subit la couronne et recréé une nouvelle forme de proprioception. Ces recommandations vont agir ainsi de manière transitoire pour être enregistrées puis automatisées lors de la mastication.
La proposition de solutions thérapeutiques fiables et alternes aux implants me rassure en tant qu’omnipraticien qui pratique également l’implantologie. Lorsque que je propose un plan de traitement à mon patient, savoir qu’il existe des alternatives et en discuter avec lui me conforte dans l’idée que ma vision d’ensemble est bonne et qu’en cas d’échecs ou d’aléas thérapeutiques, une autre solution reste toujours envisageable.
- La pratique clinique, voire la recherche clinique, ont considérablement évolué ces dernières années (je ne saurai juger si c’est en bien ou en mal) : l’arrivée de nouveaux modes de communication avec une information hyper accessible offerte par internet et les réseaux sociaux fait que dès lors qu’une technique est décrite et parait séduisante à un praticien, elle est testée à grande échelle sans la mise en œuvre d’un protocole d’évaluation. Cela permet de grandes avancées, comme celles dont nous sommes témoins tous les jours en dentisterie numérique par exemple.
- Si nous revenons aux universités qui forment nos futurs confrères, le discours est très différent et appuyé sur des études qui vont forcément décaler le début d’un enseignement par rapport aux techniques déjà employées en cabinet. A cela, s’ajoute la conviction de l’enseignant vis-à-vis du bienfait de ces techniques. Lorsque j’étais étudiant, le concept biomécanique faisait foi en second cycle, et j’ai eu la chance de voir le collage prendre une place de plus en plus importante dans les enseignements.
Tu disais à regret que l’enseignement du bridge cantilever ne faisait pas partie du second cycle, mais il est déjà décrit et à mon avis il le sera davantage dans les années qui viennent.
- Pour pouvoir présenter une technique, il faut des gens passionnés qui vont la prôner. Un discours motivant est nécessaire pour inciter à analyser et identifier des cas propices à ce type de thérapeutique. Nous retrouvons la même chose en implantologie et dans toutes les disciplines de notre profession. Et ce sont des débats comme celui que nous avons qui vont contribuer à nuancer les propos.
Si on reprend les avantages des bridges cantilevers, nous pouvons mettre en avant la rapidité de traitement qu’ils offrent en comparaison avec un traitement implantaire.
De plus, ce traitement est peu mutilant, est surtout peu invasif, contrairement à l’implantologie. De ce fait les complications qui pourraient en découler (la plupart décrites sont la fracture ou le décollement), peuvent être gérer aisément et rapidement par le praticien.
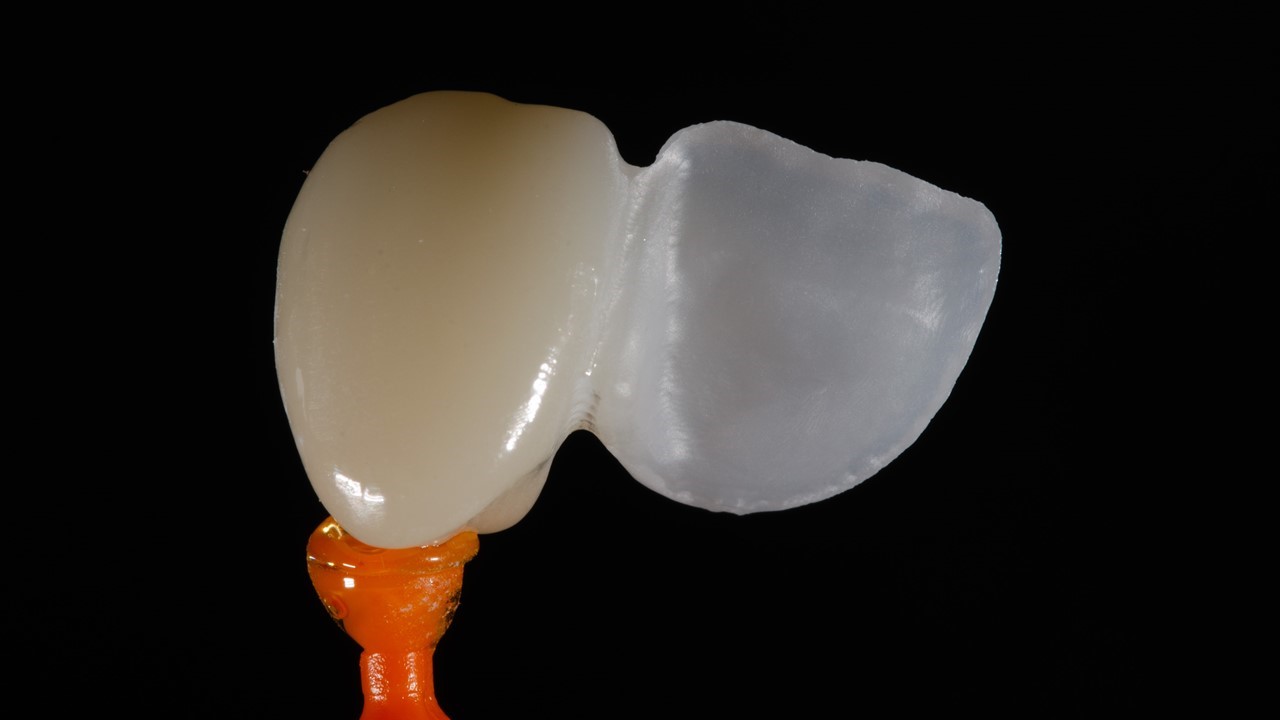
Dans le cas du passage à une solution implantaire en remplacement de l’inter, l’ailette pourra être transformée en facette au fauteuil, les matériaux céramiques restant hautement biocompatibles et stables dans le temps.
Concernant la zone du pontique, et la stimulation ostéo-gingivale, nous le savons : la forme de ce dernier a un impact sur les tissus mous (au même titre que le profil de la couronne implantaire). Cette zone n’est pas encore étudiée, mais si l’on reprend les études sur la gestion post-extractionnelle avec des bridges provisoires et sur le maintien des niveaux alvéolaires, on peut supposer qu’il existe un lien biologique entre les 2 (9). La notion d’affaiblissement antérieur lié à un traitement orthodontique par exemple ne contre-indique pas non plus la gestion du défaut par régénération ou tissulaire osseuse guidée.
J’aime beaucoup la conclusion de la revue de littérature de Mendes : « All-ceramic cantilever fixed partial dentures can be considered as a definitive therapy, given their high success and survival rates. They are an optimal solution for adolescents or young adults facing potentially continuous growth. » (8) : une thérapeutique qui se veut « définitive » sur le principe mais transformable par la suite.
Ainsi, nous ne sommes encore qu’aux prémices des bridges collés mono-ailette. Leurs indications et contre-indications ainsi que leurs protocoles de réalisations sont clairement établis. La démocratisation de la technique qu’il ne faut pas voir comme un raccourci vis-à-vis de l’implantologie nous ouvre de nouvelles voies thérapeutiques. Le débat fait partie intégrante de notre profession, c’est ce qui la rend passionnante !
Bibliographie
- Kern M. – RFDPS Resin-Bonded Fixed Dental Protheses Quintessence Publishing, 2017.
- Tirlet G, Attal JP.- Le cantilever : une nouvelle géométrie pour les bridges collés Revue de la littérature Réalités Cliniques 2015. Vol. 26, n°1 : pp. 25-34M.
- Miettinen and B. J. Millar.- A review of the success and failure characteristics of resin-bonded bridges. Br Dent J. 2013 Jul;215(2):E3.
- Tezulas E, Yildiz C, Evren B, Ozkan Y.- Clinical procedures, designs, and survival rates of all-ceramic resin-bonded fixed dental prostheses in the anterior region: A systematic review. J Esthet Restor Dent. 2018 Jul;30(4):307-318.
- Botelho MG, Leung KC, Ng H, Chan K. A retrospective clinical evaluation of two-unit cantilevered resin-bonded fixed partial dentures. J Am Dent Assoc. 2006 Jun;137(6):783-8.
- Lam WY, Botelho MG, McGrath CP. Longevity of implant crowns and 2- unit cantilevered resin-bonded bridges. Clin Oral Implants Res. 2013 Dec;24(12):1369-74.
- Mourshed B, Samran A, Alfagih A, Samran A, Abdulrab S, Kern M. Anterior Cantilever Resin-Bonded Fixed Dental Prostheses: A Review of the Literature. J Prosthodont. 2018 Mar;27(3):266-275.
- Mendes JM, Bentata ALG, de Sá J, Silva AS.- Survival Rates of Anterior-Region Resin-Bonded Fixed Dental Prostheses: An Integrative Review. Eur J Dent. 2021 Oct;15(4):788-797.
- Vidigal Junior GM, Dantas LRF, Silva Junior LCME, Groisman M, Fischer RG, Novaes Junior AB. Prosthetically Driven Alveolar Reconstructions: A Retrospective Study. Braz Dent J. 2020 Sep-Oct;31(5):458-465.