La reconstitution des sites alvéolaires suite à une perte importante de tissu osseux constitue une des étapes les plus complexes en implantologie orale. Différentes techniques d’augmentation osseuse sont reconnues à l’heure actuelle. Le prélèvement rétromolaire est réalisé au niveau de la ligne oblique externe et offre un bloc osseux cortico-spongieux afin de reconstruire les défauts deux- et tridimensionnels. L’intérêt de ce travail est de présenter le matériel et le protocole de réalisation du prélèvement rétromolaire avec la MicroSaw® et d’analyser les suites post-opératoires à l’aide d’un questionnaire.
Matériels et méthodes
PATIENTS
Notre étude a pour objectif d’évaluer les suites postopératoires suite à un prélèvement rétromolaire
mandibulaire à l’aide d’un questionnaire remis aux patients volontaires le jour de l’intervention. Les patients ramènent le questionnaire lors du rendez-vous de contrôle. Les résultats analysés ont été recueillis auprès de 43 patients dont 26 femmes et 17 hommes sur une période de 10 mois. L’âge moyen des participants est de 56 ans avec un minimum de 18 ans et un maximum de 76 ans. Les opérations ont été réalisées par le même praticien, avec le même matériel en un temps relativement identique. Avant l’intervention, des conseils sont donnés au patient dont l’arrêt total du tabac lors de la phase de cicatrisation. un consentement éclairé précisant les particularités du protocole chirurgical a été signé par l’ensemble des patients inclus dans l’étude. Les patients sont informés dans le consentement des suites pots-opératoires type gonflement, hématome et modification temporaire de la sensibilité de la lèvre.
Procèdure chirurgicale
– Prémédication
Avant l’intervention, une ordonnance est fournie au patient. Elle comporte un antibiotique de première
intention, l’amoxicilline, à commencer la veille de l’intervention et à continuer sur 10 jours à raison de 2 x 1 g par jour à prendre le matin et le soir lors des repas. En cas d’allergie, la clindamycine est préférée avec 1,2 grammes par jour en 2 prises. De plus, un gluco-corticoïde, la prednisolone, est ajouté à l’ordonnance à 1mg/kg par jour pendant 3 jours, à prendre le matin. un antalgique de premier palier (paracétamol 1 g) est également prescrit, à prendre toutes les six heures en cas de douleurs. De plus, une protection gastrique est ajoutée à l’ordonnance afin de prévenir les effets des médicaments précédents. A l’arrivée du patient le jour de l’opération, un bain de bouche de Chlorhexidine 0,2 % est réalisé. (1)
– Anesthésie
L’anesthésie du site rétro-molaire est réalisée par infiltration vestibulaire et linguale (4 % articaïne et 1 :100 000 épinéphrine (ultracaine forte, Dentsply). L’anesthésie loco-régionale incluant le nerf alvéolaire inférieur est déconseillée pour ce type d’intervention. En effet, l’anesthésie locale permet au chirurgien d’être prévenu par le patient en cas d’approche trop insistante du canal mandibulaire et ainsi, peut prévenir une lésion du nerf. Elle est complétée d’une sédation consciente intraveineuse par benzodiazépines chez 35 patients (Midazolam). (1)
– Incision
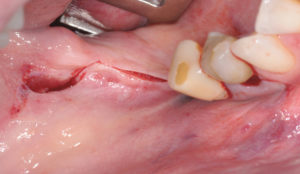
En un premier temps, une incision trapézoïdale mucopériostée est réalisée au niveau de la zone rétromolaire semblable à celle utilisée lors d’une avulsion d’une troisième molaire incluse. un lambeau de pleine épaisseur de 3 à 4 cm de longueur et de 2 cm de hauteur est ensuite soulevé, permettant d’exposer la ligne oblique externe, dont dépendra le volume du greffon. Le volume prélevé relève du besoin osseux du site receveur. En cas de greffe dans le secteur postérieur mandibulaire, il est préférable de réaliser le prélèvement du côté du site receveur, permettant ainsi de continuer l’incision au niveau de la crête à greffer. (1) (2) (3)
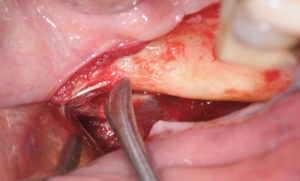
Photo 2 : décollement du lambeau de pleine épaisseur jusqu’à l’insertion du muscle temporal (limite postérieure du lambeau).
– Prélèvement du bloc osseux
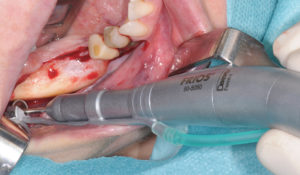
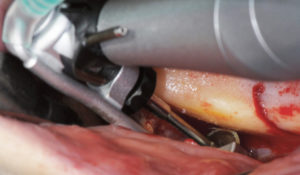
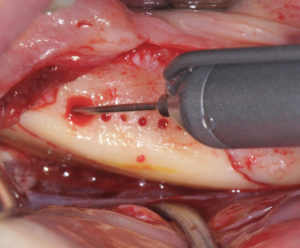
Le prélèvement osseux, selon le protocole de Pr. Fouad Khoury, se compose de trois ostéotomies réalisées avec la MicroSaw® sous irrigation continue avec de la solution saline stérile. Les deux premières sont verticales et nécessitent l’utilisation d’un disque d’une profondeur de pénétration maximale de 3,2 mm, monté sur pièce à main angulée ; la dernière est horizontale et requière l’utilisation d’un contre-angle. Bien que la position bucco-linguale du canal mandibulaire soit variable, l’épaisseur médullaire d’os s’avère être la plus grande dans la région de la ligne oblique externe (4 mm environ), les ostéotomies peuvent être faites sans risque dans ce secteur. (4) (5) (6)
L’ostéotomie verticale mésiale est effectuée au niveau de la ligne oblique externe et l’ostéotomie distale sillonne la partie antérieure du ramus. (7)(8)(9) La dimension de la ligne oblique externe détermine l’ostéotomie verticale au niveau des molaires et la longueur de cette ostéotomie relève de l’étendue du greffon voulu.
L’ostéotomie horizontale réunit les deux ostéotomies précédentes en apical. Il est impératif que les ostéotomies se surcroisent afin de permettre la luxation ultérieure du bloc. (9) Ensuite, au niveau du plateau de la ligne oblique externe, des perforations occluso-crestales de 2-3 mm de profondeur sont effectuées sur toute la longueur située entre les deux ostéotomies verticales grâce à un forêt drill de 1mm de diamètre et parallèlement à la ligne oblique externe. Enfin, grâce au ciseau à os et à un maillet, une tension est exercée sur le bloc à luxer, créant une ligne de fracture qui sera guidée par les ostéotomies superficielles, permettant la libération du bloc osseux. (8) Il est important que l’axe du ciseau à os respecte celui des perforations qui elles-mêmes sont parallèles à la face externe de la ligne oblique externe.
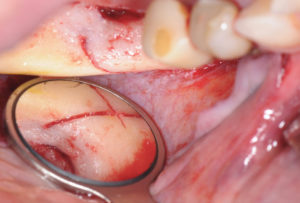
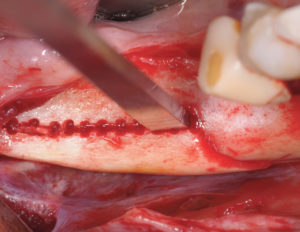
– Sutures du site de prélèvement
Le greffon une fois prélevé, la plaie est refermée sans tension au niveau du site donneur avec un fil monofilament résorbable 5/0. La réalisation de points simples est préconisée pour assurer une fermeture étanche du lambeau.
– Recommandations post-opératoires
A la fin de l’opération, une radiographie panoramique est réalisée. une poche de glace est immédiatement remise au patient, qu’il doit appliquer sur la zone traitée à raison de 15 minutes par heure toutes les heures les deux premiers jours. Le patient commence le bain de bouche à la chlorhexidine 0,12 % 48 heures après l’intervention. un rendez-vous de contrôle 2 semaines après l’intervention est fixé.
En cas de prélèvement de grande étendue, et ceci pour éviter le risque de fracture mandibulaire, une alimentation molle est conseillée pendant les 6 premières semaines suivant l’intervention. En effet, le risque de fracture est maximal lors des 2 à 3 semaines post-opératoires car les patients reprennent une alimentation normale après la suppression de l’œdème. (9)
RÉSULTATS
Notre étude s’est portée sur l’état d’anxiété pré-opératoire, la douleur post-opératoire, l’œdème, l’hématome, la gêne esthétique et fonctionnelle, la modification de la sensibilité de la lèvre inférieure ainsi que sur la volonté de ré-intervention de chaque patient.
– Anxiété pré-opératoire
27 patients ont révélé avoir été anxieux ou très anxieux et 16 ont témoigné de leur indifférence ou d’un état relaxé. L’état d’anxiété semble associé à l’intervention chirurgicale plutôt qu’au prélèvement rétromolaire en lui-même. 8 patients n’ont pas désiré de sédation intraveineuse, n’étant pas du tout anxieux pour l’intervention.
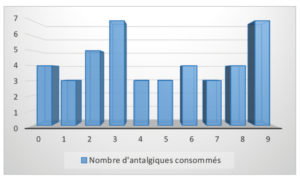
– Antalgiques consommés dans les trois premiers jours
L’antalgique prescrit est un antalgique de classe 1, le paracétamol 1 g. Le nombre moyen d’antalgiques pris suivant l’opération est de 5 comprimés répartis sur les 3 premiers jours. 4 patients n’ont pris aucun antalgique suite au prélèvement rétromolaire. 7 patients ont pris 3 antalgiques par jour pendant 3 jours, ce qui correspond au maximum d’antalgiques consommés.
– Douleur ressentie
Il a été demandé aux patients de décrire l’intensité de la douleur ressentie sur une échelle numérique allant de 0 à 10 conforme aux recommandations de l’HAS ; 0 représentant l’absence de douleur et 10 reflétant une douleur insupportable. Ceci a été demandé du jour de l’intervention jusqu’à plus de dix jours post-opératoires.
Ces données ont été réparties en cinq catégories pour faciliter leur lecture :
• douleur insupportable : score de 8 à 10
• douleur intense : score de 6 à 7
• douleur modérée : score de 4 à 5
• douleur faible : score de 1 à 3
• absence de douleur : score de 0
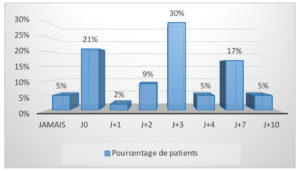
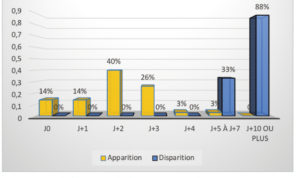
Aucun patient n’a décrit une douleur insupportable dans les suites post-opératoires au prélèvement rétromolaire. Les 2 premiers jours post-opératoires, une douleur intense a été décrite par 1/4 des patients, une douleur modérée par 1/4 des patients et une douleur faible par près de la moitié des patients. Enfin 4 patients ont décrit la douleur comme nulle. A partir du troisième jour, la totalité des patients décrit une douleur modérée, faible voire nulle. Dès la fin de la première semaine, 9 patients sur 10 n’ont qu’une douleur faible ou nulle.
– Trismus
Il a été demandé aux patients d’évaluer la difficulté d’ouverture buccale pour quantifier le trismus postopératoire. Le trismus a duré en moyenne 3 jours et a quasiment disparu au bout de la première semaine chez la majorité des patients.
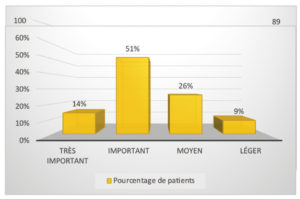
– Œdème
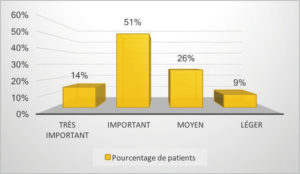
L’œdème perçu par le patient a été classé en quatre catégories :
• très important
• important
• moyen
• léger
La moitié des patients a révélé avoir eu un œdème relativement important.
Pour aller plus loin, il a été demandé aux patients de noter le jour post-opératoire où l’œdème leur semblait le plus volumineux. Il en est ressorti que celui-ci est apparu le plus important au deuxième jour post-opératoire et qu’il diminue assez rapidement.
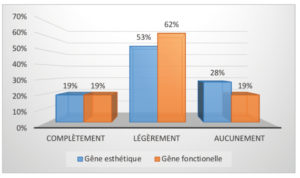
– Gêne esthétique et fonctionnelle
La gêne d’un point de vue esthétique a été demandée au patient afin de savoir si l’intervention a causé une
quelconque limitation de son activité. La gêne fonctionnelle, notamment pour déglutir, manger ou parler a également été évaluée. Notre enquête a révélé que la majorité des patients a été légèrement impactée par des modifications esthétiques ou fonctionnelles sans être complètement limitée.
– Modification de la sensibilité de la lèvre inférieure
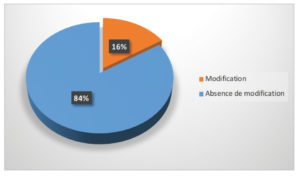
Le patient peut ressentir momentanément une modification de sensibilité au niveau de la lèvre inférieure mais non de sa motricité. Dans notre étude, 84 % des patients n’ont senti aucune modification de la sensibilité de leur lèvre. 100 % des patients concerné par une modification ont retrouvé la totalité de leur sensibilité à 15 jours postopératoires. Il est important de préciser que la totalité de ces 16 % a eu recours à une greffe adjacente au site de prélèvement avec de ce fait une proximité avec le nerf mentonnier. La modification temporaire de sensibilité de la lèvre n’a donc pas de rapport avec le prélèvement rétromolaire mais avec la préparation du lambeau pour recouvrir la greffe adjacente.
– Fièvre
Il a été demandé aux patients de suivre une éventuelle hausse de leur température corporelle ce qui évoquerait le début d’un processus inflammatoire. La totalité des patients a répondu négativement à cette question.
– Hématome
L’apparition d’un hématome fait partie des suites postopératoires les plus régulières du prélèvement rétro-molaire. Notre étude a montré un taux de 84% d’apparition d’hématomes, appuyant la récurrence de cette complication post-opératoire. L’hématome est apparu dans 40% des cas le deuxième jour et a disparu dans la totalité des cas après le dixième jour post-opératoire.
– Réintervention
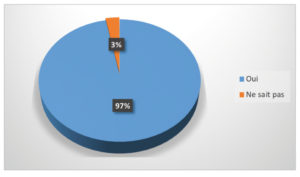
97 % des patients ont répondu favorablement à l’éventualité d’un prochain prélèvement rétro-molaire et 3 % ne se prononcent pas. Aucun patient déconseille ce type d’intervention.
DISCUSSIONS
Le ressenti de la douleur est individuel à chaque patient mais notre étude montre que 70 % des patients ne décrivent qu’une douleur modérée à faible même les 2 premiers jours suite au prélèvement rétromolaire. Il est intéressant de noter que l’antalgique prescrit est un antalgique de palier 1, le paracétamol. Les médicaments de palier 1 sont prescrits contre les douleurs légères à modérées. Le paracétamol possède une action périphérique et centrale.
En effet, grâce à son action centrale sur la moelle et le cerveau, il permet l’inhibition de la production des substances algogènes, les prostaglandines. Grâce à son action périphérique, il agit directement en bloquant la production de l’influx douloureux. La prescription d’un antalgique de palier 1 évite les effets indésirables des antalgiques de palier 2 tels que les nausées ou la somnolence. Ceci montre que la douleur ressentie est relativement peu intense et peut être gérée par la classe d’antalgique la moins forte.
Notre étude démontre que les suites post-opératoires prédominantes d’un prélèvement rétromolaire sont
l’œdème et l’hématome. En effet, chez la moitié des patients, un œdème relativement important est apparu. De plus, chez 84 % des patients, un hématome est survenu, appuyant la récurrence de ces complications postopératoires. Les patients sont prévenus sur le consentement éclairé de l’apparition quasiment inévitable de ces suites mais de leur disparition rapide. L’étude révèle également que la majorité des patients ressent légèrement une gêne esthétique ou fonctionnelle, leur permettant de continuer une vie active et sociale.
Concernant le souhait de ré-intervention des patients, seul un patient ne s’est pas prononcé sinon la totalité des patients est motivée à réaliser à nouveau cette intervention. Ces résultats paraissent satisfaisants quant au déroulement de l’intervention, à la prise en charge et permettent de rassurer les patients quant aux suites post-opératoires.
Pour aller plus loin, si l’on compare les suites postopératoires comme l’œdème, l’hématome et les douleurs provoquées par le prélèvement rétromolaire, celles-ci sont considérées comme semblables à celles de l’avulsion d’une dent de sagesse incluse. (8) (9) (10)
Cependant, nous devons préciser que les données relevées dans notre étude reflètent uniquement les suites postopératoires avec la MicroSaw® au niveau de la zone rétromolaire mandibulaire. Cependant, différentes méthodes de chirurgies permettant la réalisation de prélèvements osseux intra-oraux sont encore actuellement utilisés. Il est ainsi intéressant de comparer les suites post-opératoires de la MicroSaw® avec ces autres techniques, telle que la piezochirugie. Cette méthode chirurgicale permet la réalisation d’ostéotomies ou d’ostéctomies grâce à un appareil utilisant des embouts à ultrasons et émettant une fréquence émise entre 25-29 kHz. Elle utilise le principe de transduction ultrasonique, obtenue par l’alternance de contractions et d’expansions de la céramique piézoélectrique. (11) Hanser et Doliveux (1) ont comparé les douleurs post-opératoires lors du prélèvement rétromolaire à la MicroSaw® et à la piézochirugie sur 53 patients ayant eu un prélèvement bilatéral rétromolaire mandibulaire. Leurs recherches ont démontré que le jour-même de l’intervention, sur une échelle de douleur de 0 à 3, le prélèvement réalisé à la MicroSaw® obtient un score de 1,03 face à 1,17 pour la piézochirugie. un jour après l’intervention, le score est de 0,61 pour le disque diamanté contre 0,68 pour les inserts ultrasonores. Enfin, deux semaines après l’opération, cette fois-ci la piézochirurgie présente un meilleur score avec 0,23 face à 0,25 pour la MicroSaw®.(1)Ainsi, bien que la MicroSaw® montre le jour de l’intervention et le lendemain un score légèrement meilleur que le piézochirugie, la différence n’est pas significative et les deux techniques chirurgicales sont équivalentes concernant la douleur post-opératoire ressentie.
CONCLUSION
Ce travail a permis de décrire la procédure chirurgicale utilisant la MicroSaw® lors du prélèvement rétromolaire mandibulaire et d’analyser, grâce à une étude menée auprès de 43 patients, les suites post-opératoires relatives à cette intervention. Il en est ressorti que les suites prédominantes sont l’œdème et l’hématome. L’œdème est le plus important au deuxième jour post-opératoire et diminue rapidement par la suite. L’hématome apparaît le 2ème jour et disparaît entre 7 à 10 jours après l’intervention. Ces suites ont eu des conséquences fonctionnelles ou esthétiques légères sans limitation de l’activité des patients.
L’évaluation de la douleur montre qu’un antalgique de palier 1 est suffisant. La comparaison de la douleur avec la piézochirurgie a mis en évidence l’absence de différence significative dans le ressenti de la douleur.
De nouvelles méthodes facilitant la cicatrisation sont en cours de développement telles que l’utilisation de la photobiostimulation avec l’AtP38 ou bien la cryothérapie. Ces méthodes augmenteraient la rapidité de régénération tissulaire et permettraient ainsi de réduire les suites post-opératoires et leur durée. De nombreuses études sont en cours de réalisation ce qui paraît prometteur pour l’avenir de la régénération tissulaire.
BIBLIOGRAPHIE
1. Hanser T, Doliveux R. MicroSaw and Piezosurgery in Harvesting Mandibular Bone Blocks from the
retromolar region: A randomized Split-Mouth Prospective Clinical trial. Int J Oral Maxillofac Implants. mars 2018;33(2):365‑72.
2. Restoy-Lozano A, Dominguez-Mompell IL, Infante-Cossio P, Lara-Chao J, Espin-Galvez F, Lopez-
Pizarro V. reconstruction of mandibular vertical defects for dental implants with autogenous bone block grafts
using a tunnel approach: clinical study of 50 cases. Int J Oral Maxillofac Surg. 1 nov 2015;44(11):1416‑22.
3. The Regeneration Expert – Detail [Internet]. [cité 1 sept 2021]. Disponible sur: https://www.regenerationexpert.com/en/blog-detail/blog/79/blogtitle/proper-flap-and -suture-techniques-are-key-to-success/
4. Misch CM. The harvest of ramus bone in conjunction with third molar removal for onlay grafting before placement of dental implants. J Oral Maxillofac Surg. nov 1999;57(11):1376‑9.
5. Misch CM. Use of the mandibular ramus as a donor site for onlay bone grafting. J Oral Implantol. 2000;26(1):42‑9.
6. Silva FMS, Cortez ALV, Moreira RWF, Mazzonetto R. Complications of intraoral donor site for bone grafting prior to implant placement. Implant Dent. déc 2006;15(4):420‑6.
7. Raidot J. Interêts et techniques des greffes autogènes pour la reconstruction de défauts osseux verticaux postérieurs mandibulaires [Internet]. [Strasbourg]: Strasbourg; 2018 [cité 1 sept 2021]. Disponible sur :
http://theses.unistra.fr/ori-oai-search/notice.html?id=udsori- 74877&printable=true
8. Journal LS – Implantologie dentaire reconstruction osseuse en secteur esthétique : faut pas dévisser ! |
LS – La Lettre de la Stomatologie [Internet]. [cité 18 janv 2021]. Disponible sur: https://journal-stomatoimplanto. com/content/reconstruction-osseuse-ensecteur-esth%C3%A9tique-faut-pas-d%C3%A9visser
9. Khoury F, Keller P. Greffe osseuse en implantologie [Internet]. Quintessence International. 2010. 519 p.
(Quintessence). Disponible sur: http://books.google.fr/books?id=b3dMYgEACAAJ
10. Bravetti DP, de Conférences M. Greffe osseuse : les sites de prélèvement. 2016;10.
11. P A, G KP, Ms N, Ch B, Reddy R. Piezosurgery in Dentistry: A Versatile tool In Bone Management. res rev J Dent Sci. 26 déc 2014;2(2):32‑7.