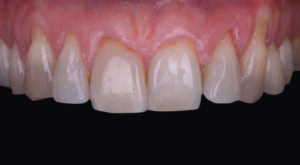
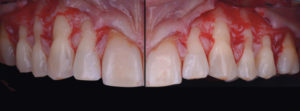
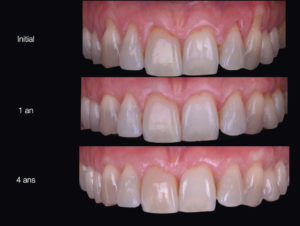
Présentation d’un cas à 4 ans post-opératoire
Introduction
La question ciblée de ce case report est la suivante : « Quelle est l’efficacité clinique des procédures de chirurgie plastique parodontale par lambeau d’avancé coronaire, dans le traitement des récessions gingivales localisées avec ou sans apport de greffon de conjonctif enfoui ? ».
Après 35 ans de recherche clinique en chirurgie muco-gingivale, il a été observé que plusieurs paradigmes ont changé au cours des dernières décennies. Entre les années 1970 et 1980, les procédures considérées comme standard étaient la greffe gingivale libre (GGL) et le lambeau positionné latéralement (LPL), même si le contexte scientifique était principalement représenté par des études de séries de cas. à la fin des années 1980, une description complète de la procédure lambeau positionné coronairement (LPC) a été présentée par Allen & Miller (1) ouvrant une nouvelle ère de traitement, non seulement axée sur la reconstruction d’une quantité « adéquate » de gencive attachée mais aussi efficace pour améliorer les tissus mous du point de vue esthétique.
La définition de la chirurgie plastique parodontale a ensuite été introduite par Miller (16), puis validée par l’American Academy of Periodontology en 1996, définissant ainsi l’objectif du traitement contemporain.
L’intérêt des traitements était principalement axé sur la prévisibilité de la reconstruction des tissus mous sur la racine exposée, obtenant alors un recouvrement radiculaire complet ainsi qu’une esthétique agréable (2). récemment, plusieurs auteurs ont publié des données rapportant les résultats à long terme de différentes procédures de couverture radiculaire (3,4).
Cette technique de chirurgie plastique parodontale a en effet été initialement introduite sans l’utilisation de greffon (1), puis, dans le but de réduire la récidive à long terme, le positionnement d’un greffon conjonctif a été proposé (8, 9).
De nouvelles approches concernant la connaissance du phénotype gingival (10) peuvent nous permettre de reconsidérer l’utilisation d’un GCE dans certain cas de LAC, évitant ainsi un prélèvement, réduisant de ce fait le temps chirurgical et améliorant l’expérience patient.
Bien que des controverses subsistent entre les différentes approches de la littérature, les techniques basées sur l’utilisation d’un greffon conjonctif enfoui (GCE) affichent le moins de changements dans le niveau de la marge gingivale au fil du temps (4, 5, 6, 7, 8). Cependant, la question de positionner un greffon de tissu conjonctif lors de la réalisation d’un lambeau d’avancée coronaire (LAC) se pose à nouveau.
SITUATION CLINIQUE
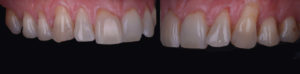
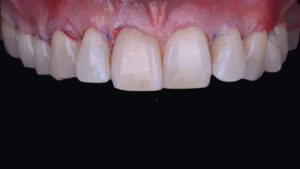
Cette patiente a été reçue en 2016 au sein du cabinet du Dr Benjamin Cortasse. a cette époque, nous ne disposions pas des outils d’étude de Rasperini (10), l’épaisseur gingivale est donc appréhendée tel que proposé par Joseph Kan (11) en utilisant la sonde parodontale :
• Si la sonde est visible, le phénotype est fin. • Si la sonde n’est pas visible, le phénotype est épais. La patiente présente un phénotype fin en regard de la 23, et un phénotype relativement épais en regard de la 13. (Fig. 1 et 2).
TEMPS PAR TEMPS CHIRURGICAL
Anesthésie
Pour la zone des récessions, l’anesthésie para-apicale sera préférée à l’anesthésie intra-papillaire afin de limiter le risque de micro-nécrose pouvant influencer négativement la cicatrisation et ainsi compromettre le résultat esthétique final. Les zones de pénétration de l’aiguille seront à distance de la zone du futur lambeau. une anesthésie palatine sera réalisée dans la zone de prélèvement.
• Mesure de la hauteur des récessions
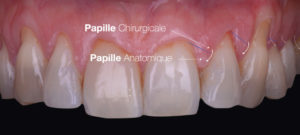
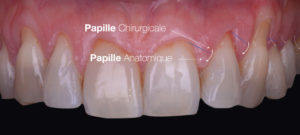
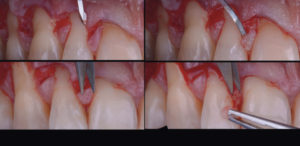
La récession la plus haute et centrale est initialement repérée. La hauteur de cette récession est alors mesurée, du collet de la dent au bord de la gencive libre. Cette hauteur est alors reportée, en y ajoutant 1 mm, sur les papilles mésiales et distales en débutant de leur sommet (Fig. 3).
De même, les hauteurs de récession des dents mésiales seront reportées sur leur papille mésiale et les hauteurs de récession des dents distales seront reportées sur leur papille distale. Le point ainsi déterminé représente le sommet de la papille chirurgicale. Ceci jouera le rôle de repère pour la future incision (Fig. 4).
• Incisions
Le lambeau inclut une dent saine de chaque côté des dents à traiter, dans le but de faciliter son futur repositionnement sur les surfaces radiculaires exposées. une seule incision est réalisée. Elle est oblique en interdentaire, selon les mesures réalisées préalablement, reliant le sommet de la papille chirurgicale à la récession adjacente. Ceci permet la création des « papilles chirurgicales », qui viendront in fine recouvrir les papilles anatomiques initiales (Fig. 5).
• Décollement du lambeau
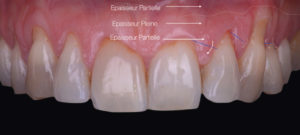
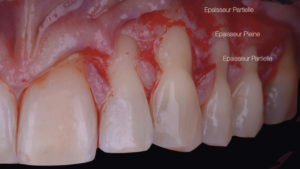
Il sera réalisé grâce à la méthode « Split – Full – Split ». Les papilles chirurgicales sont ainsi décollées en épaisseur partielle. Ensuite, le lambeau est levé en pleine épaisseur jusqu’à la ligne de jonction mucogingivale (LJMG). Enfin, dans un objectif de gain de laxité du lambeau, celui-ci sera disséqué en demi-épaisseur dans la muqueuse alvéolaire (Fig. 6).
Cette dissection au-delà de la LJMG se fait en deux plans : un plan profond (lame parallèle à l’os sur environ 4 mm), et un plan superficiel parallèle au lambeau muqueux (une lame 15 neuve est insérée et glisse superficiellement sous le lambeau) (Fig. 7).
Cette élévation de lambeau est réalisée des deux côtés en préservant la papille inter-incisive afin de permettre la rotation des tissus (Fig. 8).
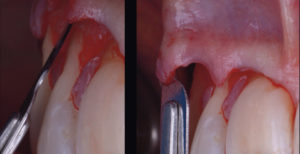
• Désépithélialisation des papilles
Les papilles anatomiques sont désépithélialisées à l’aide d’une micro-lame de bistouri (Viperblade – MJK Instruments) et de ciseaux chirurgicaux (Fig. 9).
• Prélèvement du greffon épithélio-conjonctif
Le prélèvement palatin est réalisé dans la zone située entre la deuxième prémolaire et la première molaire. L’épaisseur du greffon est initialement déterminée (environ 1 à 1,5 mm). L’incision du greffon de tissu épithélio-conjonctif est ensuite effectuée. Le greffon de tissu épithélio-conjonctif est alors incisé, puis désépithélialisé à la lame, sur table.
• Surfaçage radiculaire
La surface radiculaire exposée est instrumentée manuellement ou à l’aide d’instruments ultrasoniques, sans supériorité d’une méthode par rapport à l’autre en terme de gain d’attache clinique ou de gencive kératinisée 5. Il semble utile d’associer le surfaçage radiculaire à un conditionnement chimique de la racine à l’acide éthylène diamine tétraacétique (Edta) 24 % en gel, dans le but de maximiser l’adhésion du caillot sanguin à la surface radiculaire et ainsi d’optimiser la cicatrisation future de la plaie parodontale.
• Positionnement du greffon
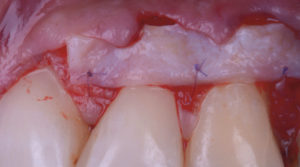
Le greffon de tissu conjonctif est stabilisé, 0,5 mm apicalement à la jonction amélo-cémentaire, à la base des papilles interdentaires désépithélialisées, à l’aide de fil de suture résorbable 7/0 (Fig. 10).
• Sutures
Le lambeau est tracté en coronaire. Les papilles chirurgicales effectuent un mouvement de rotation (mésiocoronal pour celles situées en mésial de la récession la plus haute, disto-coronal pour celles situées en distal de la récession la plus haute).
La stabilité du lambeau sans suture doit être acceptable dans sa position finale.
Les papilles sont stabilisées par la réalisation de sutures sling. Cette suture permet la mise en place de deux papilles chirurgicales, y associe un déplacement coronaire et un plaquage des tissus grâce au passage autour de la dent en palatin.
La réalisation de ces points s’effectue de l’extrémité du lambeau vers son centre (Fig. 11 et 12).
Résultats et Follow-up
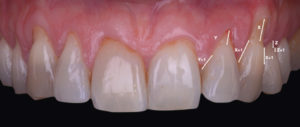
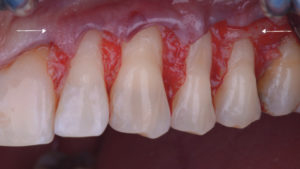
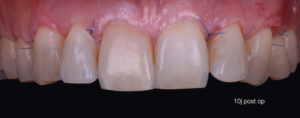
A 10 jours, les sutures sont déposées. Nous pouvons observer la rapidité de cicatrisation des tissus (Fig. 13).
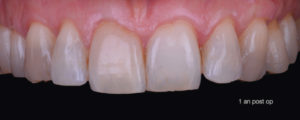
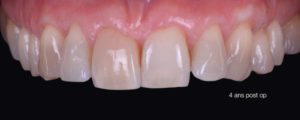
A 1 an, la situation est stable et se maintient à 4 ans (Fig. 14 et 15).
DISCUSSION
Lors de son étude (8) comparant les résultats de LAC avec ou sans GCE, Zucchelli constate à 5 ans postopératoire, un recouvrement radiculaire de 100 % dans 93 % des cas dans le groupe test (LAC + GCE) et dans 78 % des cas dans le groupe contrôle (LAC seul). de plus, le gain moyen de tissu kératinisé est de 1.32 mm dans le groupe contrôle contre 1.71 mm dans le groupe test. La différence entre les deux groupes est statistiquement significative. Cette étude conclut que les lambeaux d’avancée coronaire seuls ou avec greffon de conjonctif permettent d’obtenir une réduction de la récession similaire jusqu’à 1 an postopératoire.
Cependant il semblerait que le potentiel de recouvrement ainsi que la probabilité d’obtenir un recouvrement à 100 % soient plus importants à 5 ans postopératoire pour le groupe traité avec l’apport d’un greffon plutôt qu’avec un simple lambeau déplacé coronairement. de plus, le gain de tissu kératinisé est également significativement plus important avec l’adjonction d’un GCE.
Dans une autre étude à long terme, Da Silva (5) présente des résultats similaires avec des taux de recouvrement de 68.8 % et 75.3% respectivement pour ces deux groupes. On obtient un recouvrement à 100 % dans 9% des cas dans le groupe contrôle, et dans 18% des cas dans le groupe test. Le gain moyen de tissu kératinisé est de 0.55 mm dans le groupe traité par greffe de conjonctif enfoui, tandis qu’il diminue de 0.21 mm dans le groupe traité par LAC seul. La différence est significative entre les deux groupes.
Cette étude démontre que le LAC seul ou associé à une greffe de conjonctif enfoui permettent tous deux de recouvrir les récessions gingivales rt1. Cependant, lorsque l’on ajoute un greffon de conjonctif au LAC, le gain de tissu kératinisé semble meilleur.
Dans sa dernière revue de littérature(14), Tavelli observe que les approches GCE et EMD ont montré des résultats précoces supérieurs au traitement par avancement du lambeau seul pendant la période post-chirurgicale précoce, au fil du temps, seule l’apport de GCE a montré une supériorité statistiquement significative par rapport au lambeau seul.
En particulier, une tendance au déplacement coronaire de la marge gingivale à une vitesse approximative de 0,05 mm / an a été observée pour le groupe GCE.
Une conclusion similaire a également été rapportée par Rasperini (4) qui décrivait une tendance au déplacement coronaire de la marge gingivale après lambeau coronairement avancé associé à un greffon (LAC + GCE), tandis qu’une tendance à une rechute apicale a été observée pour le traitement par LAC seul.
Il a été émis l’hypothèse que l’un des principaux avantages de l’utilisation d’une greffe autologue est que le greffon de tissu conjonctif agit comme un garnissage biologique améliorant l’adaptation du lambeau à la surface de la racine(2,3) et en augmentant l’épaisseur des tissus mous marginaux, ce qui est positivement lié à des chances plus élevées d’obtenir une couverture radiculaire complète. Ceci est également essentiel pour la stabilité de la marge gingivale, car une augmentation de l’épaisseur du tissu gingival suite au positionnement d’un GCE a été associée à l’effet d’attachement rampant au fil des ans (2, 3, 8).
Des études à court terme ont démontré que l’utilisation de la greffe de tissu conjonctif (GCE) en combinaison avec un lambeau coronairement avancé (LAC) est plus efficace pour obtenir un recouvrement radiculaire complet (RRC) par rapport au LAC seul (15,16).
En conclusion de son étude clinique à long terme de 9 ans, Rasperini indique que l’utilisation supplémentaire du CTG entraîne un gain de tissu kératinisé significativement plus élevé que le LAC seul. Il insiste sur une tendance à un déplacement coronaire de la marge gingivale dans les sites traités par LAC + GCE, tandis qu’une tendance à une rechute apicale de la marge gingivale a été observée dans les sites traités par LAC entre 6 mois et 9 ans.
CONCLUSION
La littérature, ainsi que l’observation clinique de ce cas semblent se rejoindre : le lambeau déplaceé
coronairement seul ou avec adjonction d’un greffon de conjonctif sont deux techniques efficaces dans le recouvrement des récessions gingivales. Même si les résultats ne sont pas toujours significatifs, la réduction de la récession semble en règle générale plus importante avec la technique associant un greffon de conjonctif enfoui. Ainsi, le recouvrement radiculaire à 100 % est plus prévisible avec cette technique. D’autre part, l’adjonction du greffon conjonctif au lambeau d’avancée coronaire permet l’apport en tissu kératinisé. Ainsi, nous pouvons conclure que lorsque l’objectif thérapeutique consiste en l’obtention d’un recouvrement radiculaire complet, stable sur le long terme, et une augmentation du tissu kératinisé, la greffe de conjonctif enfouie doit être préférée à la réalisation d’un lambeau d’avancée coronaire seul.
Bibliographie
1. Allen EP & Miller PD. Coronal positioning of existing gingiva: short term results in the treatment of shallow marginal tissue recession. J Periodontol 1989;60:316-319.
2. Cairo F. Periodontal plastic surgery of gingival recessions at single and multiple teeth. Periodontol 2000 2017;75(1):296-316.
3. Pini Prato G, Rotundo R, Franceschi D, Cairo F, Cortellini P, Nieri M. Fourteen-year outcomes of coronally advanced flap for root coverage: follow-up from a randomized trial. J Clin Periodontol 2011;38:715-720.
4. Rasperini G, Acunzo R, Pellegrini G, Pagni G, Tonetti M, Pini Prato GP, Cortellini P. Predictor factors for long-term outcomes stability of coronally advanced flap with or without connective tissue graft in the treatment of single maxillary gingival recessions: 9 years results of a randomized controlled clinical trial. J Clin Periodontol 2018;45(9):1107- 1117.
5. Da Silva RC, Joly JC, de Lima AF, Tatakis DN. Root coverage using the coronally positioned flap with or without a subepithelial connective tissue graft. J Periodontol 2004;75:413- 419.
6. Cortellini P, Tonetti M, Baldi C, Francetti L, Rasperini G, Rotundo R, Nieri M, Franceschi D, Labriola A, Pini-Prato GP. Does placement of a connective tissue graft improve the outcomes of coronally advanced flap for coverage of single gingival recessions in upper anterior teeth? A multicentre, randomized, double-blind, clinical trial. J Clin Periodontol 2009;36:68-79.
7. Cairo F, Cortellini P, Tonetti M, Neri M, Mervelt J, Cincinelli S, Pini-Prato G. Coronally Advanced Flap with and without Connective Tissue Graft for the treatment of single maxillary gingival recession with loss of interdental attachment. A randomized controlled clinical trial. J Clin Periodontol 2012;39:760-768.
8. Zucchelli G, Mounssif I, Mazzoti C, Stefanini M, Marzadori M, Petracci E, Montebugnoni L. Coronally advanced flap with and without connective tissue graft for the treatment of multiple gingival recessions : a comparative short- and long-term controlled randomized clinical trial. J Clin Periodontol 2014;41(4):396-403.
9. Mörmann W & Ciancio SG. Blood supply of human gingiva following periodontal surgery.
A fluorescein angiographic study. J Periodontol 1977;48(11):681-692. 10. Rasperini G, Codari M, Paroni L, Aslan S, Limiroli E, Solís-Moreno C, Suckiel-Papiór K, Tavelli L, Acunzo R. The influence of gingival phenotype on the outcomes of Coronally Advanced Flap: a prospective multicenter study. Int J Periodontics Restorative Dent 2020;40(1):e27-e34.
11. Kan JY, Rungcharassaeng K, Umezu K, Kois JC. Dimensions of peri-implant mucosa: an evaluation of maxillary anterior single implants in humans. J Periodontol 2003;74:557- 562.
12. Zuchelli G, De Sanctis M. Treatment of multiple recessions-type defects in patients with esthetic demands. J Periodontol 2000;71(9):1506-1514.
13. Zucchelli G, Amore E, Sforza NM, Montebugnoli L, De Sanctis M. Bilaminar techniques for the treatment of recession-type defects. A comparative clinical study. J Clin Periodontol 2003;30:862-870.
14. Tavelli L, Barootchi S, Cairo F, Rasperini G, Shedden K, Wang HL. The effect of time on root coverage outcomes: a network meta-analysis. J Dent Res 2019;98(11):1195-1203.
15. Chambrone L, Tatakis DN. Periodontal soft tissue root coverage procedures: a systematic review from the AAP Regeneration Workshop. J Periodontol 2015;86(2):S8-51.
16. Miller PD Jr. Root coverage grafting for regeneration and aesthetics. Periodontol 2000 1993;1:118-127.