Résumé
En prothèse, le réflexe nauséeux est fréquemment rencontré par le praticien, ce qui rend délicat la confection et le port des réhabilitations prothétiques. Il peut avoir comme étiologie des stimuli somatogènes ou psychogènes. Le réflexe nauséeux somatogène résulte d’une rétention insuffisante, d’une dimension verticale d’occlusion incorrecte, d’une malocclusion, d’un manque d’espace pour la langue, de bords postérieurs épais ou d’un joint postérieur palatin inadéquat. Le réflexe nauséeux psychogène peut être induit par l’anxiété et la peur. La thérapie comportementale ou la psychothérapie devrait être prise en considération dans la gestion des nausées d’origine psychogène. L’empathie, la patience du clinicien, la motivation et la coopération du patient, en plus d’un plan de traitement et des techniques cliniques appropriées sont nécessaires pour aboutir à un traitement réussi. Ce travail se propose de détailler ces différentes possibilités thérapeutiques et les techniques de désensibilisation à long terme à travers des cas cliniques pris en charge au centre de consultations et de traitements dentaires de Casablanca au Maroc. Mots clés : Réflexe nauséeux, Prévention, Gestion prothétique, Réflexe, Nausée
Introduction
Le réflexe nauséeux une réaction naturelle à la stimulation tactile de certaines structures
intrabuccales. La sensibilité de la cavité buccale et la capacité des patients à résister aux
stimuli intrabuccaux varient considérablement.
Le réflexe nauséeux peut être d’origine psychogénique ou somatique. Le réflexe somatique
peut être déclenché en touchant des zones riches en extérocepteurs encore appelées " zones
gâchettes " qui sont représentées par la muqueuse pharyngienne en arrière de la limite palais
dur/palais mou et la face dorsale de la langue en arrière d’une ligne transversale passant aux
extrémités du V lingual. [1,2]
Les nausées psychogènes peuvent également être induites sans contact physique direct par des
stimuli visuels, auditifs ou olfactifs. [3,4]
LANDA décrit une expérience où le mari et la femme sont tous les deux sujets au réflexe
nauséeux. Le fait d’entendre sa femme vomir, provoque chez le mari, une stimulation de ce
réflexe. [5]
Il constitue souvent un obstacle difficile à franchir par le praticien et par le patient pour la
réalisation d’une restauration prothétique. [6]
Par un examen clinique approfondi, la prise en compte des antécédents médicaux et un
interrogatoire avec le patient, le clinicien doit déterminer si le problème est lié à des facteurs
iatrogènes, des troubles organiques, anatomiques ou psychologiques. Il est important de
reconnaître si des facteurs uniques ou multiples sont à l’origine du problème. [7,8]
Ce contexte est déterminant dans le choix de la stratégie qui pourra être adoptée pour atténuer
l’intensité et les effets indésirables de ce réflexe.
Les approches thérapeutiques, pouvant-être envisagées sont soit des thérapeutiques
pharmacologiques, [9] ou des interventions non-pharmacologiques qui se sont concentrées sur
les techniques de modification du comportement, à savoir :
– Les techniques de relaxation : certaines techniques comme l’écoute de la musique, et
l’évitement de la vue des instruments dentaires (relaxation passive) peuvent être
utilisées conjointement avec une respiration rythmique contrôlée ou une respiration
abdominale détendue (relaxation active), elles aident à réduire l’état d’anxiété et permettent
au patient de contourner les processus de pensées inutiles ;
– Les techniques de distraction : elles permettent de détourner temporairement
l’attention du patient en lui demandant de se concentrer sur le fait de garder la jambe
levée, de mettre du sel sur la langue, de fermer les yeux ou de se rincer la bouche à
l’eau glacée ;
– L’hypnose : elle aide à détendre le patient et à enlever ou améliorer temporairement le
réflexe nauséeux pour permettre l’exécution du traitement dentaire.
– La désensibilisation systémique : elle peut mener à une amélioration plus permanente.
Elle vise à rééduquer les patients en leur demandant de placer un objet dans la bouche
pendant un certain temps. Une brosse à dents, un porte-empreinte, des marbres, des
disques acryliques, des boutons, des prothèses dentaires et des appareils
d’entraînement peuvent être utilisés. [3, 5,10]
– La thérapie cognitivo-comportementale : Elle vise à traiter les distorsions cognitives
chez les patients qui craignent les interventions dentaires, ce qui augmente leur
sensibilité à la nausée. [5,11]
Ce travail se propose à travers des cas cliniques de savoir ces différentes possibilités
thérapeutiques et en particulier de détailler les traitements à long terme qui servira de
feuille de route pour les praticiens en présentant une démarche clinique adaptée pour
réduire voir inhiber le réflexe nauséeux.
Cas clinique 1
Il s’agit d’une patiente âgée de 75 ans qui a consulté en raison d’une intolérance de ses
prothèses, réalisées deux ans auparavant. L’anamnèse a révélé qu’elle présente un bon état de
santé générale.
La patiente ressentait constamment un réflexe nauséeux lors de l’insertion de son appareil ou
après un temps de port, ceci dès le début de sa réalisation. Lors des différentes étapes
prothétiques (empreintes primaires ou secondaires, prise de la relation intermaxillaire…), elle
déclenchait des nausées importantes allant jusqu’au vomissement.
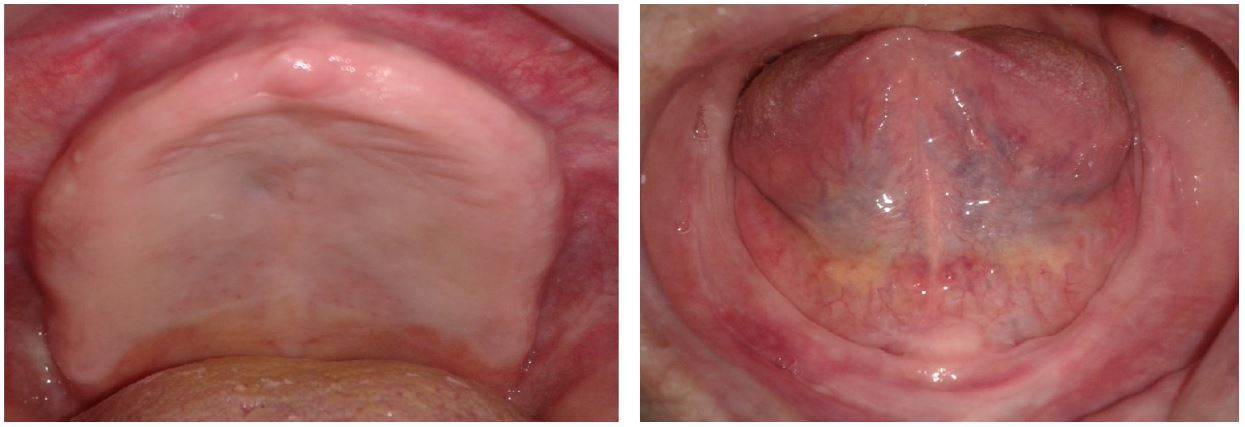
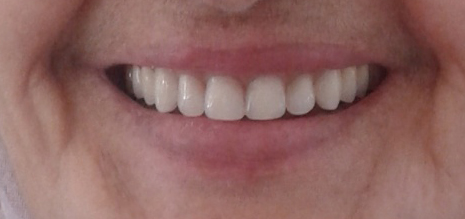
Lors de l’examen exobuccal, nous avons constaté une diminution de la dimension verticale
d’occlusion, et lors de l’examen endobuccal, la patiente manifestait son réflexe dès qu’elle
voyait l’instrument et avant même de l’introduire en bouche. (Fig. 1 (a, b))
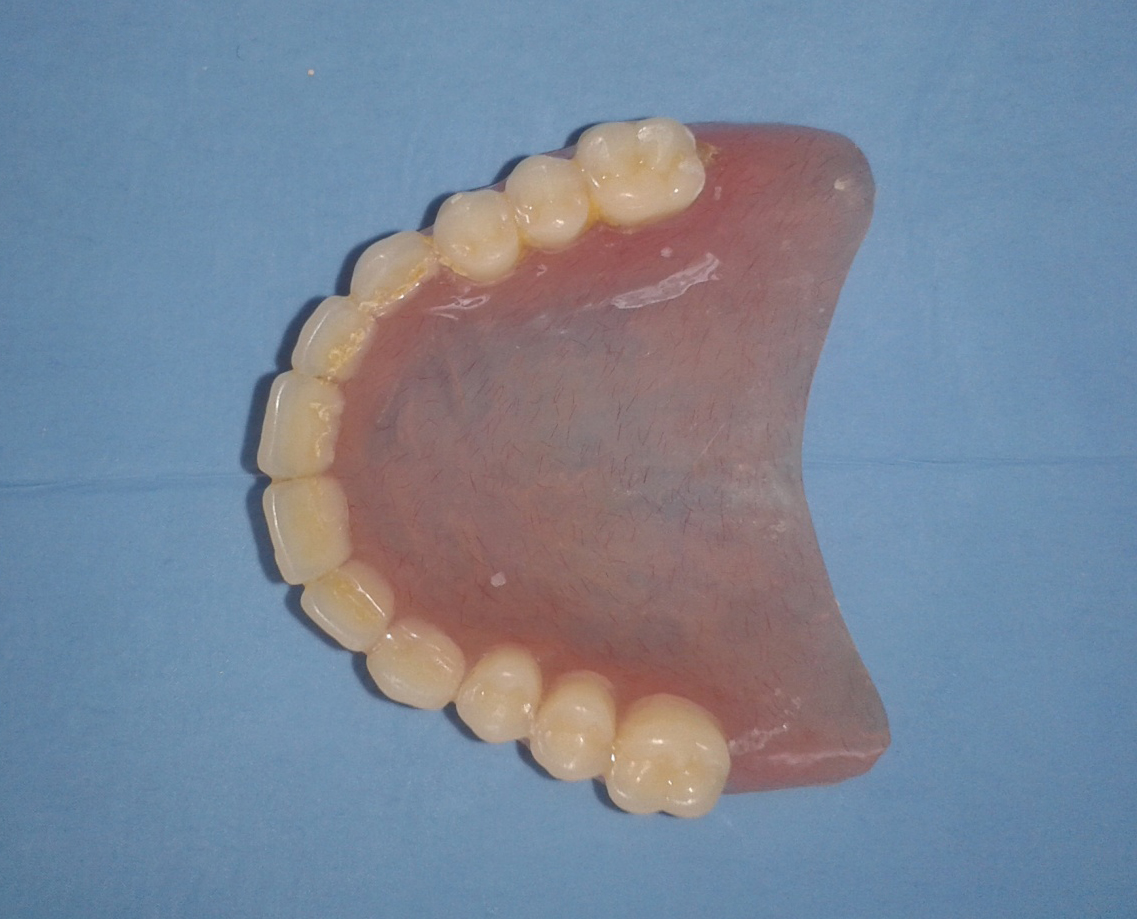
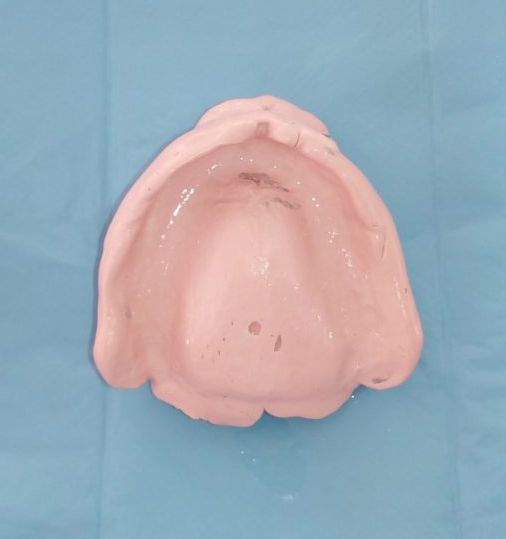
L’examen de l’ancienne prothèse a révélé une limite postérieure courte. (Fig. 2)
Les objectifs thérapeutiques pour cette patiente, étaient tout d’abord d’instaurer un climat de
confiance et d’établir une bonne relation patiente-praticien, et ensuite de refaire sa prothèse
adjointe complète.
Après plusieurs tentatives, Les empreintes primaires ont été prises à l’alginate après rinçage
buccal avec un bain de bouche contenant un agent anesthésique. Aussi, l’utilisation de la
technique de distraction de l’attention de la patiente a permis la suppression de sa peur et son
anxiété. La prise de l’empreinte secondaire maxillaire était impossible car la patiente n’a pas
pu tolérer l’odeur de la résine du porte empreinte individuelle (PEI) et la situation de sa limite
postérieure.
Nous avons procédé à la technique de désensibilisation et ceci par une correction progressive
de la limite postérieure de l’ancienne prothèse. Celle-ci a été prolongée avec la cire qui a servi
de support pour la résine auto-polymérisable (Fig. 3 (a, b, c, d, e)) qui a été rajoutée à raison de
1 mm par semaine. Le manque au niveau de la limite postérieure était de 3 mm.
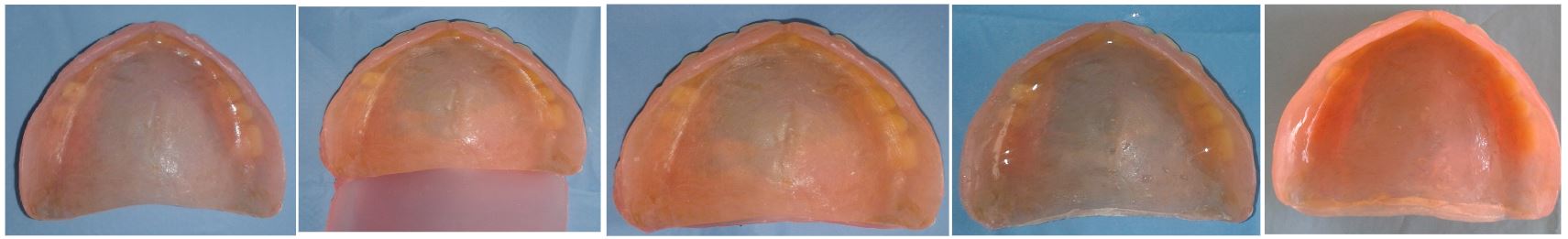
Figures 3 (a,b,c,d,e) – a : vue de l’état initial de l’intrados de l’ancienne prothèse. b : prolongement
du bord postérieur de la prothèse avec de la cire. c : vue de l’intrados après rajout de 1 mm de la
résine auto-polymérisable. d : vue de l’intrados après rajout de 2 mm après 2 semaines. e : aspect
final de l’intrados après un mois.
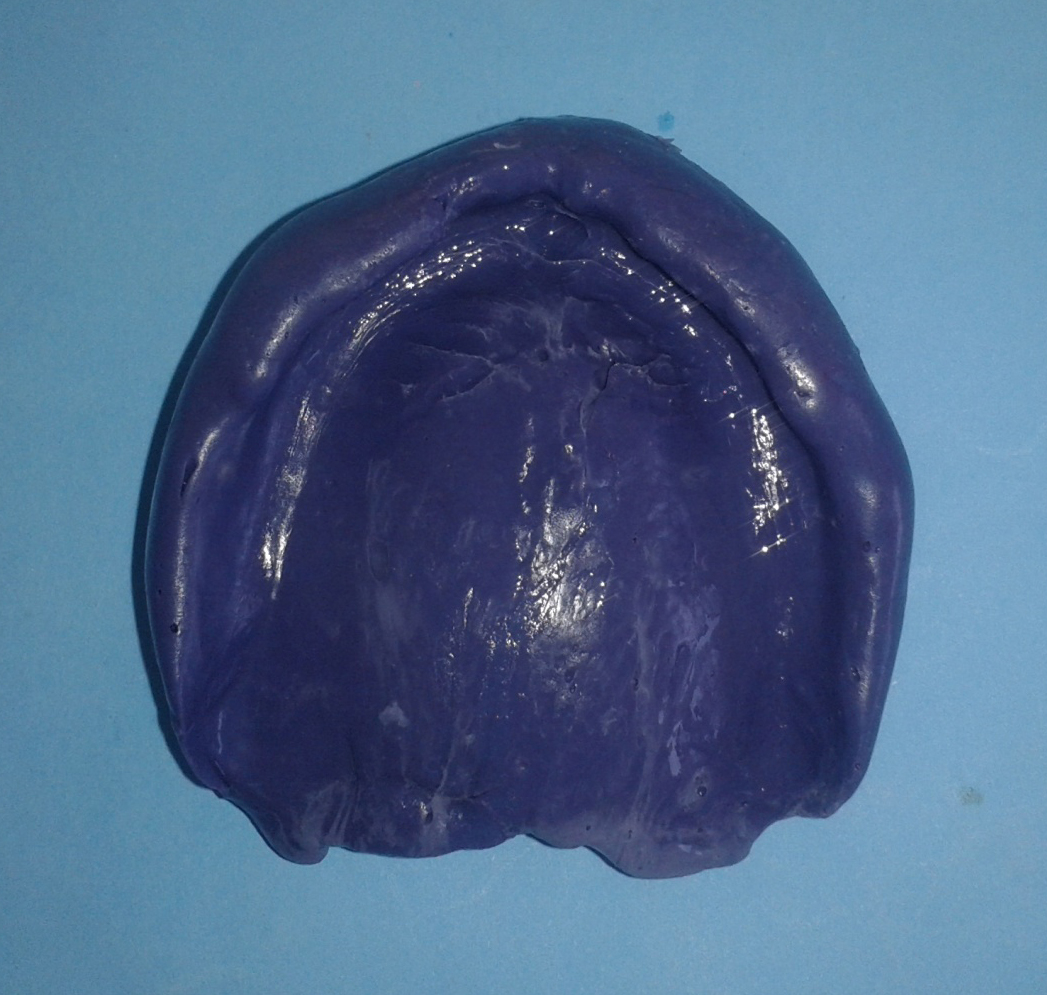
Cette technique a permis, après un mois et lorsque la patiente était capable de tolérer les
modifications effectuées, de prendre l’empreinte secondaire maxillaire en utilisant
l’ancienne prothèse comme un PEI (Fig. 4).
La technique de distraction a été utilisée durant toutes les étapes prothétiques pour éviter la réapparition des nausées.
Lors de l’enregistrement du rapport intermaxillaire, la DVO a été corrigée.
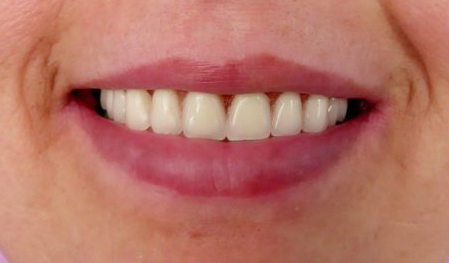
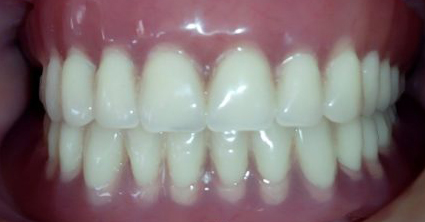
Lors de la mise en bouche, nous avons demandé à la patiente de serrer fort et de ne pas parler et de penser à un événement heureux du passé ou à un voyage programmé. La patiente a été libérée après s’être assurée de l’absence de tout réflexe (Fig. 5 et 6).
2ème cas clinique
Il s’agit d’une patiente âgée de 40 ans qui a consulté pour une réhabilitation
prothétique de ses arcades totalement édentées.
L’interrogatoire a montré que la patiente a déjà eu plusieurs tentatives de réhabilitation qui
n’ont pas abouties à cause d’un réflexe nauséeux très important. La patiente présente un bon
état de santé générale.
L’examen clinique était difficile, le réflexe nauséeux se déclenchait dès l’introduction d’un
instrument au niveau de la cavité buccale avant même d’avoir un contact avec ses muqueuses.
Nous avons essayé de prendre les empreintes primaires à l’alginate après rinçage à un bain de
bouche contenant un agent anesthésique, nous avons commencé par l’empreinte mandibulaire et
la patiente a fini par vomir. L’acte a été reporté après avoir prescrit un médicament
antiémétique. Les empreintes primaires n’ont pas pu être prises lors de la deuxième séance même
avec la prescription médicamenteuse accompagnée de la technique de distraction, nous avons
donc décidé de faire une désensibilisation en demandant à la patiente de faire des exercices
chez elle, en mettant la partie convexe d’une cuillère à soupe en contact avec le palais au moins
3 fois par jour et d’augmenter progressivement la durée du contact et d’essayer d’atteindre
progressivement les parties les plus postérieures du palais.
Après un mois, nous avons constaté la diminution du réflexe nauséeux et nous avons pu
prendre les empreintes primaires à l’alginate.
Des prothèses de transition ont été ensuite réalisées pour continuer le processus de
désensibilisation à long terme, en augmentant la tolérance des récepteurs par stimulation
répétée. Nous avons demandé à la patiente de porter sa prothèse tout d’abord pendant 5 min,
puis 10 min plusieurs fois par jour en augmentant progressivement la durée de port lorsqu’elle
regardait la télévision. La patiente était capable de porter sa prothèse de transition pendant
toute la journée après un mois. Nous avons alors entamé les étapes de réalisation de la
prothèse adjointe totale définitive. Les empreintes primaires ont été prises à l’alginate. Pour
les empreintes secondaires, le remarginage a été réalisé à la pâte de Kerr et le surfaçage à la
pâte d’oxyde de Zinc eugénol (Fig. 7). Après l’enregistrement des rapports intermaxillaires, le
montage des dents et l’essayage du montage ont été réalisés (Fig. 8).
Le jour de la mise en bouche de la prothèse, nous avons demandé à la patiente de serrer
fortement les dents prothétiques, de se détendre et de fermer les yeux en respirant calmement
et profondément par le nez, en pensant à un souvenir agréable et d’observer une période de
silence suffisamment prolongée afin que la langue s’habitue progressivement à la présence du
corps étranger, réduisant brusquement son espace habituel (Fig. 9).
La patiente a été libérée lorsqu’on était certain qu’aucune nausée ne risque de compromettre le
résultat acquis.
Discussion
Le réflexe nauséeux risque de compromettre la qualité de chaque séquence du traitement
prothétique et le succès final le jour de l’insertion. Quelque soit son intensité, il contribue à
gêner l’opérateur dans les différentes phases de l’élaboration de la prothèse complète. Ses
causes sont tactiles, en ayant contact avec des zones réflexogènes [12]. Cependant, il est
intéressant de noter que le passage de la nourriture dans ces zones n’incite généralement pas à
des vomissements. Aussi, des facteurs accessoires agissant comme un stimulus non
négligeable, à savoir le facteur psychologique qui se manifeste parfois par le refus systématique ou inconscient d’intégration de la future prothèse considérée comme un corps étranger, peut jouer un rôle déterminant .
Le traitement peut être médicamenteux mais il doit toujours s’accompagner d’un traitement
psychique et d’une véritable rééducation. Le traitement médical local est constitué par une
anesthésie de contact, sous forme de spray qui doit être manipulé avec précaution, plus
particulièrement chez les asthmatiques et les allergiques, [13] ou sous forme d’injections: au
niveau du trou palatin postérieur, mais elles risquent de déformer les tissus, ce qui est néfaste
pour une prise d’;empreinte. Ce traitement local est peu utilisé car l’injection elle-même peut
déclencher des réflexes nauséeux. Il peut aussi inhiber le réflexe tussigène, entraînant ainsi,
un risque d’ingestion ou d’inhalation du surplus de matériau à empreinte.
Selon LANDA il convient de penser que la véritable origine est mentale et que c’est là qu’elle
doit être combattue. [6]
Tout d’abord, un courant de sympathie et de confiance réciproque doit unir le patient et le
praticien dès la première consultation
Pour ces deux patientes prises en charge au service de prothèse adjointe du centre de consultations et de traitements dentaires de Casablanca, nous avons choisi de passer par des techniques de rééducation avant de commencer le traitement prothétique définitif. Ceci par l’utilisation de l’ancienne prothèse pour le 1er cas clinique et par une désensibilisation du palais par stimulation dans un premier temps et dans un second temps l’utilisation d’une prothèse provisoire pour le 2ème cas clinique. La technique de distraction a également été utilisée pour les deux patientes durant toutes les étapes de la réalisation prothétique.
Ces techniques de sensibilisation, visent à produire des résultats permanents, contrairement
aux techniques de distraction, qui sont des mesures uniques pour produire une solution
temporaire.
Wilks a utilisé un certain nombre de méthodes efficaces de désensibilisation. Il s’agit de tenir
de petits boutons et de les faire rouler autour de la bouche. Les tâches prescrites sont données
comme des "devoirs"[14].
Il est aussi préconisé de stimuler le palais dur avec une brosse à dents. Lee-Singer a utilisé
une technique qui exigeait que les patients gardent jusqu’à cinq billes dans leur bouche, aussi
souvent que possible, durant la semaine précédant le début du traitement prothétique. Des
prothèses dentaires sont construites et données au patient avec une petite perle acrylique fixée
à la surface linguale polie. Cette technique permet au patient de garder sa langue dans une
position plus favorable. [15]
L’utilisation des bases d’entraînement est une autre technique de désensibilisation qui
nécessite la réalisation d’une base en résine acrylique mince, sans dents, qui doit être porté par
le patient lorsqu’il est occupé ou lorsqu’il se concentre sur une tâche non stressante , au début
pendant 5 minutes une fois par jour, puis deux fois par jour et ainsi de suite. Après 1 semaine,
on demande au patient de l’augmenter à 10 min 3 fois par jour, puis 15 min, 30 min et 1 h.
Finalement, le patient est capable de tolérer la base d’entraînement pendant la majeure partie
de la journée. Le moment et le rythme de cette technique varient d’un patient à l’autre, selon
les besoins et les attentes de chacun. En cas de problèmes, il peut être nécessaire de réduire
l’extension du bord postérieur de la prothèse.
Les techniques de relaxation peuvent également être combinées à cette technique [5, 6,16].
Dans toutes les techniques de rééducation, des consignes particulières sont données au patient
sur une certaine période. Pour atteindre les objectifs souhaités, il faut un patient motivé,
pratiquant régulièrement les exercices et suivant les consignes expliquées par le praticien.
Après une certaine période, plus ou moins longue selon les patients, selon leur coopération, leur
motivation et leur sensibilité au réflexe, on observe une diminution, voire une
suppression du réflexe nauséeux à long terme.
Lors de la phase prothétique, il est important de distraire constamment l’attention de notre
patient et de fait, trouver le sujet qui le passionne le plus au point de lui faire oublier ce
trouble momentané durant toutes les étapes de réalisation de la prothèse.
Le malaxage et le remplissage sans excès du porte empreinte ne doivent pas se faire devant le
patient. L’empreinte mandibulaire est prise en premier.
Pour distraire le patient au moment de l’empreinte, l’opérateur lui demande de respirer
profondément de façon audible et de penser à un beau souvenir.
On peut aussi demander au patient de réaliser des mouvements nécessitant une concentration
(exemple: lever une jambe en position horizontale).
En cas de nausée déclarée, le praticien n’hésitera pas à faire basculer énergiquement la tête du
patient en avant.
Si la séance d’enregistrement de la RIM est longue, le réflexe nauséeux peut se manifester. Il
sera donc nécessaire d’avoir un volume de maquettes d’occlusion le plus faible possible.
Le joint postérieur de la prothèse maxillaire doit être suffisant afin de comprimer la zone de
flexion du voile et prévenir toute perte de contact entre la muqueuse et le bord postérieur de la
prothèse. La rétention de chaque prothèse doit être sans défaut. L’épaisseur de la base doit
être aussi mince que possible, afin de restaurer un espace de DONDERS correct. La
dimension verticale d’occlusion ne doit jamais être sous-évaluée
Chez un patient particulièrement nauséeux, deux heures doivent être consacrées à l’insertion
de la prothèse. La prothèse mandibulaire est insérée en première intention. Il est ordonné au patient de serrer fort les dents et de respirer vigoureusement par le nez, de fermer les yeux, de se remémorer un
souvenir particulièrement agréable et de se concentrer sur lui.
Il lui sera recommandé de ne pas parler afin que la face dorsale de la langue ne rencontre à
aucun moment l’extrados de la prothèse. [1, 18,19]
Conclusion
De nombreux praticiens dentaires sont confrontés à des patients qui présentent le réflexe
nauséeux, un phénomène qui apparaît assez fréquemment lors des traitements prothétiques ou
dentaires. Par conséquent, la procédure clinique devient extrêmement difficile.
Il existe de nombreuses techniques pour contrôler le réflexe nauséeux exagéré et aucune
technique ne résoudra à elle-seule le problème de chaque patient.
Il est important pour le clinicien d’évaluer quelle technique sera la plus appropriée et la
nécessité ou non d’une combinaison avec d’autres techniques pour gérer adéquatement ce
réflexe.
Les techniques de désensibilisation, donnent des résultats permanents par rapport aux autres
techniques. Cependant, il faut les utiliser avec beaucoup de prudence car une perte de
motivation ou de patience de la part du patient ou du praticien provoquerait une situation
inverse d’aggravation de ce réflexe.
Une réassurance constante du patient, réduit sans aucun doute l’anxiété et la tension. De
nombreux patients peuvent être traités avec beaucoup de succès en développant la confiance
en eux-mêmes et en leur capacité à surmonter le problème.
En fin de compte, on peut dire que la compétence de l’opérateur et la patience du patient sont
la clé pour contrôler le réflexe nauséeux et fournir des résultats satisfaisants.
Bibliographie
1. LEJOYEUX J. -Prothèse complète: examen clinique, traitement préprothétique, matériaux et techniques d’empreintes Tome 1. Maloine 3ème édition, Paris, 1979.
2. STROHL-HAZARD S. RIMPAULT L. DABADIE M. -Le réflexe nauséeux. Clinic, ,
1998;19(2):95-103.
3. Forbes-Haley C. PURYER J. Blewitt I. -Dental Management of the ‘Gagging’ Patient –
An Update. Int J Dent Health Sci. 2015 ; 3(2):423-431.
4. LEJOYEUX J. LEJOYEUX R. -Mise en condition en prothèse amovible. Masson, Paris,
1993
5. Milind L. Naveen HC. Aditi S. -The gag reflex etiology and management. International
Journal of Prosthetic Dentistry 2010 ;1(1):10-14.
6. Ashish R. Jain, gagging: A problem to prosthetic dentistry – Review. Drug Invention
Today 2018;10 (1):48-54.
7. Musani S. Musani I. Dugal R. Kothavade M. -Gagging: Etiology and management. IJDA
2010; 2:332-6.
8. CONNY DJ. TEDESCO LA. The gagging problem in prosthodontic treatment. Part 1 :
description and causes. J Prosthet Dent. 1983 ; 49(5):601-605.
9. HARUSHI Y. TERUMI A. SATORU I. SHINGO I. -Management of exaggerated gag
reflex using intravenous sedation in prosthodontic treatment. Tohoku J.Exp.Med.
2007 ;212 :373-378.
10. NEUMANN JK. MCCARTY GA. -Behavioral approches to reduce hypersensitive gag
response. J Prosthet Dent. 2001 ;85(3):305.
11. Prashanti E. Sumanth KN. Renjith GP. Karanth L. Soe HHK.-Management of gag reflex
for patients undergoing dental treatment. Cochrane Database of Systematic Reviews 2015 ;
10 :1-41.
12. AKARSLAN Z. Z. BICER A. Z. Y. -Utility of the gagging problem assessment
questionnaire in assessing patient sensitivity to dental treatments. Journal of Oral
Rehabilitation 2012 ; 39 :948–955.
13. HATTAB F. AL-OMARI M. AL-DUWAYRI Z. -Management of patient’s gag reflex in
making an irreversible hydrocolloid impression. J Prosthet Dent. 1999 ; 81(3):369.
14. Wilks CG. Marks IM. -Reducing hypersensitive gagging, Br Dent J. 1983 ;155:263-5.
15. Lee-Singer I. -The marble technique: A method for treating the ‘hopeless gagger’ for
complete denture. J Prosthet Dent. 1973 ; 29:146-55.
16. HIROMI H. – Case report of difficult dental prothesis insertion due to severe gag reflex.
Bull Tokyo Dent Coll. 2012 ; 53(3) : 133-139.
17. LEJOYEUX J. -Les empreintes dans le traitement de l’édentation totale uni-ou
bimaxillaire, Edition Cdp, Paris, 1986.
18. LEJOYEUX J. -Prothèse Complète : Diagnostic-traitement. Maloine, 1967