Une fêlure coronaire (ou fracture incomplète) sur dent pulpée entraîne des douleurs spécifiques liées à l’ouverture d’un grand nombre de tubules dans le milieu buccal. les douleurs commencent par une sensation d’inconfort à la mastication engendrée par les micro-mouvements des fragments. En l’absence de traitement, les tubules sont colonisés par les bactéries et engendrent une pathologie pulpaire. le diagnostic est d’autant plus difficile à établir que les dents peuvent paraître indemnes cliniquement et que les symptômes associés restent le plus souvent frustres et diffus. la démarche diagnostique est basée sur l’écoute du patient et l’utilisation de tests spécifiques.
Mots clefs : fêlure coronaire, diagnostic, douleur pulpaire
Les fêlures et fractures dentaires peuvent être de nature et d’origine très diverses. Elles peuvent être liées à un traumatisme dans le secteur antérieur et sont alors plutôt horizontales ou situées dans les secteurs postérieurs et sont alors plutôt longitudinales. Selon la classification de l’American Association of Endodontists (AAE), on dénombre cinq types de fêlures longitudinales : la fêlure de l’émail, la fêlure cuspidienne, la fêlure coronaire verticale, la fracture verticale, la fêlure radiculaire. Sur le plan clinique, les fêlures radiculaires provoquent des pathologies parodontales alors que les fêlures coronaires sur dents pulpées provoquent des pathologies pulpaires. Cet article est consacré aux fêlures coronaires sur dents pulpées.
Difficilement observables, pouvant entraîner des symptômes très variés, les fêlures coronaires sur dents pulpées sont encore considérées comme étant particulièrement difficile à diagnostiquer. Les symptômes décrits vont d’une simple gêne à la mastication jusqu’à des douleurs persistantes pouvant évoquer une douleur d’origine neuropathique (MARTIN et ATTAL, 1995, IASP, 2012). Il convient donc d’être particulièrement attentif lors de l’entretien clinique et de bien connaître les tests spécifiques pour savoir les détecter.
Dans la plupart des cas le patient consulte avec des douleurs diffuses sans qu’aucun signe clinique ni radiologique n’apparaisse dans le secteur dentaire incriminé. Face à une douleur orofaciale diffuse, il convient d’avoir systématiquement à l’esprit cette option diagnostique et de rechercher d’éventuels signes de fêlures coronaires verticales en utilisant des tests spécifiques. Les fêlures pouvant être impliquées dans cette symptomatologie sont les fêlures cuspidiennes et les fêlures verticales sur dents pulpées.
PREMIERS SYMPTOMES
Il est difficile d’évaluer la prévalence des fêlures coronaires dans la population générale mais une étude réalisée sur la base d’une plateforme collaborative montre que 45 % des fêlures coronaires sont symptomatiques (HILTON et Coll / National Dental PBRN Collaborative Group, 2018).
Les symptômes les plus fréquemment rapportés en association avec une fêlure ont été décrits sous le nom de « cracked tooth syndrome » (CAMERON, 1964) : ils débutent par une simple sensation d’inconfort à la mastication survenant de façon intermittente associée à une sensibilité au froid puis évoluent vers une douleur vive mais intermittente à la mastication d’aliments durs ou fibreux. Le patient ne peut généralement pas localiser la dent causale avec précision.
La fêlure, lorsqu’elle atteint la dentine, ouvre un grand nombre de tubules dentinaires. Lorsqu’une pression est exercée sur la dent, l’écartement et le rapprochement des cuspides de part et d’autre de la fêlure provoquent des phénomènes hydrodynamiques susceptibles de stimuler les récepteurs pulpaires périphériques (BRÄNNSTRÖM, 1967). En l’absence de traitement, ces tubules sont colonisés par les bactéries buccales
entraînant une symptomatologie pulpaire. Ces symptômes pulpaires se manifestent sous forme d’une pulpite chronique (RICUCCI et Coll, 2015) qui provoque des douleurs diffuses et discontinues rendant le diagnostic difficile. L’inflammation évolue par alternance de poussées prolifératives et dégénératives et peut à tout moment provoquer un tableau clinique de pulpite aiguë et/ou une nécrose pulpaire. Une atteinte pulpaire irréversible est retrouvée dans 25 % des cas (CAMERON, 1976).
Les fêlures coronaires progressent lentement et les signes pulpaires associés peuvent persister durant des
mois, voire des années, évoquant ainsi d’autres pathologies de la sphère orofaciale comme une sinusite, une pathologie musculo-articulaire, une migraine ou une douleur faciale atypique (IASP). Dans une étude portant sur 32 patients ayant consulté pour des douleurs orofaciales dont l’origine étaient une ou plusieurs fêlures coronaires, les auteurs (BRYNJULFSEN & al, 2002) rapportent que la majorité des patients souffraient depuis plus de six mois et trois d’entre eux depuis plus de 10 ans ; ils remarquent que plus la douleur est ancienne, plus elle étend son territoire. Ces observations montrent la difficulté de diagnostic en l’absence de tests spécifiques.
DEMARCHE DIAGNOSTIQUE ET TESTS SPECIFIQUES
L’ENTRETIEN CLINIQUE
Le premier élément diagnostic est l’écoute du patient : on demande au patient de décrire avec précision la douleur ressentie en insistant pour qu’il retrace son historique depuis l’apparition des premiers symptômes.
Au cours de l’entretien, on recherche les premiers signes classiques d’apparition des fêlures décrits précédemment. On demande au patient s’il se rappelle avoir mordu accidentellement sur un objet dur et si cet événement ne correspond pas au début soudain des douleurs. On essaiera de rechercher quels types d’aliments provoquent la douleur lors de la mastication : il s’agit le plus souvent d’aliments de consistance élastique ou fibreuse (viande, mie de pain…). Le patient a souvent des difficultés à localiser la dent responsable, il faut alors avoir recours aux tests cliniques pour localiser la dent causale. Le principe est de reproduire la douleur décrite par le patient en utilisant le test adapté.
LE TEST DU MORDU
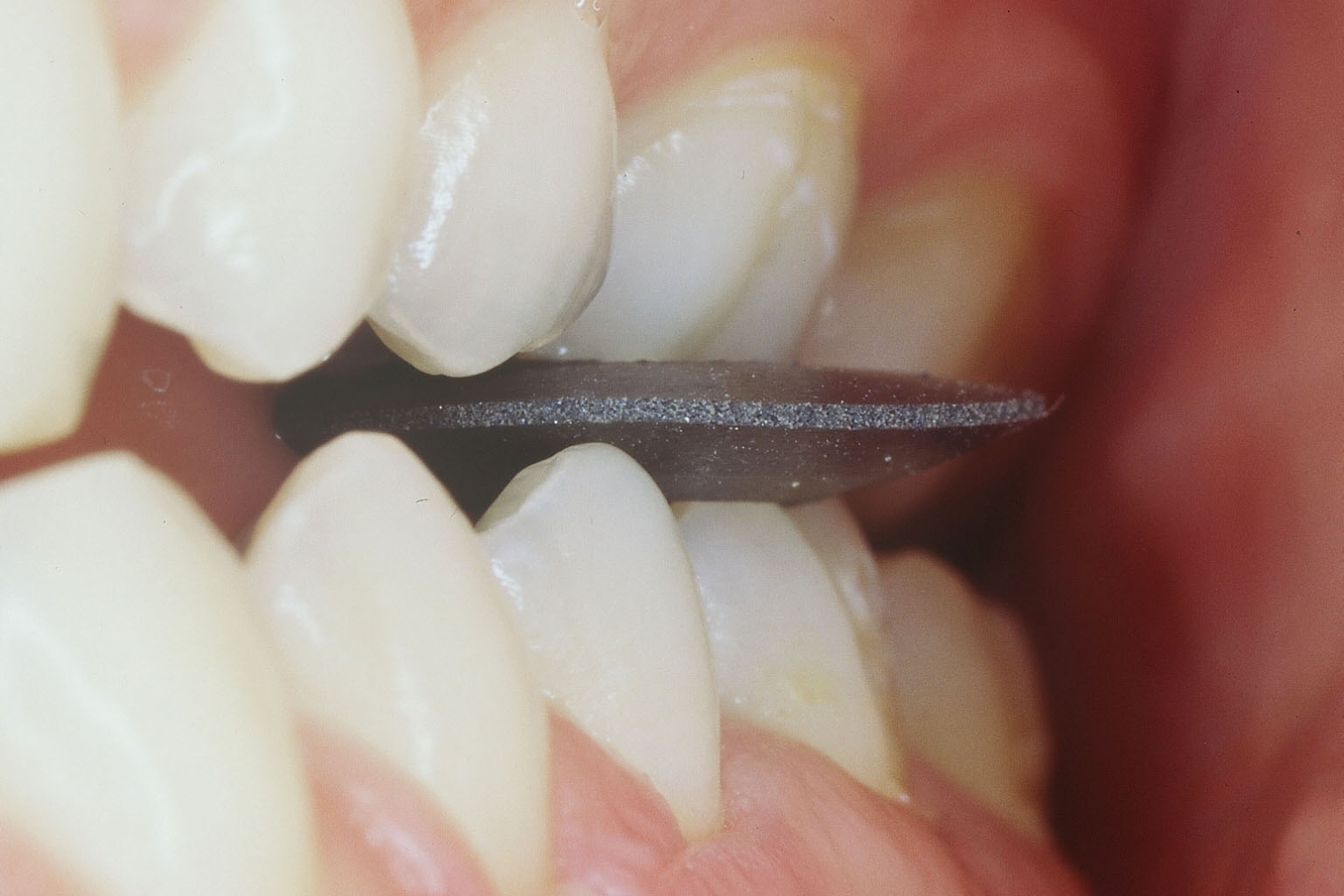
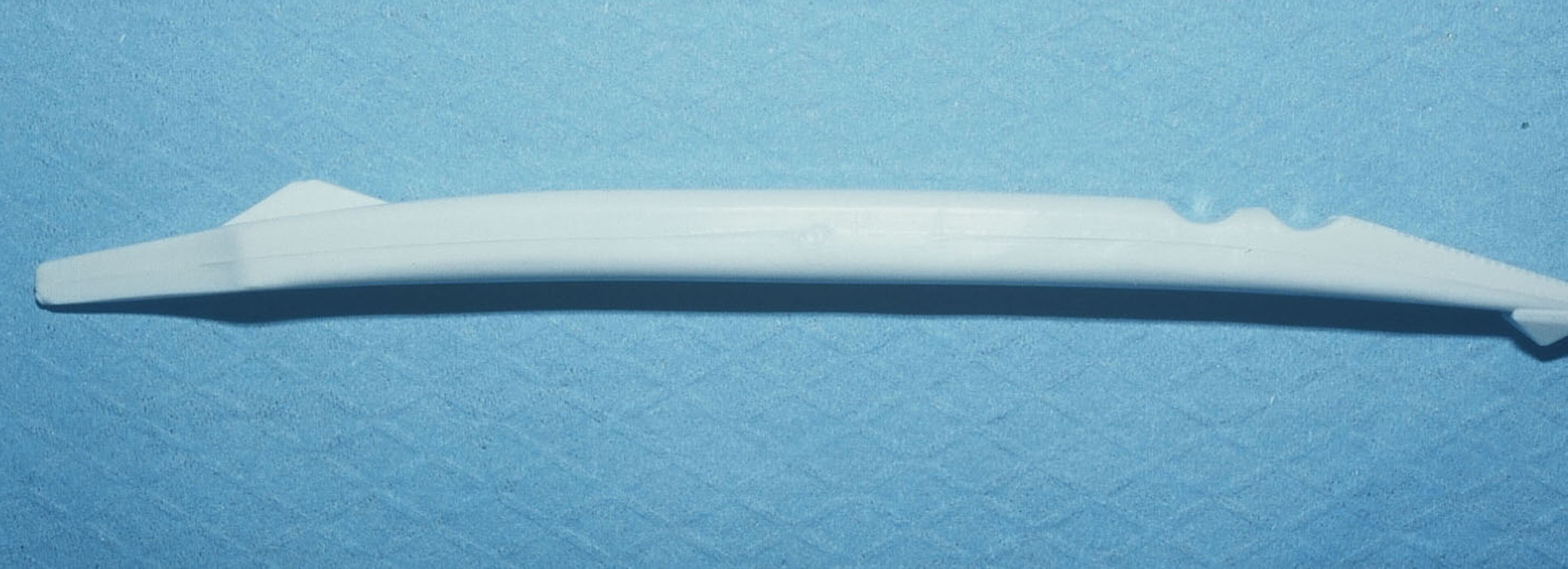
Lorsque le patient décrit une douleur à la mastication, l’objectif est de reproduire la douleur de façon à localiser la dent responsable. Le test du mordu se pratique à l’aide d’une lentille caoutchoutée (fig. 1), d’un rouleau de coton humide ou d’un instrument plus spécifique : enfonce-couronne, Tooth Slooth®II-Crown Seater (figs. 2 et 3), qui ont la particularité de présenter une pyramide comportant au sommet une concavité qui se place sur une pointe cuspidienne, ceci permet de tester un secteur denté cuspide par cuspide.

Figs. 2 et 3 : enfonce-couronne pouvant être utilisé pour le test du mordu. La partie concave située à l’extrémité de la pyramide se positionne sur les pointes cuspidiennes.
La réaction classique est une absence de douleur à la mise en pression et une douleur vive au relâchement
(cas clinique n°1, (figs. 4 et 5). On considère la douleur au test du mordu comme un signe caractéristique, elle peut être la seule preuve formelle au premier stade de développement de la fêlure. Dans une étude clinique portant sur 154 cas de fêlures coronaires, les auteurs rapportent que 96,1 % des dents présentant une sensibilité à la mastication ont répondu au test du mordu (ROH et LEE, 2006).
L’absence de douleur à ce test n’exclut cependant pas la possibilité d’une fêlure.
Cas clinique N°1
Figs. 4 et 5 : Cette patiente se présente en consultation pour des douleurs violentes et épisodiques à la mastication du côté droit. Elle est incapable de désigner la dent responsable. Les examens clinique et radiographique ne permettent pas de localiser la dent symptomatique. La douleur est reproduite par le test du mordu : la patiente ressent une douleur vive au relâchement au niveau de 46.
LA TRANSILLUMINATION
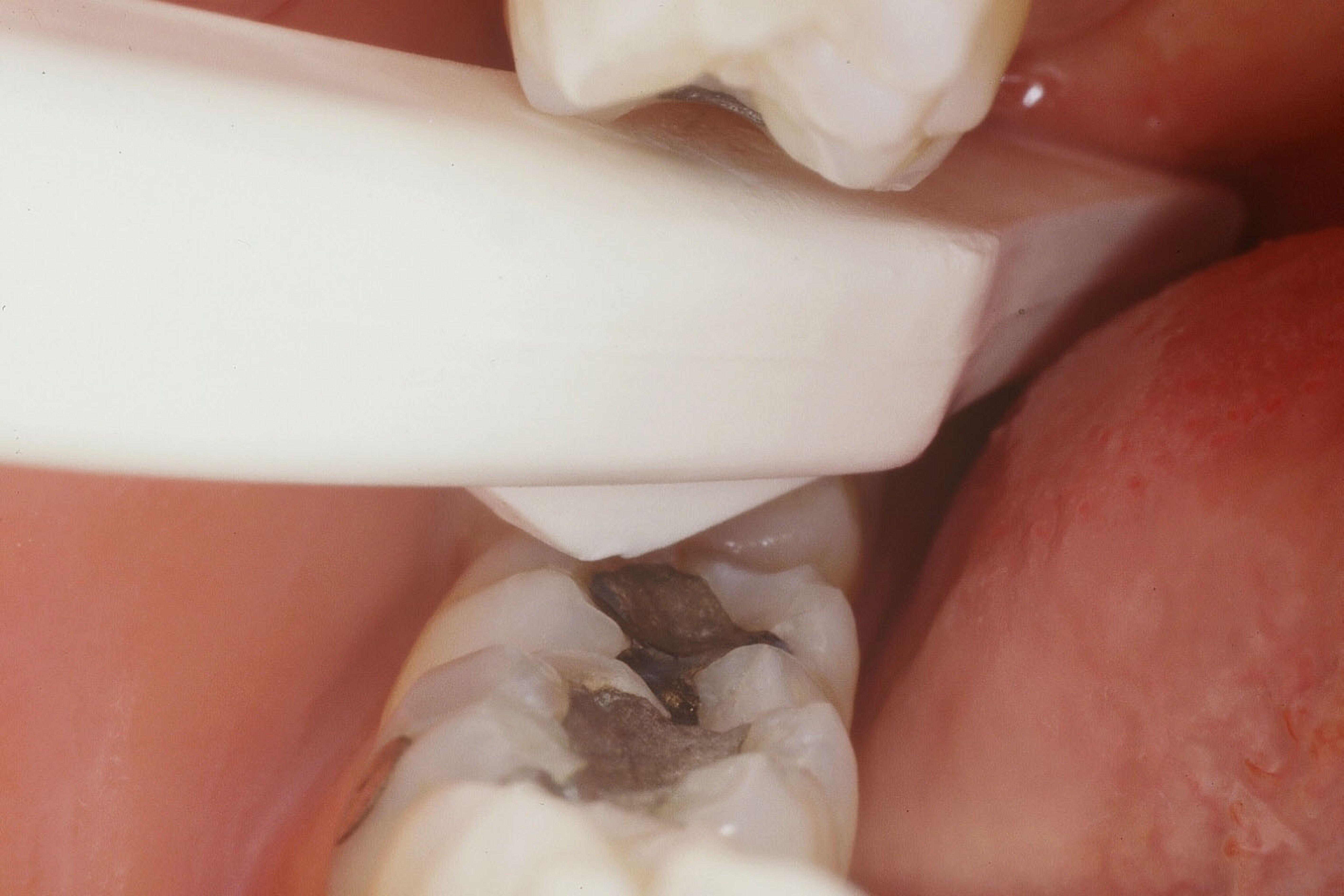
Une fois la dent localisée, la fêlure peut être mise en évidence par transillumination : une source lumière focalisée par une fibre optique est appliquée sur la surface vestibulaire ou linguale de la couronne (fig. 6).
Le faisceau lumineux est placé perpendiculaire au plan de la fêlure supposée. La fêlure interrompt la diffusion de la lumière à travers la couronne.
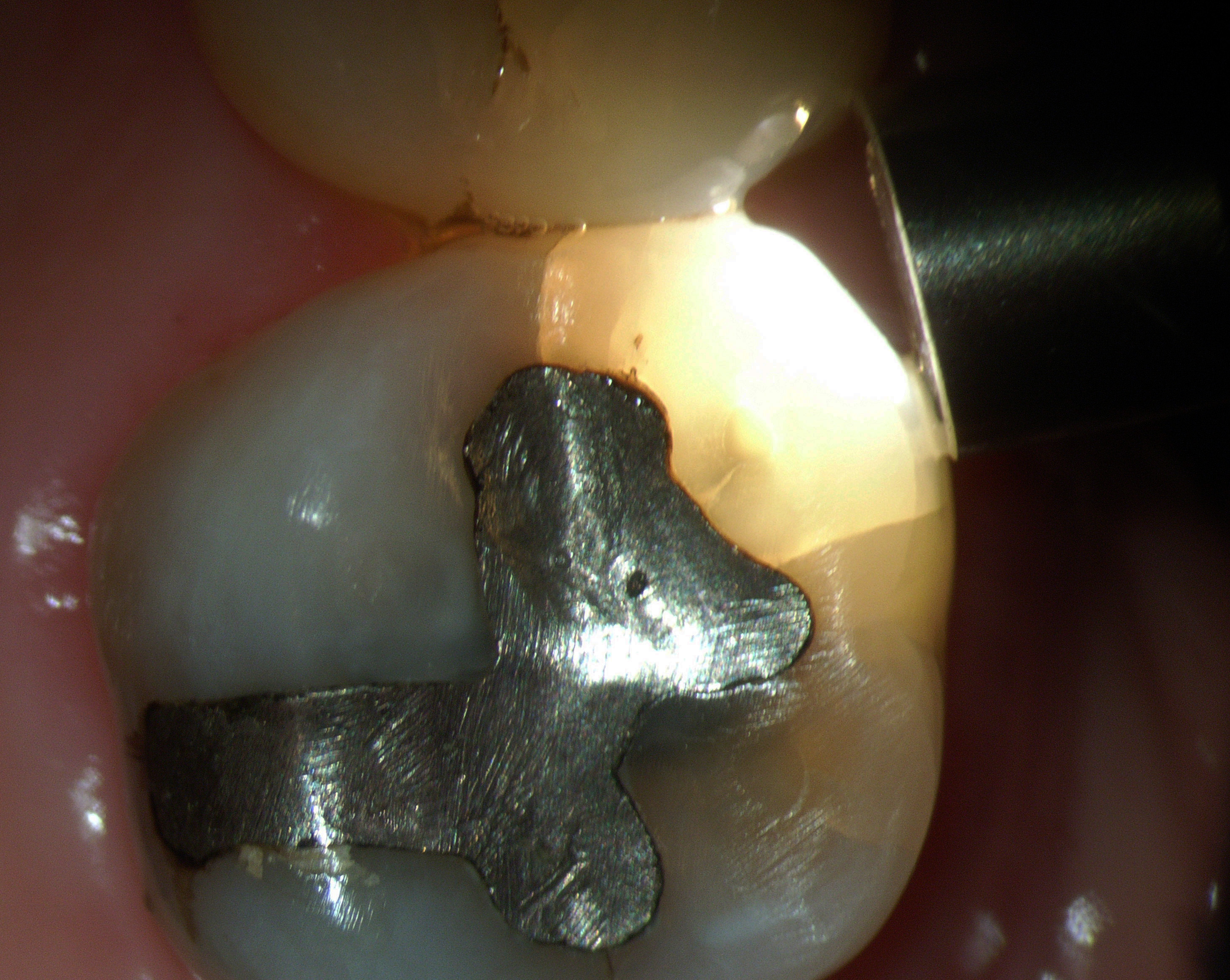
Fig. 6 : test de transillumination : Le faisceau lumineux est placé perpendiculaire au plan de la fêlure supposée. La fêlure interrompt la diffusion de la lumière à travers la couronne.
LES TESTS DE SENSIBILITÉ PULPAIRE
Au stade initial (gène diffuse à la mastication) la dent répond normalement aux tests de sensibilité pulpaire. On peut éventuellement constater une sensibilité supérieure à la normale lors du test au froid et un seuil abaissé de sensibilité lors du test électrique (WAHAB M.H.A. et KENNEDY J.G., 1985). En l’absence de diagnostic précoce, les symptômes peuvent évoluer vers une sensibilité au froid puis une sensibilité au chaud. A ce stade, il convient d’utiliser le test approprié aux symptômes décrits par le patient (pour une douleur provoquée par le froid on utilise le test au froid, pour une douleur provoquée par le chaud on utilise le test au chaud) pour tester les secteurs incriminés et détecter la dent responsable. Les tests sont comparatifs en commençant par une dent saine (la dent contra-latérale par exemple).
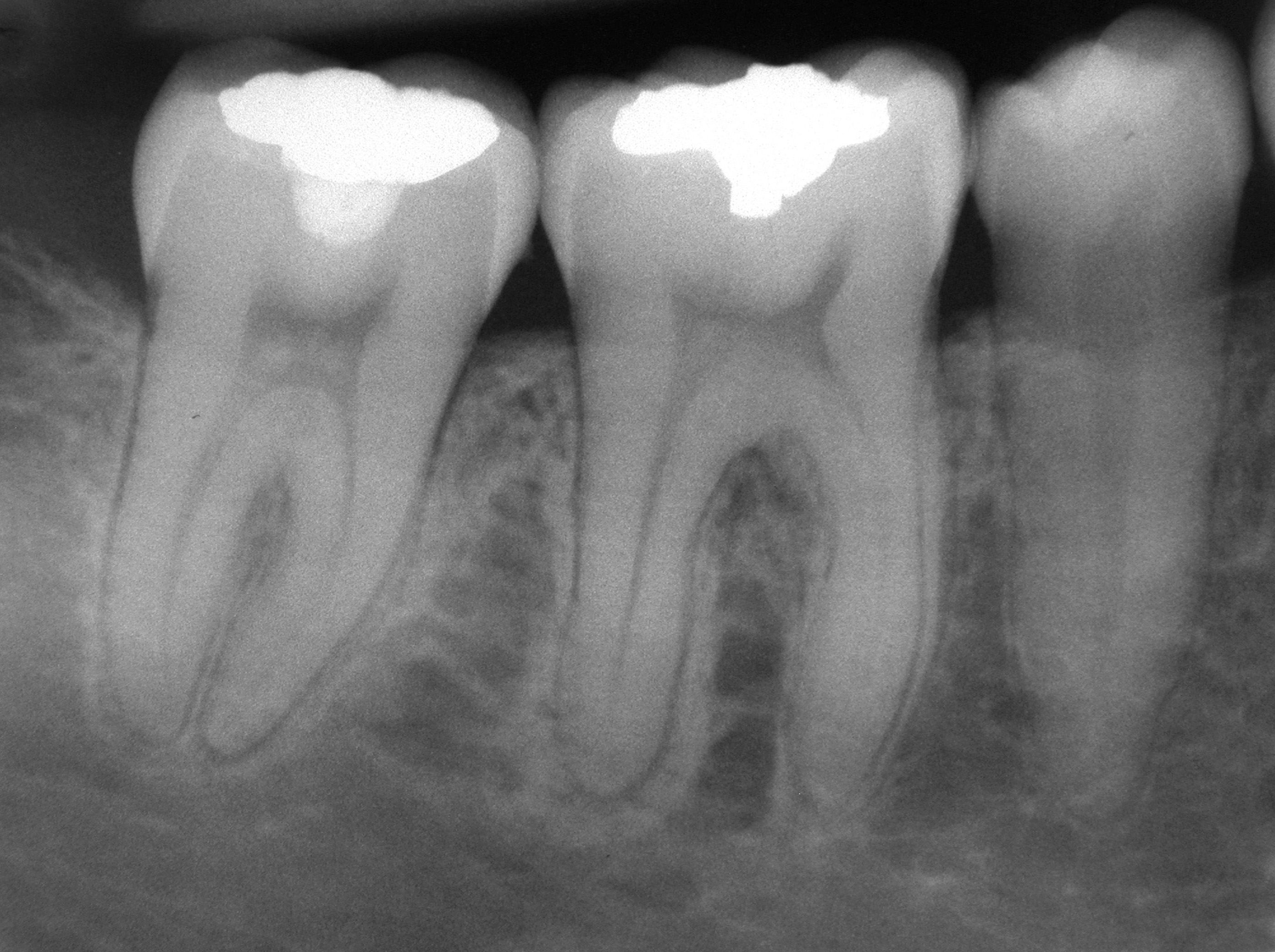
Le test électrique est utilisé pour déterminer si la pulpe est encore présente ou si elle est nécrosée. Cela permet de localiser la dent responsable d’une symptomatologie infectieuse ou de faire un diagnostic différentiel entre une infection d’origine endodontique et une infection parodontale (cas clinique n°2, figs. 7 et 8).
Cas clinique N°2
Figs. 7 et 8 : ce patient se présente en urgence avec un abcès en regard de 46. L’examen clinique et radiographique évoque une origine parodontale. Le test électrique montre que la pulpe est nécrosée et oriente le diagnostic vers un abcès d’origine
endodontique. Le test de transillumination met en évidence une fêlure coronaire verticale comme étant à l’origine de la nécrose pulpaire.
LES TESTS PARODONTAUX
En l’absence de traitement, l’évolution se fait vers la nécrose pulpaire et les symptômes deviennent associés à l’inflammation parodontale : parodontite apicale aigüe liée à l’envahissement bactérien de l’espace endodontique ou inflammation parodontale liée à la pénétration bactérienne le long de la fêlure qui évolue en direction apicale ou les deux associées (cas clinique n°3, figs. 9 et 10).
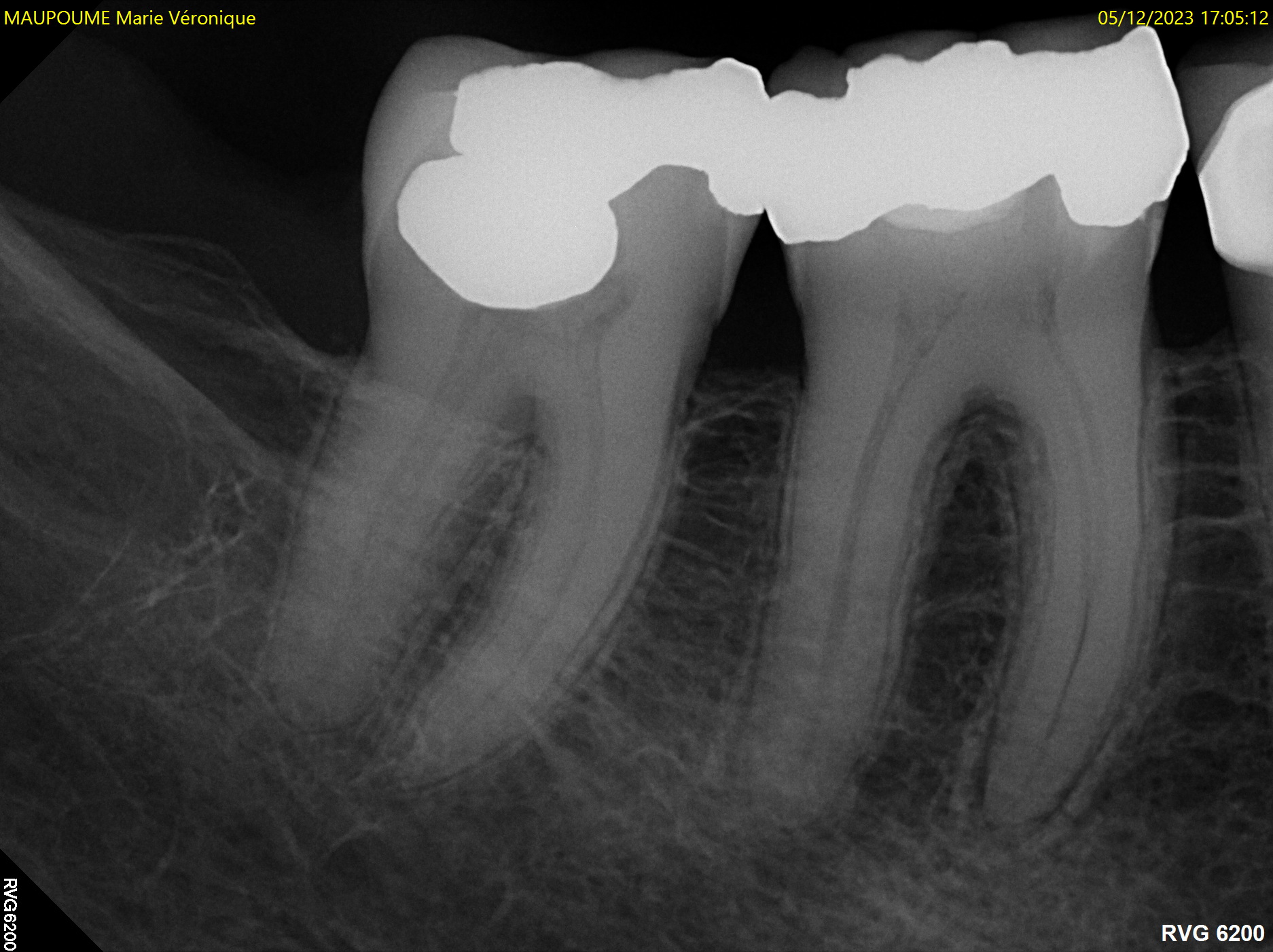
Cas clinique N°3
Figs. 9 et 10 : ce patient consulte en urgence pour une douleur persistante à la pression de 14. L’examen clinique révèle la présence d’une fistule vestibulaire. L’examen radiographique montre des images radioclaires latérale et apicale. La dent ne répond pas au test électrique. L’examen de la partie coronaire à fort grossissement montre la présence d’une fêlure verticale coronaire ayant progressé au niveau radiculaire.
Les tests sont alors ceux utilisés pour évaluer l’inflammation parodontale : test de percussion, test de palpation et sondage parodontal. Un sondage méthodique de l’attache épithéliale sur tout le périmètre de la dent permet de détecter une perte d’attache ponctuelle en regard du trait de fêlure. Ce sondage ponctuel devra être différencié d’un sondage étendu caractéristique d’une maladie parodontale.
L’absence d’un défaut n’exclut cependant pas la présence d’une fêlure.
Lorsque la fêlure est présente sur une dent pulpée, les douleurs sont associées à l’inflammation pulpaire et le patient consulte généralement avant que la fêlure n’atteigne la racine. Lorsque la dent est nécrosée, c’est que la fêlure a atteint la chambre pulpaire et probablement la surface radiculaire. Il faut alors rechercher les signes parodontaux associés.
L’EXAMEN RADIOLOGIQUE
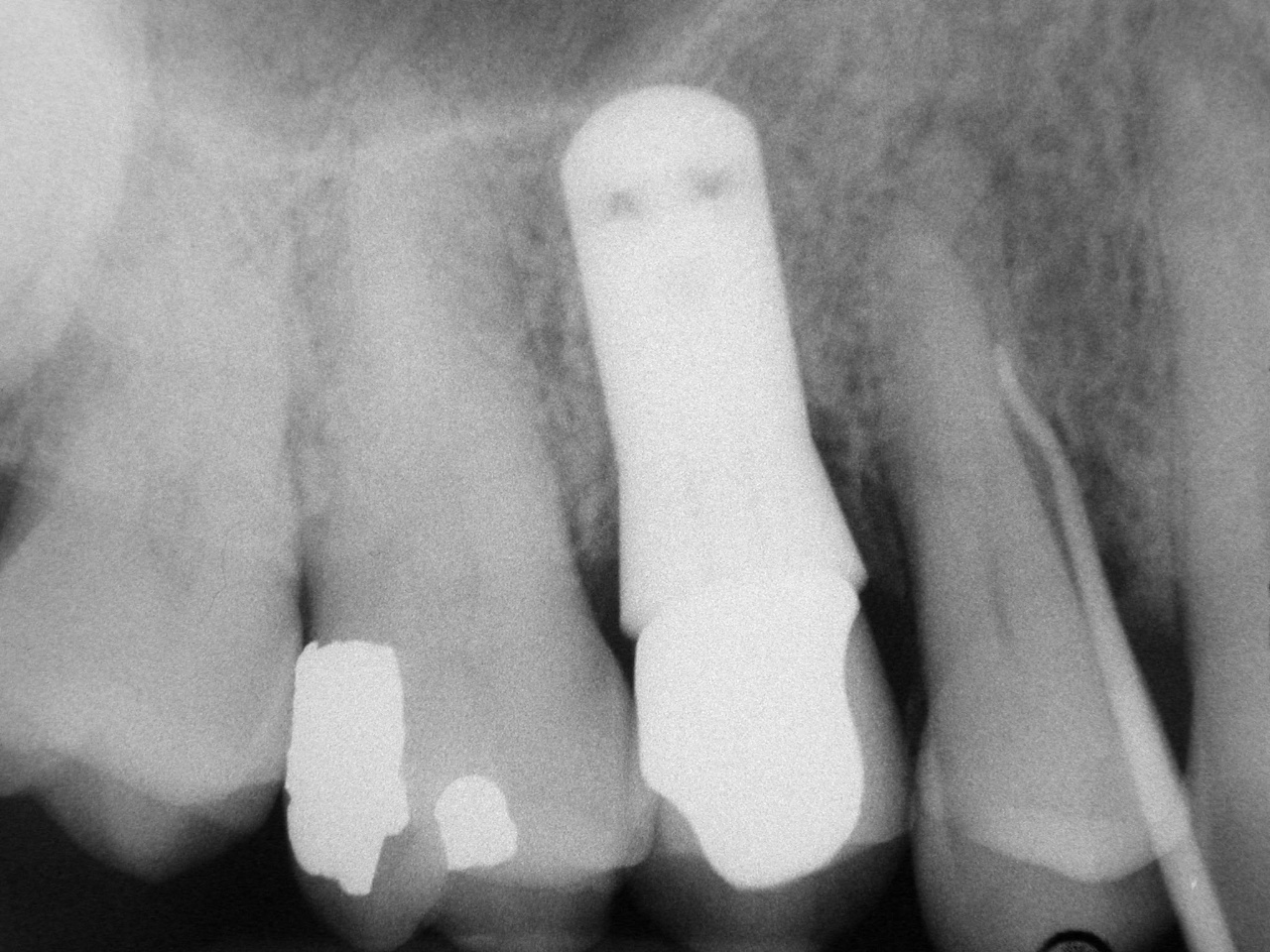
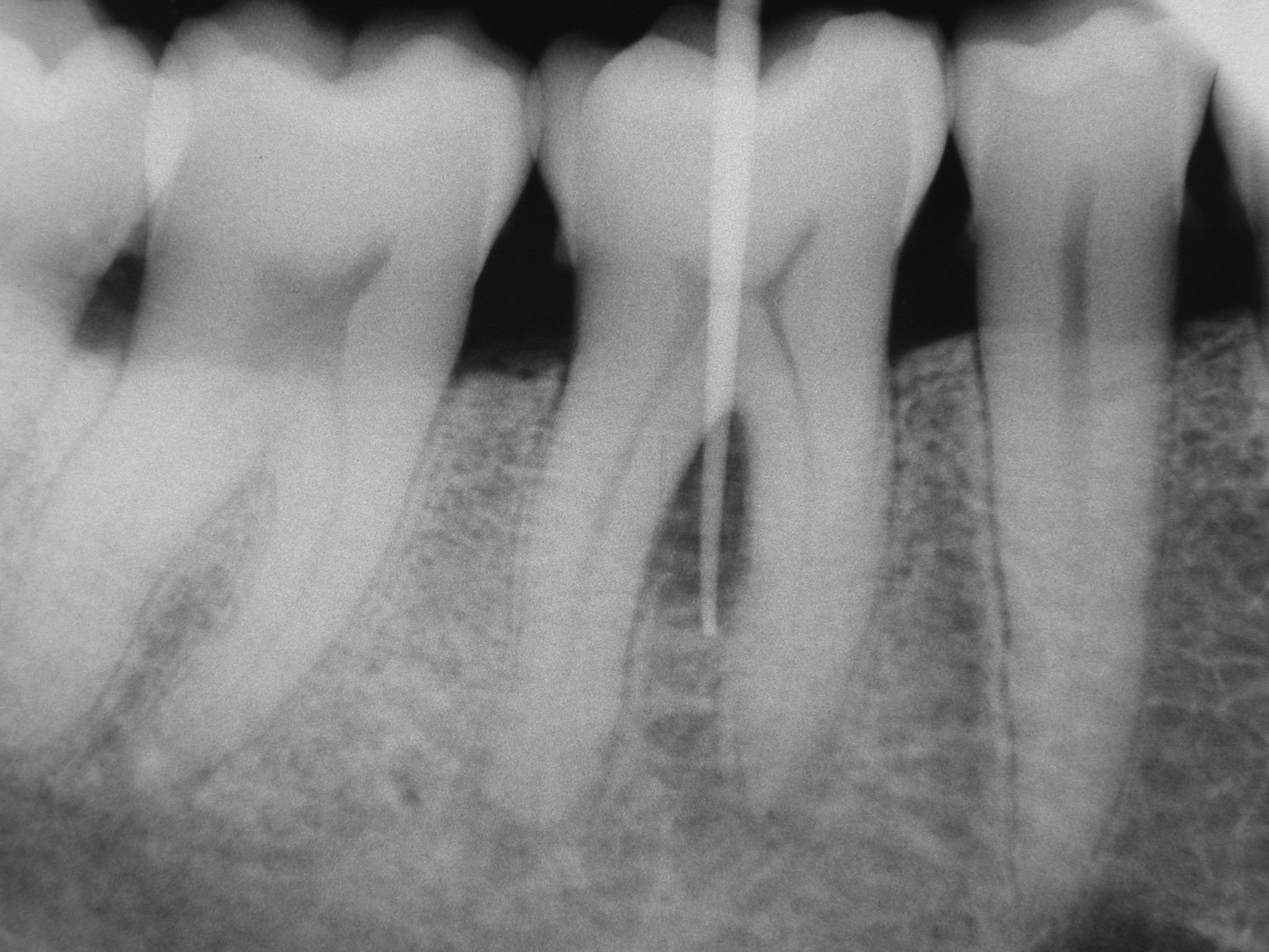
Les fêlures coronaires sont rarement visibles sur les clichés radiographiques rétro-alvéolaires, les seules pouvant apparaître sont celles dont l’orientation est rigoureusement dans l’axe des rayons X (cas clinique n°4, figs 11 et 12).
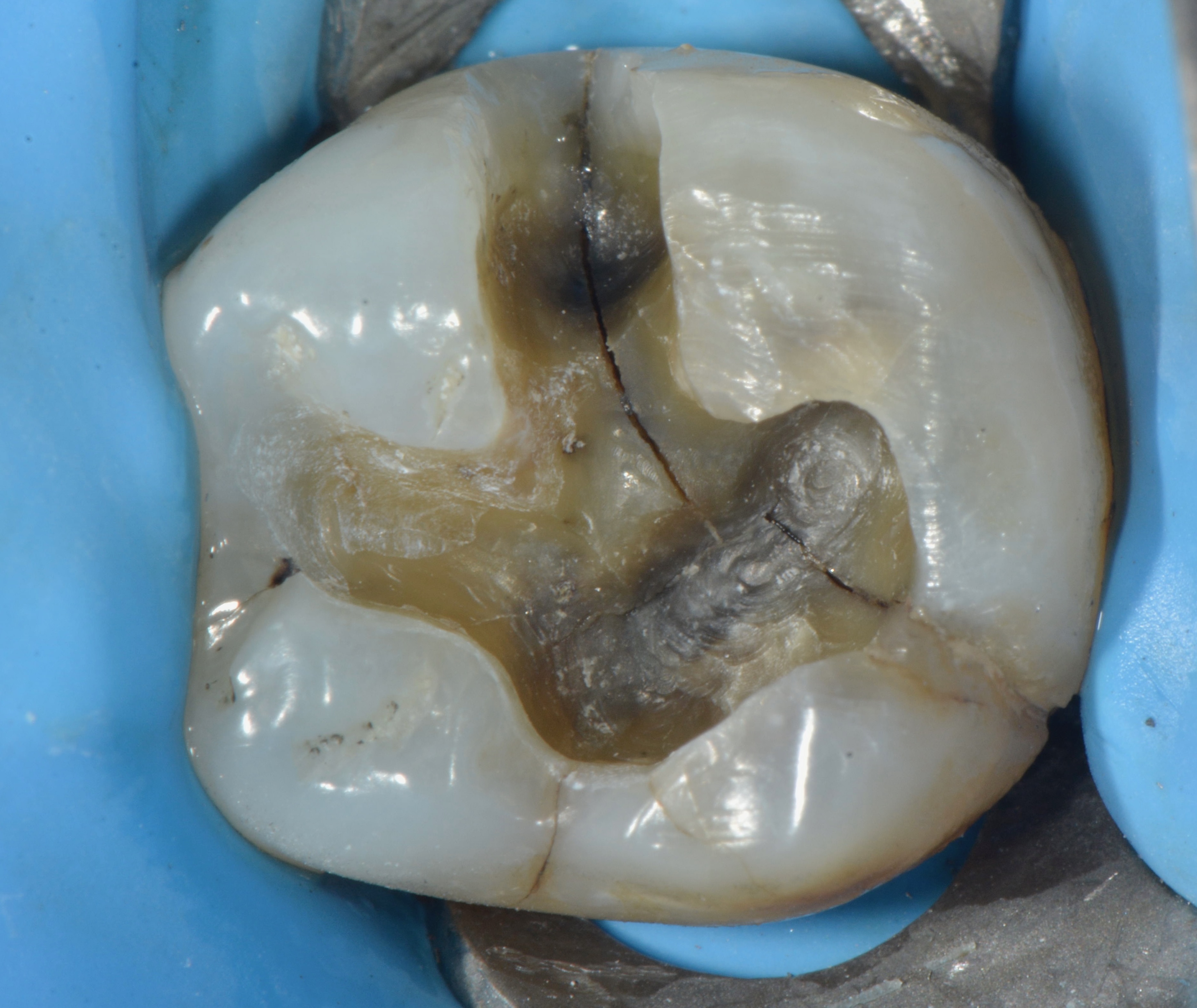
Cas clinique N°4
Figs. 11 et 12 : cette patiente consulte en urgence pour une douleur persistante à la pression de 36. L’examen clinique révèle la présence d’une tuméfaction vestibulaire. La dent ne répond pas au test électrique. La radio rétro-alvéolaire permet de visualiser une
fêlure verticale vestibulaire située dans l’axe des Rayons X.
Une modification du volume pulpaire (oblitération) peut, cependant suggérer la présence d’une fêlure
coronaire (cas clinique n°5, figs 13 à 15).
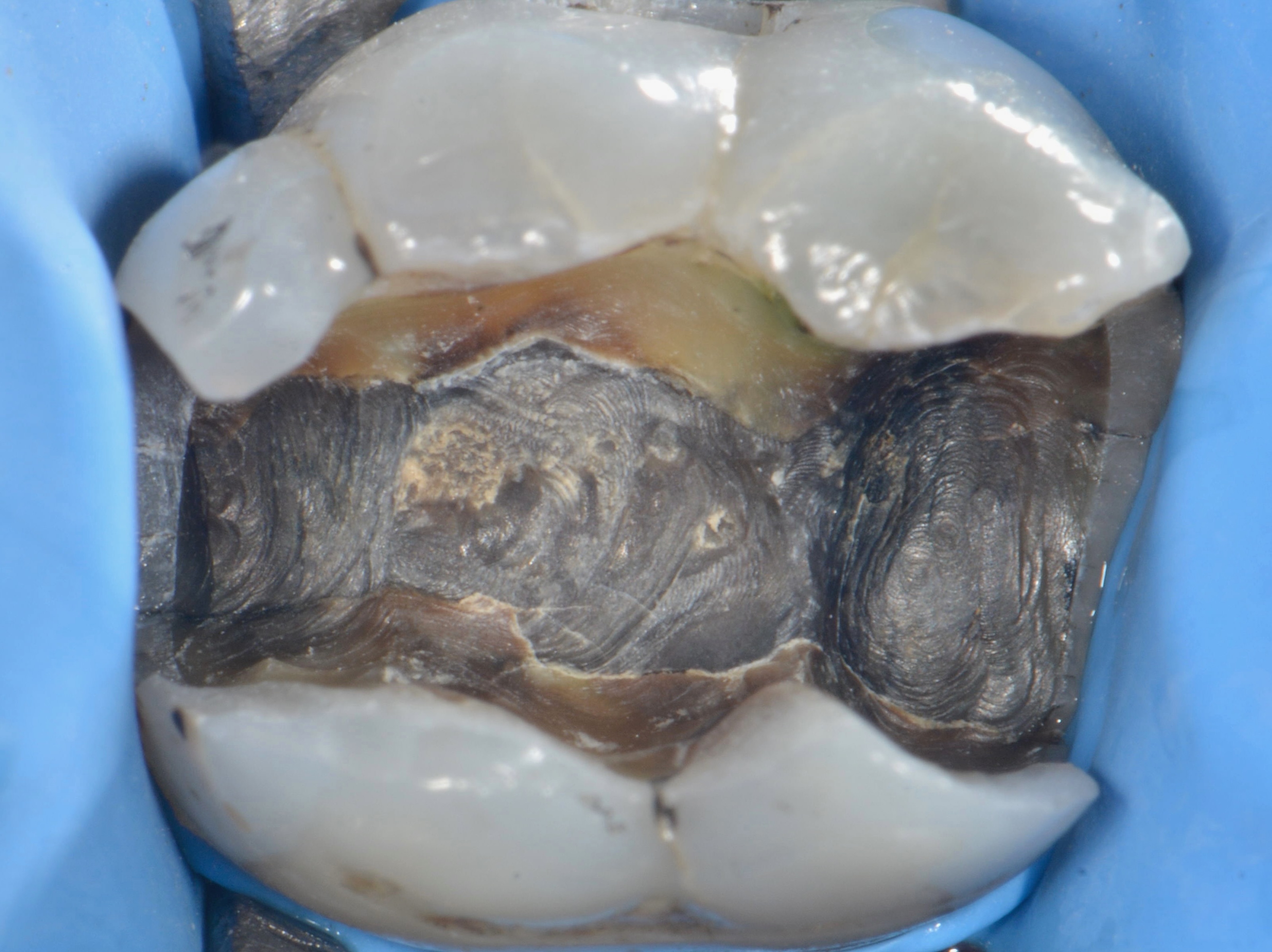
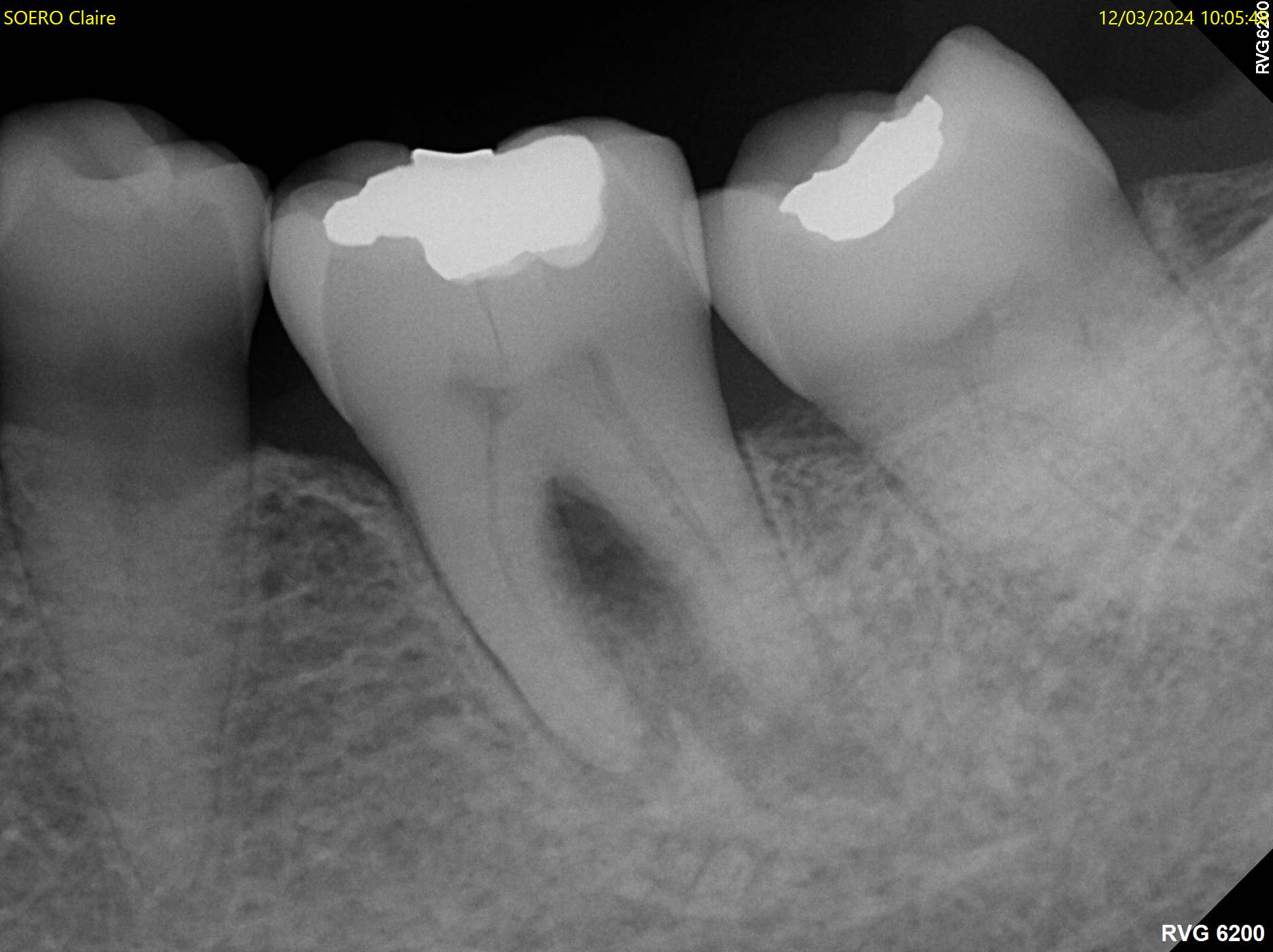
Cas clinique N°5
Figs. 13 à 15 : cette patiente consulte pour des douleurs spontanées localisées au niveau de 36. La confirmation de la localisation est donnée par les tests thermiques. L’examen de la radiographie rétro-alvéolaire montre une oblitération de la chambre
pulpaire. Celle-ci est le résultat d’une évolution lente d’une fêlure coronaire mésio-distale en direction pulpaire.
Les signes radiographiques deviennent plus évidents lorsque la fêlure a provoqué une nécrose pulpaire et que des signes parodontaux apparaissent (élargissement desmodontal, raréfaction osseuse périradiculaire).
Les radiographies peuvent aussi aider à exclure d’autres diagnostics possibles comme une carie proximale, une résorption interne ou externe.
L’examen 3D (CBCT) a pour l’instant une définition insuffisante pour pouvoir objectiver la présence d’une fêlure coronaire mais cet examen peut être utile pour déceler une atteinte parodontale associée à une fêlure radiculaire (BUENO et Coll, 2021) (fig. 16).
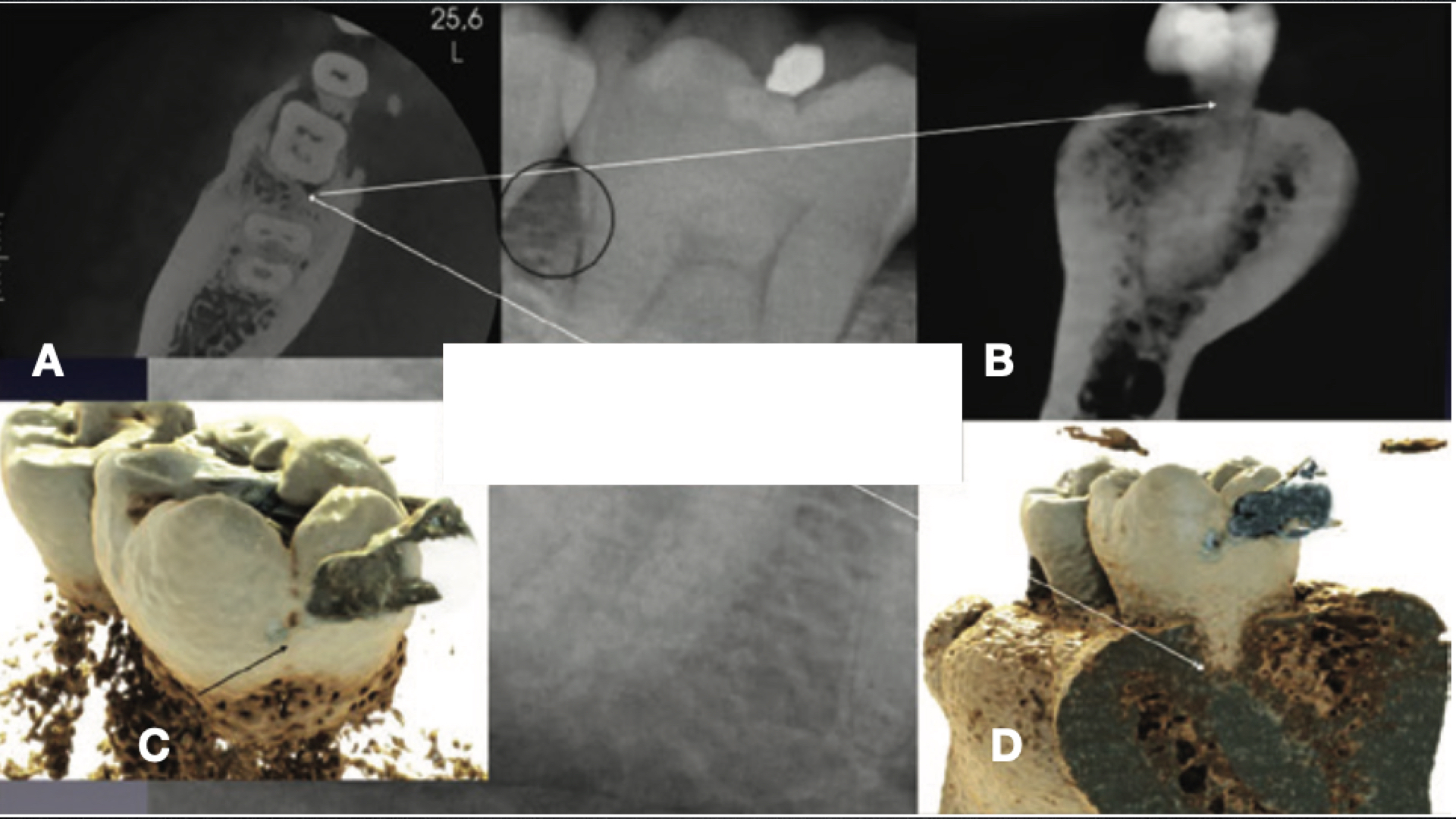
Fig. 16 : l’examen CBCT peut être utile pour déceler une atteinte parodontale associée à une fêlure radiculaire (document BUENO et Coll, 2021)
DÉPOSE DE LA RESTAURATION CORONAIRE
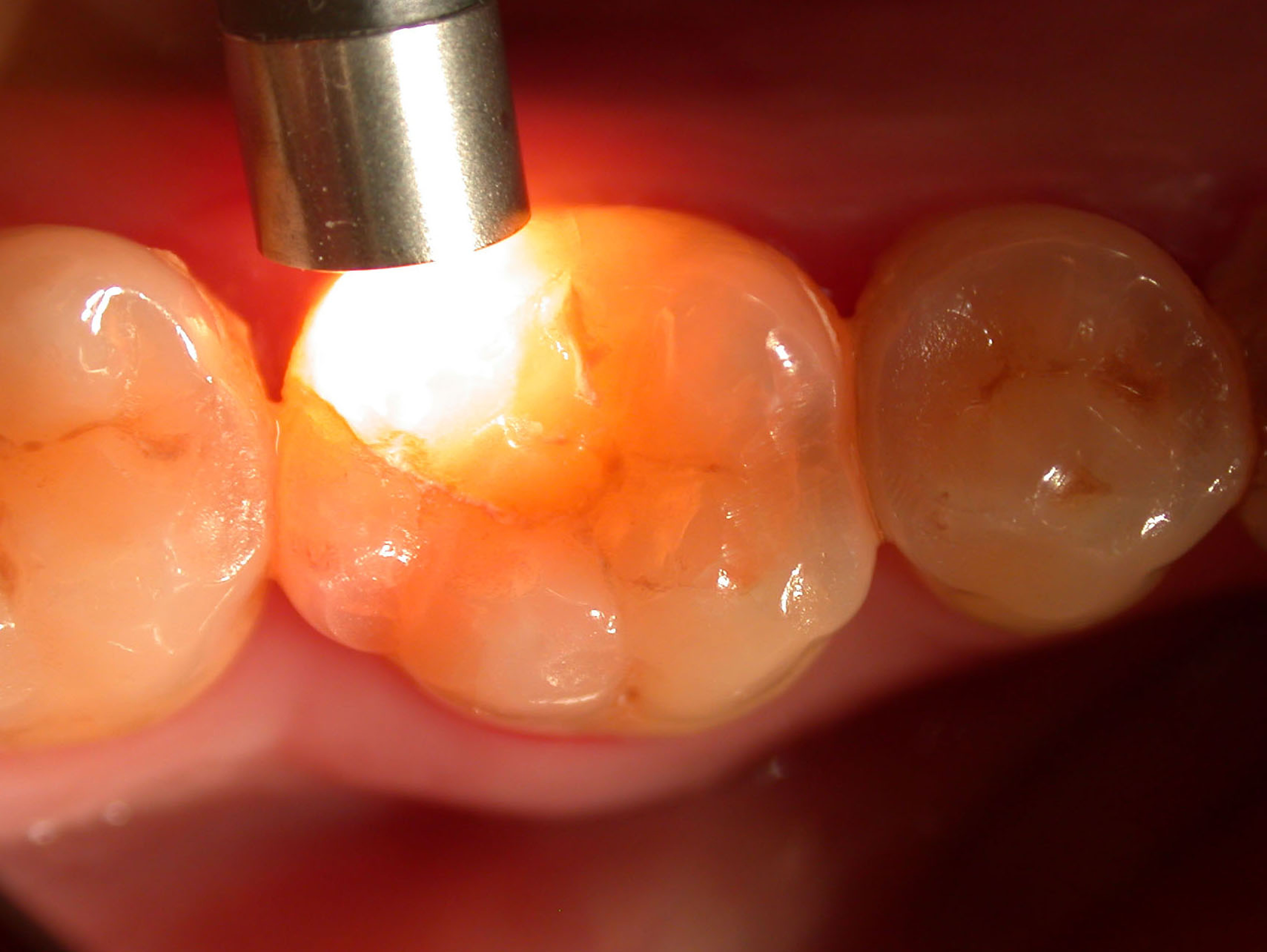
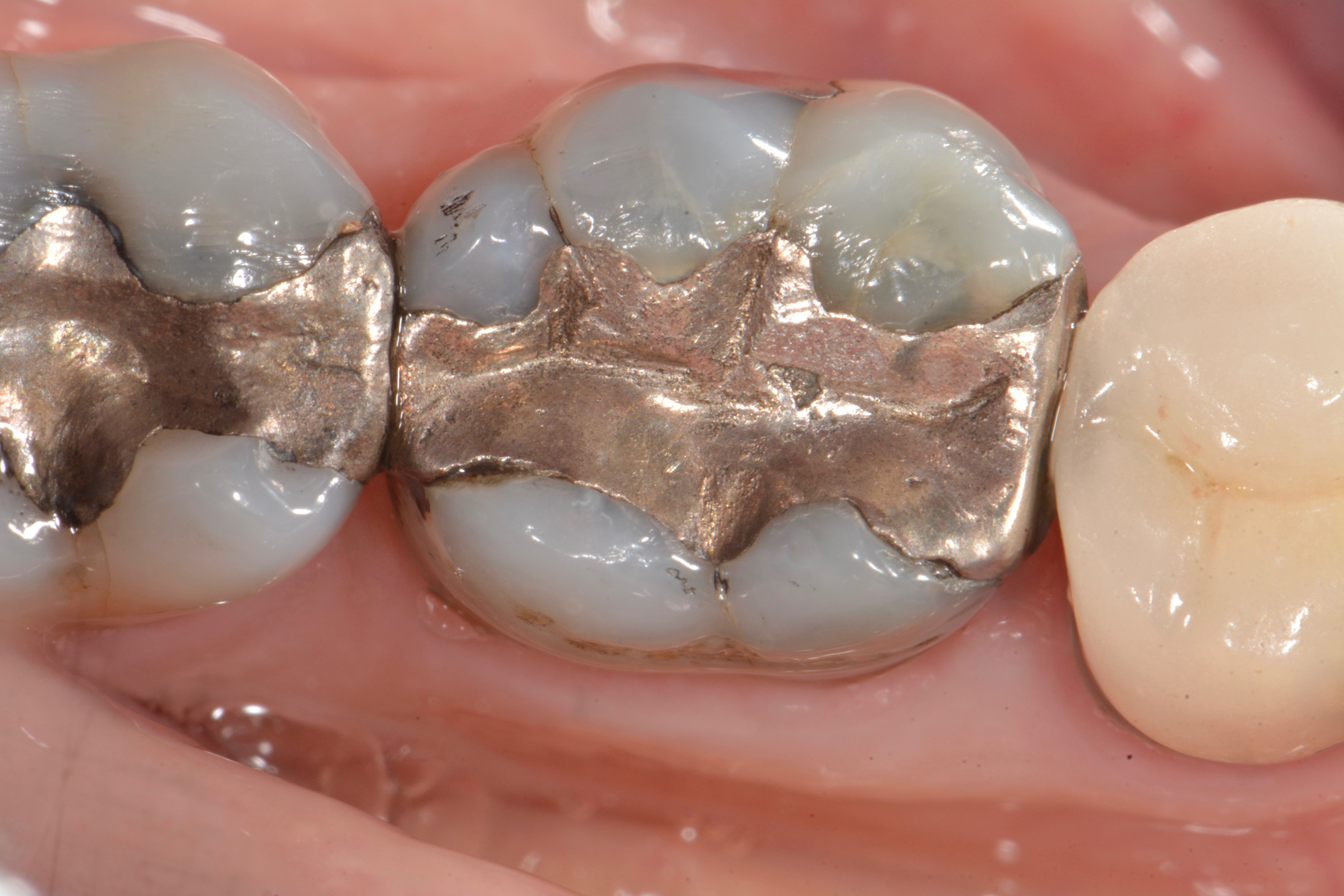
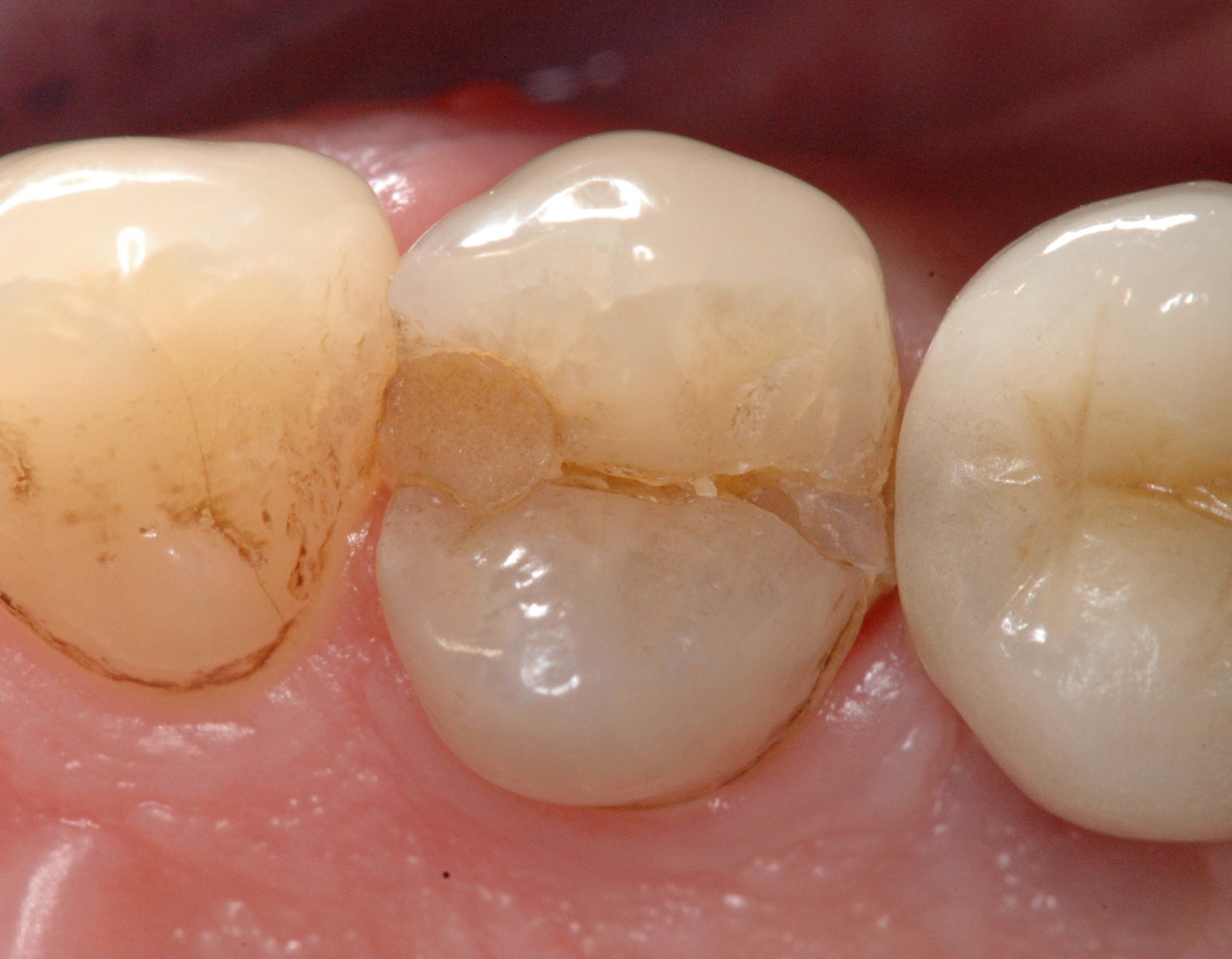
L’examen visuel du plancher de la cavité après dépose de l’éventuelle restauration coronaire est le moyen le plus sûr de mettre en évidence une fêlure (fig. 17). La fêlure peut être révélée par un colorant (bleu de méthylène) qui sera appliqué sur le plancher de la cavité puis rincé. L’utilisation d’une aide visuelle (loupe, microscope opératoire) est une aide précieuse pour visualiser la fêlure.
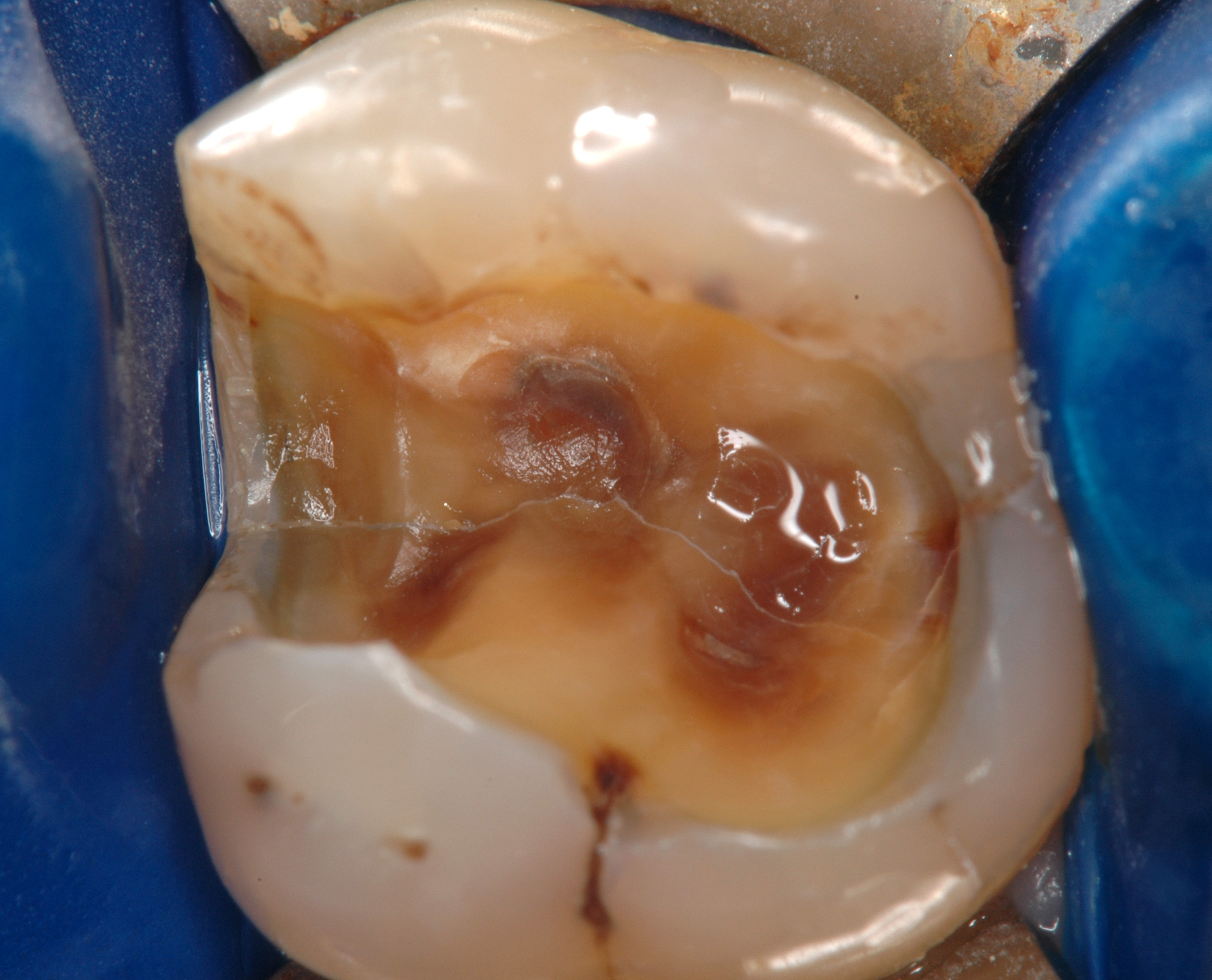
Fig. 17 : la restauration coronaire est déposée pour visualiser la fêlure sur le plancher de la cavité
CONCLUSION
Les fêlures coronaires sont assez fréquentes et d’un diagnostic souvent difficile. Les éléments diagnostiques les plus importants sont la connaissance des signes cliniques et des moyens diagnostiques spécifiques. Lorsque qu’une fêlure coronaire symptomatique est détectée, les signes d’une parafonction de type bruxisme doivent être systématiquement recherchés ainsi que la présence de fêlures sur les autres dents, afin de pouvoir mettre en oeuvre les moyens de prévention adaptés.
BIBLIOGRAPHIE
- BRANNSTROM M., LINDEN L.A. et ASTROM A. – The hydrodynamics of the dentinal tubule and of pulp fluid. A discussion of its signifiance in relation to dentinal sensitivity. Caries Research 1 : 310-317, 1967.
- BRYNJULFSEN A, FRISTAD I, GREVSTAD T, HALS-KVINNSLAND I. Incompletely fractured teeth associated with diffuse longstanding orofacial pain: diagnosis and treatment outcome. International endodontic journal 35(5):461-466, 2002.
- BUENO M.R., AZEVEDO B.C., ESTRELA C., A Critical Review of the Differential Diagnosis of Root Fracture Line in CBCT scans. Brazilian Dental Journal 32(5): 114-128, 2021.
- CAMERON C.E. – Cracked tooth syndrome. Journal of American Association 68 : 405-411, 1964.
- CAMERON C.E. – Cracked tooth syndrome: additional findings. Journal of American Association 93 : 971-975, 1976.
- HILTON T.J. et Coll. National Dental PBRN Collaborative Group. Associations of types of pain with crack-level, tooth-level and patient-level characteristics in posterior teeth with visible cracks: Findings from the National Dental Practice-Based Research Network. Journal of Dentistry 70 (3): 70:67-73. 2018
- MARTIN D. et ATTAL J.P. Le syndrome de la dent fissurée du diagnostic au traitement. Réalités Cliniques 6 (2) : 251-263.1995
- MARTIN D. et MACHTOU P. Les fêlures coronaires : symptômes et démarche diagnostique. Revue d’Odonto-Stomatologie 38 (4) : 239-249. 2009.
- RICUCCI D., SIQUEIRA J.F., LOGHIN S., BERMAN L.H. The cracked tooth: histopathologic and histobacteriologic aspects. J Endod. 2015 Mar;41(3):343–52.
- ROH B.D., LEE Y.E. Analysis of 154 cases of teeth with cracks. Dent Traumatol. 22(3):118-23, 2006.
- WAHAB M.H.A. et KENNEDY J.G. Response of cracked incisor teeth to cold and electrical stimulation. British Dental Journal 158 : 259-260, 1985.
- Classification of chronic pain. Second édition. Editors MERSKEY H., BOGDUK N., IASP Press, 2012