INTRODUCTION
Le diastème, terme dérivé du grec ɷɿɳʍʏɻʅɲ signifiant intervalle, représente une condition clinique caractérisée par l’absence de contacts interdentaires entre deux dents (1). Lorsque cette condition affecte les incisives centrales, on le nomme diastème médian. Il est à noter que le maxillaire présente une prévalence plus élevée que la mandibule concernant les diastèmes médians. L’origine de cette anomalie est considérée comme étant multifactorielle.
Les étiologies des diastèmes sont diverses et peuvent être classifiées en diastèmes d’origine primaire et secondaire. Parmi les principales causes des diastèmes d’origine primaire, on retrouve l’hérédité, les dysharmonies dento-maxillaires (DDM), les dysharmonies dento-dentaires (DDD), les dysfonctions et la présence d’un frein labial proéminent. Quant aux diastèmes d’origine secondaire, ils sont principalement liés aux parafonctions, aux atteintes parodontales, à l’altération du calage postérieur et aux traumatismes.
L’évolution des diastèmes peut être transitoire voire physiologique, se manifestant notamment durant la denture mixte ou aux premiers stades de la denture permanente. Par exemple, le diastème médian peut être observé chez 48,8 % des enfants en denture mixte précoce et diminue avec l’âge pour atteindre une prévalence située dans une fourchette allant de 1,6 % à 25,4 % chez les adultes (2).
La présence d’un diastème médian engendre une préoccupation esthétique pour de nombreux individus, suscitant ainsi une demande fréquente de solutions visant à refermer ces espaces indésirables.
De nombreuses méthodes ont été rapportées jusqu’à ce jour pour satisfaire les requêtes des patients qui peuvent éprouver un réel complexe et une réticence à sourire en public. Toutefois, accomplir une telle entreprise représente souvent un véritable défi technique pour le praticien, qui tend généralement à orienter le patient vers une consultation d’orthodontie afin d’évaluer la possibilité de clore ces espaces inesthétiques par des déplacements dentaires.
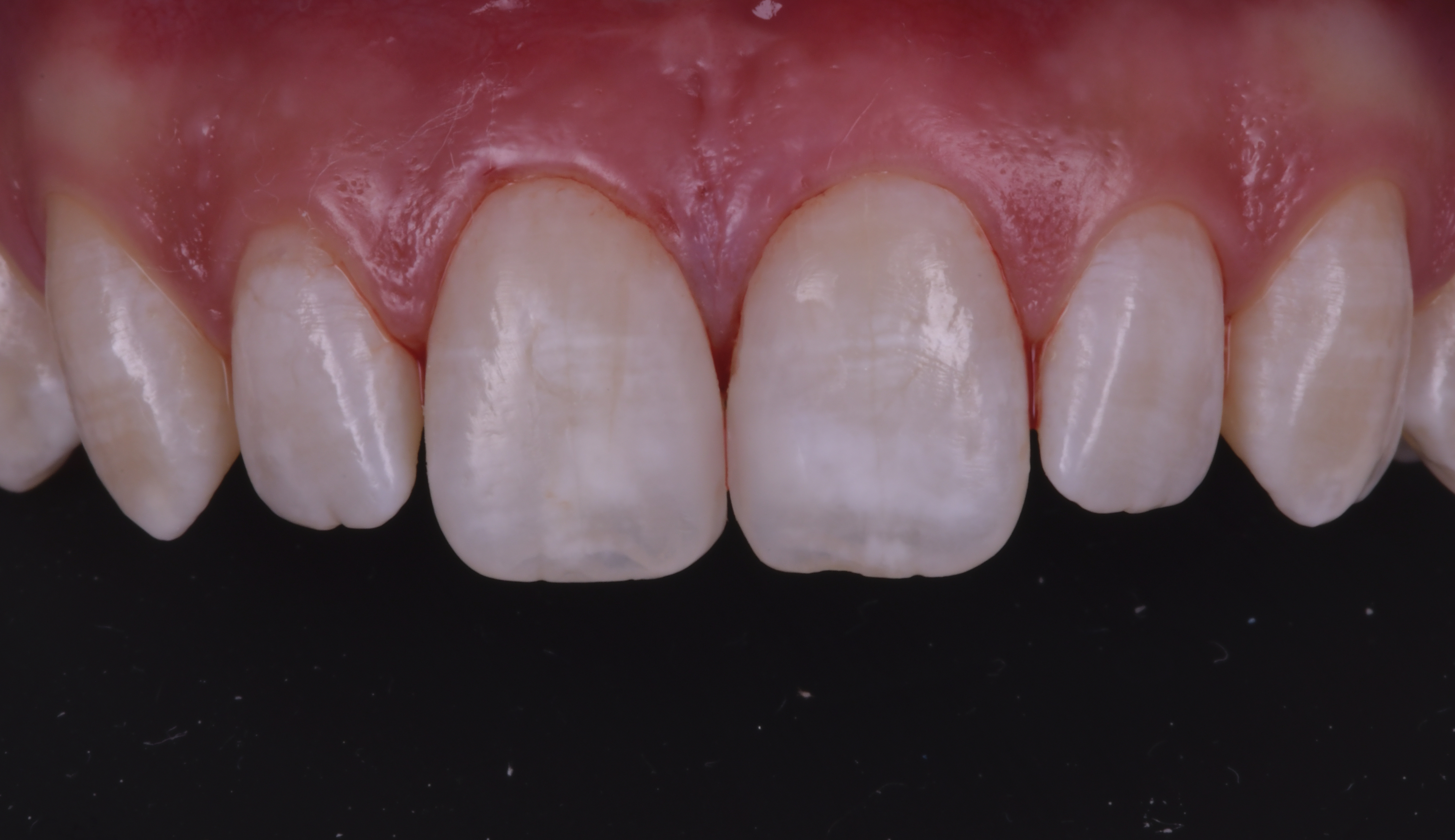
Figure 1 : diastème d’origine héréditaire chez un adulte de 34
ans. Le patient a déjà entrepris un traitement d’orthopédie dentofaciale qui a récidivé rapidement suite à la perte du dispositif de contention orthodontique.
Le choix de la technique de fermeture des diastèmes se trouve déterminé par plusieurs facteurs clés, notamment le nombre d’espaces à fermer, le rapport hauteur/largeur de la dent, la configuration des surfaces proximales, ainsi que la prise en considération du gradient thérapeutique(3). Par ailleurs, les ressources financières du patient jouent également un rôle déterminant dans cette décision. L’élucidation de ces paramètres permettra d’adopter une approche thérapeutique adaptée, garantissant ainsi des résultats optimaux et répondant aux attentes esthétiques des patients concernés. Aujourd’hui, les solutions thérapeutiques les plus couramment proposées sont : l’orthodontie associée ou non à des modifications de forme, le collage de facettes ou chips céramiques et la réalisation de restaurations à la résine composite.
L’évolution continue des composites de restauration au fil des années, notamment avec l’émergence des composites micro-hybrides et micro-hybrides nanochargés, a considérablement amélioré la qualité des restaurations dentaires, offrant des résultats esthétiques naturels et des propriétés mécaniques remarquables (4). Ces matériaux permettent désormais de proposer une véritable alternative aux restaurations en céramique pour les interventions esthétiques, en permettant la réalisation de restaurations directes ou semi-directes en une seule séance, tout en offrant une liberté de modelage pour la forme dentaire.
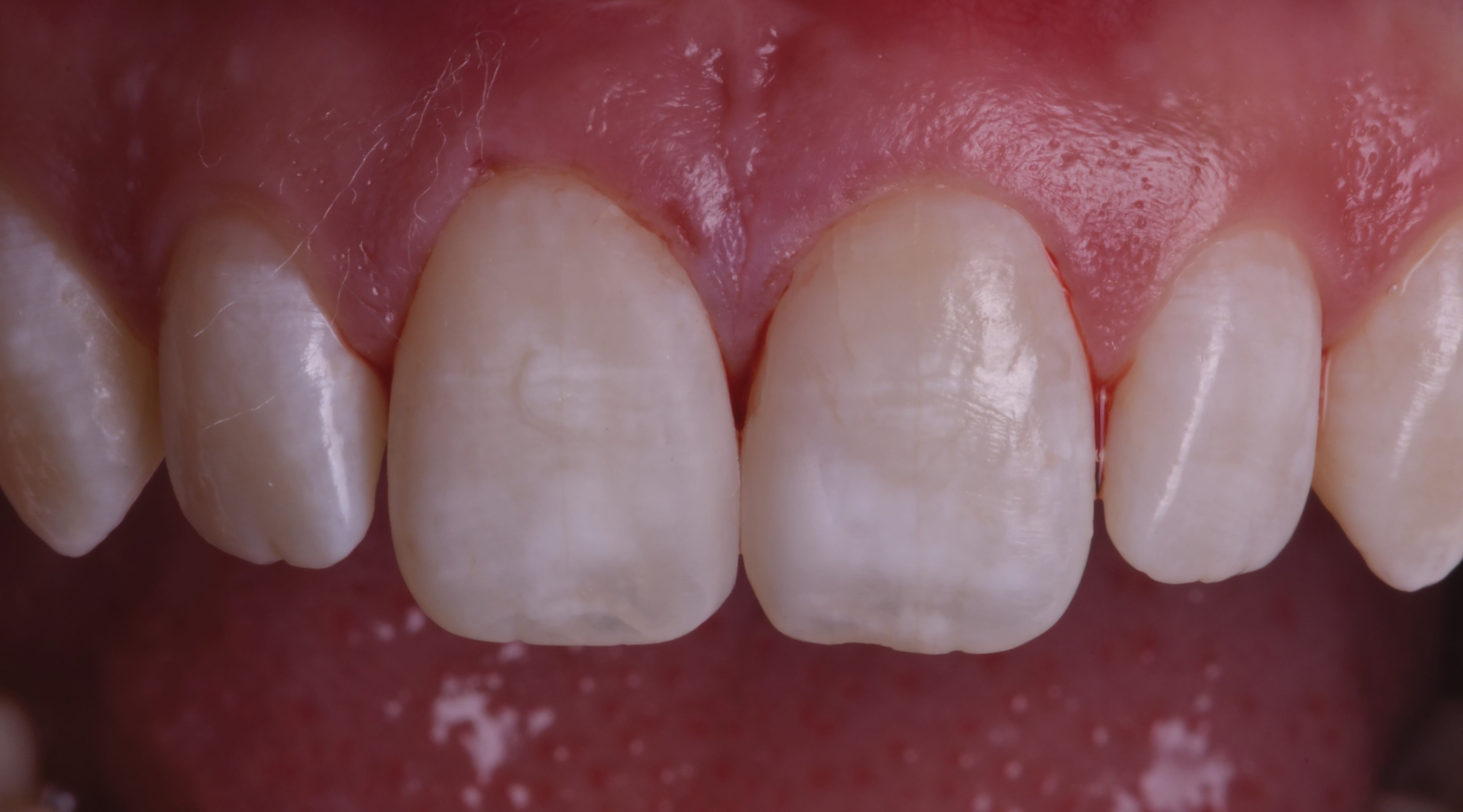
Dans le contexte spécifique de la restauration des dents antérieures, la technique couramment employée implique l’utilisation d’une clé de guidage en silicone, permettant le transfert précis du projet esthétique dans la bouche et servant de support à la création d’un mur palatin en composite. Cependant, lorsqu’il s’agit de fermer un diastème, cette approche atteint rapidement ses limites en raison d’une adaptation insuffisante de la clé en silicone au niveau cervical et de l’impossibilité d’obtenir une rétraction adéquate à cause de la présence de crampons qui empêchent le positionnement de la clé (figure 2).
Figure 2: mise en évidence du manque de précision de la clé au
niveau cervical ne permettant pas l’obtention d’un profil
d’émergence convenable.
En conséquence, d’autres techniques ont été décrites plus fréquemment pour pallier ces limitations,
notamment l’injection de composite fluide à travers un moule préalablement réalisé en silicone
transparent et l’utilisation de matrices Bioclear® (tableau 1).
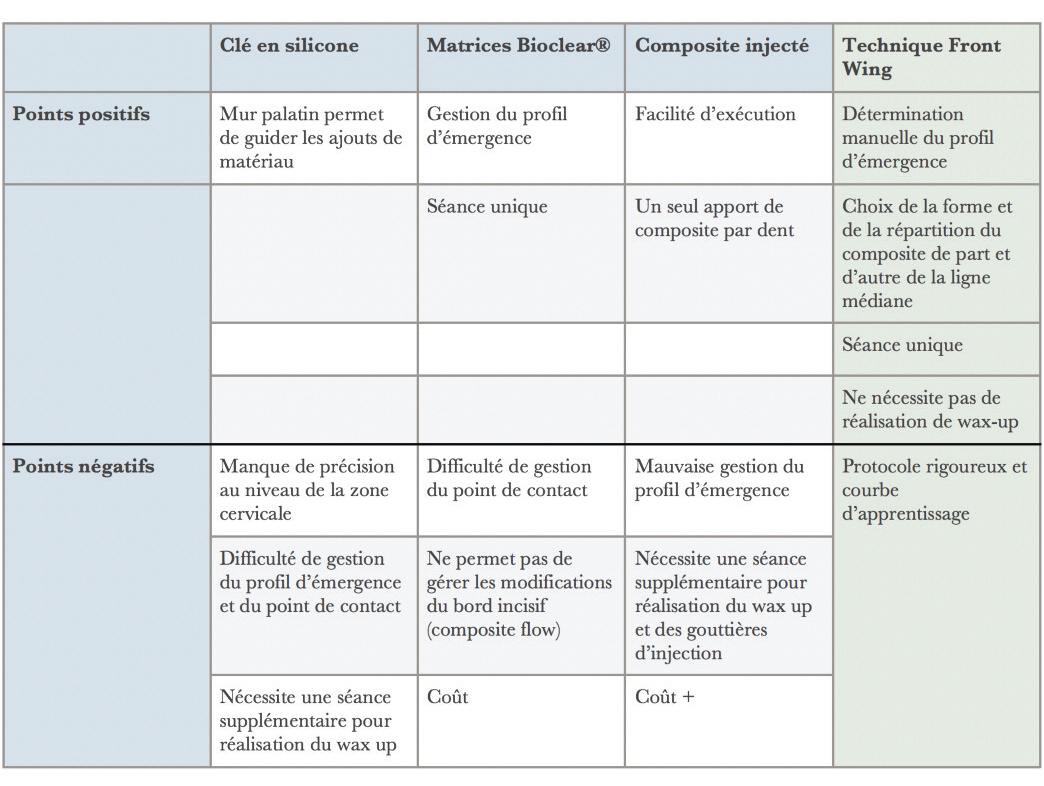
Tableau 1 : comparatif des avantages et inconvénients des
différentes techniques de fermeture d’un diastème au composite de restauration.
LA TECHNIQUE « FRONT WING »
La technique « Front Wing », introduite initialement par Manauta et al. (5), se révèle être une approche
efficace pour surmonter de nombreuses difficultés liées à la fermeture de diastème en utilisant la
méthode de restauration directe. Parmi les principaux défis de ce type de restauration, figurent l’obtention
d’un profil d’émergence cervical naturel et de points de contact forts. Les différentes étapes du protocole
de mise en oeuvre de cette technique permettent de relever la plupart des problématiques couramment rencontrées lors de la réalisation de telles restaurations à l’aide des méthodes conventionnelles.
PLANIFICATION
La technique “Front Wing” offre l’avantage de se dispenser d’un wax-up préalable, mais malgré son caractère facultatif, une planification numérique est vivement recommandée. L’analyse des photographies associées à un logiciel de planification tel que Digital Smile Design® ou Smilecloud® permettra de déterminer précisément la position souhaitée de la ligne médiane et d’adapter en conséquence notre approche lors de la réalisation de la restauration (Figure 3). Cette planification préliminaire permettra également d’évaluer si d’autres modifications morphologiques sont nécessaires, telles que l’allongement du bord incisif, afin de parfaire l’esthétique et la fonction de la restauration projetée.
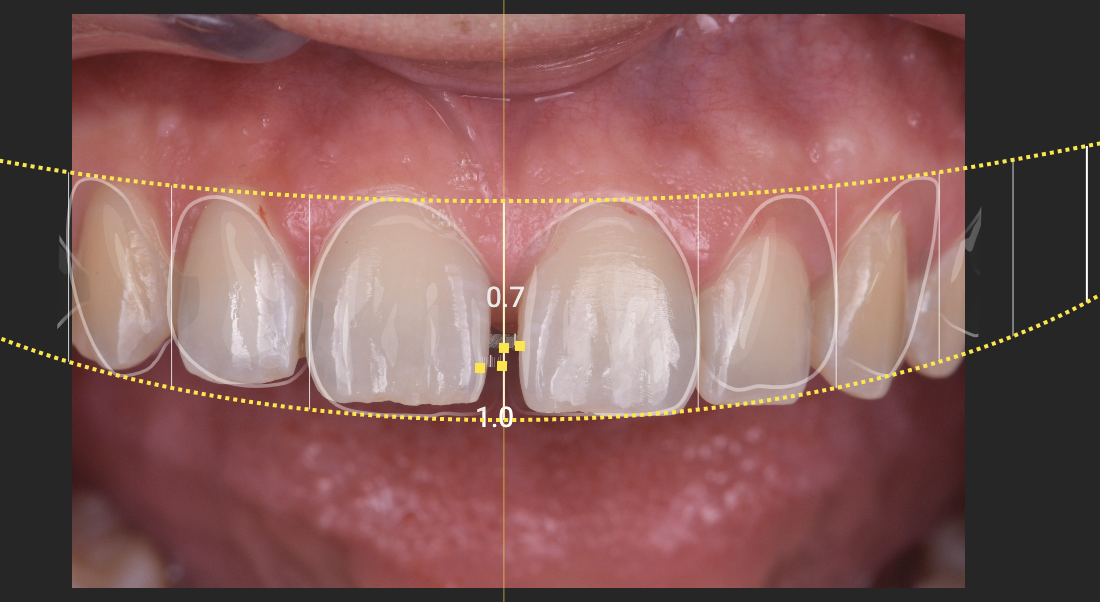
Figure 3 : la planification digitale réalisée sur l’application
Smilecloud® permet de déterminer avec précision la position idéale
de la ligne médiane et la répartition des restaurations sur chacune
des dents bordant le diastème.
ISOLATION ET RÉTRACTION .
L’obtention d’une isolation efficace associée à une rétraction optimale des tissus constitue l’un des facteurs clés de succès pour la fermeture de diastème.
En effet, la réalisation d’un profil d’émergence naturel en harmonie avec les tissus dentaires revêt une importance primordiale pour la pérennité de la restauration et la santé des tissus environnants. Un profil d’émergence trop coronaire peut entraîner un tassement alimentaire, une section du fil dentaire lors de son passage et engendrer des conséquences néfastes, notamment des surcontours affectant le parodonte.
Pour parvenir à une rétraction optimale des tissus, l’utilisation de crampons spécifiques permettant une bonne rétraction tissulaire se révèle essentielle. La combinaison d’une isolation adéquate et d’une rétraction contrôlée contribuent à créer un environnement favorable à la réussite de la restauration.
Après isolation et rétraction, le protocole adhésif de réalisation du composite peut être réalisé.
FRONT WING
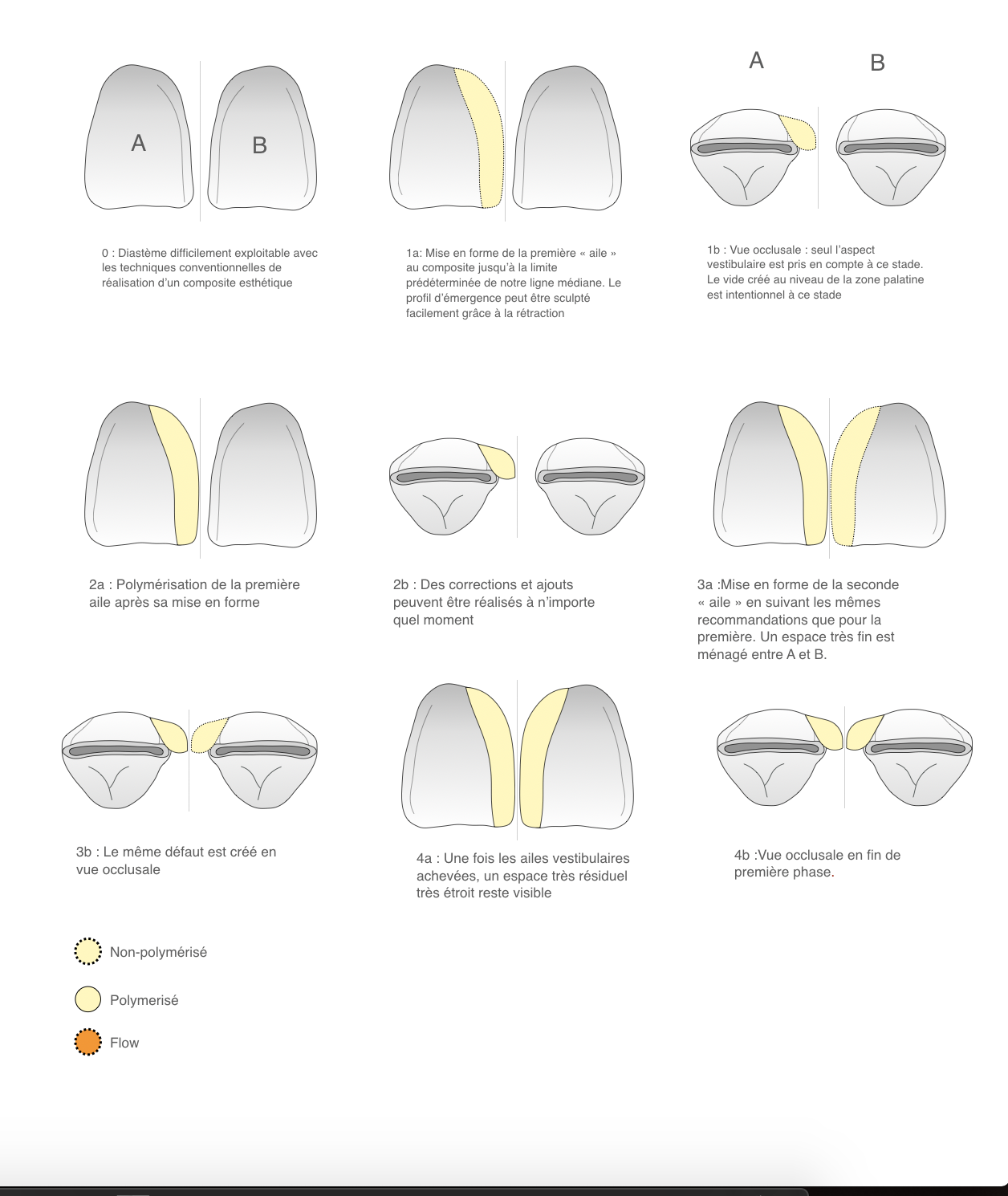
La technique Front Wing est constituée de 2 phases :
– Phase 1 : réalisation des ailes vestibulaires (Figure 4a)
– Phase 2 : réalisation du comblement de l’aspect palatin avec fermeture de l’espace résiduel (Figure 4b)
CAS CLINIQUE
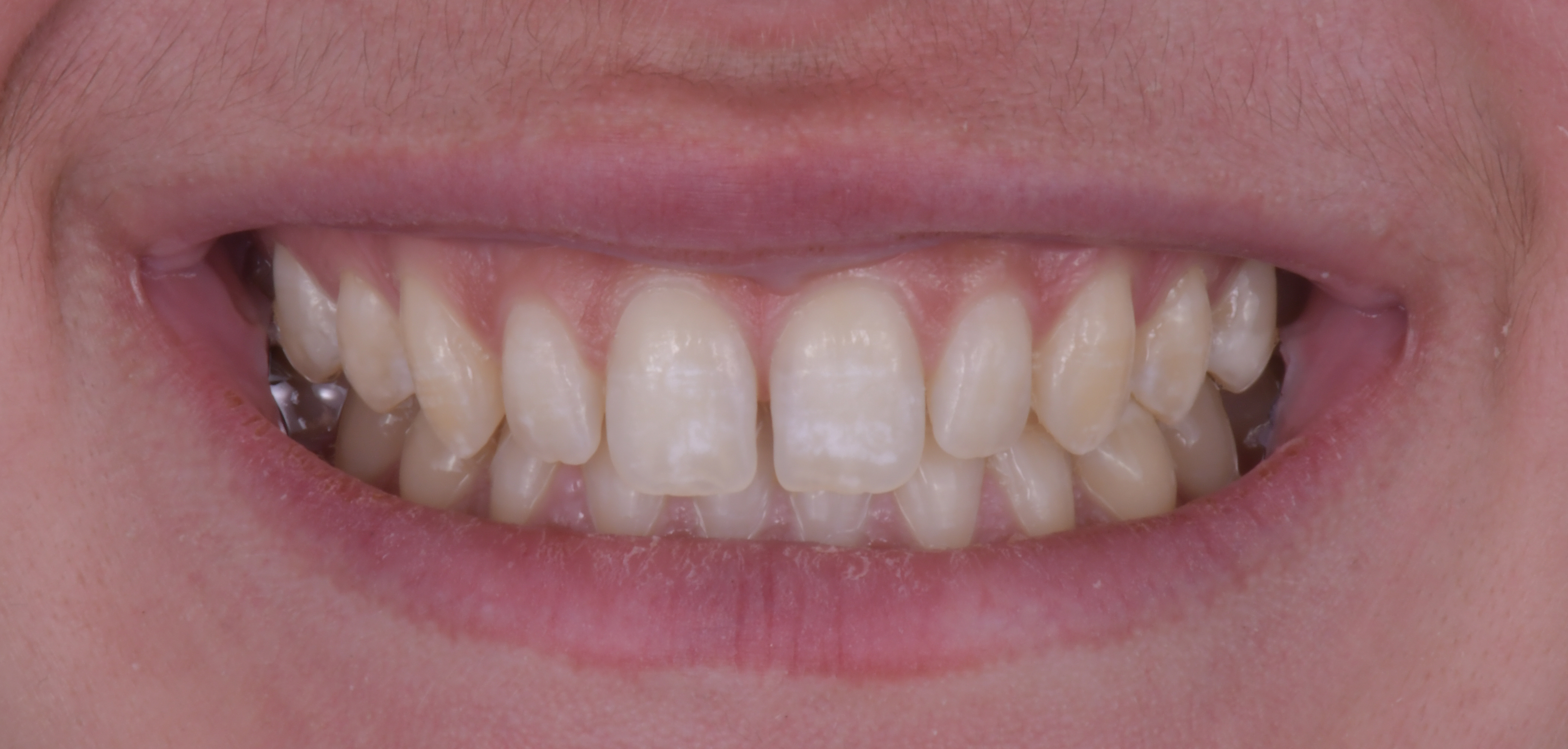
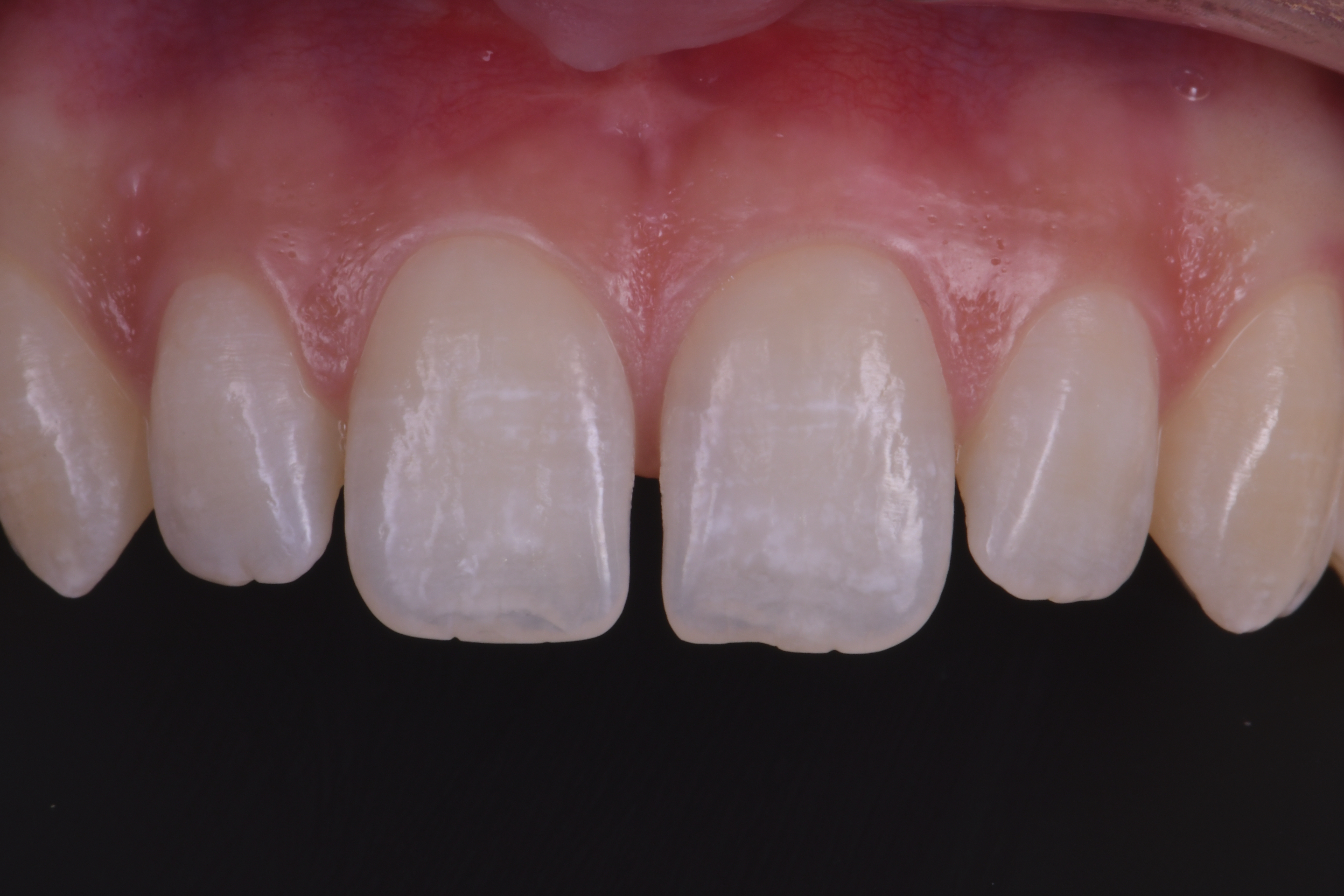
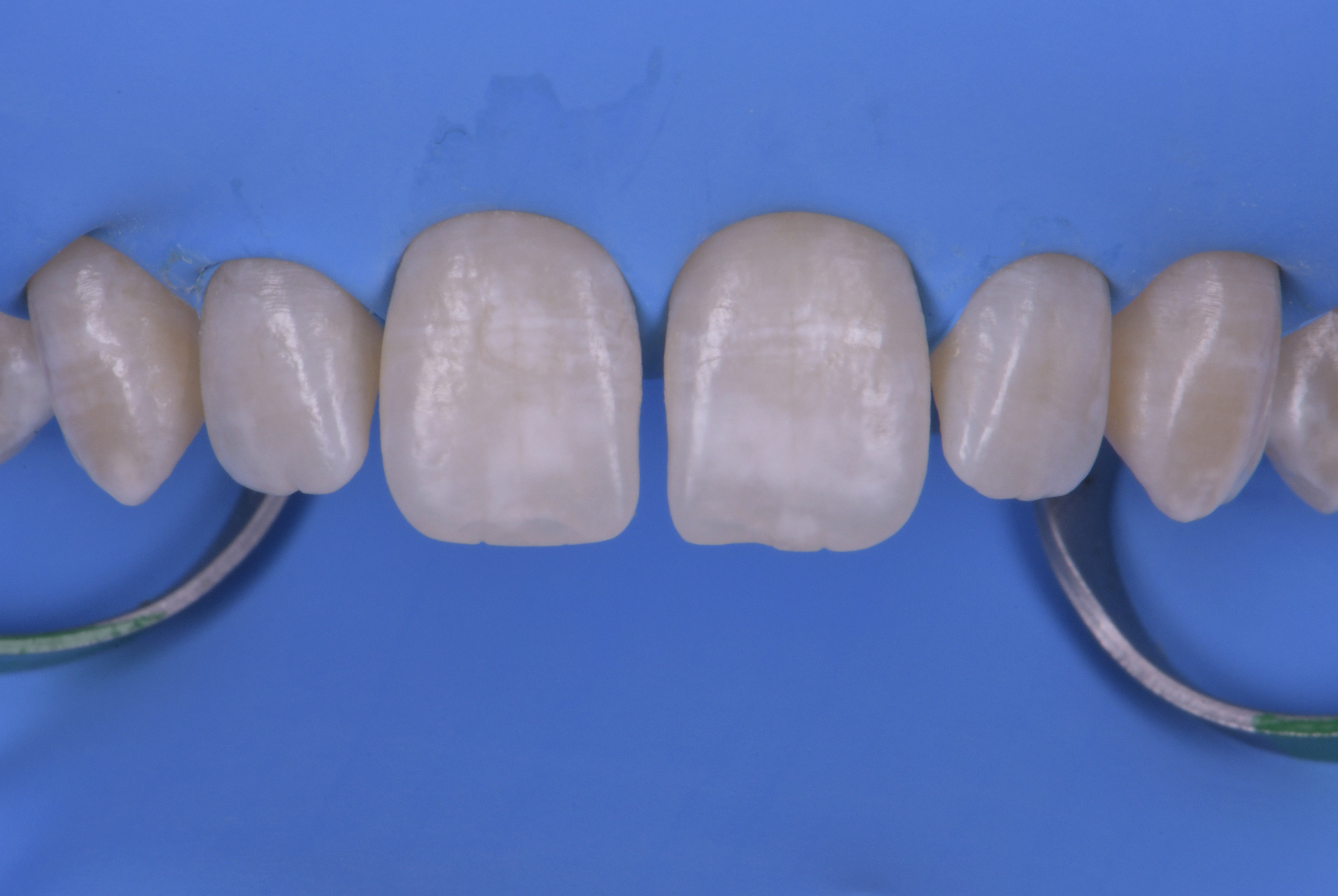
La patiente (18 ans) s’est présentée à notre consultation, adressée par un confrère orthodontiste, pour demander une solution à la présence d’un diastème présent entre 11 et 21 qu’elle trouve inesthétique. Après réalisation d’un bilan photographique initial et planification digitale (Smilecloud®), nous pouvons observer une dysharmonie dento-dentaire de type microdontie. La forme des faces mésiales de 11 et 21 ne permettra pas une fermeture orthodontique en raison de leur manque de convexité (figures 5a et 5b). La patiente ne désire pas de réalisation de facettes céramiques en raison du côté invasif de la procédure. Nous avons donc opté pour le choix d’une fermeture de l’espace au composite direct avec la technique « Front Wing » qui nous permettra d’obtenir un résultat esthétique sans aucune préparation dentaire.
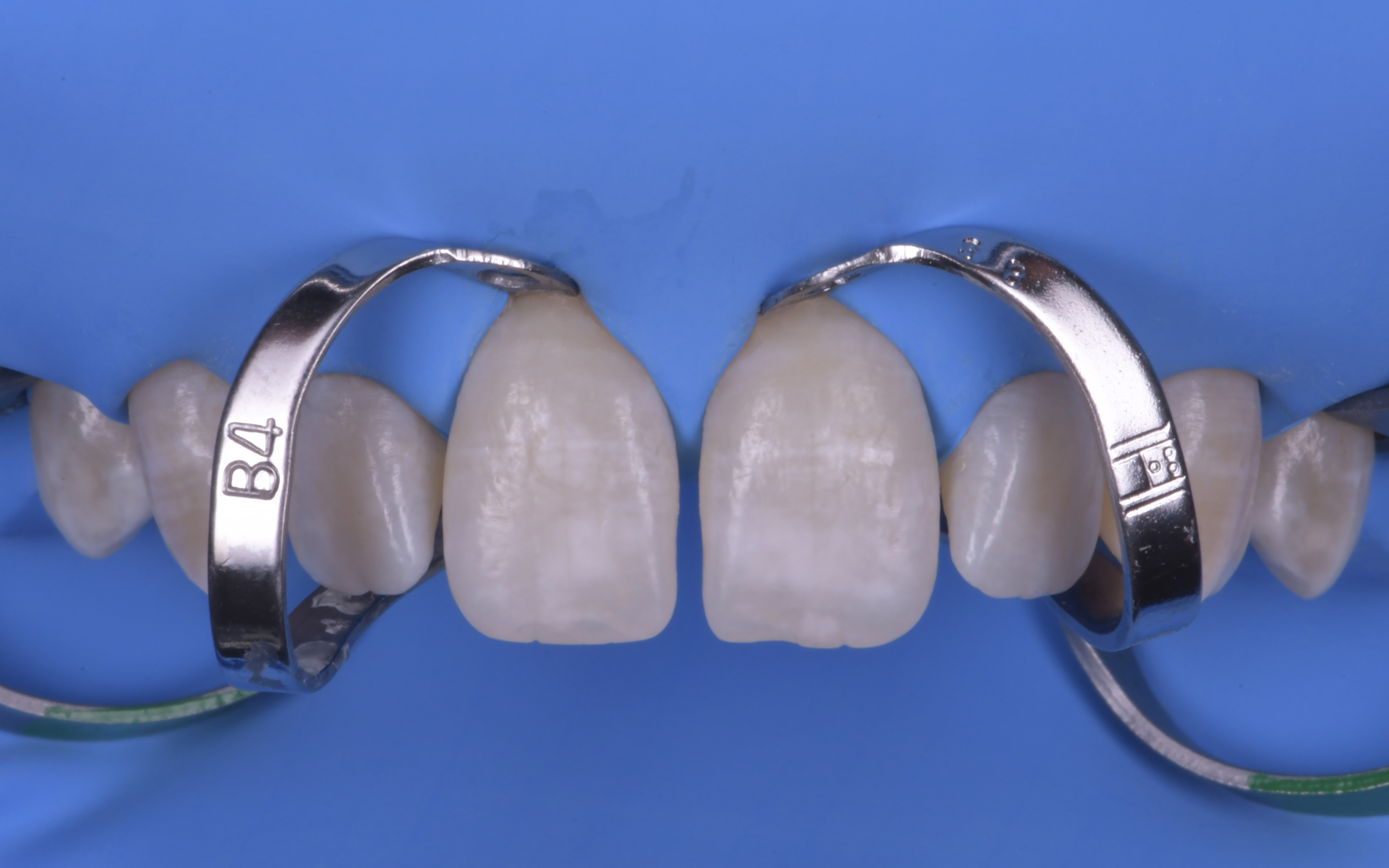
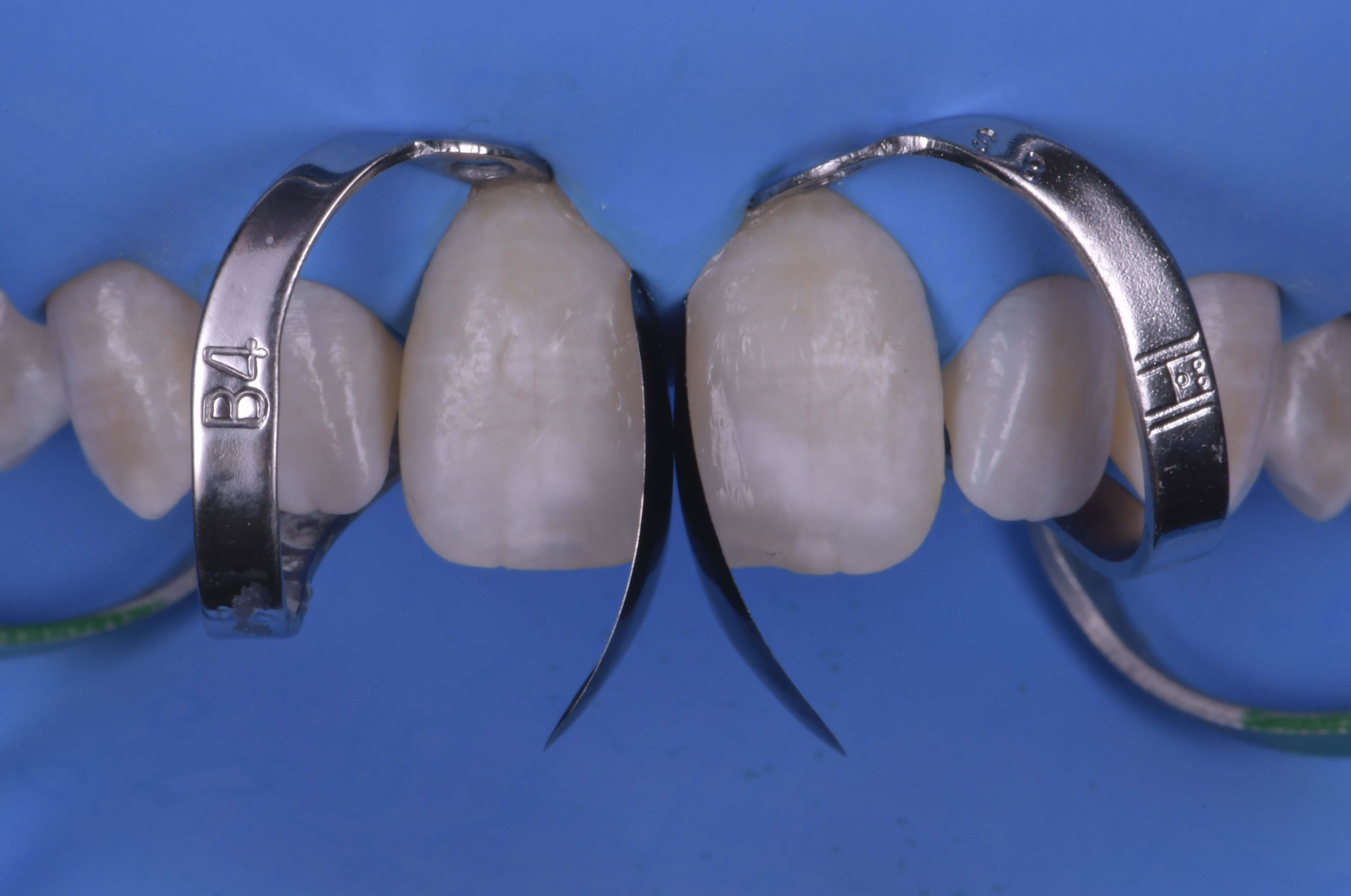
Une fois la pose du champ opératoire réalisée (digue Nic-tone® heavy), des crampons additionnels
(Brinkers B4 – Hygienic®) sont mis en place sur 11 et 21 afin d’obtenir une rétraction maximale des tissus.
Cette rétraction nous permettra d’optimiser l’accès à la zone cervicale et ainsi faciliter la mise en forme du profil d’émergence lors du façonnage des ailes vestibulaires (figures 6a et 6b).
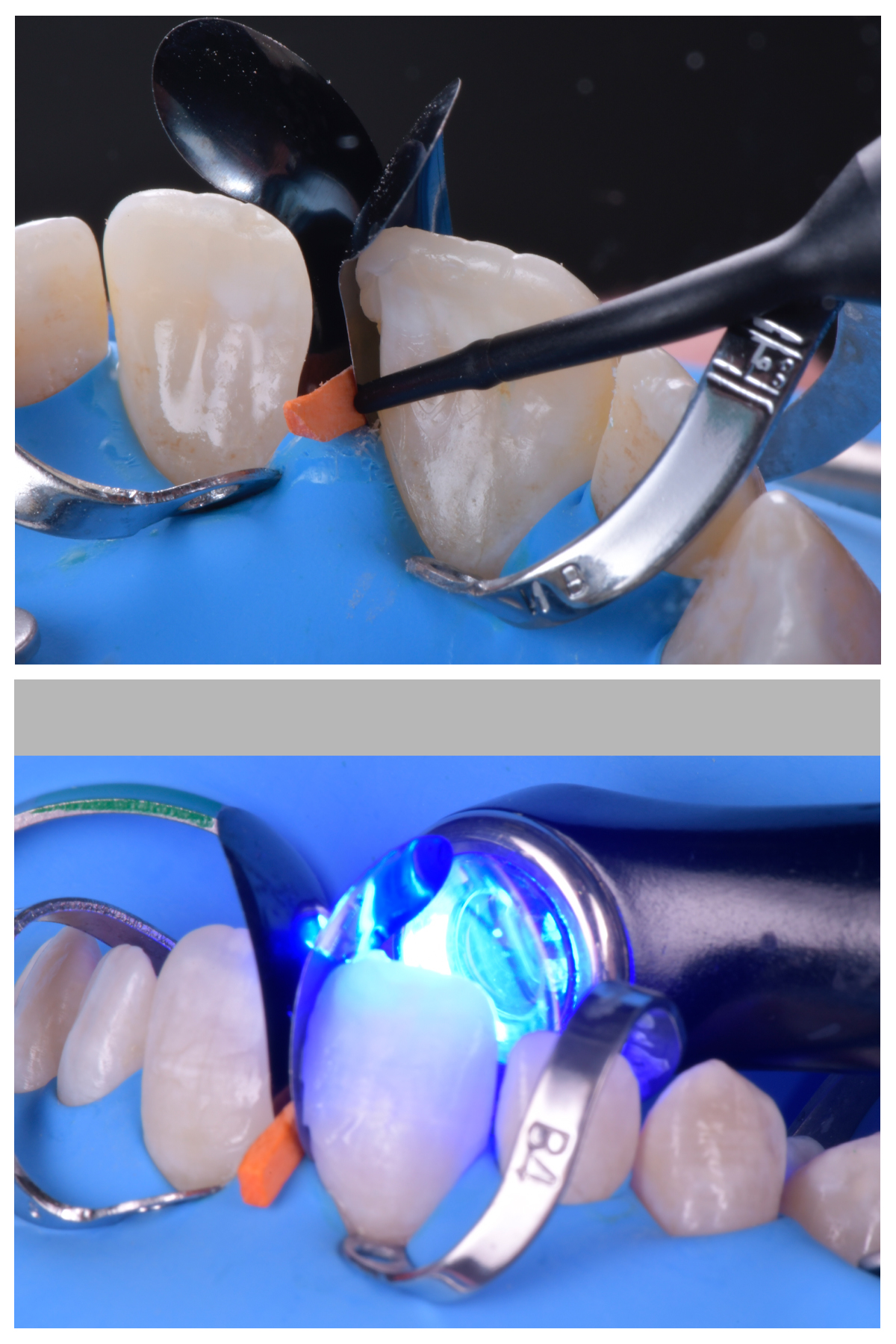
Le protocole d’adhésion peut être réalisé selon les recommandations du fabricant (figure 7).
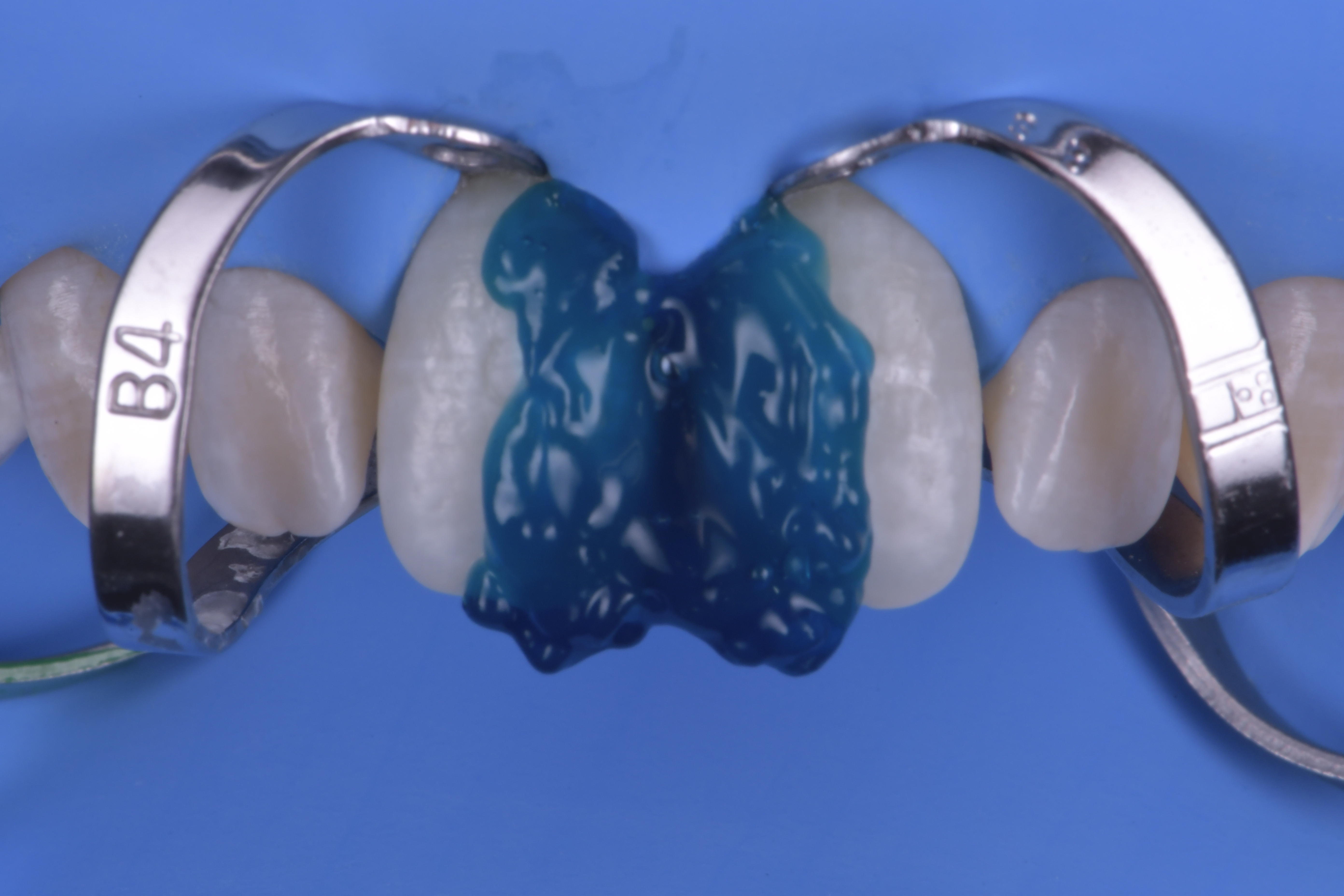
Les ailes vestibulaires sont ensuite réalisées l’une après l’autre conformément à notre planification initiale puis sont polymérisées une fois la forme adéquate obtenue. Une teinte unique de composite de type Body a été utilisée dans ce cas (Asteria A2B – Tokuyama®). Un espace minime est ménagé entre les deux ailes correspondant à l’épaisseur de l’instrument de sculpture très fin utilisé (Spatula – LMarte®) (figure 8).
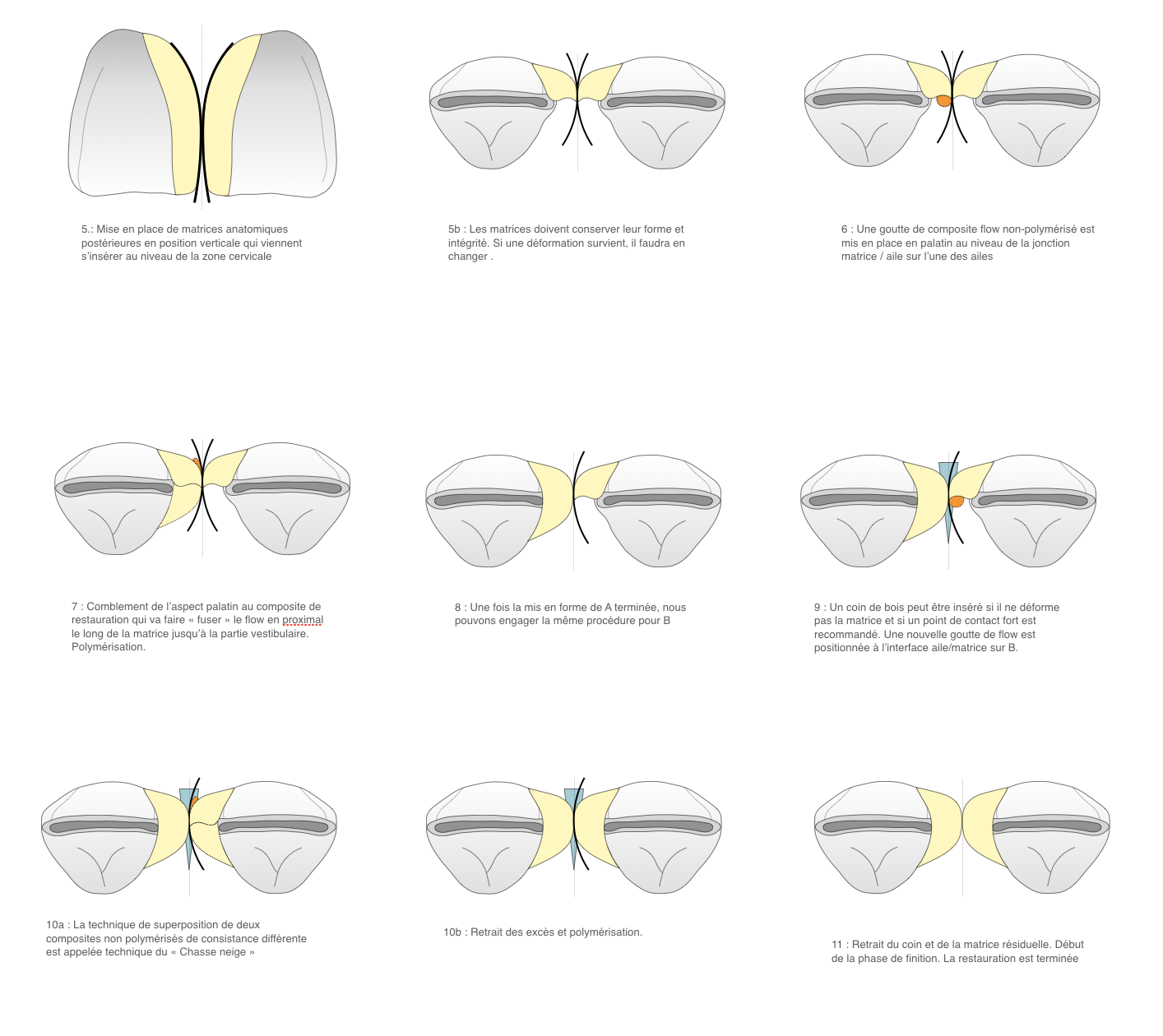
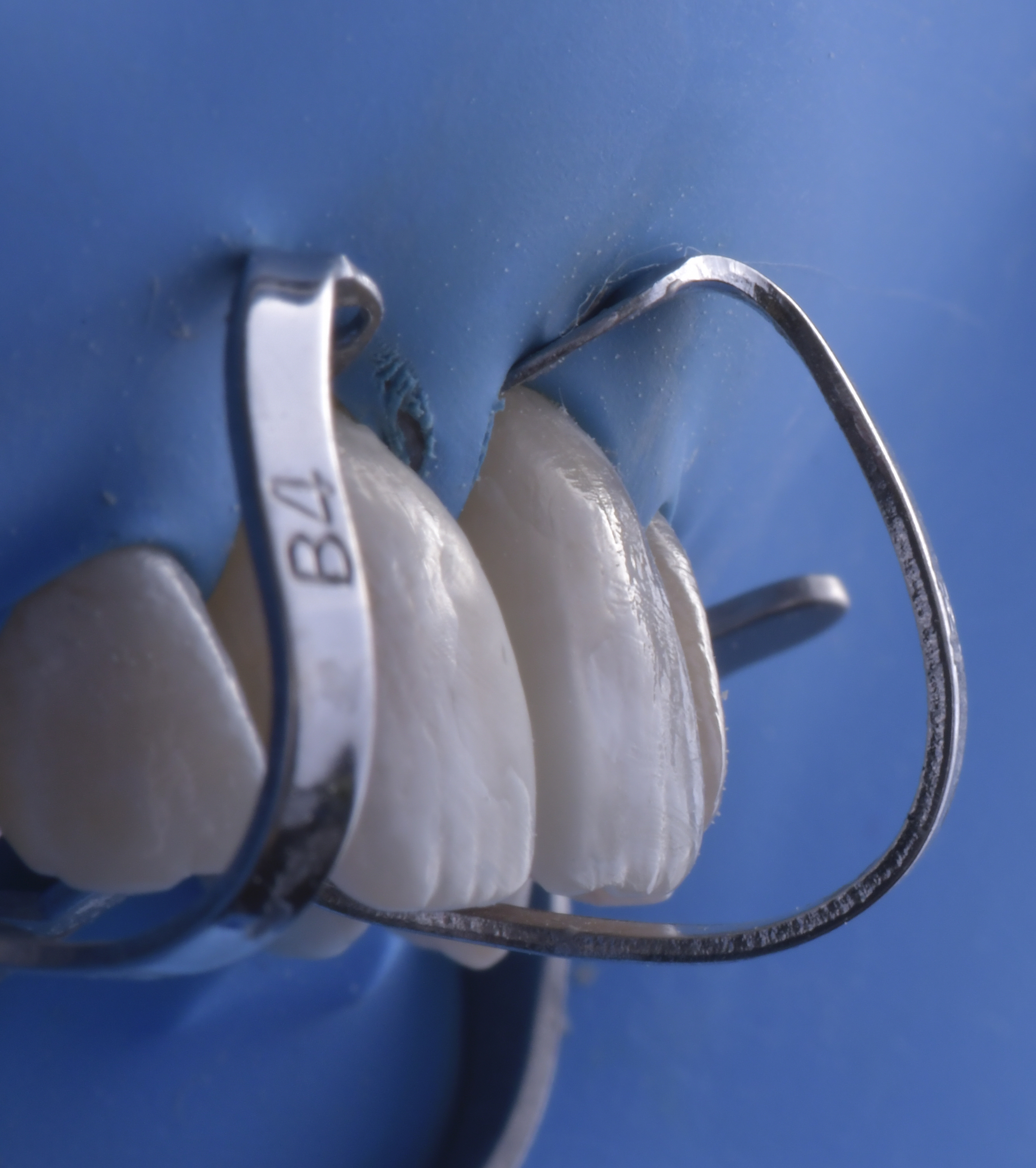
Mise en place de matrices sectionnelles postérieures fines (matrices Lumicontrast – Polydentia®). Nous pouvons observer l’insertion des matrices dans la partie inversée intrasulculaire du champ opératoire.
Aucune déformation des matrices ne pourra être acceptable lors de cette étape et pendant toute la phase de réalisation du comblement palatin. Un coin de bois peut être inséré à ce stade en fonction de l’intensité du contact désiré (figure 9).
La réalisation des ailes vestibulaires étant achevée, nous pouvons débuter la réalisation du comblement palatin. Une goutte de composite flow non polymérisé est mise en place au contact de la jonction matrice/dent. Un composite de restauration classique sera ensuite mis en place et polymérisé, permettant de restaurer la partie palatine de la restauration mais également de façonner la face proximale grâce au flow qui pourra fuser le long de la matrice. Le comblement palatin doit être réalisé d’un côté puis de l’autre de manière non simultanée (figure 10).
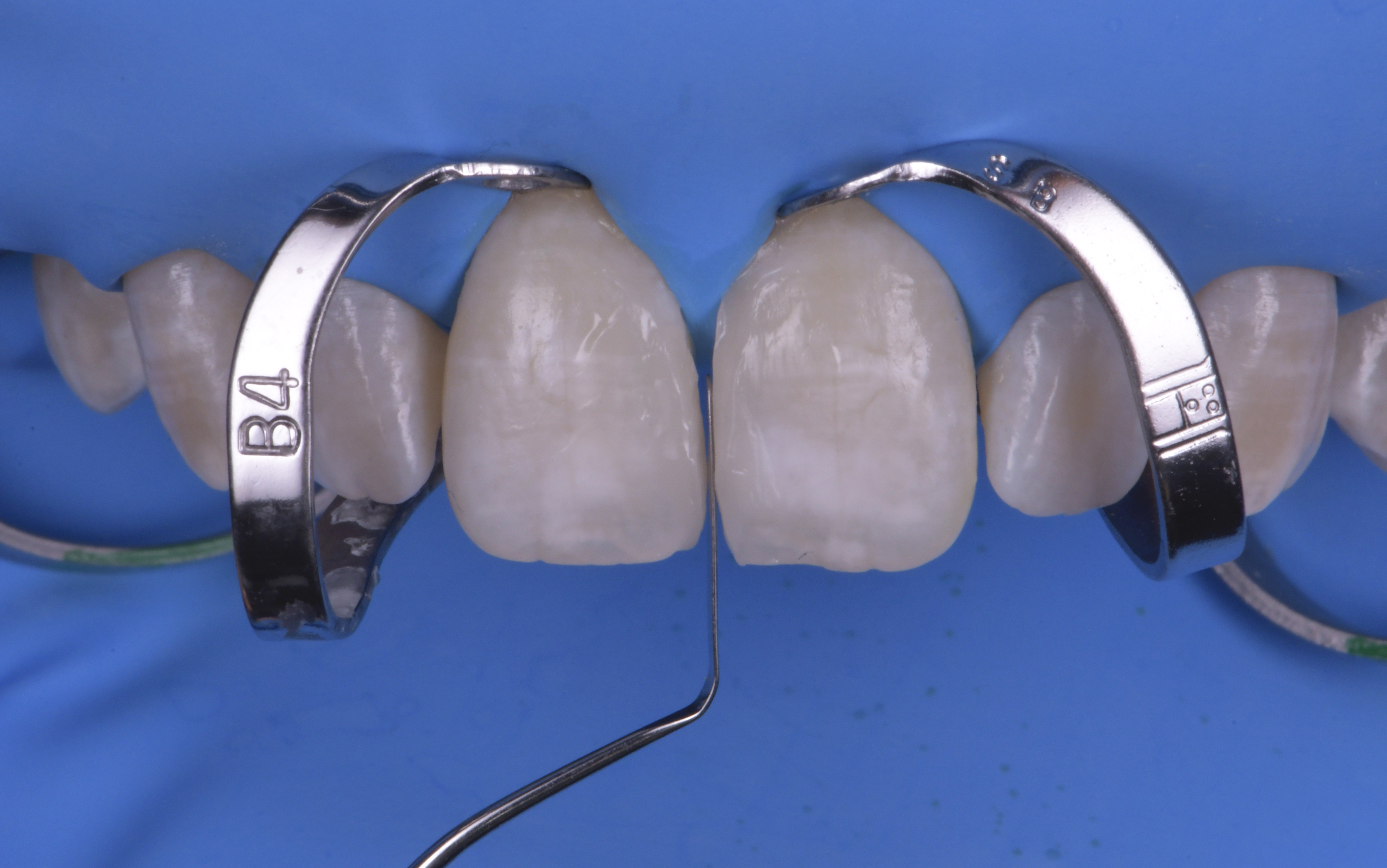
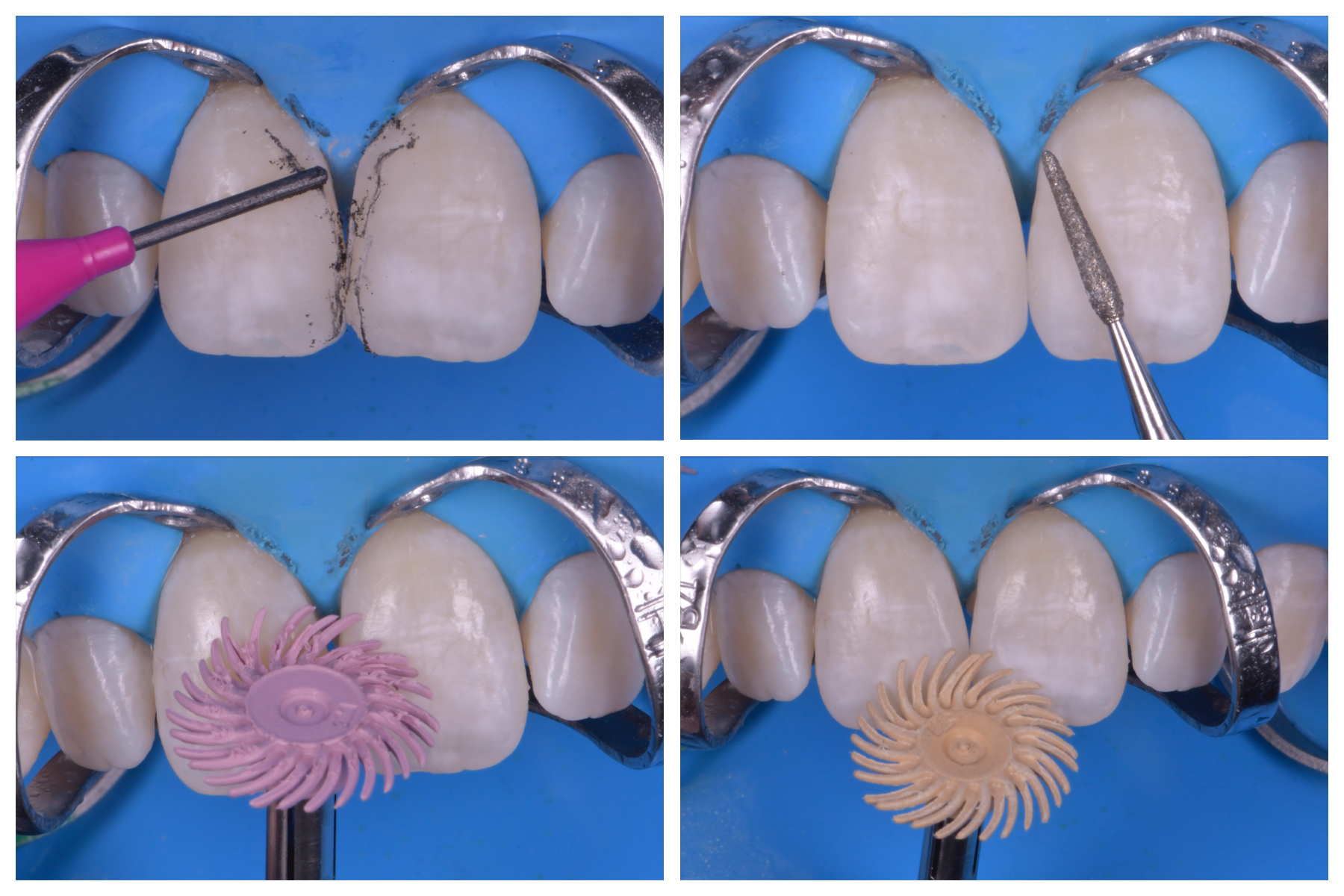
Une fois la réalisation des composites achevée, les étapes de finition et polissage propres aux composites antérieurs esthétiques peuvent être initiées (figures 11 et 12). Un polissage minutieux permettra de s’affranchir de la réalisation d’un biseau amélaire.
L’aspect post-opératoire immédiat permet d’observer la papille guidée par les profils d’émergence réalisés
combler l’espace et permettre ainsi une fermeture complète du diastème (figures 13a et 13b).
CONCLUSION
La technique « Front Wing » permet d’obtenir un résultat prédictible à la problématique de la fermeture des
diastèmes antérieurs. Le praticien pourra ainsi aisément gérer la complexité de la gestion des profils d’émergence, de la teinte et de la forme de sa restauration de manière fiable, reproductible et avec un
résultat à haute composante esthétique.
BIBLIOGRAPHIE
1 – Richardson ER, Malhotra SK, Henry M, Little RG, Coleman HT. Biracial study of the maxillary midline diastema. Angle Orthod. 1973 Oct;43(4):438-43. doi: 10.1043/0003- 3219(1973)043<0438:BSOTMM>2.0.CO; 2. PMID: 4517976.
2 – Huang WJ, Creath CJ. The midline diastema: a review of its etiology and treatment. Pediatr
Dent. 1995 May-Jun;17(3):171-9. PMID: 7617490.
3 – Tirlet G, Attal J-P. Le Gradient thérapeutique, un concept médical pour les traitements esthétiques. Information Dentaire 2009;(41/42):2561– 2568.
4 – Dietschi D. Layering concepts in anterior composite restorations. J Adhes Dent 2001 ; 3 : 71-6
5 – Manauta J, Salat A, Monterubbianesi R, Tosco V, Devoto W, Orsini G, Putignano A. Advances in
diastema closure and tooth shape change using direct composite restorations: the Front Wing Technique. Int J Esthet Dent. 2022 Nov 25;17(4):378-393. PMID: 36426611.