INTRODUCTION
L’ère numérique a désormais investi le secteur de l’odontologie, qui est dès lors en pleine métamorphose. De récentes innovations ont conduit à l’établissement de processus de travail entièrement numériques, déjà mentionnés en 2014 par Walter Att (1).
Toutes les spécialités de la dentisterie ont grandement bénéficié de ces progrès, avec une intégration digitale à chaque étape de la prise en charge de nos patients :
• au moment de la collecte des informations cliniques, grâce à la saisie de données digitales qui nous offrent la possibilité de concevoir un jumeau numérique précis de notre patient qui peut être complété et fusionné aux examens radiologiques.
• au moment de la réflexion et la prise de décision clinique grâce à des modélisations numériques du plan de traitement.
• au moment de la réalisation clinique grâce à des dispositif médicaux sur mesures issue de ces modélisations et fabriqués par des procédés de Fabrication Assistée par Ordinateur (FAO).
Les outils de FAO incluent l’impression 3D, qui est une méthode de fabrication par addition ou par couches (2).
L’impression 3D est venue s’ajouter et, pour certaines utilisations, substituer l’usinage qui était déjà courant dans nos laboratoires mais aussi dans nos cabinets grâce aux divers systèmes Chairside.
Aujourd’hui, une multitude de modèles d’imprimantes 3D de bureau sont disponibles sur le marché. Leur taille devient de plus en plus compacte et elles proposent une vaste sélection de résines, y compris des résines « biocompatibles » permettant leur utilisation en bouche.
Nous allons voir différents exemples d’application de l’impression 3D dans les différents domaines de l’odontologie en l’illustrant par des cas cliniques.
IMPRESSION 3D ET PROTHÈSE FIXE
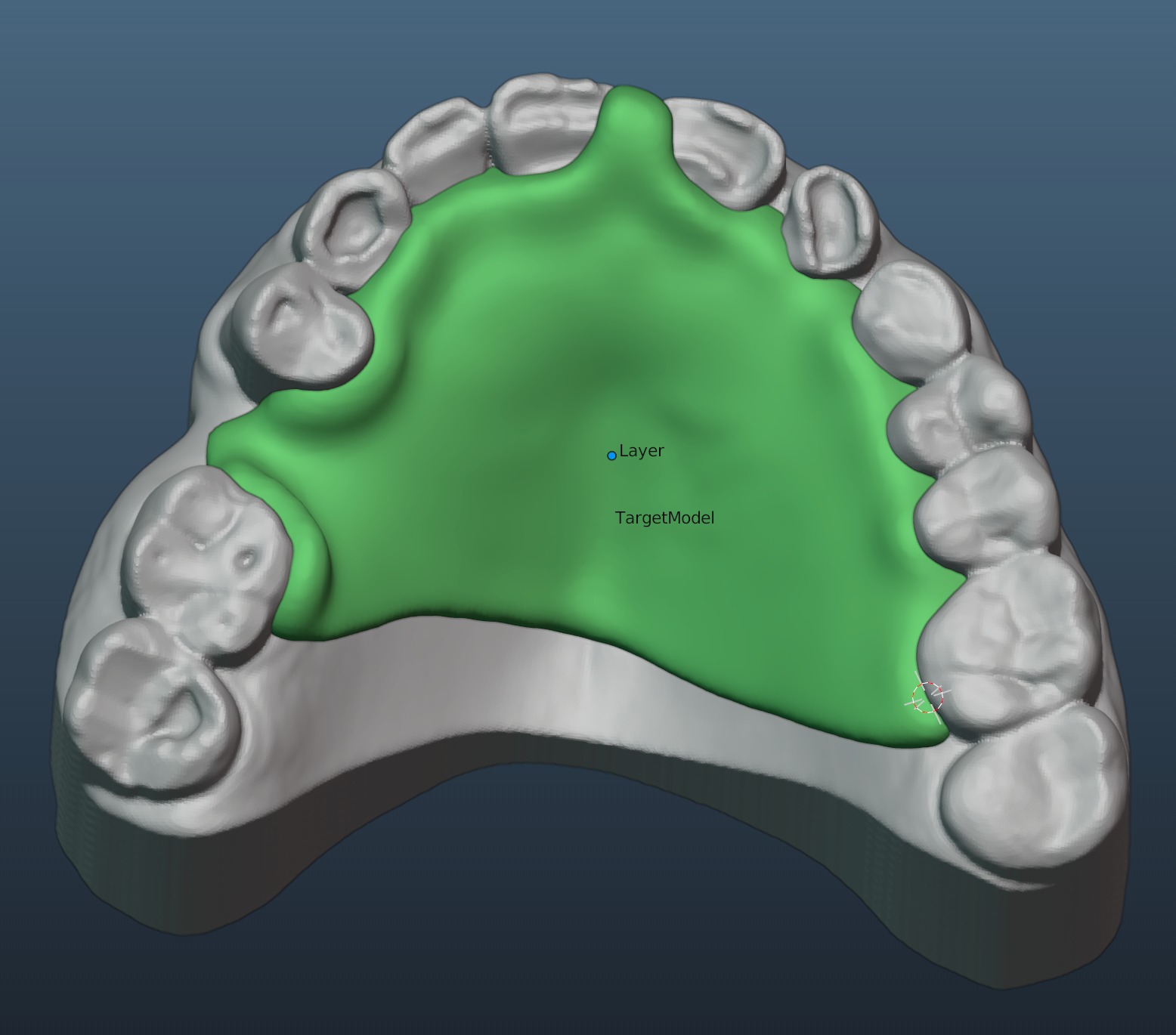
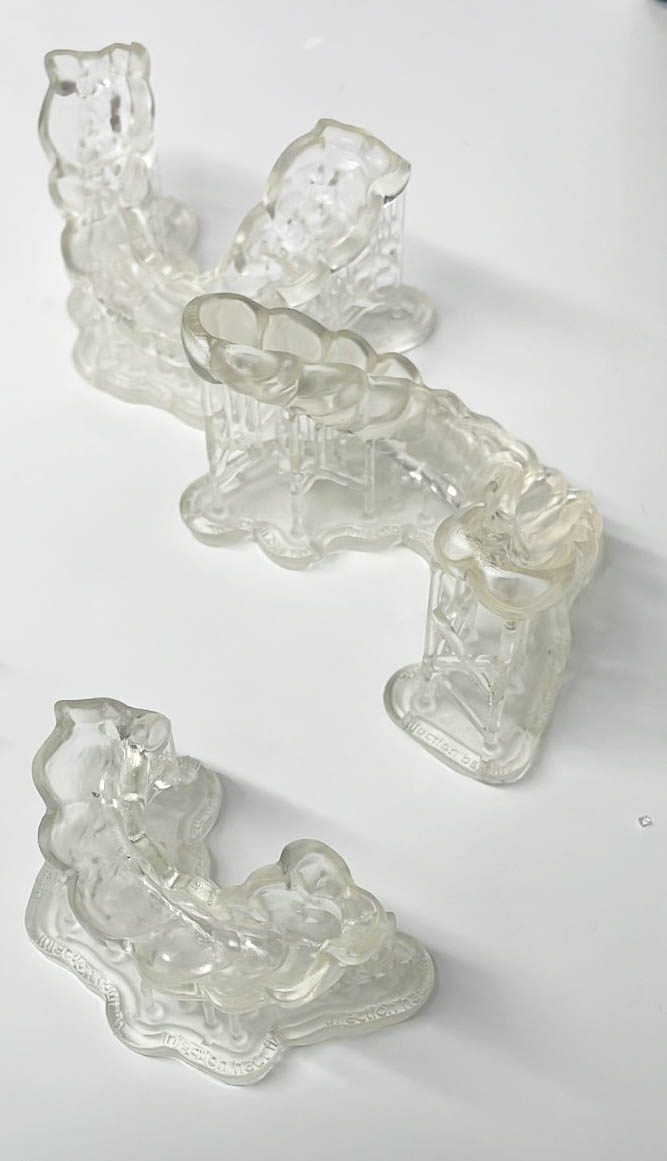
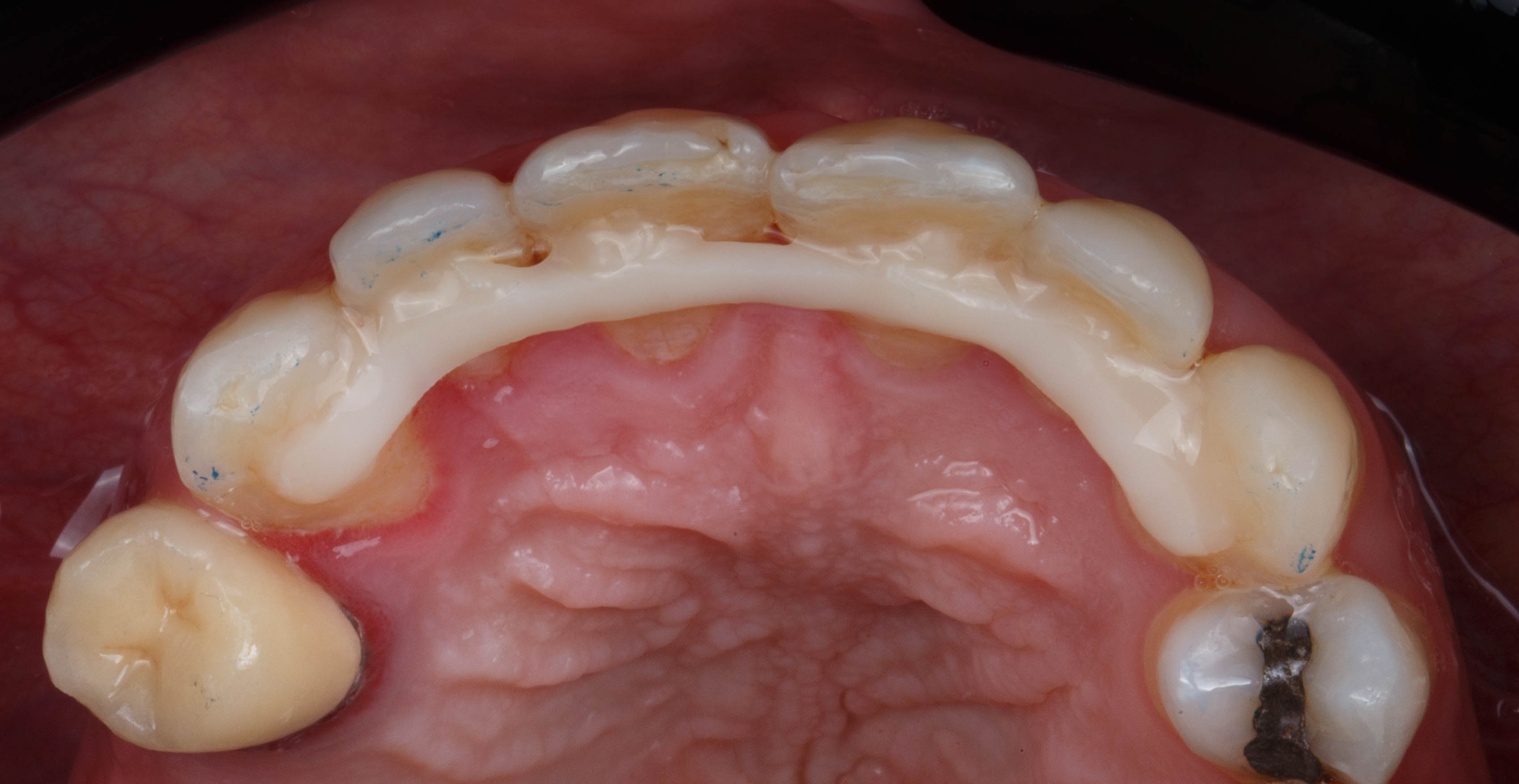
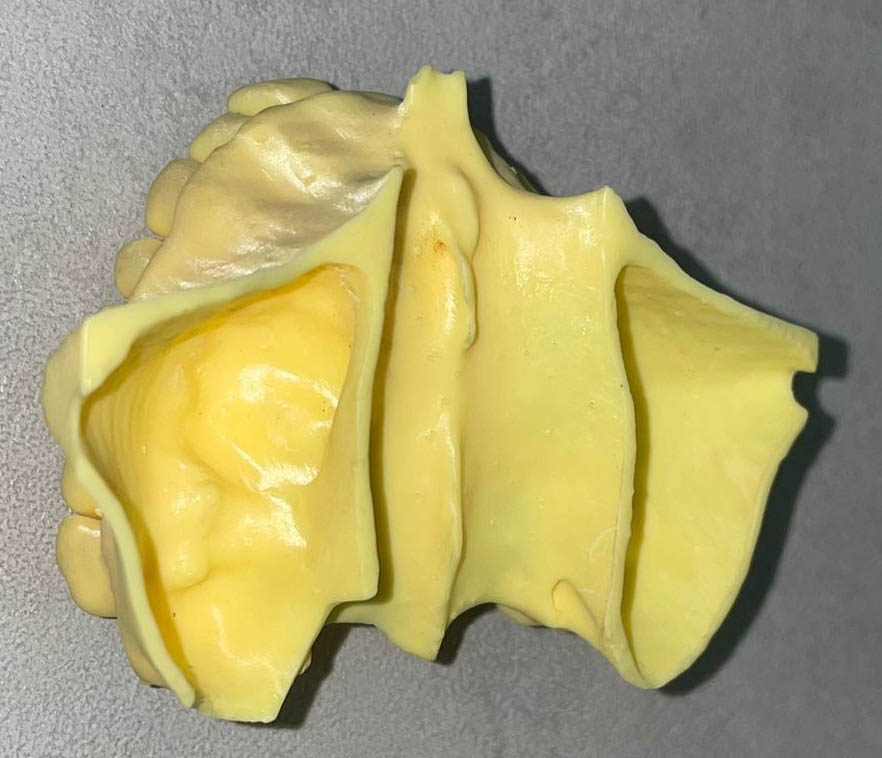
L’impression 3D est très présente en prothèse fixe, on la remarque aujourd’hui essentiellement par les différents modèles imprimés : modèle d’études, modèles issus de wax up numériques, et modèles de travail permettant de réaliser, finir (stratification sur chapes) ou vérifier les prothèses issues de la CAO (Figure 1).
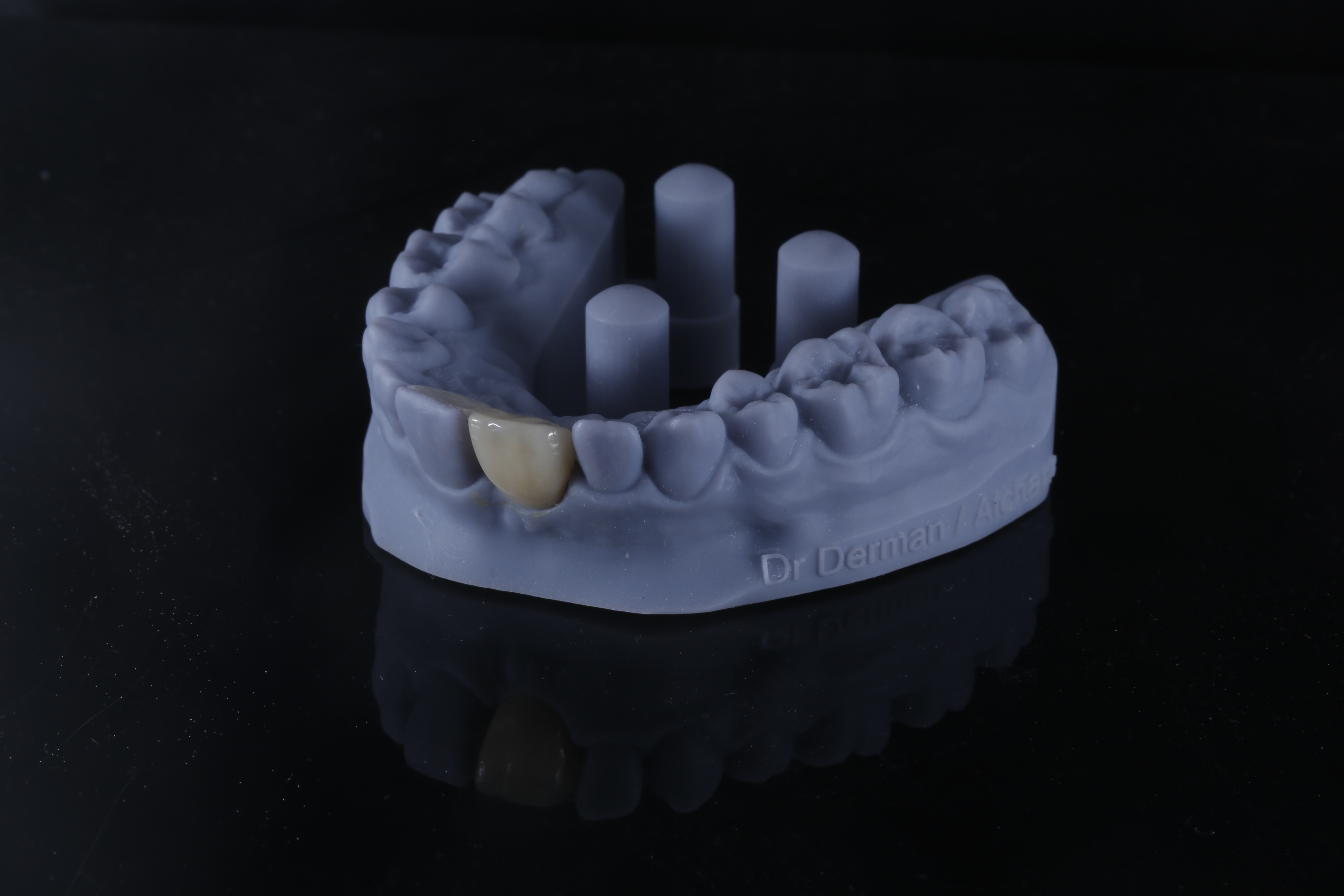
Fig.1 : modèle de travail pour bridge collé cantilever imprimé
permettant une stratification de la face vestibulaire sur une
céramique zircone plus résistante pour la connexion (3ytzp).
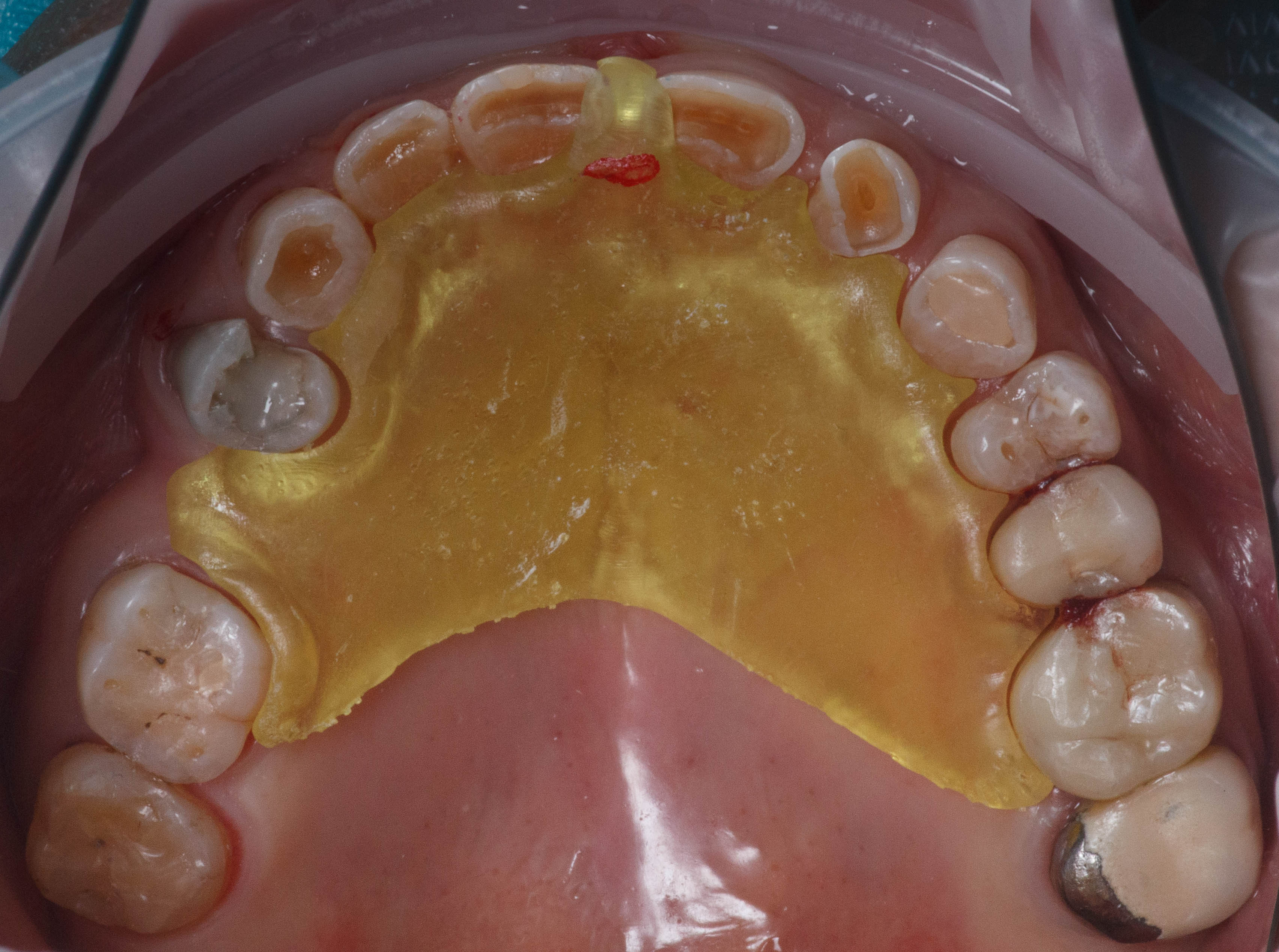
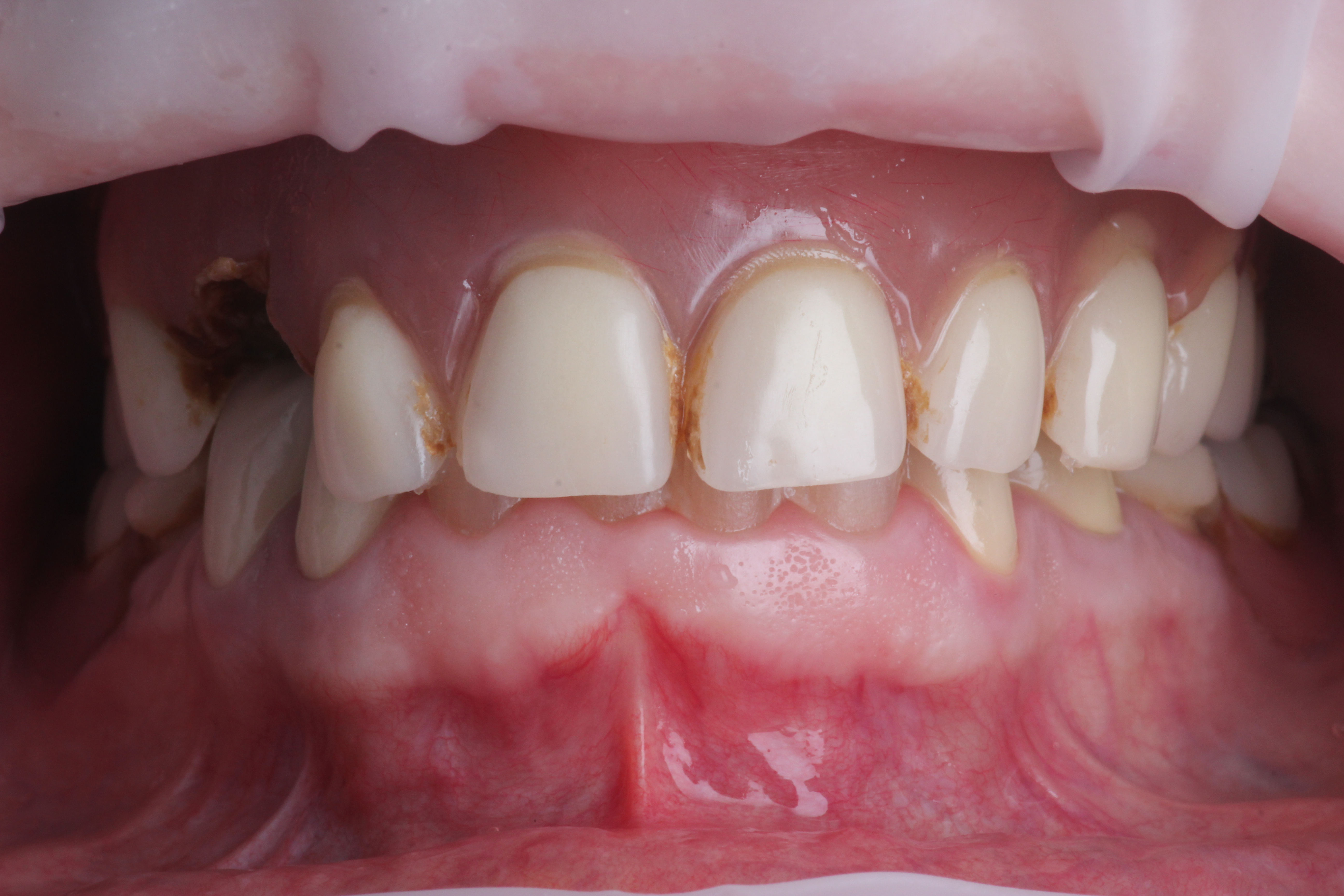
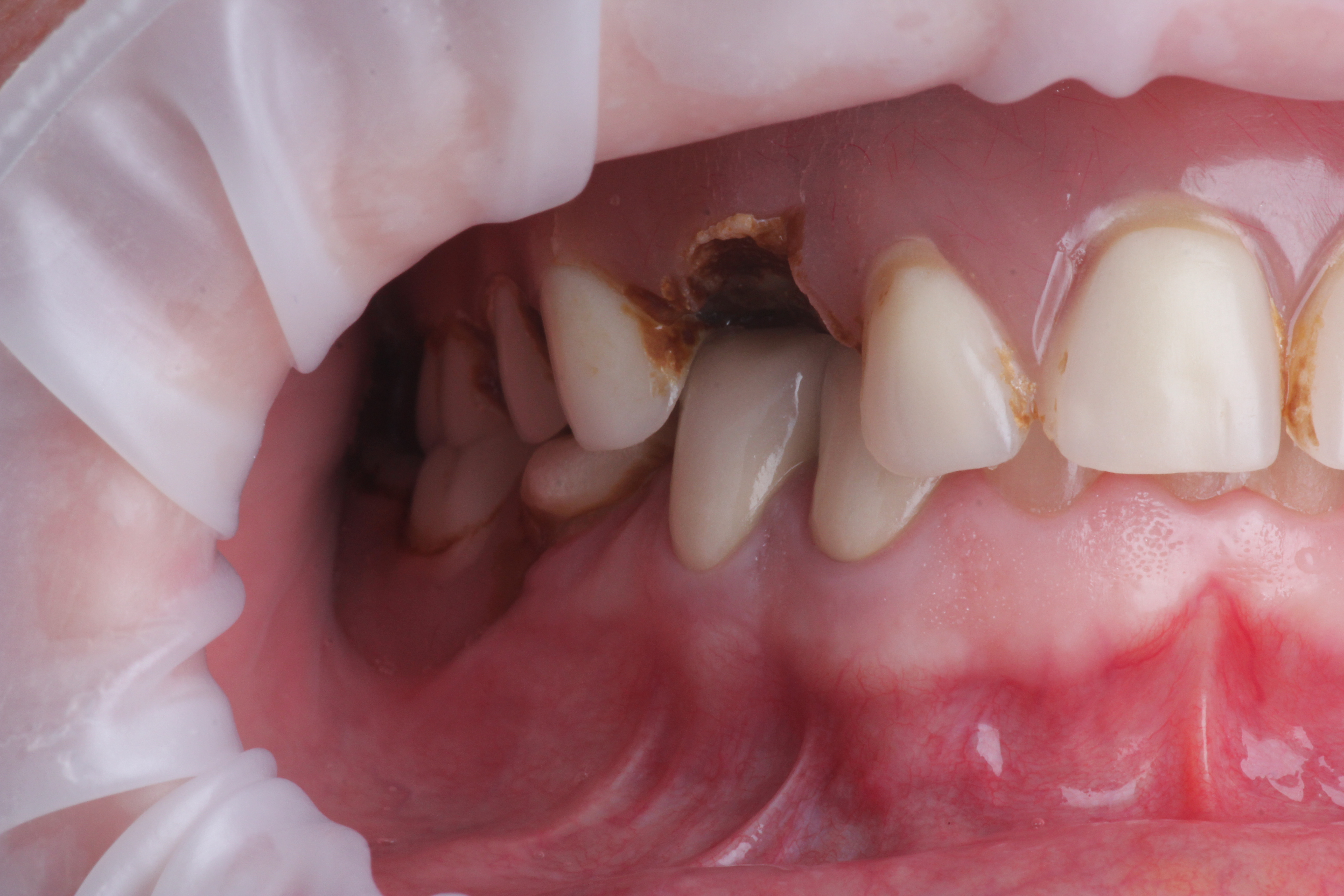
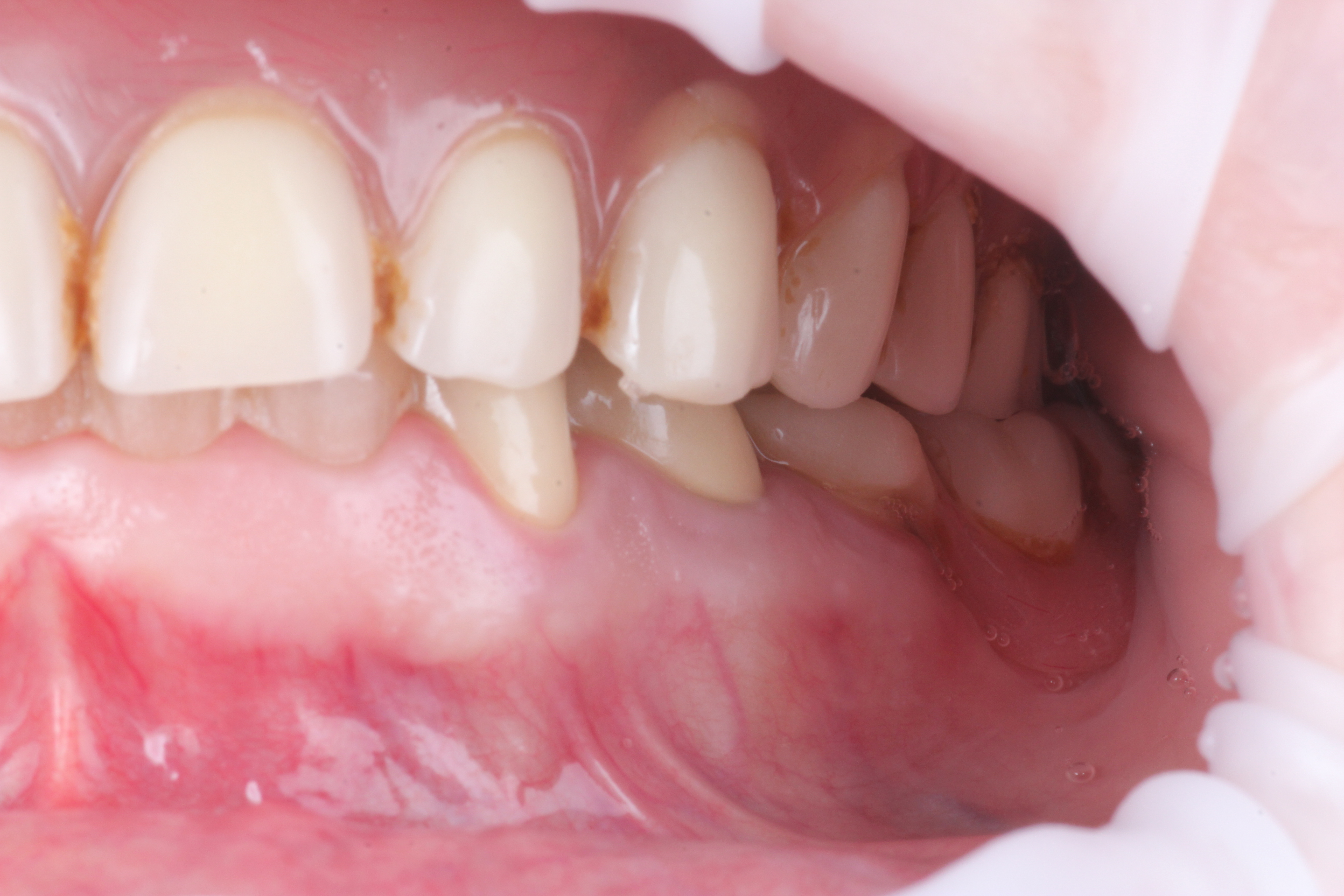
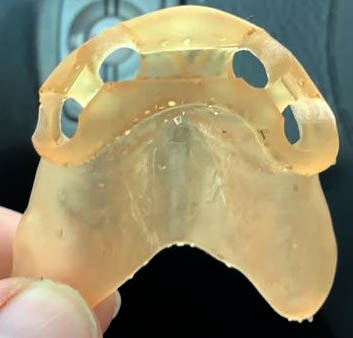
Cependant, ces applications sont bien plus larges, l’impression 3D peut être présente à toutes les étapes du plan de traitement, on peut ainsi imprimer une plaque de Koïs (figures 2 et 3) permettant la détermination d’une nouvelle DV après réglage en bouche (figures 4 et 5).
Pour la réalisation de mock-up ou injection de composite, on peut imprimer des gouttières très précises plus ou moins espacées du wax up virtuel permettant de le rebaser au silicone (figures 6, 7 et 8), on obtient alors l’avantage de la rigidité de la résine permettant d’avoir une adaptation au plus proche de la dent et celle du silicone permettant une qualité de reproduction de la forme et de la texture au plus proche du projet.
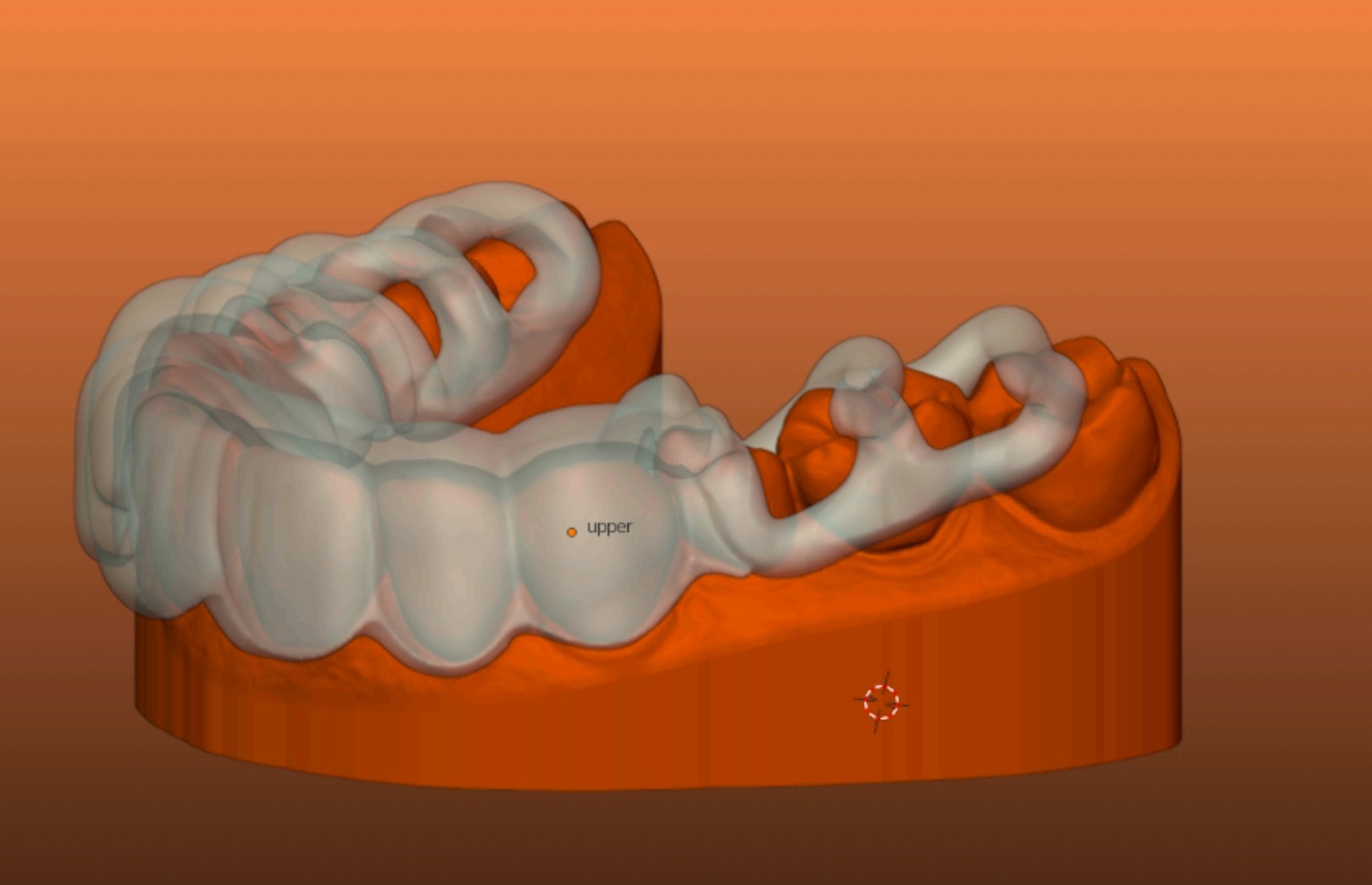
Fig.6 : design pour gouttière d’injection de composite espacé a 1
mm du wax up numérique et présentant des taquets postérieurs
permettant un rebasage au silicone transparent précis sur le modèle imprimé
Ici, une gouttière imprimée à 1 mm du wax up numérique est rebasée avec un silicone light (figure 9) sur le modèle imprimé (figure 10).
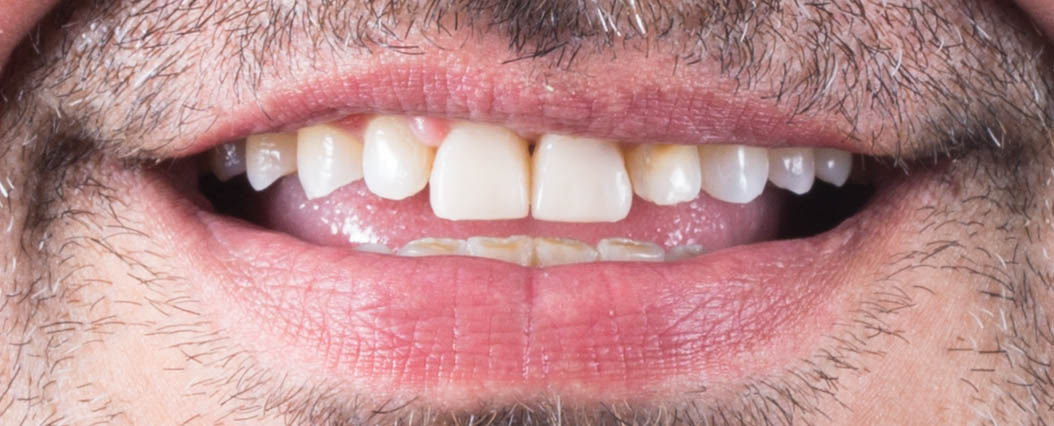
Celle-ci de par sa grande précision d’adaptation permet la réalisation d’un mock-up très précis avec un temps réduit pour l’élimination des excès (figures 11 et 12).
Enfin, l’arrivée de nouvelles résines dites de « restauration définitive » permettent la réalisation de provisoires sur dent ou implants ayant une résistance inférieure à celle issues de l’usinage mais suffisantes pour temporiser et permettre la cicatrisation des tissus mous et/ou osseux.
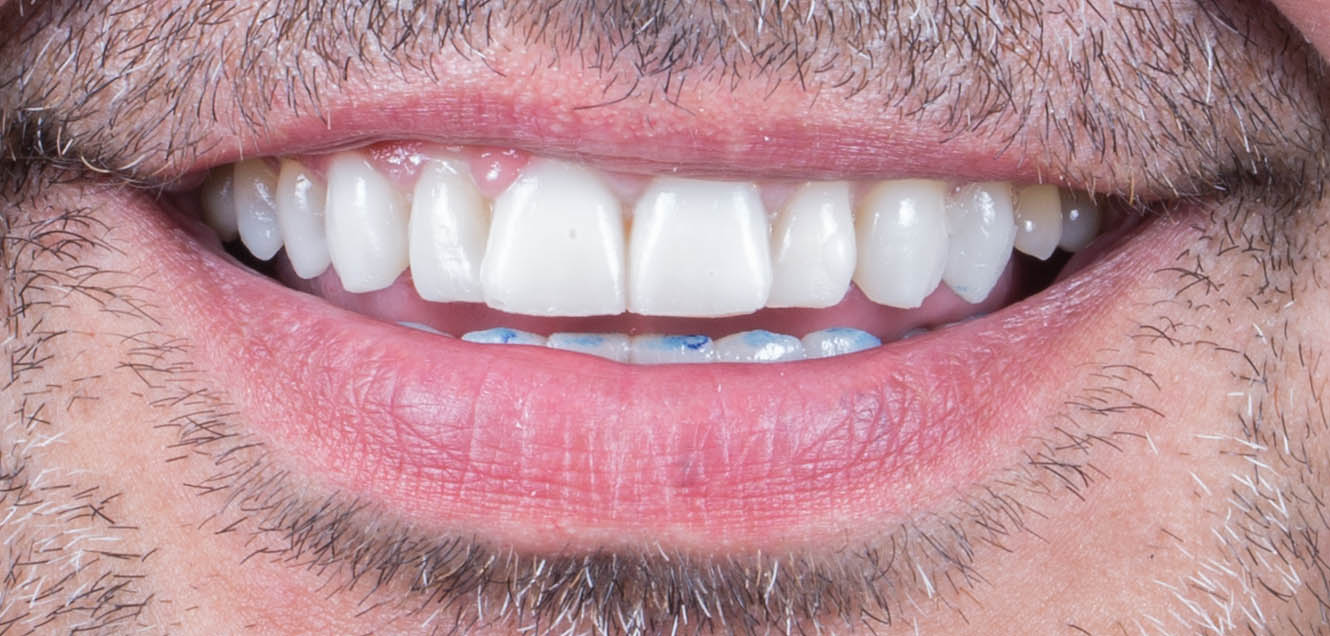
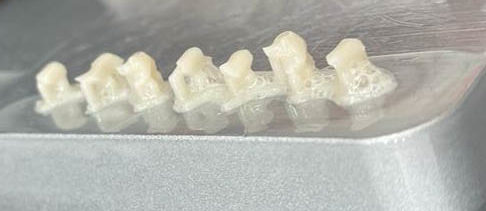
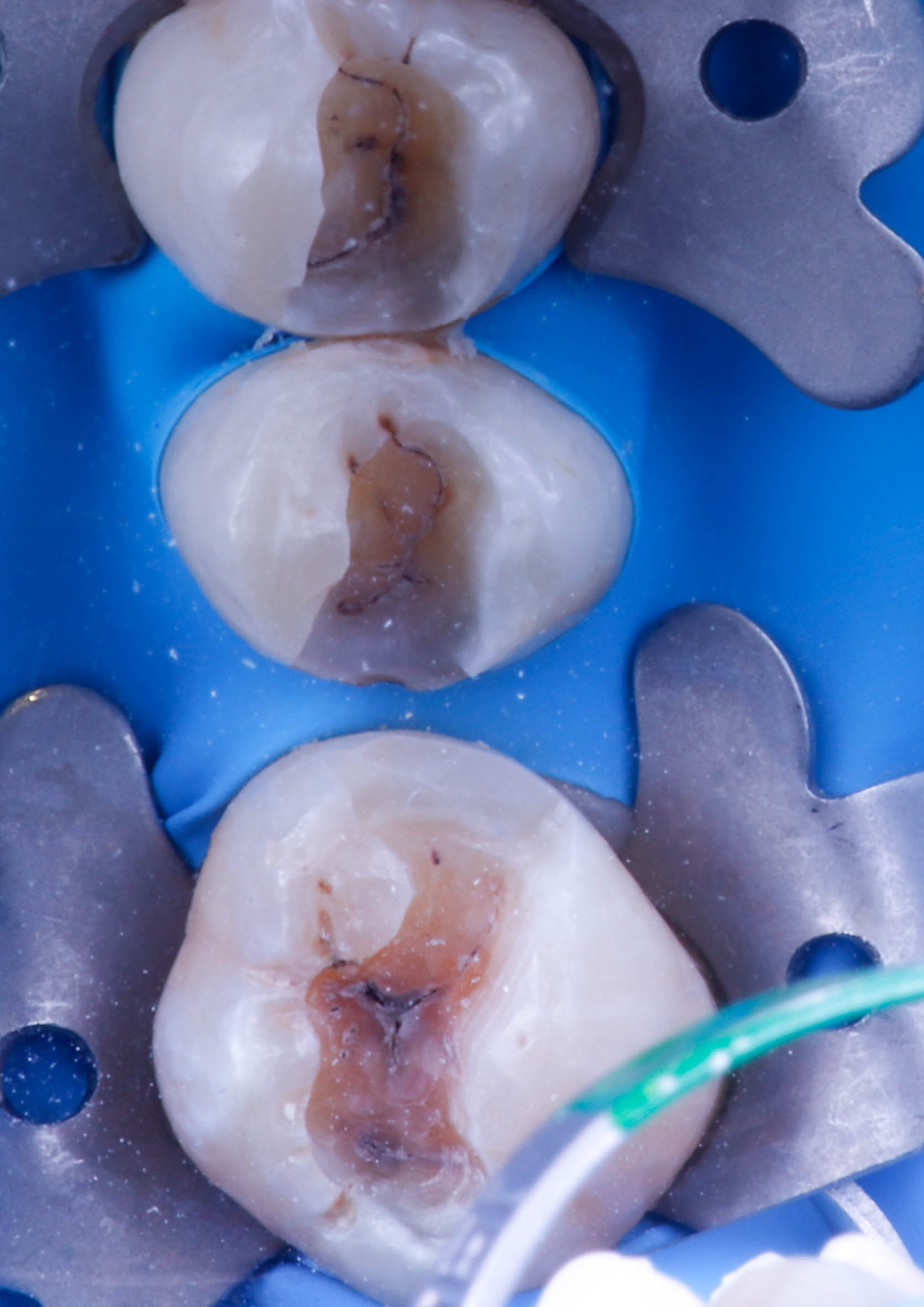
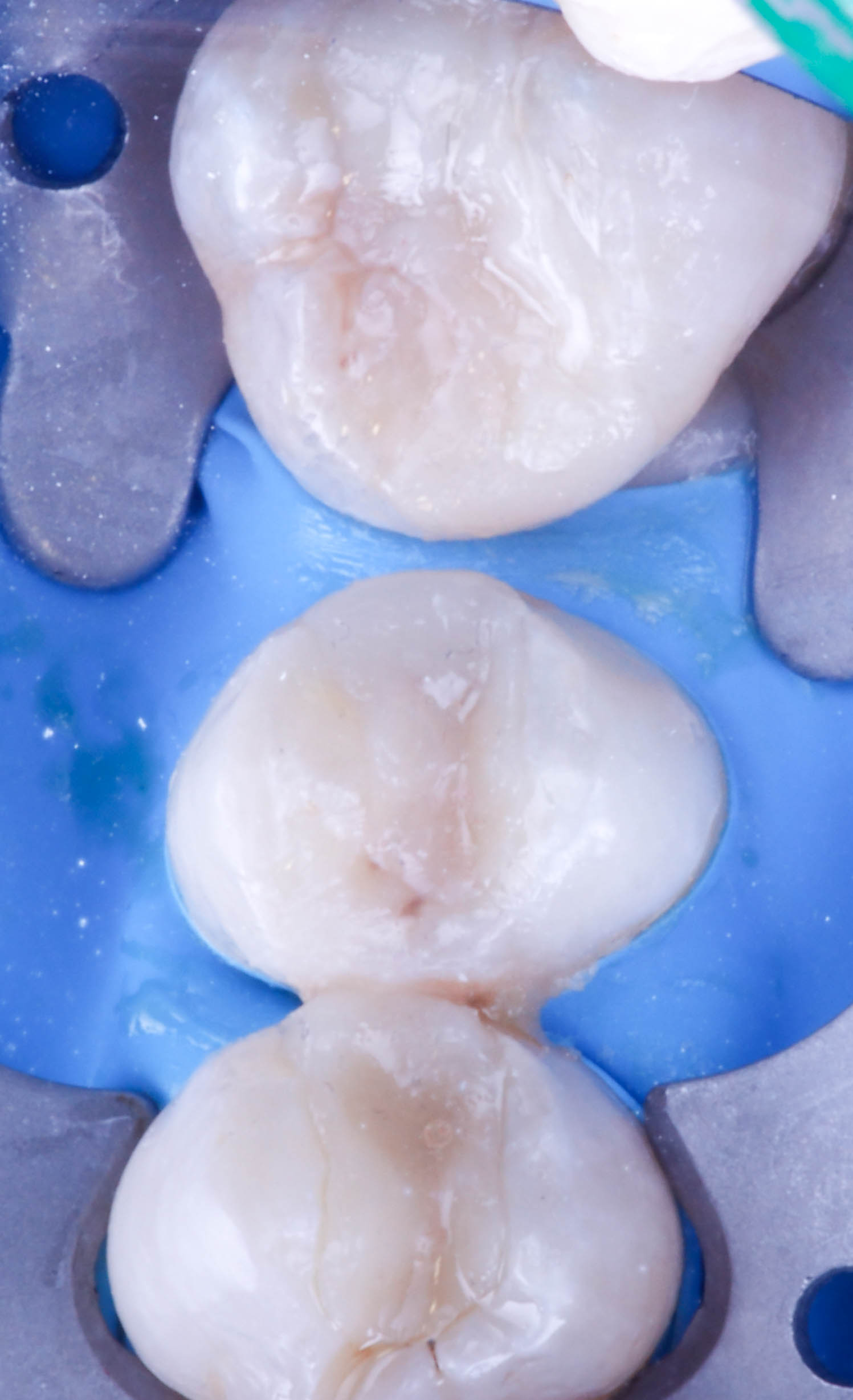
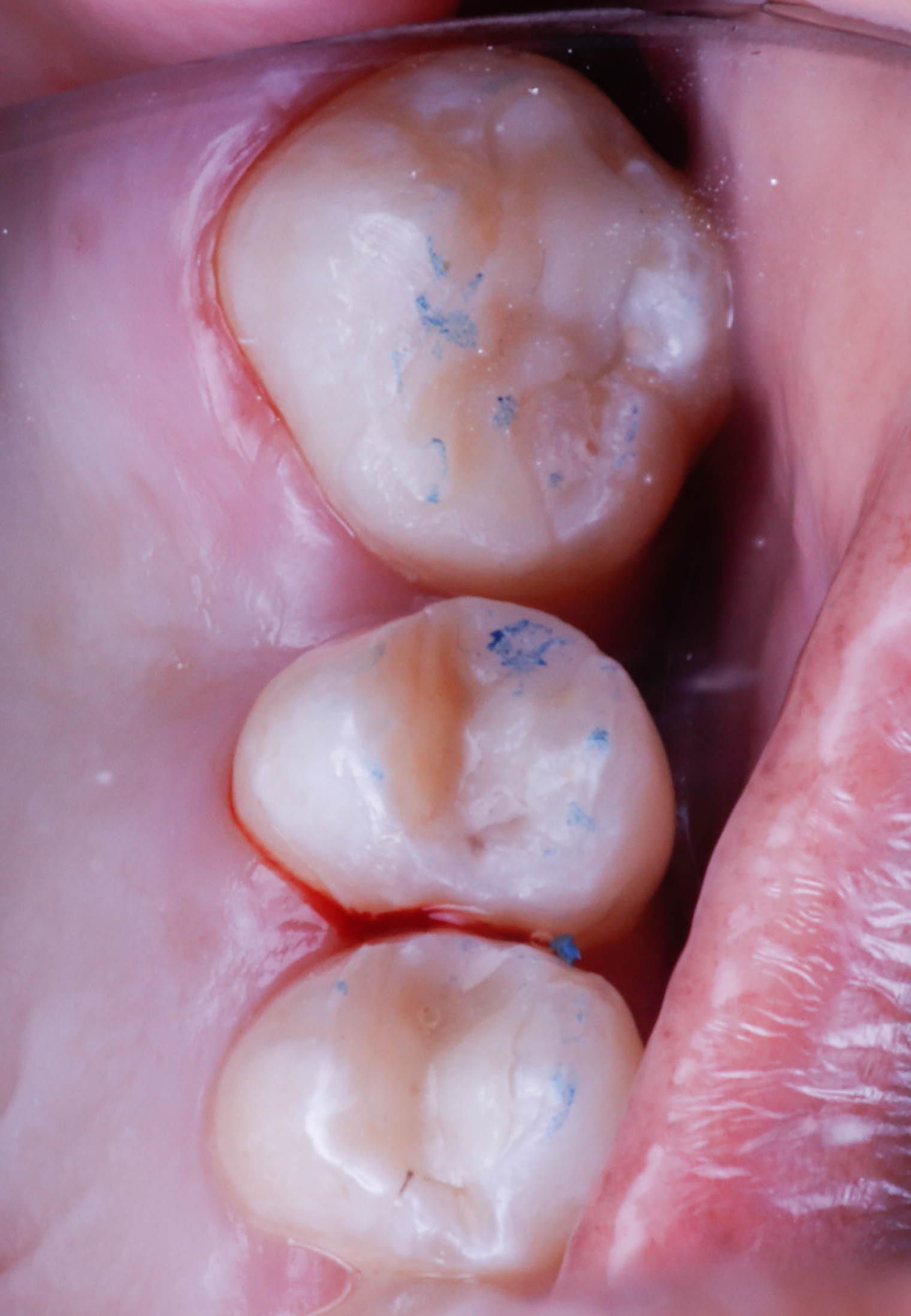
Ces résines permettent aussi de réaliser des inlay/onlay composites d’usages, (figures 13 et 14)
puis maquiller à l’aide de composite photopolymérisable Optiglaze de GC.
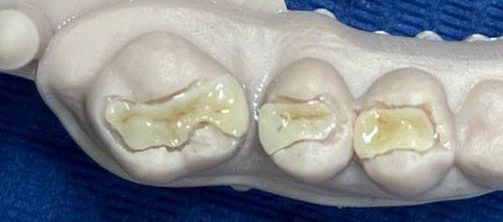
Fig.15 : inlays imprimés et maquillé sur un modèle de présentation (retouche des limites du modèle pour bien visualisé les inlay onlay).
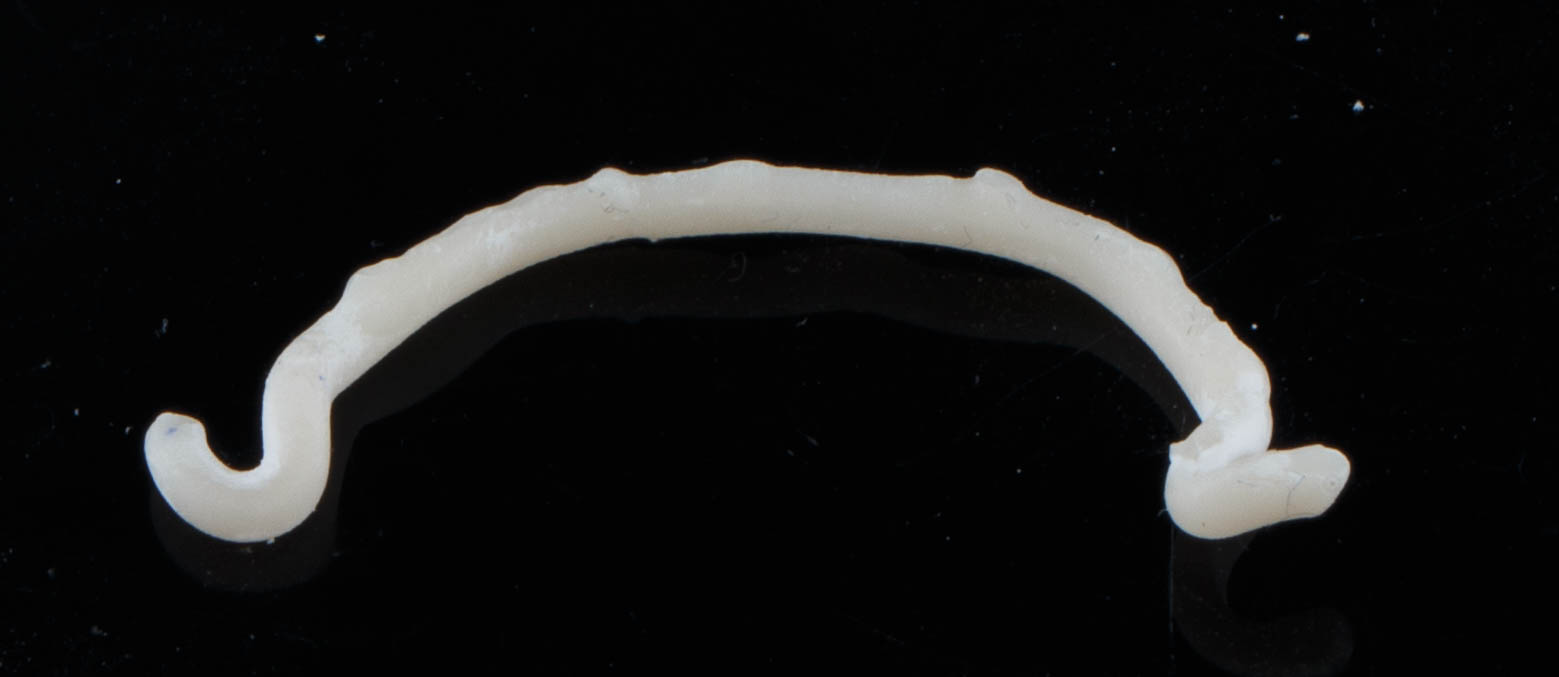
Des contentions en composites peuvent être imprimées puis collées avec la particularité d’être comme ici stabilisées sur les prémolaires pour repositionner la contention, bras qui seront secondairement coupés à la fraise après collage (figures 19, 20 et 21).
IMPRESSION 3D ET PROTHÈSE ADJOINTE
L’impression 3D facilite la création de prothèses temporaires ou la fabrication d’éléments intermédiaires dans le processus de mise au point de prothèses adjointes d’usage.
Les dentistes et les prothésistes ont alors la possibilité d’imprimer des porte-empreintes personnalisés ou des maquettes d’occlusion (figure 22) en reproduisant des prothèses préexistantes, ou en les concevant à partir d’empreintes initiales en l’absence de prothèses préalables.
Ils peuvent également produire des maquettes d’essayages (figure 23) ou des prothèses temporaires,
qu’elles soient immédiates ou bien qu’il s’agisse de duplicatas de prothèses déjà en place.
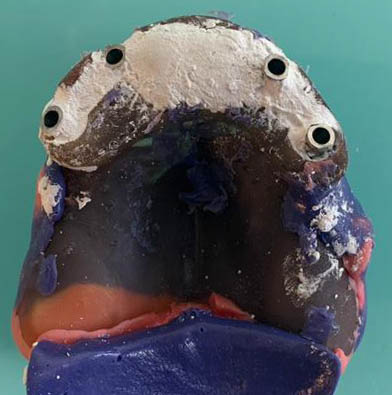
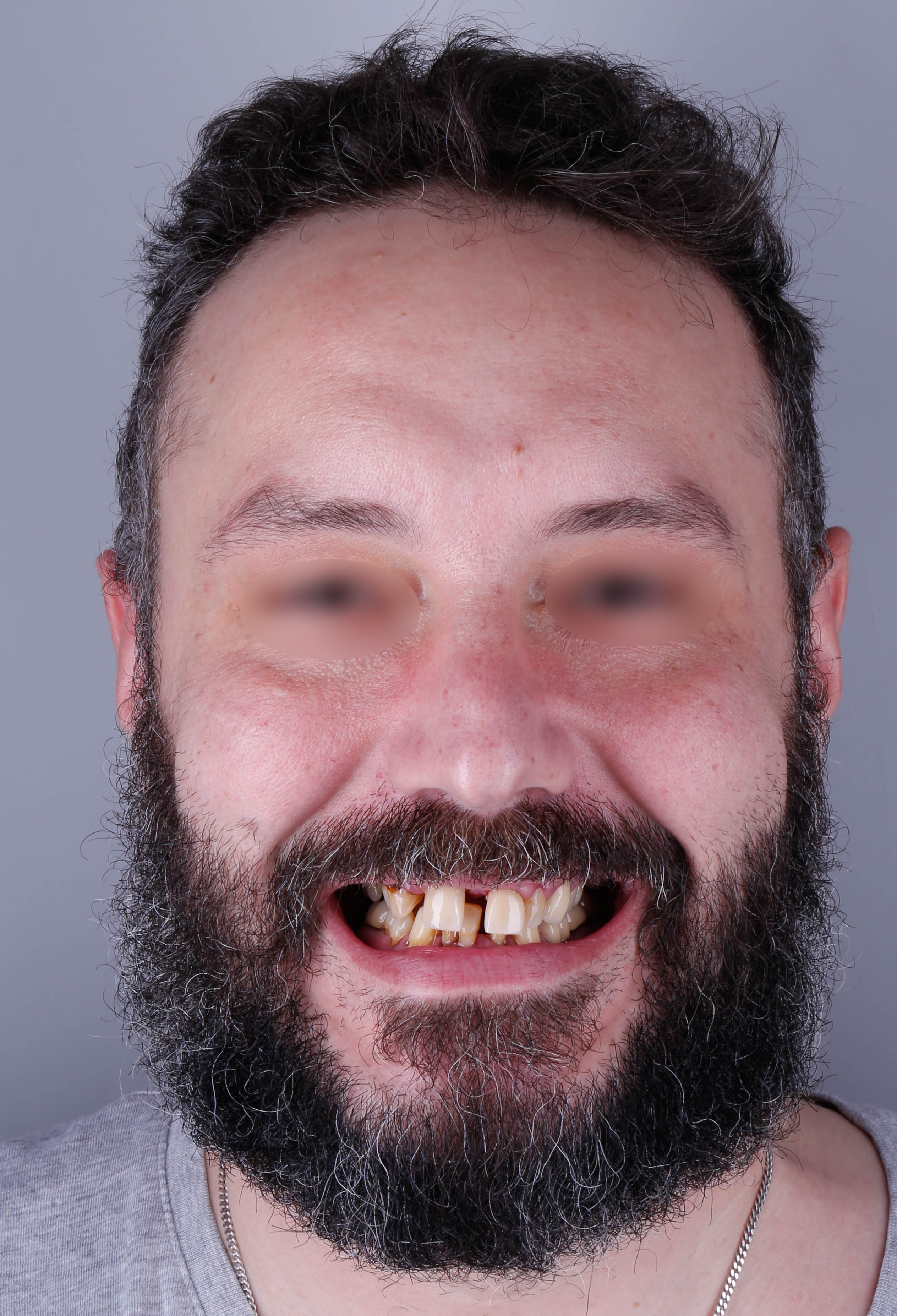
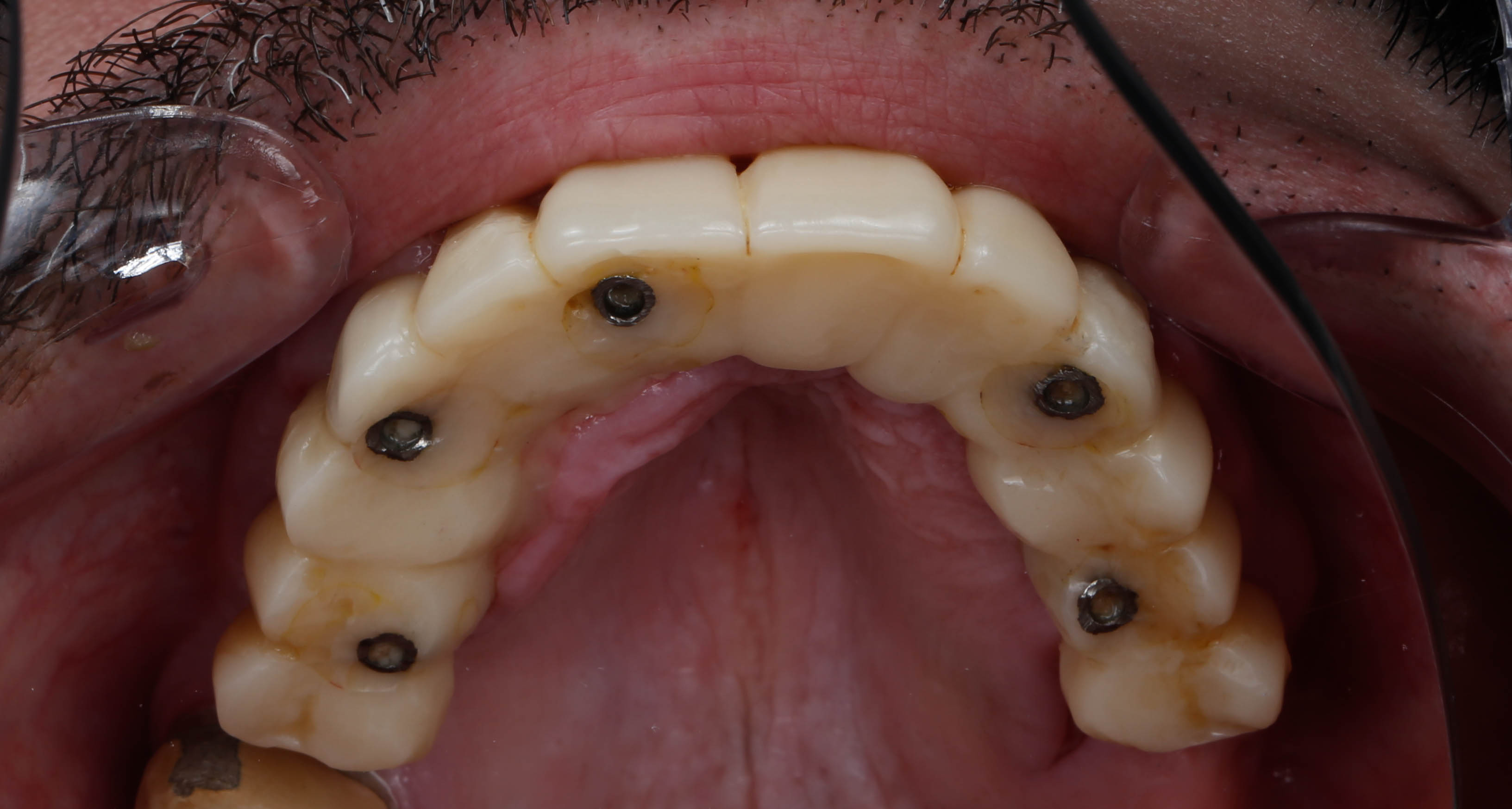
Dans ce cas clinique, la patiente se présente avec une prothèse complète maxillaire à complément de rétention implantaire sur deux barres avec cavaliers, que les études décrivent comme une des solutions les moins durables en comparaison à des solutions avec armatures dans la prothèse (4)(5) (Figure 24).
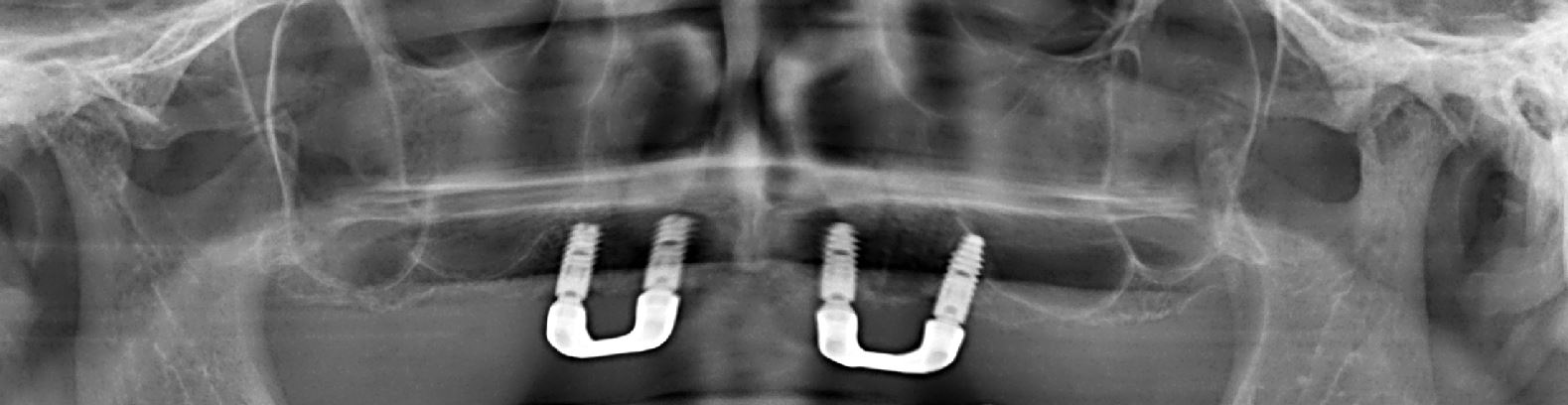
Fig.24 : radiographie avec les deux barres au maxillaire sur lequel
repose une prothèse avec deux cavaliers.
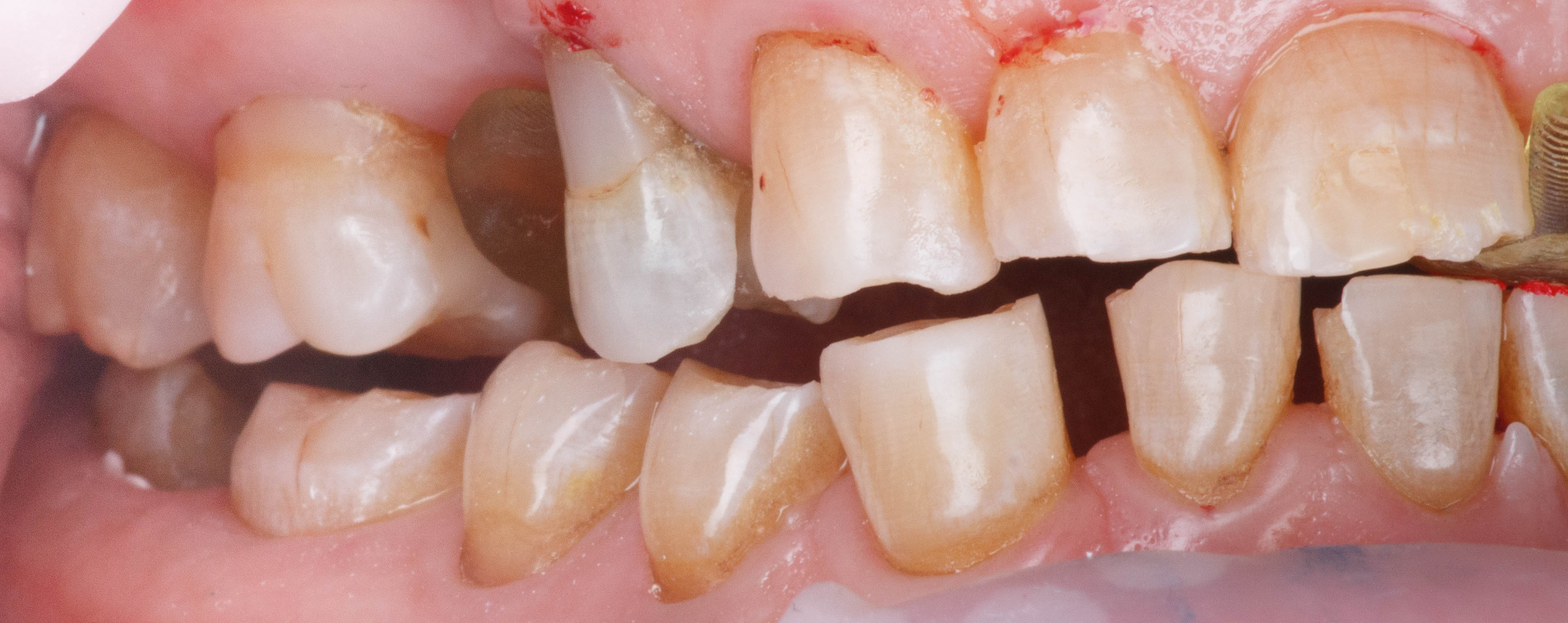
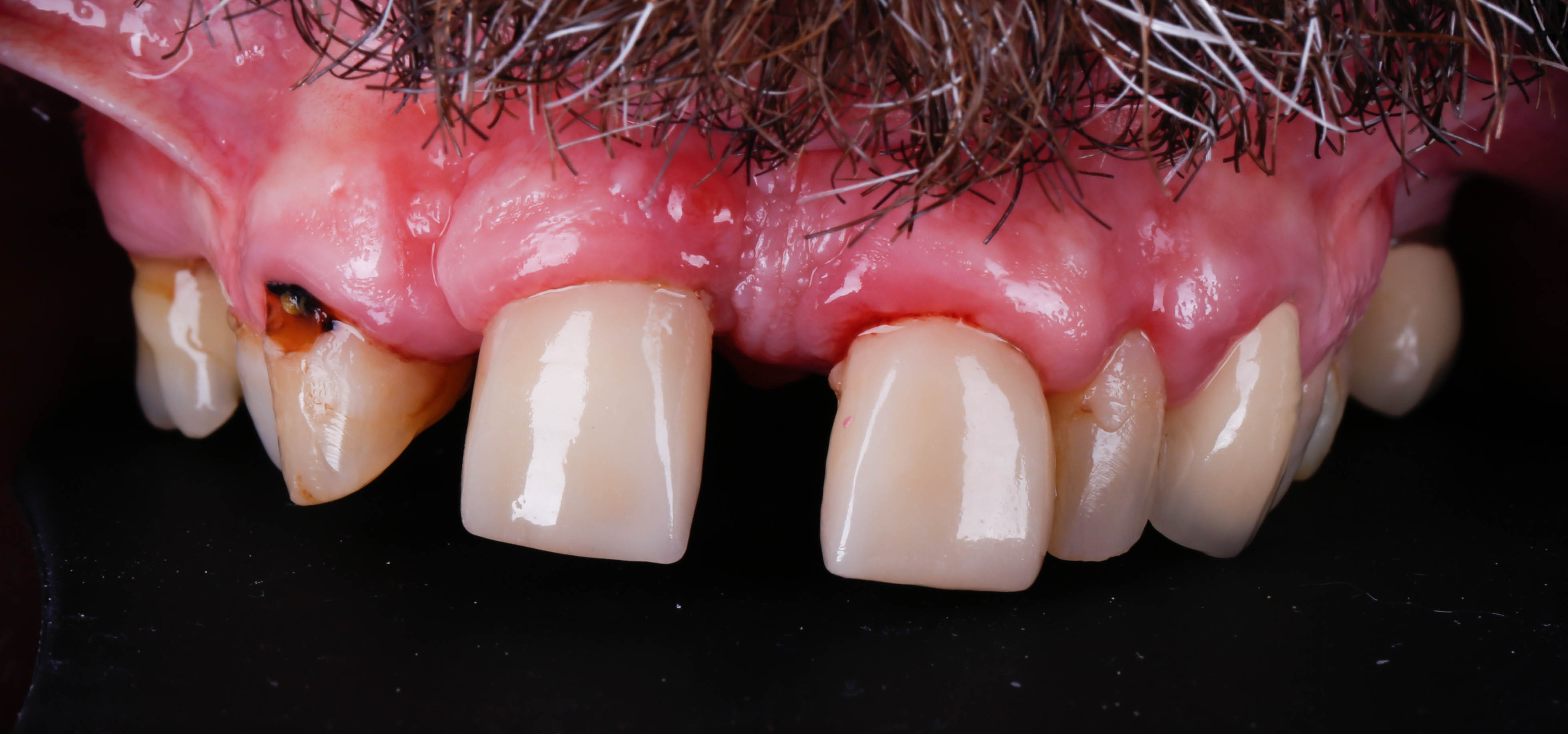
Celle-ci est inadaptée esthétiquement et fonctionnellement et présente une fracture de la canine droite (figures 25, 26 et 27).
Dans ce contexte, les implants droits sont peu efficaces et peu propice à un contexte all-on.
La décision a donc été prise de réaliser une prothèse complète sur télescope avec des Conus à 0° degrés en PEEK et une contre-barre en PEEK.
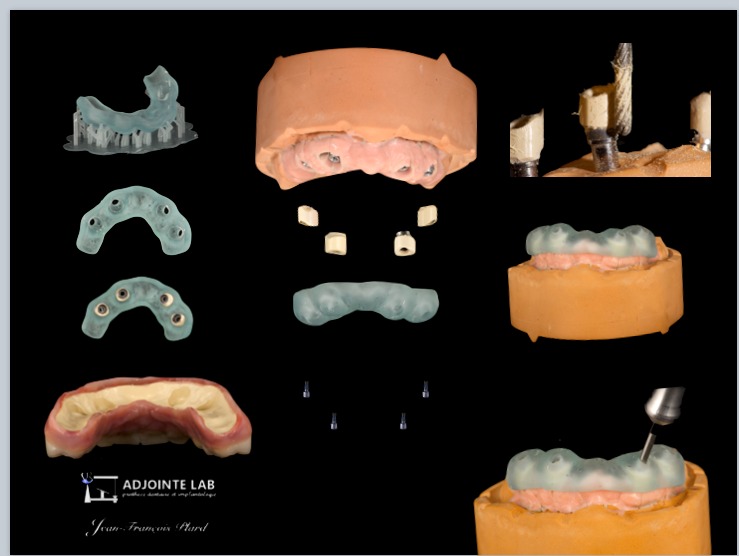
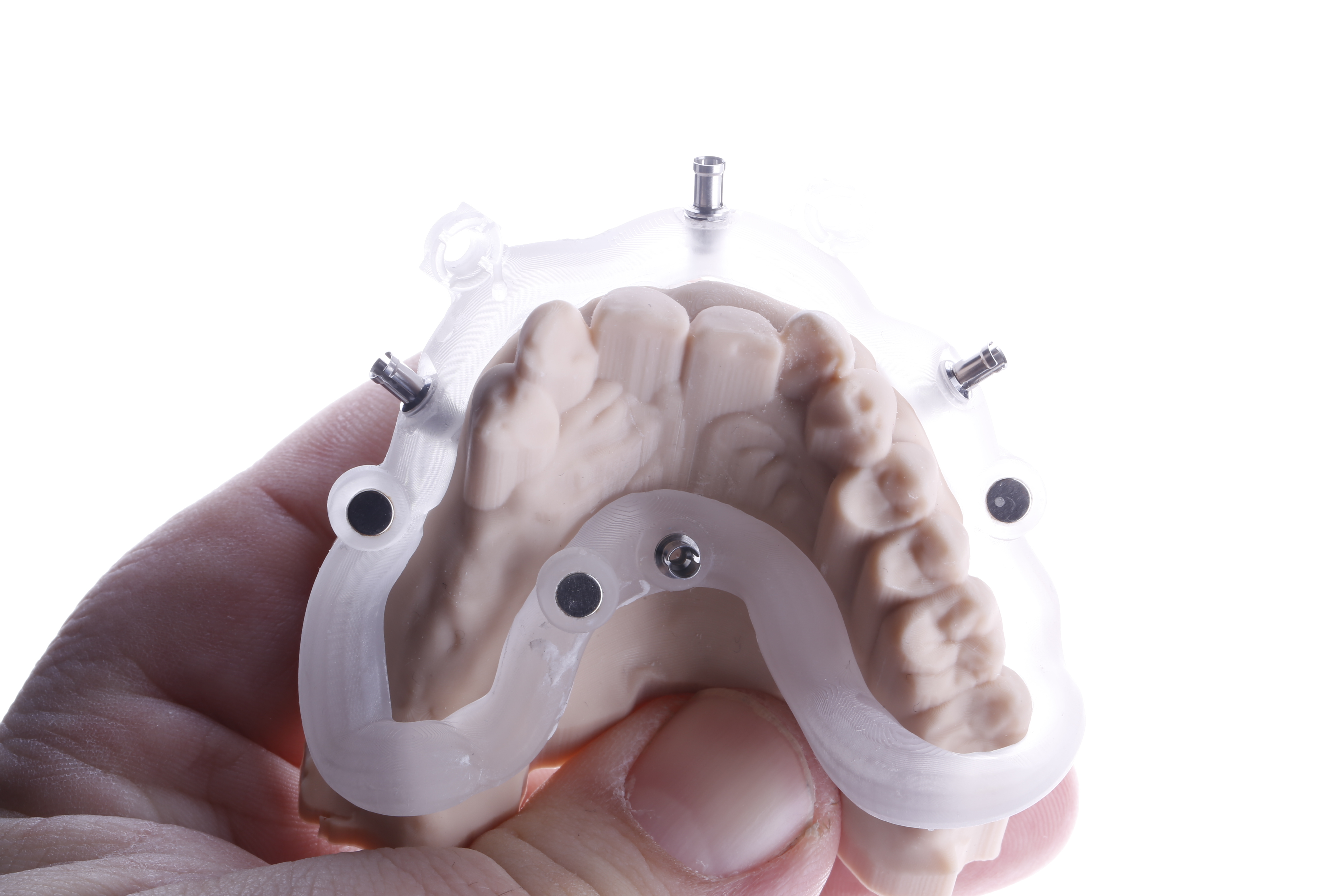
Dans un souci d’efficacité, un porte empreinte personnalisé (modélisé sur blender 4 dental) permettant la réalisation d’une empreinte secondaire, la capture des implants et la réalisation d’une clef en plâtre en un temps (Figures 28 et 29).
Pour ce faire, le porte empreinte, adapté à la prise d’empreinte secondaire, possède des ouvertures pour les transferts et une rigole pour la mise en place du plâtre Snow white (Figures 30 et 31).
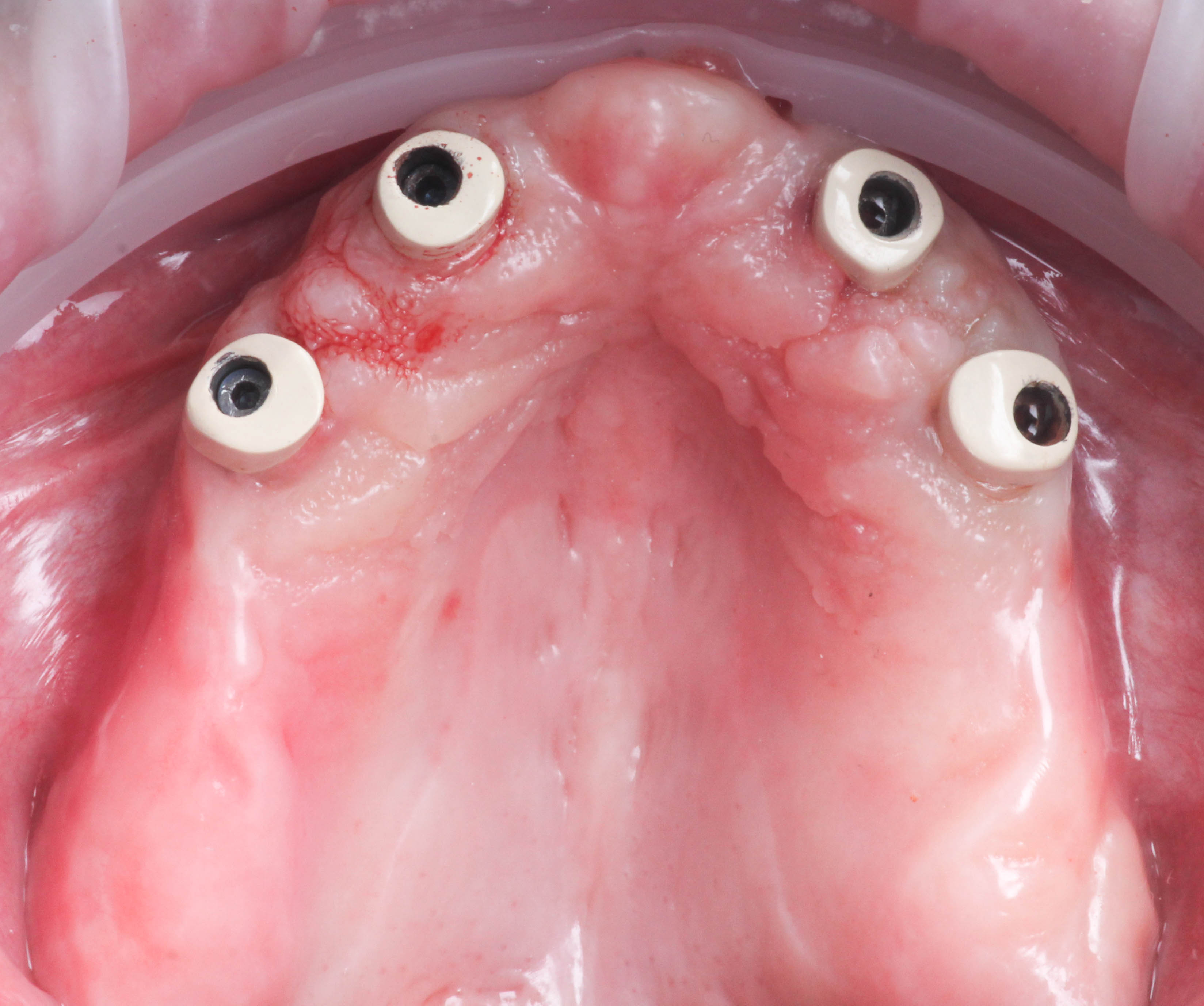
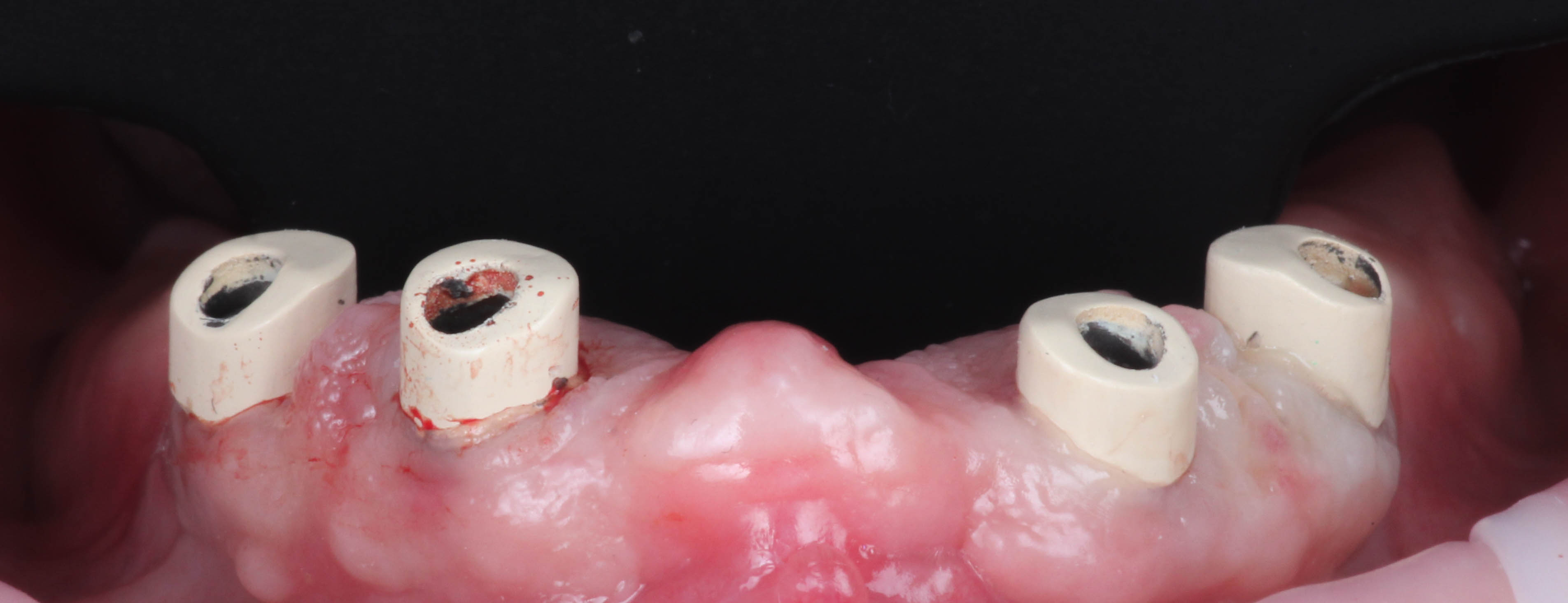
Les piliers transgingivaux ayant été conservés afin de replacer les Conus à 0 lors de la pose de
l’appareil complet, une clef de repositionnement imprimée a été utilisée (Figures 32, 33 et 34).
La prothèse sur télescope est mise en place et la patiente est ravie (figures 35 et 36).
IMPRESSION 3D ET ENDODONTIE
L’endodontie et particulièrement l’endodontie complexe a bénéficié de l’impression 3D, grâce à la transposition à l’endodontie de l’utilisation de guide imprimé comme en implantologie.
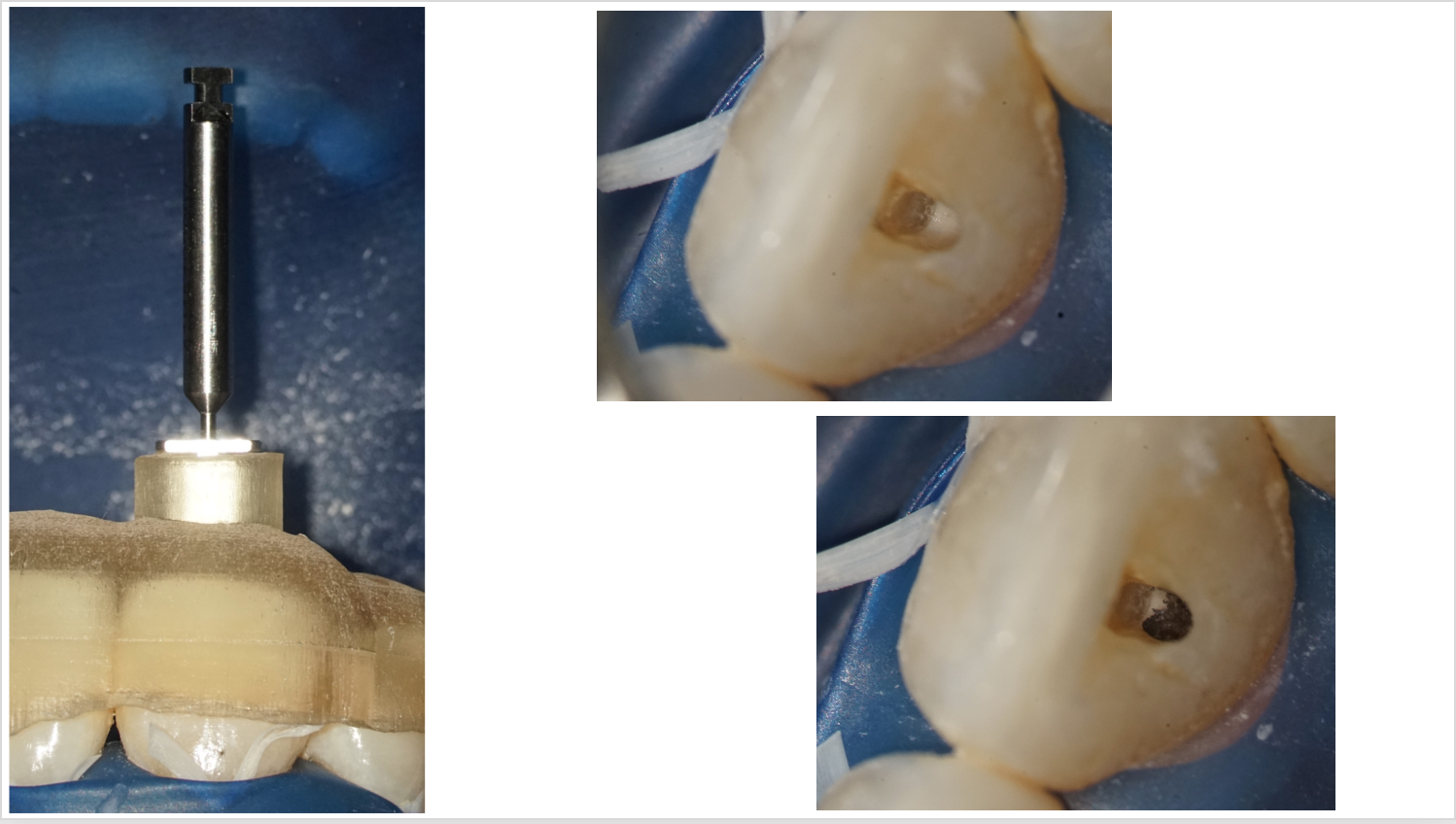
L’importance d’un guide endodontique stable est indiscutable. L’application de l’impression 3D à la conception de ces guides offre une adaptation morphologique incomparable. Contrairement aux douilles métalliques conventionnelles utilisées pour les cas simples, qui peuvent présenter des limitations, les innovations récentes, telles que les systèmes de rails et de glissières introduits par 2Ingis, assurent une qualité de guidage supérieure.
Cette précision améliorée est complémentée par une collaboration étroite avec des logiciels de planification et la CBCT, rendant la planification de l’accès endodontique plus exacte que jamais (6).
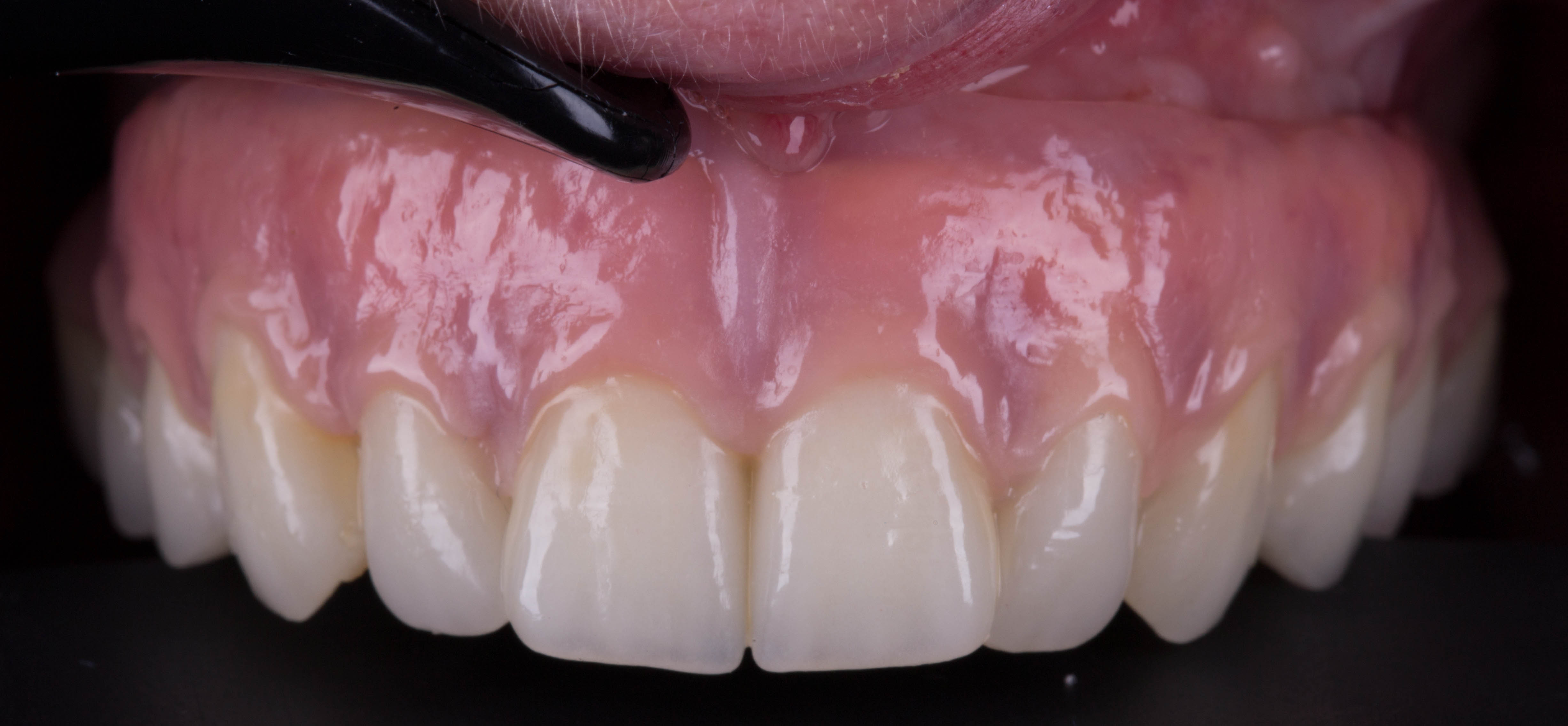
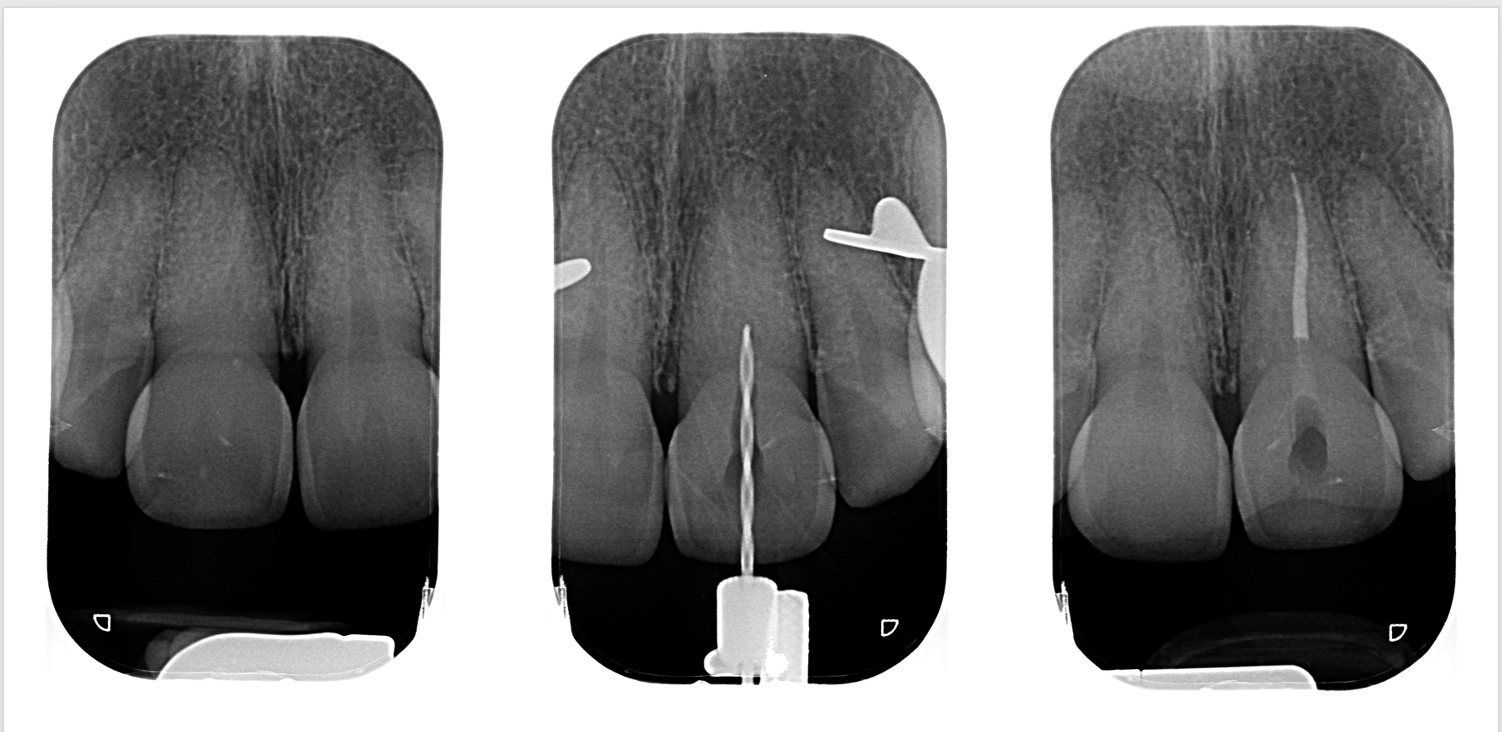
Ici, un cas clinique réalisé et iconographié par le Dr Sandrine Dahan avec un accès difficile car calcifié au canal de l’incisive (figure 37) qui a été permis avec un délabrement minimal (figures 38 et 39) grâce à la réalisation d’un guide issu d’une planification à partir d’un CBCT et d’une empreinte optique.
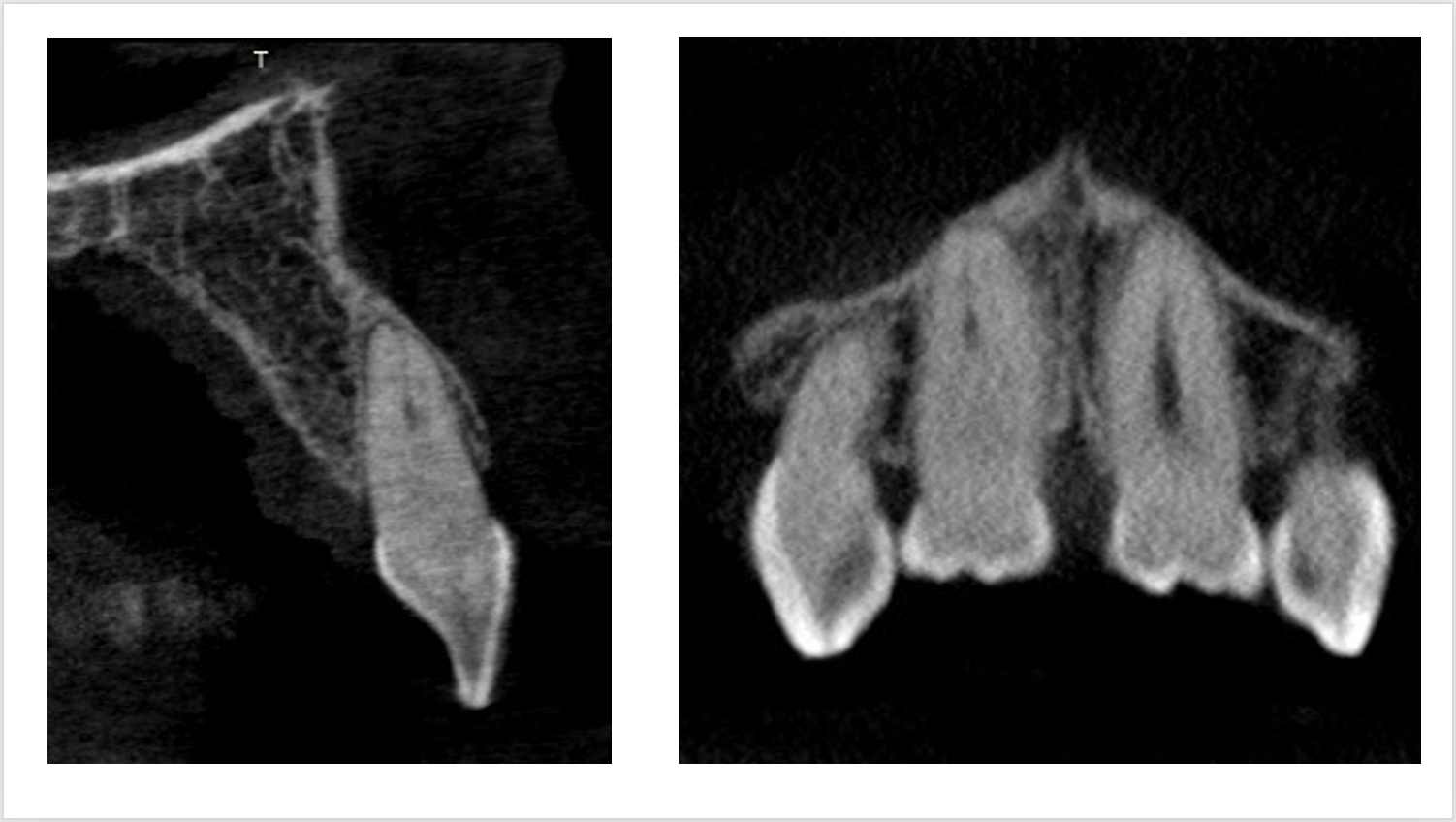
Fig.37 : image CBCT d’une incisive avec réseau endodontique
calcifié jusqu’au 1/3 apical (cas Dr Sandrine Dahan).
IMPRESSION 3D ET IMPLANTOLOGIE
Dans le domaine de l’implantologie orale, il est désormais communément admis que l’utilisation de guides de forage optimise significativement la précision du positionnement implantaire, surpassant les méthodes traditionnelles à main levée (7). Plus encore, la chirurgie entièrement guidée, où chaque étape, de l’incision initiale à l’implantation, est orchestrée par un guide, est reconnue pour sa fiabilité et sa reproductibilité.
Face à ces avancées, les praticiens sont incités à intégrer ces solutions de guidage, non seulement pour
répondre aux normes professionnelles, mais aussi pour garantir une concordance optimale entre le
résultat final et la planification prothético-chirurgicale pré-opératoire.
Concernant la fabrication des guides chirurgicaux, l’impression 3D se positionne comme une méthode
de prédilection, offrant une précision de positionnement implantaire surpassant notablement les techniques conventionnelles de laboratoire (8). Ces guides peuvent répondre à des interventions variées, des plus basiques aux plus élaborées.
Notons notamment les guides à étages, qui facilitent la pose d’une prothèse immédiate, parfaitement
adaptée au projet prothétique, juste après la pose des implants dans les chirurgies All on X.
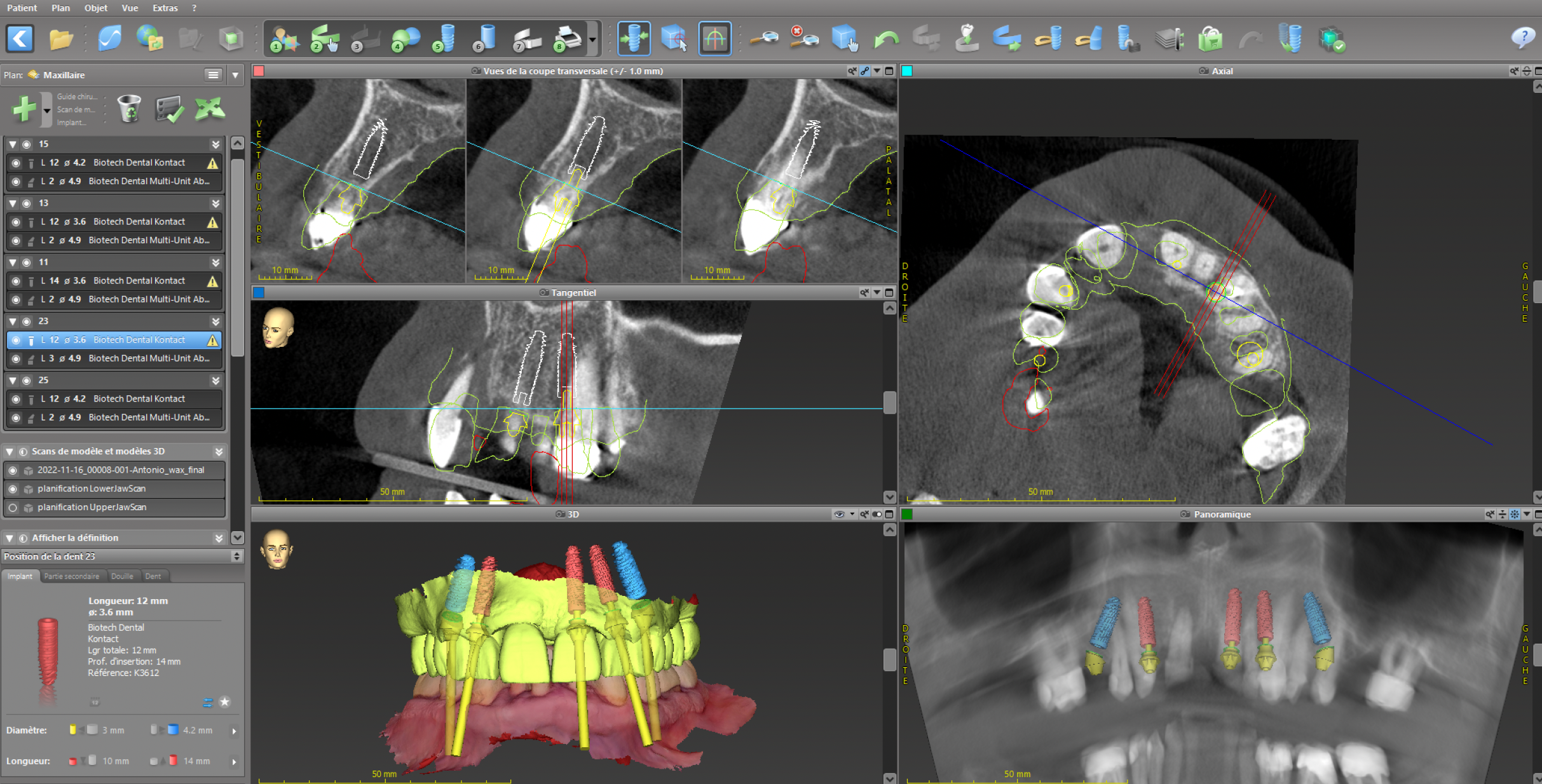
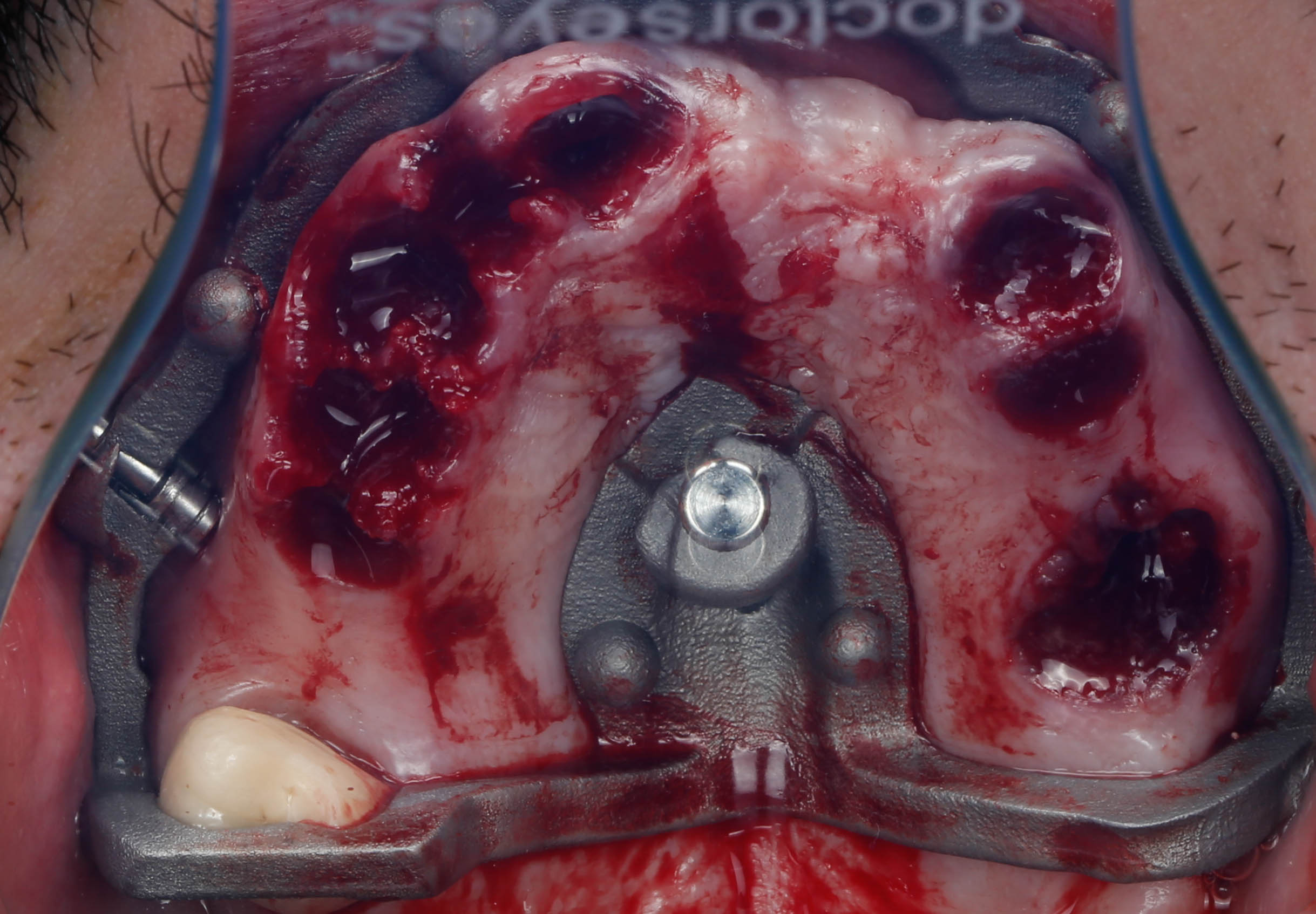
Dans ce cas clinique, un patient nécessite la réalisation d’une prothèse complète sur implant (figures 40 et 41) une planification est d’abord réalisée (figure 42) puis le guide de base va être fixé avec des clavettes en s’aidant ici d’une gouttière qui s’appuie sur les dents restantes (figure 43).
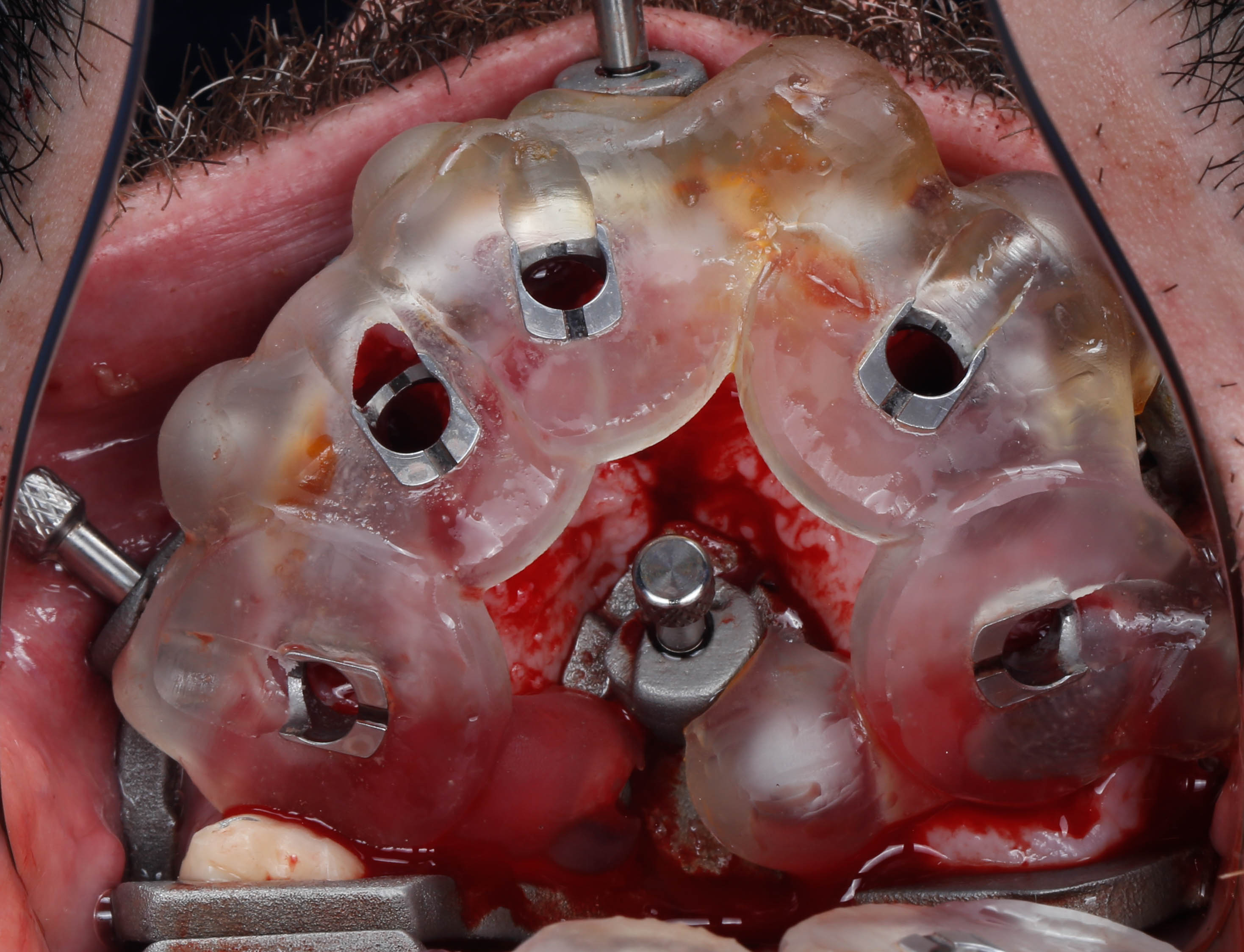
Sur ce guide de base ici imprimé en métal, (figure 44) un guide de forage et pose implantaire va être
connecté à l’aide d’aimant et autres éléments de rétention (figures 45 et 46).
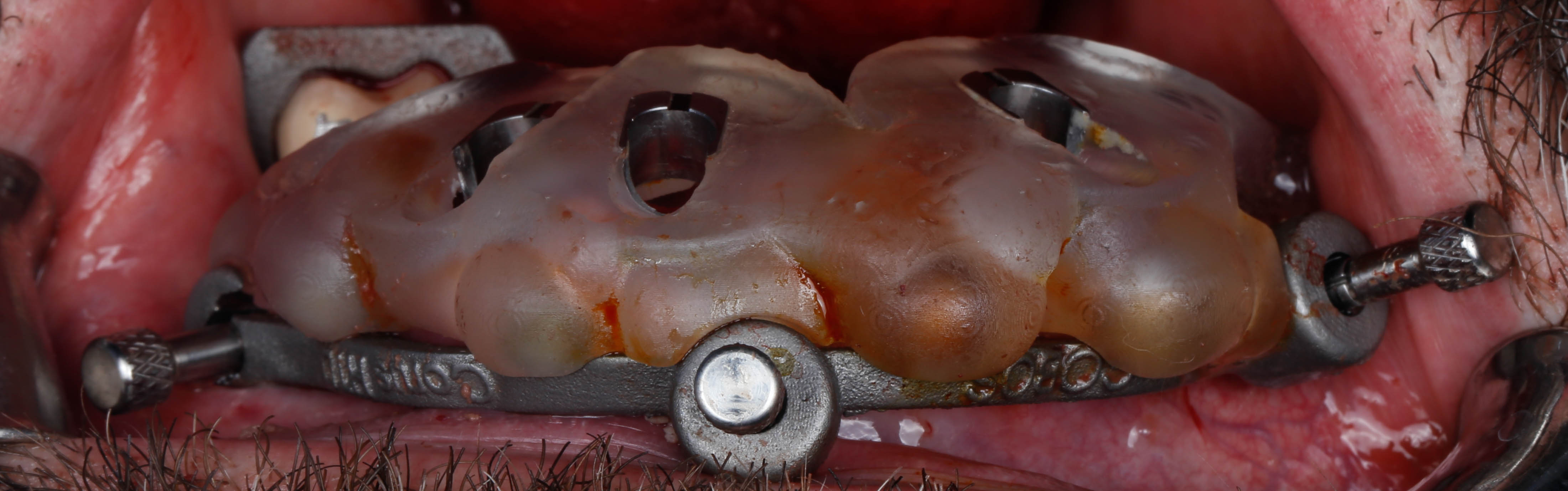
Après la pose des implants, le guide de pose va pouvoir être retiré, les piliers transgingivaux connectés
aux implants ainsi que les piliers provisoires.
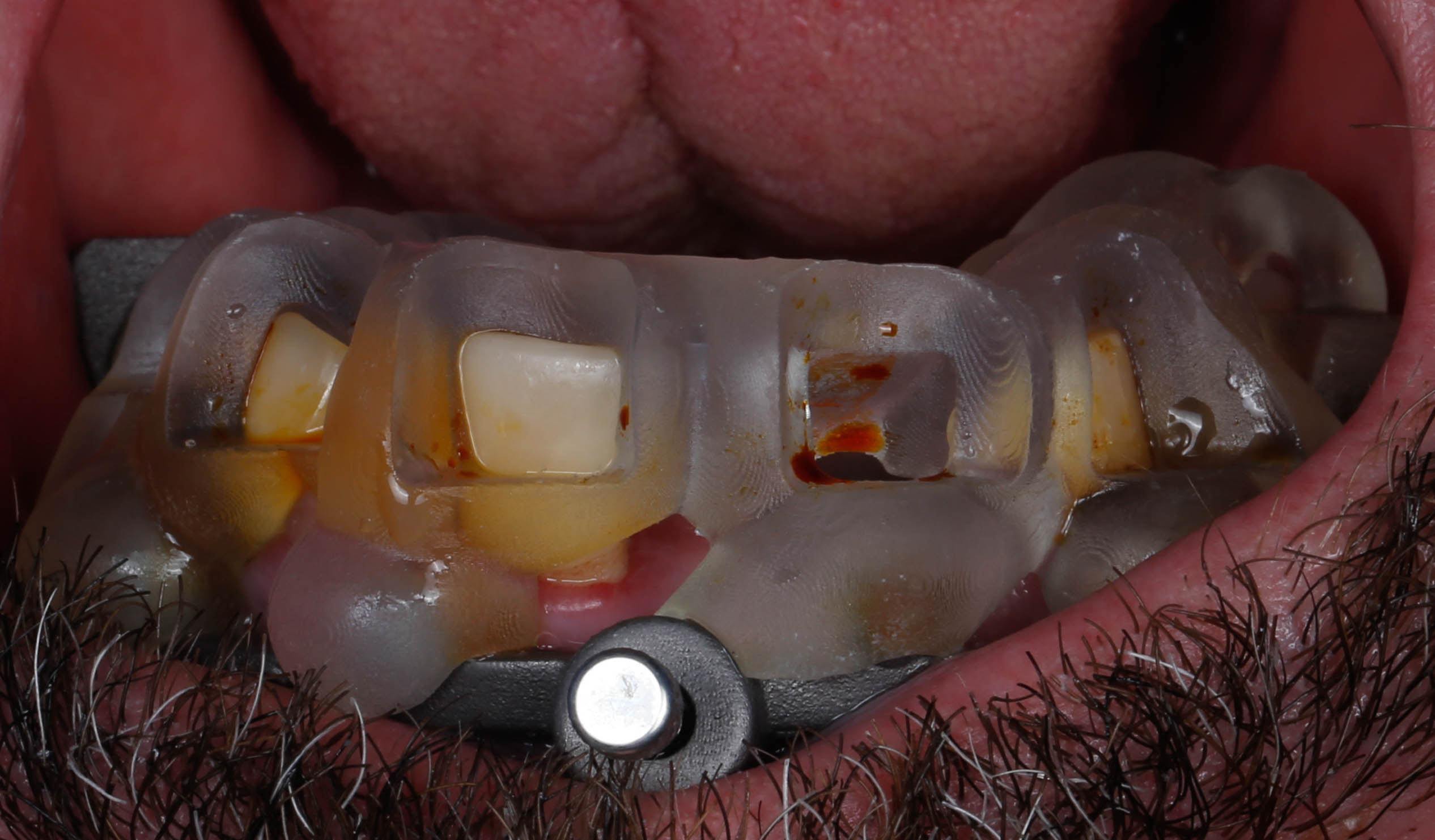
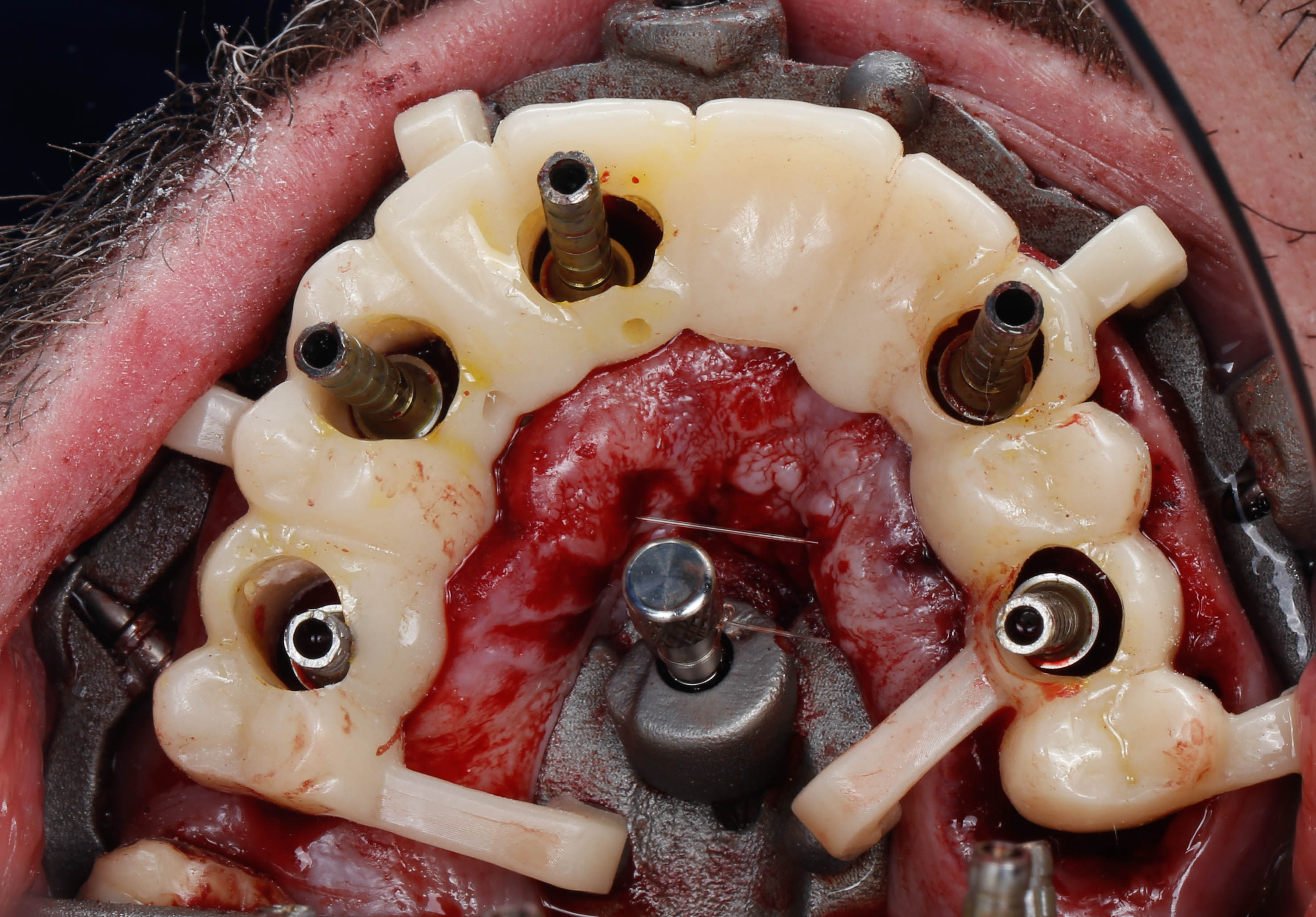
La prothèse immédiate va alors pouvoir être connectée au guide de base de la même manière que le guide précédent permettant de positionner la prothèse dans la position déterminée sur la planification et ainsi solidariser à l’aide d’une résine PMMA aux piliers provisoires (Figures 47 et 48).
Ces différents guides ont permis de réaliser une chirurgie all on de manière plus rapide et prévisible avec une esthétique planifiée en amont et satisfaisante après chirurgie (Figure 49).
Généralement, ces guides sont fabriqués en résine transparente autoclavable et biocompatible, garantissant une excellente visualisation lors de leur insertion (Figures 50 et 51). Toutefois, pour certains besoins spécifiques en précision, il est envisageable de les faire imprimer en métal. Cette alternative présente l’avantage d’une plus grande rigidité et une moindre épaisseur réduisant ainsi l’encombrement surtout dans les guides à étages.
En chirurgie pré implantaire, des modèles imprimés pourront être issus de segmentation de cone beam du
patient, permettant de mieux appréhender la chirurgie par exemple en visualisant mieux le plancher sinusien pour un sinus lift ou en préformant à l’avance une grille titane pour une ROG qui pourra être stérilisée et utilisée lors de la greffe (Figures 52 et 53).
CONCLUSION
L’impression 3D ouvre de grands champs de possibilités, c’est un outil de FAO qui permet de donner vie aux designs numériques tout en ayant un faible encombrement et un faible coût pour le laboratoire ou le cabinet dentaire.
Elle apporte une précieuse aide en odontologie et permet d’accélérer l’évolution numérique de notre profession et de l’industrie où on a vu apparaitre des sociétés spécialisées exclusivement dans le design numérique (Design4me® Click and D®).
Lors du dernier congrès IDS, une imprimante 3D a été présentée permettant l’impression de céramique en Disilicate de Lithium, l’évolution future de cette technologie s’avère alors intéressante car elle n’aura pour limite que l’imagination du concepteur derrière son ordinateur.
BIBLIOGRAPHIE
1. Att W, Witkowski S, Strub JR, éditeurs. Digital workflow in reconstructive dentistry. Berlin ; Barcelona ; Chicago ; Istanbul ; London ; Milan ; Mexico City ; Moscow ; Paris ; Prague ; Seoul ; Tokyo ; Warsaw: Quintessence Publishing; 2019. 327 p.
2. Barazanchi A, Li KC, Al Amleh B, Lyons K, Waddell JN. Additive Technology: Update on Current Materials and Applications in Dentistry. J Prosthodont. févr 2017;26(2):156‑63.
3. Nam NE, Hwangbo NK, Kim JE. Effects of surface glazing on the mechanical and biological properties of 3D printed permanent dental resin materials. J Prosthodont Res. 2023;JPR_D_22_00261.
4. Widbom C, Soderfeldt B, Kronstrom M. A Retrospective Evaluation of Treatments with Implant-Supported Maxillary Overdentures. Clin Implant Dent Relat Res. juill 2005;7(3):166‑72.
5. Fortin Y, Sullivan RM, Rangert BR. The Marius Implant Bridge: Surgical and Prosthetic Rehabilitation for the Completely Edentulous Upper Jaw with Moderate to Severe Resorption: A 5-Year Retrospective Clinical Study. Clin Implant Dent Relat Res. juill 2002;4(2):69‑77.
6. Krastl G, Zehnder MS, Connert T, Weiger R, Kühl S. Guided Endodontics: a novel treatment approach for teeth with pulp canal calcification and apical pathology. Dent Traumatol. juin 2016;32(3):240‑6.
7. Vermeulen J. The Accuracy of Implant Placement by Experienced Surgeons: Guided vs Freehand Approach in a Simulated Plastic Model. Int J Oral Maxillofac Implants. mai 2017;32(3):617‑24.
8. Putra RH, Yoda N, Astuti ER, Sasaki K. The accuracy of implant placement with computer-guided surgery in partially edentulous patients and possible influencing factors: A systematic review and meta-analysis. J Prosthodont Res. 2022;66(1):29‑39.