Au fil des années, l’implantologie s’est imposée comme la thérapeutique de choix afin de remplacer une dent manquante ou fracturée en secteur esthétique. Dans une société de plus en plus demandeuse et exigeante, l’essor du numérique a insufflé un accélérateur considérable dans la planification et l’exécution du traitement qui en découle.
L’objectif de cet article est de passer en revue les grands principes immuables de l’implantologie unitaire en secteur esthétique et leur intégration dans un flux numérique actualisé, afin de sécuriser le geste chirurgical et répondre aux exigences esthétiques grandissantes de nos patients.
L’évolution majeure concerne la considération prothétique et le mimétisme cosmétique de la couronne implantaire à venir et de son intégration avec les dents voisines, caractérisé par deux indicateurs à savoir, le Pink et le White Esthetic Score de la dent remplacée [1].
Afin de contrôler le geste chirurgical et le résultat prothétique à venir, une data complète doit être réalisée à partir d’une analyse clinique, de radiographie 2D et 3D de type CBCT, d’empreinte conventionnelle ou numérique et des photographies intra et extrabuccales. Toutes ces données vont permettre de créer « un clone digital » du patient et établir en concertation avec ce dernier, le plan de traitement à venir.
Il est fondamental de bien définir le plan de traitement avec le patient, préalablement à toute thérapeutique implantaire, car une fois l’implant posé, tout traitement orthodontique et/ou cosmétique peut aboutir à des résultats très décevants pour le patient et malheureusement très invasifs si l’implant doit être déposé par la suite.
ÉTAPE 1 : ANALYSE CLINIQUE ET MISE EN PLACE DES OBJECTIFS THÉRAPEUTIQUES
Motif de consultation de la patiente : « Ma canine en haut à droite bouge et je n’aime pas mon sourire »
L’examen radiographique 2D révèle la persistance de la dent lactéale 53 associée à une agénésie de la 13.
Persistance des 2 dents de sagesse maxillaire avec un antécédent de chirurgie orthognathique maxillaire et génioplastie (fig. 1).
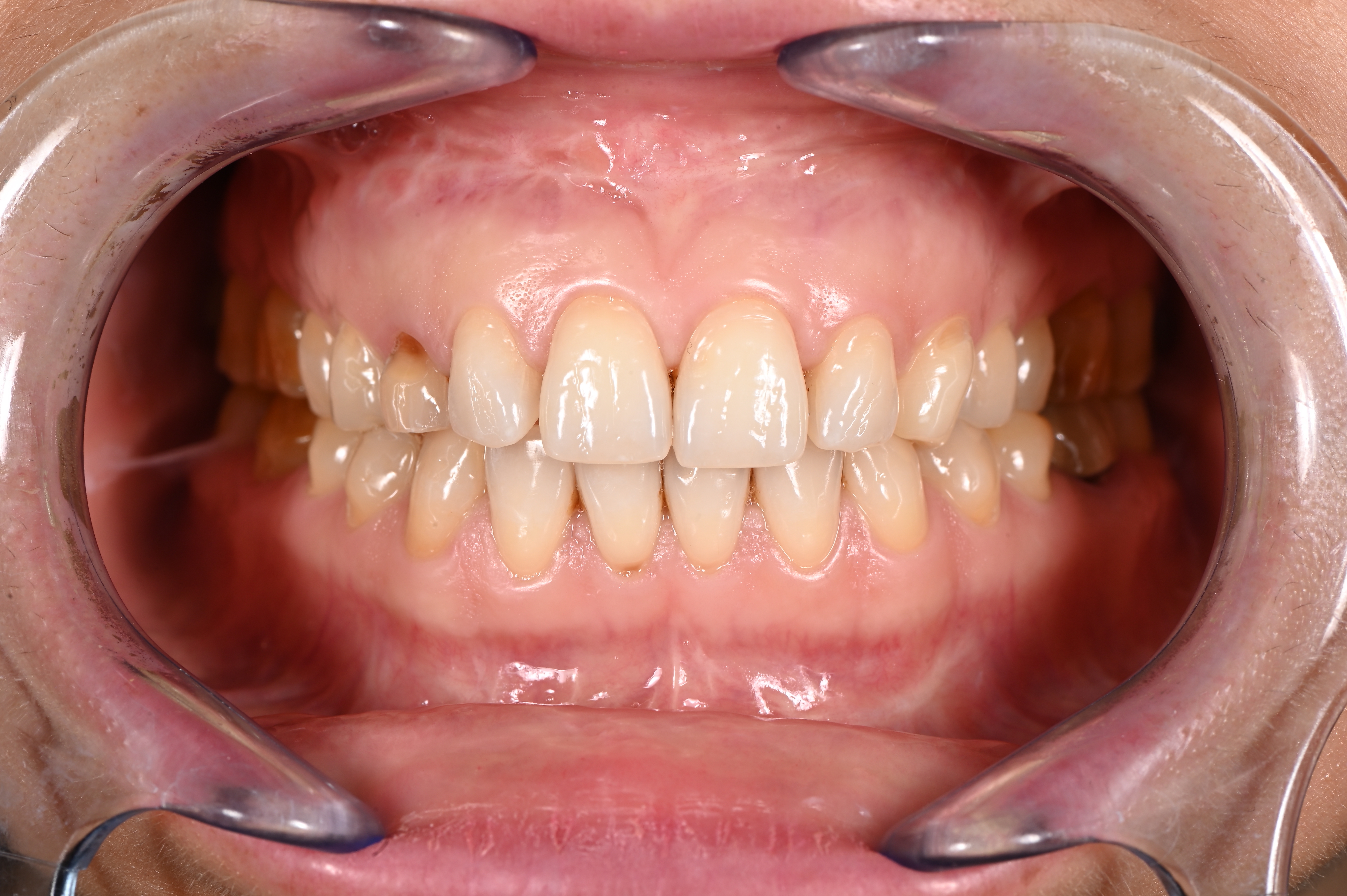
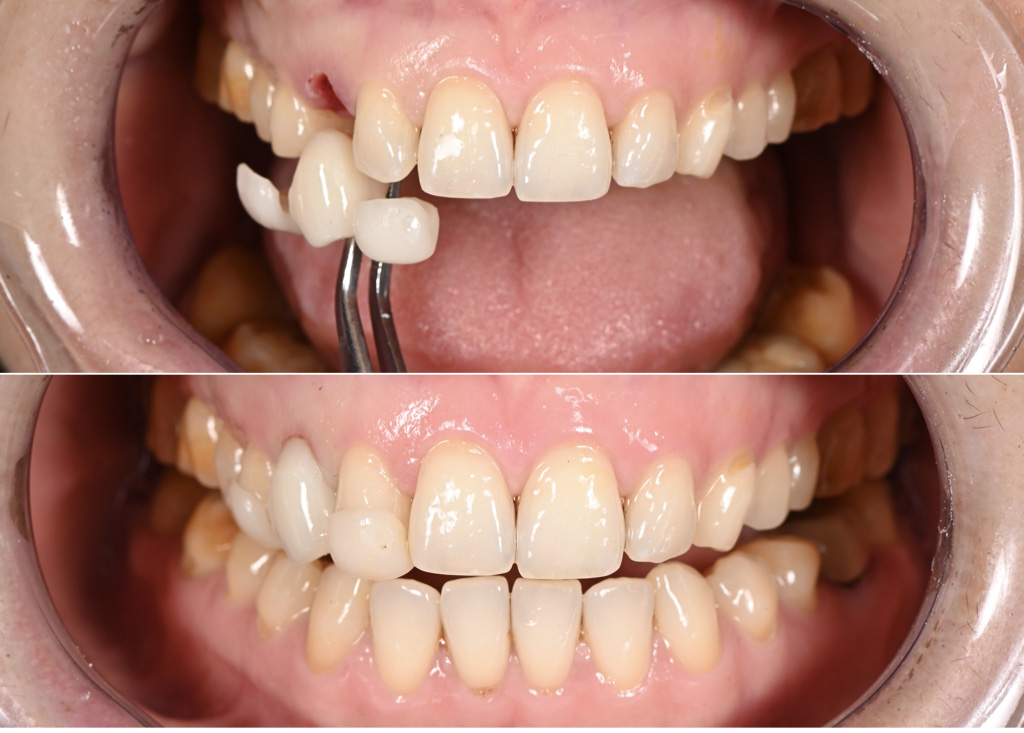
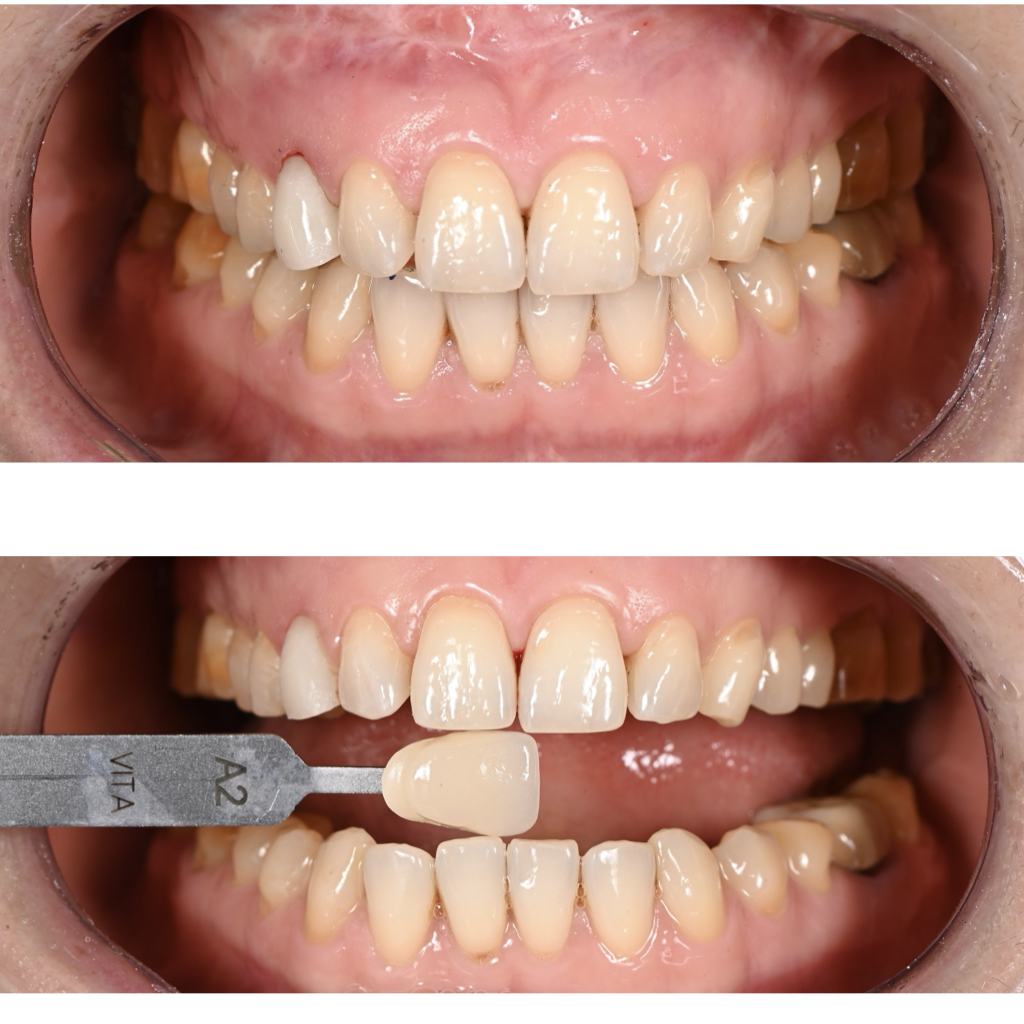
L’examen endo buccal, témoigne d’une bonne hygiène orale, quelques lésions cervicales d’usure associées à un brossage traumatique, un biotype gingival épais et festonné et la présence de gencive kératinisée en abondance.
A noter, un décalage des milieux et une inclinaison de la ligne inter incisive mandibulaire vers la droite du patient associée à de légères malpositions récidivantes (fig. 2).
Néanmoins, cela reste mineur et compte tenu de l’historique chirurgical et orthodontique de plus de 2 ans de traitement, la patiente ne souhaite pas repartir sur un traitement orthodontique supplémentaire. Ligne du sourire convexe mais surtout présence d’une asymétrie gingivale marquée sur la 53 par rapport à la 23 controlatérale (fig. 3A).
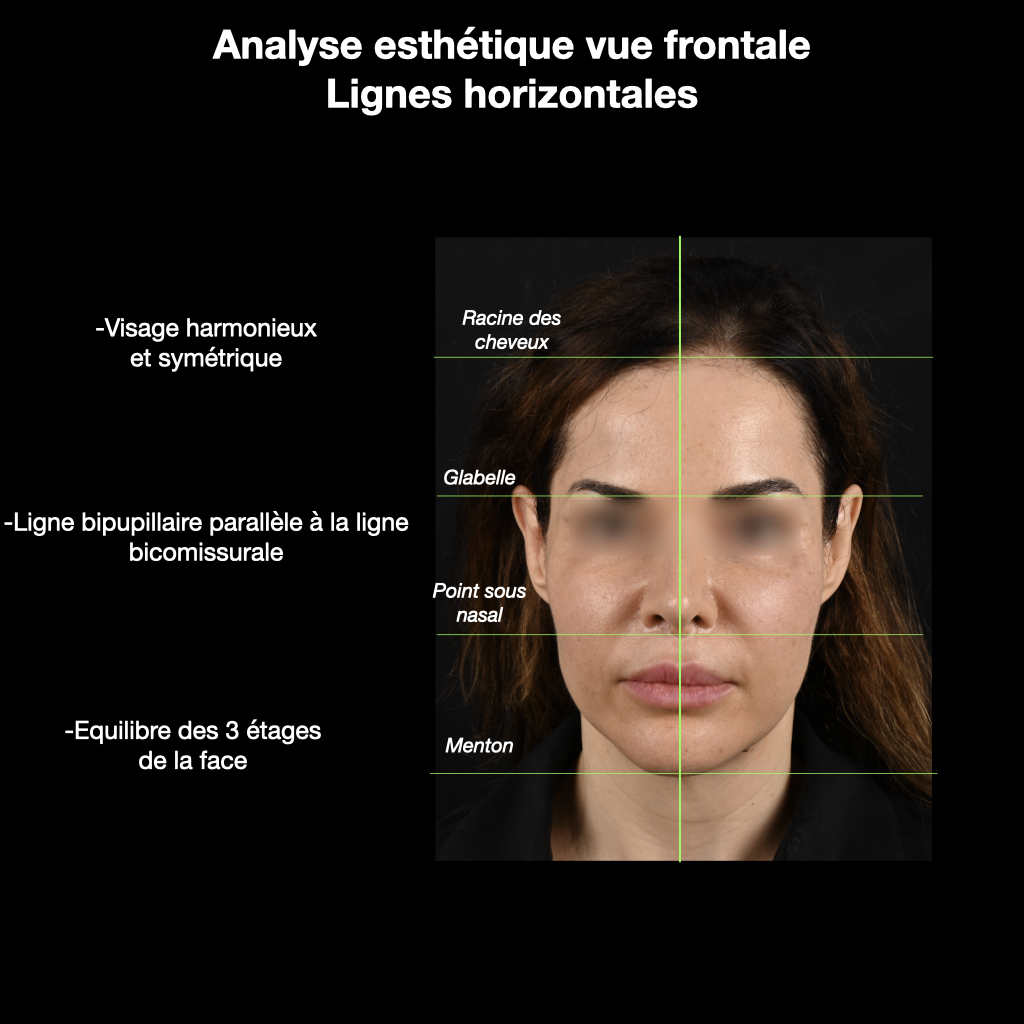
L’examen exobuccal montre un visage harmonieux avec un équilibre des trois étages de la face (figs. 3B et 3C).
ÉTAPE 2 : PROPOSITIONS DE TRAITEMENT
Option 1 : blanchiment dentaire de l’ensemble des dents pour illuminer le sourire et remplacement de la dent 53 par une réhabilitation implanto-prothétique.
Option 2 : traitement orthodontique préalable par aligneurs, remplacement de la 53 par une réhabilitation implanto-prothétique et blanchiment dentaire.
Option 3 : remplacement de la 53 par une réhabilitation implanto-prothétique, blanchiment dentaire et traitement cosmétique par la mise en place de facettes « no prep » ; sans préparations afin de corriger la teinte, la forme des dents et élargir les corridors latéraux.
La proposition de traitement 1 est retenue par la patiente
Objectif : extraction de la 53, correction de l’asymétrie gingivale, implantation et gestion de l’enfouissement implantaire et enfin mise en esthétique immédiate de la 13.
PLACEMENT IMPLANTAIRE 3D CONCEPTS HISTORIQUES ET MISE À JOUR
Les prérequis fondamentaux pour une restauration implantaire naturelle et esthétique avec des tissus mous optimaux et stables en termes d’épaisseur et de couleur dépendent de plusieurs paramètres :
- analyse clinique approfondie et évaluation du niveau de difficulté afin d’établir le protocole d’implantation à mettre en place (figs. 4 et 5).
- sélection appropriée de l’implant à la situation clinique
- positionnement 3D idéal de l’implant ; vestibulo lingual, apico coronaire et mésio distal (fig. 6) [2].
La présence et le volume de la papille interdentaire est déterminée par le niveau osseux des dents bordantes, mais est également influencée par le positionnement et l’angulation de l’implant [3].
Une distance de 5mm ou moins, entre le point de contact interdentaire et le niveau osseux est fortement recommandée afin de conserver la présence papillaire. Au dessus de cette distance, la probabilité d’une fermeture complète de l’embrasure gingivale est très délicate [4].
La distance mésio distal entre un implant et une dent doit être de 1.5 mm à 2 mm et de 3 mm à 3.5 mm
entre deux implants adjacents. Néanmoins, depuis la mise en place du « plateform switching » et que
la connexion prothétique est décalée à distance de la crête osseuse, une distance inter-implantaire de
2 mm peut être acceptable [5,6,7].
Un implant placé trop proche de la dent adjacente peut entrainer la résorption de la crête osseuse alvéolaire interproximale et entrainer une perte papillaire.
En revanche, un implant placé trop loin de la dent adjacente peut entrainer une absence de soutien osseux et gingival.
L’enfouissement idéal doit être de 3 à 4mm par rapport au zénith gingival de la restauration prothétique à venir [2]. Un Implant placé trop profondément peut entrainer une résorption osseuse et gingivale non nécessaire et un implant placé de façon superficielle, va être très difficile à restaurer de façon naturelle.
L’enfouissement de l’implant doit être validé selon deux critères :
design de l’implant et type de connectique entre l’implant et le pilier.
La connexion implant-pilier de type conique avec un plateforme switching permet une préservation de l’os
crestal et une limitation de la résorption osseuse périphérique autorisant un positionnement infra
osseux idéal en fonction du zénith gingival [8].
Enfin, un positionnement de l’implant à proximité de la cortical palatine est recherché pour obtenir un
abord transvissé [8].
MISE À JOUR : DISCONNECTION EFFECT
La perturbation ou violation de l’espace biologique de part les dévissages successifs, affecte le remodelage osseux sous jacent et peut entrainer une résorption osseuse [9,10]. Le concept « one time, one abutment » s’est imposé en secteur esthétique comme une évidence, mais nécessite une maitrise de toute la chirurgie en amont, à savoir positionnement 3D de l’implant idéal, un enfouissement maitrisé, une hauteur du pilier validée en amont et un profil d’émergence parfaitement mimétique aux dents voisines.
Création par le Dr Touati Bernard et Dr Eric Rompen, en collaboration avec Nobel Biocare du On1 abutment dont l’objectif est de fixer définitivement le niveau osseux et gingival de l’implant afin de déplacer le travail prothétique de la restauration à venir plus haut et ainsi ne plus perturber l’espace biologique s’apparentant au passage d’un bone level à un tissu level (figs. 7A à 7D).

Fig. 7B : dévissage du pilier de cicatrisation, perturbation de l’attache gingivale et mise en place du transfert d’empreinte de façon conventionnelle.

Fig. 7C : conservation de la base On1 et préservation de l’espace
biologique pour l’empreinte définitive.
ÉTAPE 3 : SMILE DESIGN ET PLANIFICATION IMPLANTAIRE
Utilisation d’un logiciel de smile design pour copier la morphologie de la 23. Importation de la morphologie validée et réalisation d’un wax up en 3D avec un logiciel de modélisation de type « exocad » et matching de l’empreinte numérique avec le design fonctionnel (figs. 8A à 8E).

Fig. 8B : réalisation d’un projet implantaire avec un enfouissement validé en fonction du zénith gingival de la restauration définitive.

Fig. 8D : importation de la morphologie de la dent définitive et validation de l’enfouissement par rapport au zénith gingival.

Fig. 8E : importation de la morphologie de la dent définitive et
validation de l’enfouissement par rapport au zénith gingival.
Validation de l’enfouissement de 4 mm (figs. 8A à 8E) par rapport au futur zénith gingival et réalisation d’un guide full guided avec douille fermée pour limiter au maximum les micromouvements lors du forage, obtention d’un rapport de chirurgie et design de la provisoire par le laboratoire en amont de la chirurgie avec ailette de positionnement sur les dents bordantes.
ÉTAPE 4 : RÉALISATION DE LA CHIRURGIE
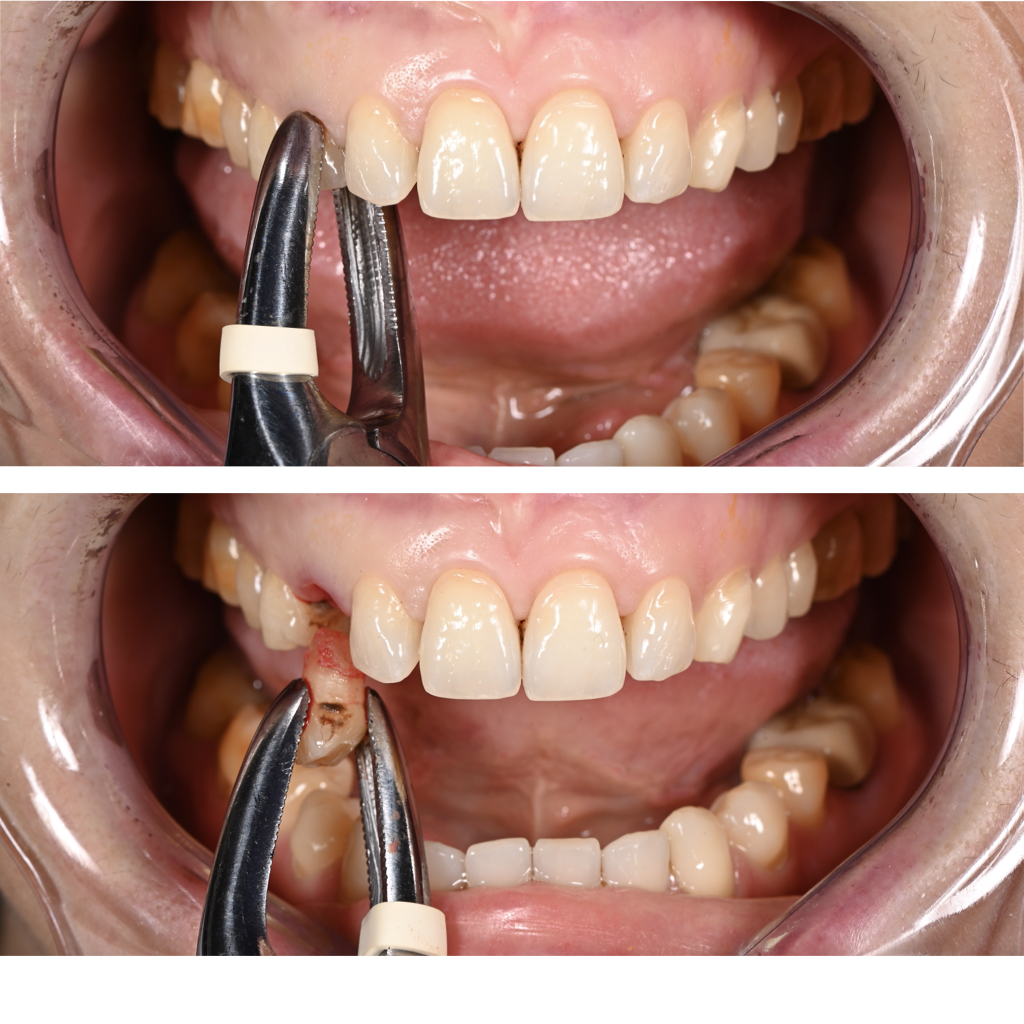
Extraction 53, gingivectomie et validation du zénith gingival de la future couronne provisoire, implantation et mise en esthétique immédiate de la 13 (Figs. 9 et 10).
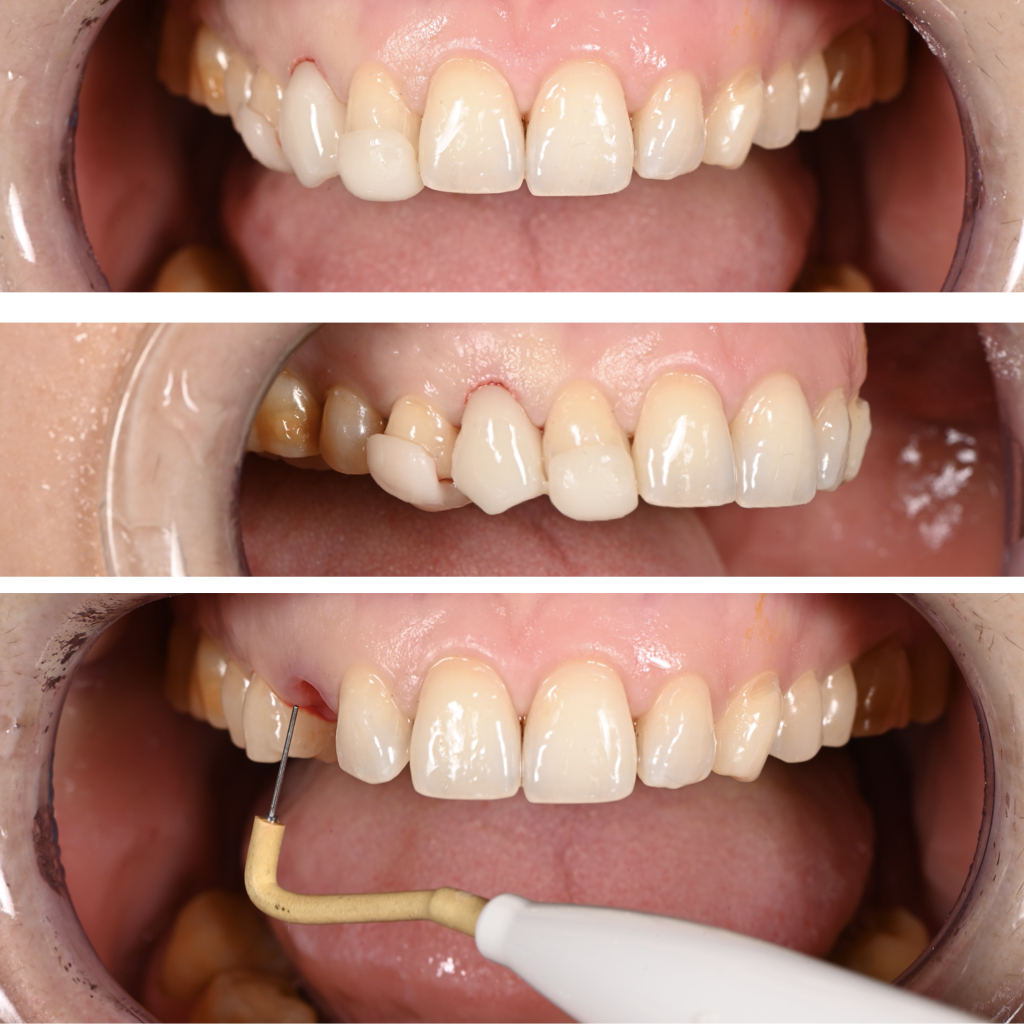
Fig. 9B : mise en place du bridge provisoire à appui sur les dents voisines afin de positionner le zénith gingival idéal et correction gingivale à l’aide d’un bistouri électrique et d’une lame 15.
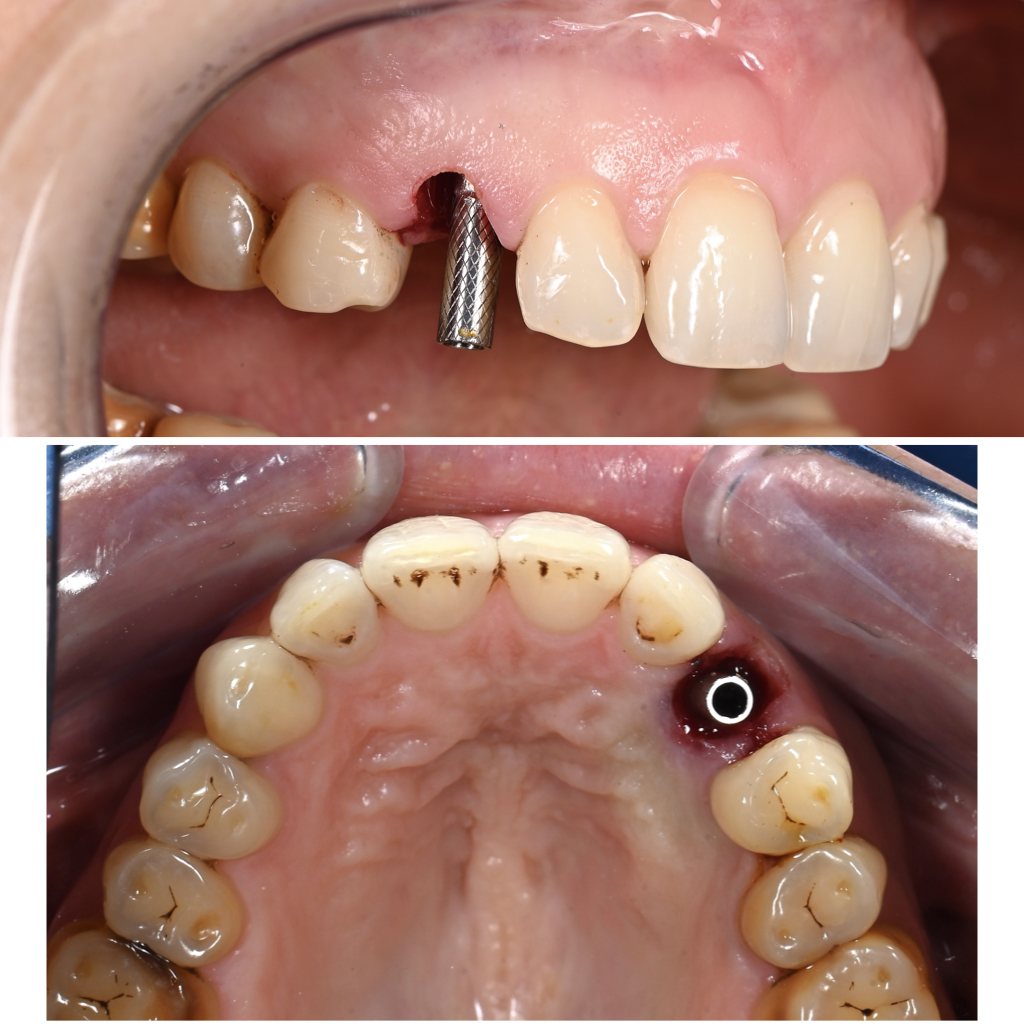
Fig. 9D : validation de l’enfouissement implantaire à 4 mm avec un torque de 40 N.cm et mise en place d’un pilier provisoire torqué à 20 N.cm.
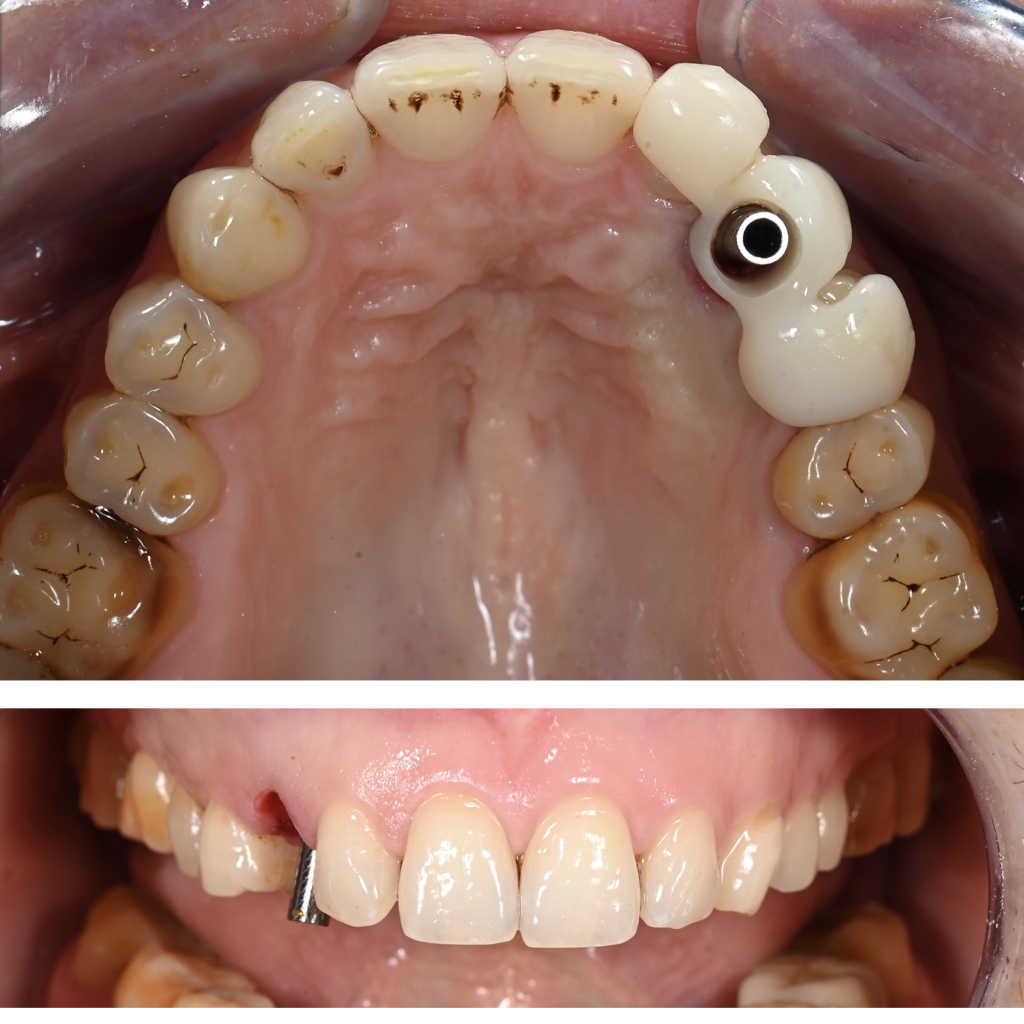
Fig. 9E : mise en place d’un adhésif sur le pilier provisoire et rebasage du bridge provisoire à l’aide d’une résine fluide pour obtenir un abord transvissé.
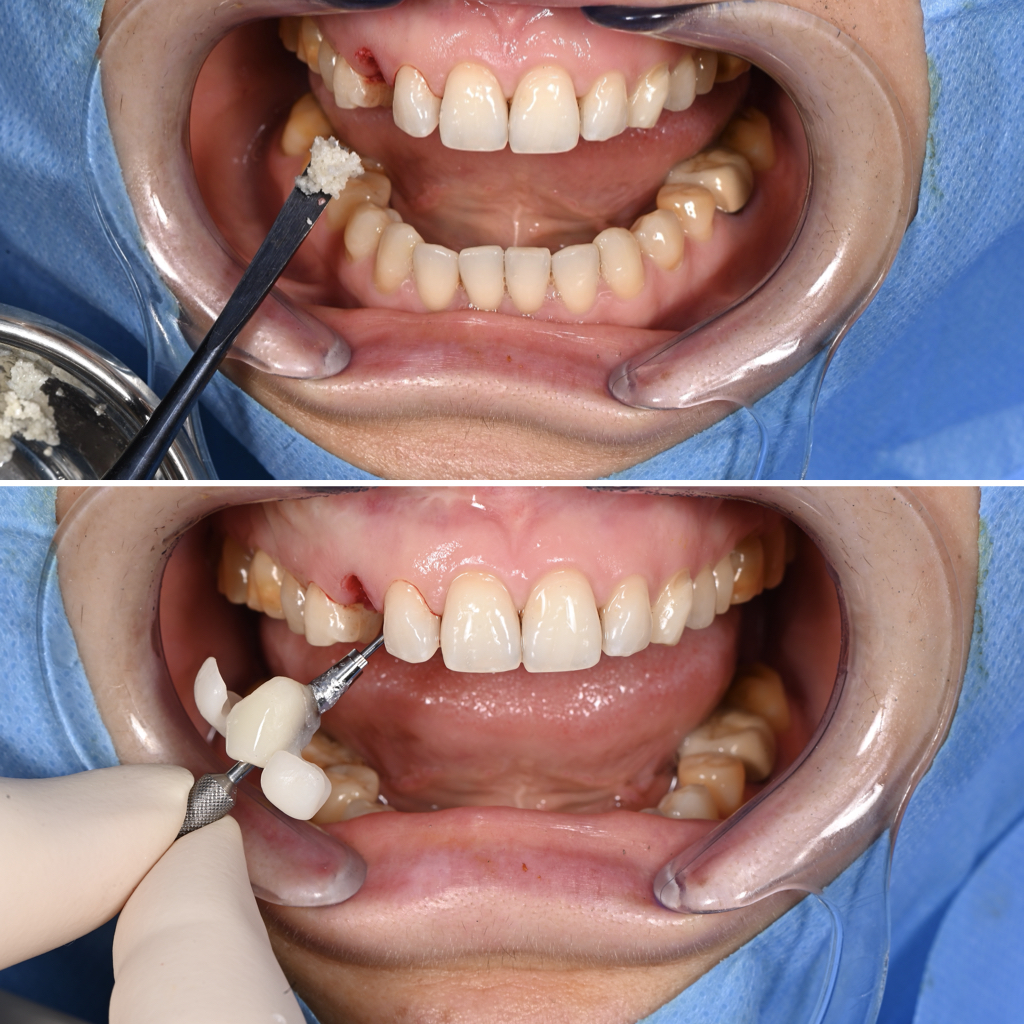
Fig. 9F : comblement alvéolaire à l’aide d’un substitut osseux non résorbable xénogénique une fois la l’adaptation de la provisoire terminée afin de ne pas contaminer le site implantaire par les fusées de résines ou adhésifs.
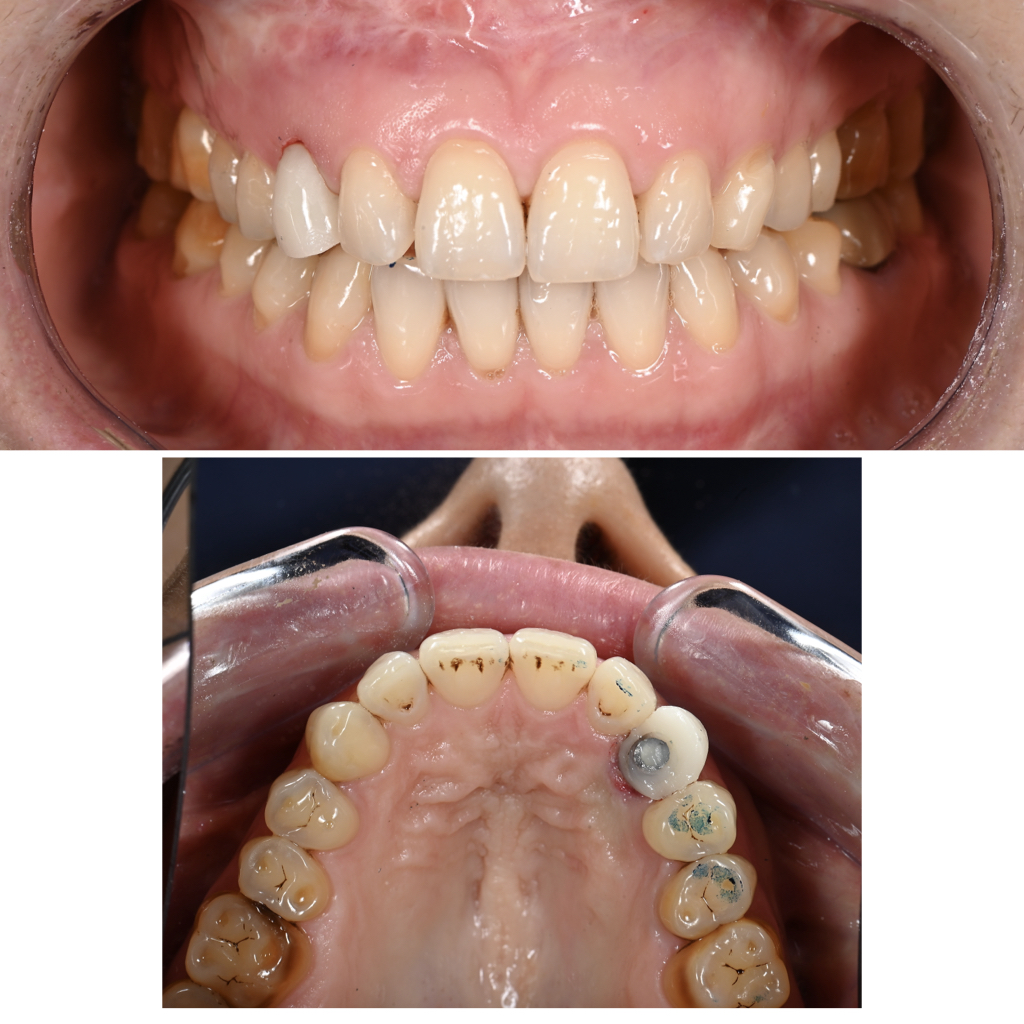
Fig. 9G : couronne provisoire de 13 en place, retrait des ailettes
sur les dents voisines et obturation de l’accès palatin par un
composite fluide.
Fig. 10: contrôle radiologique implant en place.
CONCLUSION
On peut dire en conclusion, que l’implantologie constitue la thérapeutique de choix pour remplacer une dent manquante ou fracturée en secteur esthétique.
Néanmoins, sa mise en oeuvre impose une analyse clinique, médicale et radiographique de premier ordre, afin de définir le plan de traitement le plus approprié pour aboutir à un résultat satisfaisant pour le patient et le praticien.
Face à cette demande grandissante et face à une discipline en constante évolution qui requiert beaucoup d’humilité et une formation continue, le numérique s’est imposé afin de sécuriser le geste chirurgical et le rendre plus prédictible jour après jour.
BIBLIOGRAPHIE
- Fürhauser, D. Florescu, T. Benesch, R. Haas, G. Mailath, G. Watzek. Evaluation of soft tissue around single-tooth implant crowns: the pink esthetic score. Clinical Oral Implants Research, Volume 16 Issue 6, 639 – 644, 2005.)
- Esthetic soft tissue management on teeth and implants P A Saadoun, B Touati, Gamborena I, Blatz MB. Current clinical and technical protocols for single-tooth immediate implant procedures. Quintesence Dent Technol 2008; 31:40-60
- Kan JY, Rungcharassaeng K, Umezu K, Kois JC. Dimensions of peri-implant mucosa : An evolution of maxillary anterior single implants in humans. J periodontol 2003;74:557-562
- Choquet Viencent, Hermans M, Adriaenssens P, Daelemans P, Tarnow DP, Malevez C. Clinical and radiographs evaluation of the papilla level adjacent to single-tooth dental implants. A retrospective study in the maxillary anterior region. J Periodontol 2001 ; 72 :1364-1371
- Tarnow DP and coll. The effect of inter-implant distance on the height of inter-implant bone crest .J Periodontol 2000; 71:546-549
- Tarnow DP and coll. Vertical distance from the crest of bone to the height of the interproximal papillae between adjacent implants. J Periodontol 2003;74:1785-1788
- Kois JC and coll. Predictable single tooth peri-implant esthetics: five diagnotic key; Compend Contin Educ Dent 2004;25:895-896,989,900.
- Linkevicius Tomas. Zero bone loss concept Quintessence Publishing
- Rompen E. The impact of the type and configuration of abutments and their removal on the attchement level and marginal bone. Eur J Oral implantol 2012 ;5 (suppm) :S83-S90.
- Rompen E, Touati B, Van Dooren E. Factors influencing marginal tissue remodeling around implants. Pract proced Aesthet Dent 2003 ;15 :754-761