Le cas clinique suivant traite du remplacement unitaire d’une incisive centrale au
maxillaire gauche en raison de l’absence de ferrule et de la résorption apicale de la racine.
un nouveau design d’implant macro-hybride a été utilisé pour (1) éviter la perforation
apicale de l’alvéole, (2) obtenir une stabilité primaire apicale élevée dans les alvéoles
d’extraction, et (3) fournir un plus grand espacement coronaire pour le matériau de greffe
et la reformation de l’os crestal circonférentiel.
CAS CLINIQUE
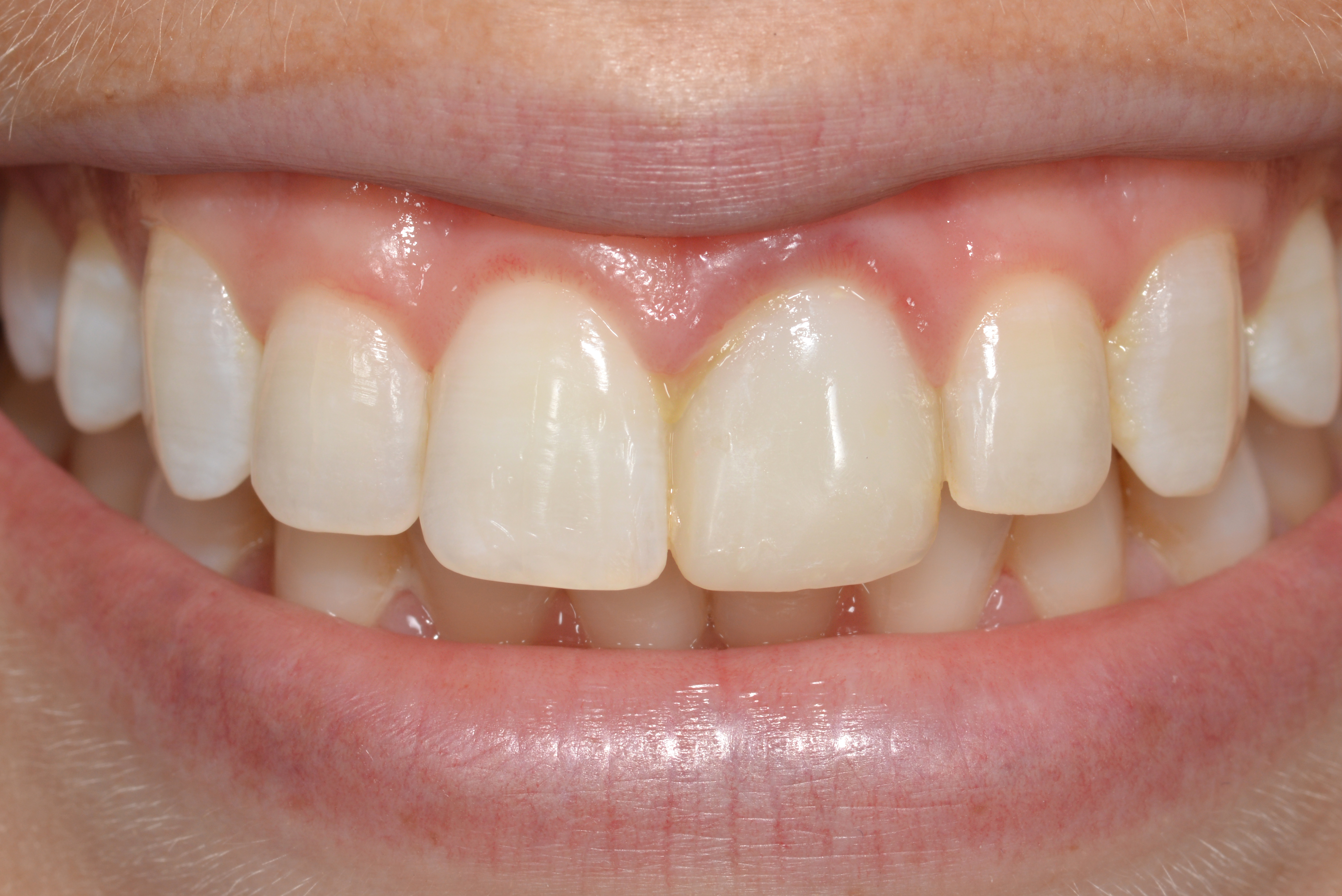
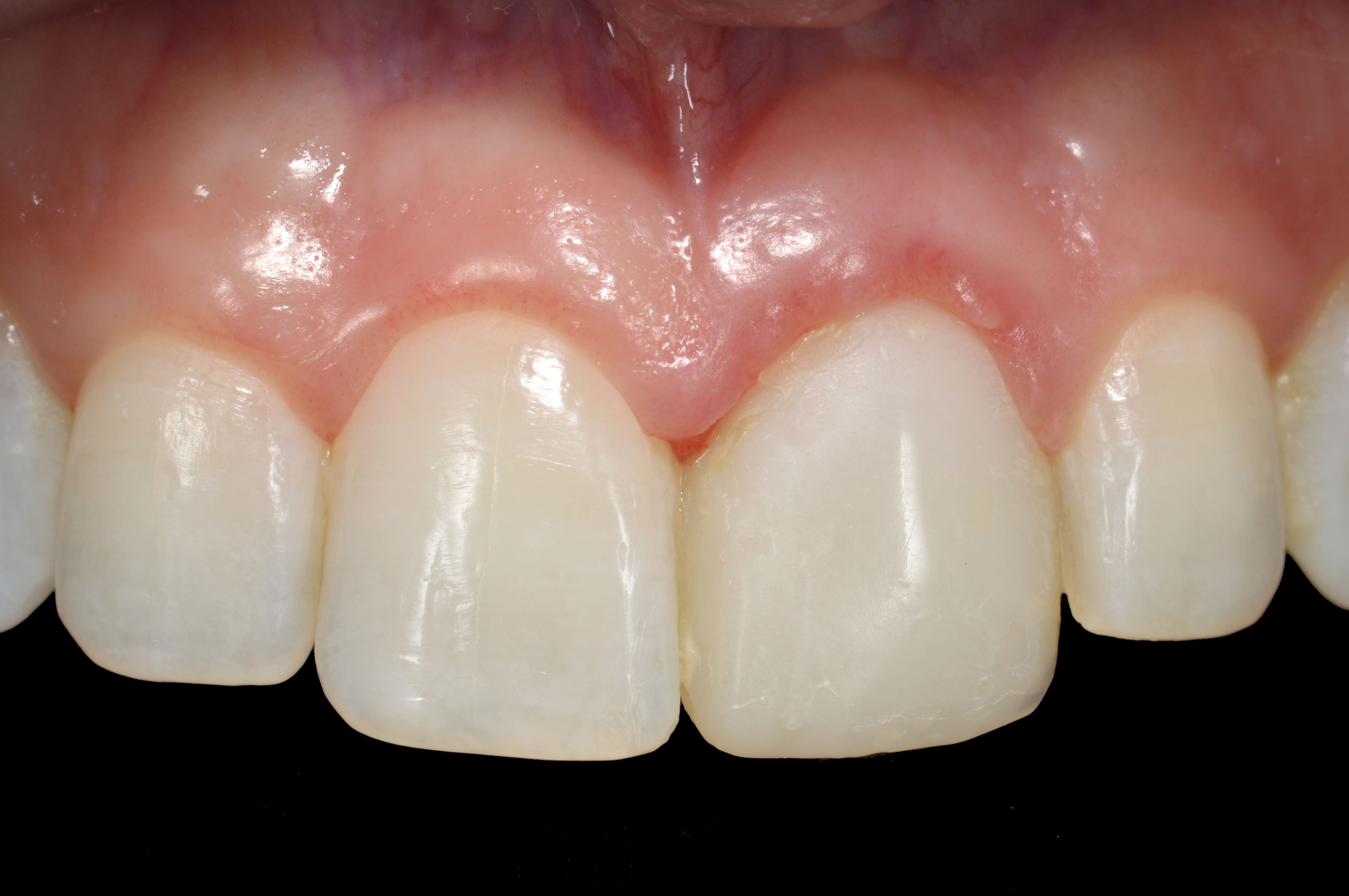
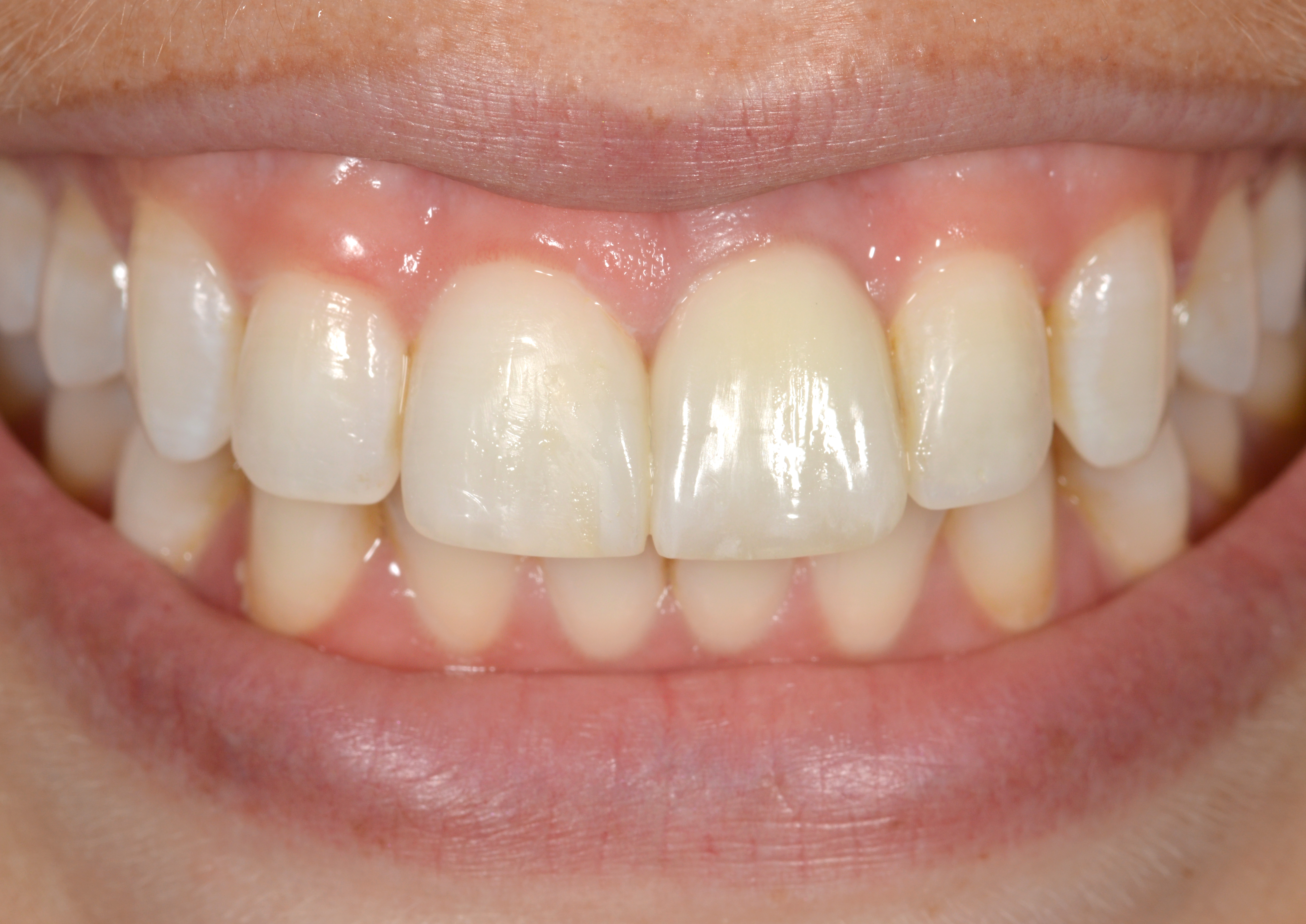
une femme de type caucasien de 25 ans avec une ligne de sourire très haute (Fig. 1) s’est présentée en consultation avec pour plainte principale une irritation et une inflammation gingivales (Fig. 2) autour de l’incisive centrale gauche maxillaire #9 (21) et une disparité de largeur de l’incisive centrale droite.
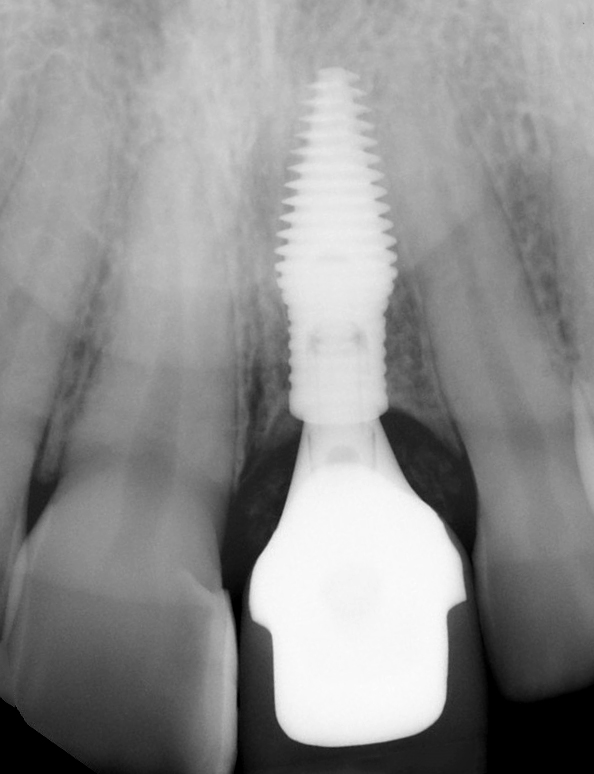
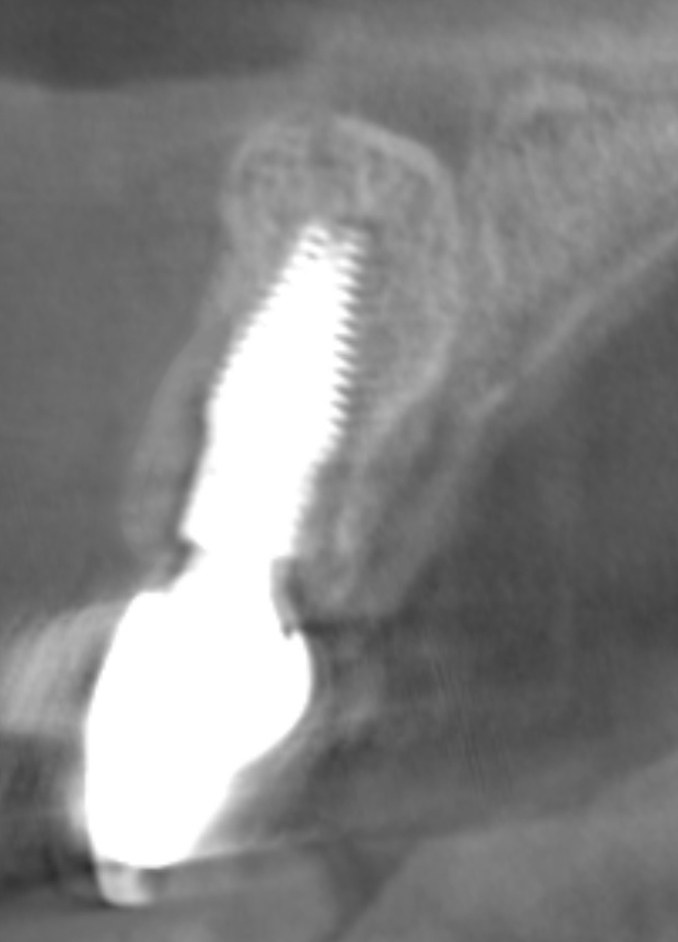
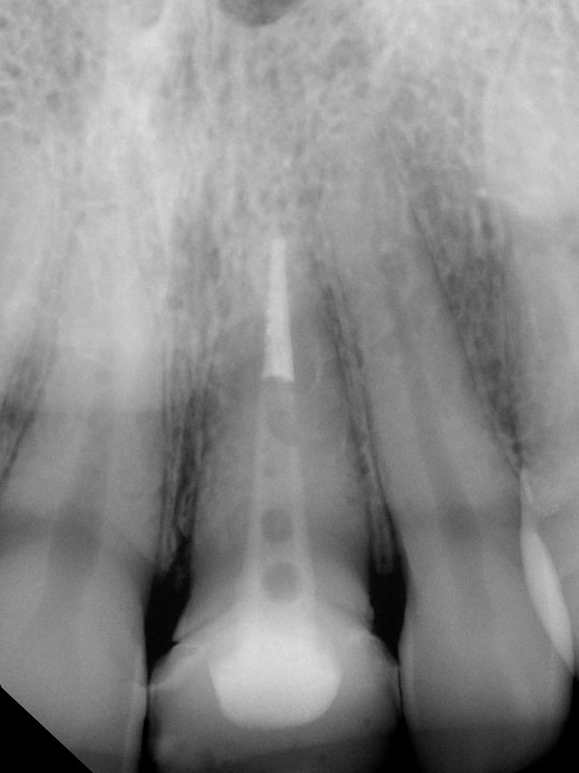
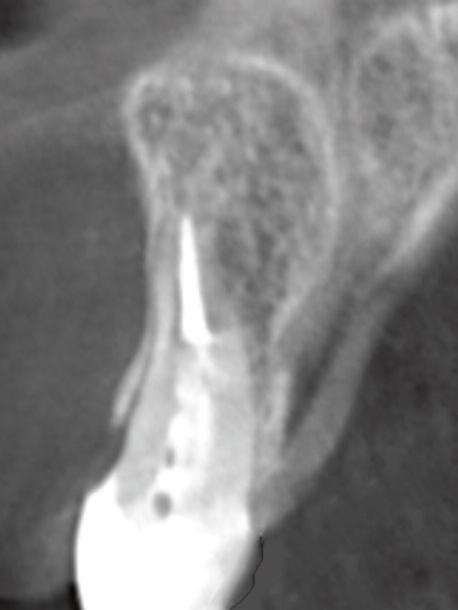
La radiographie péri-apicale et le CBCT ont révélé une violation de la largeur biologique, une absence de ferrule et une possible résorption radiculaire externe (Figs. 3, 4).
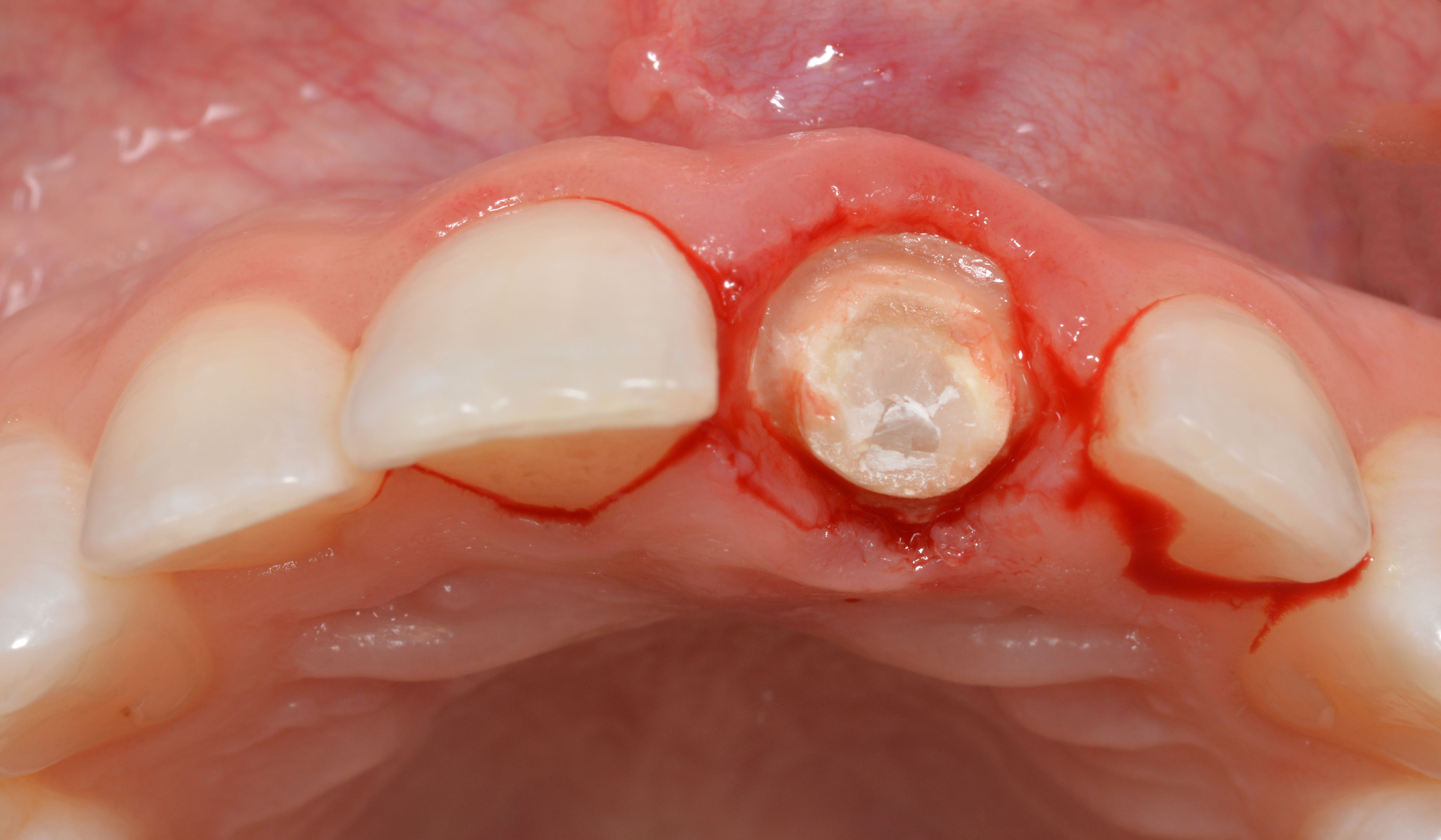
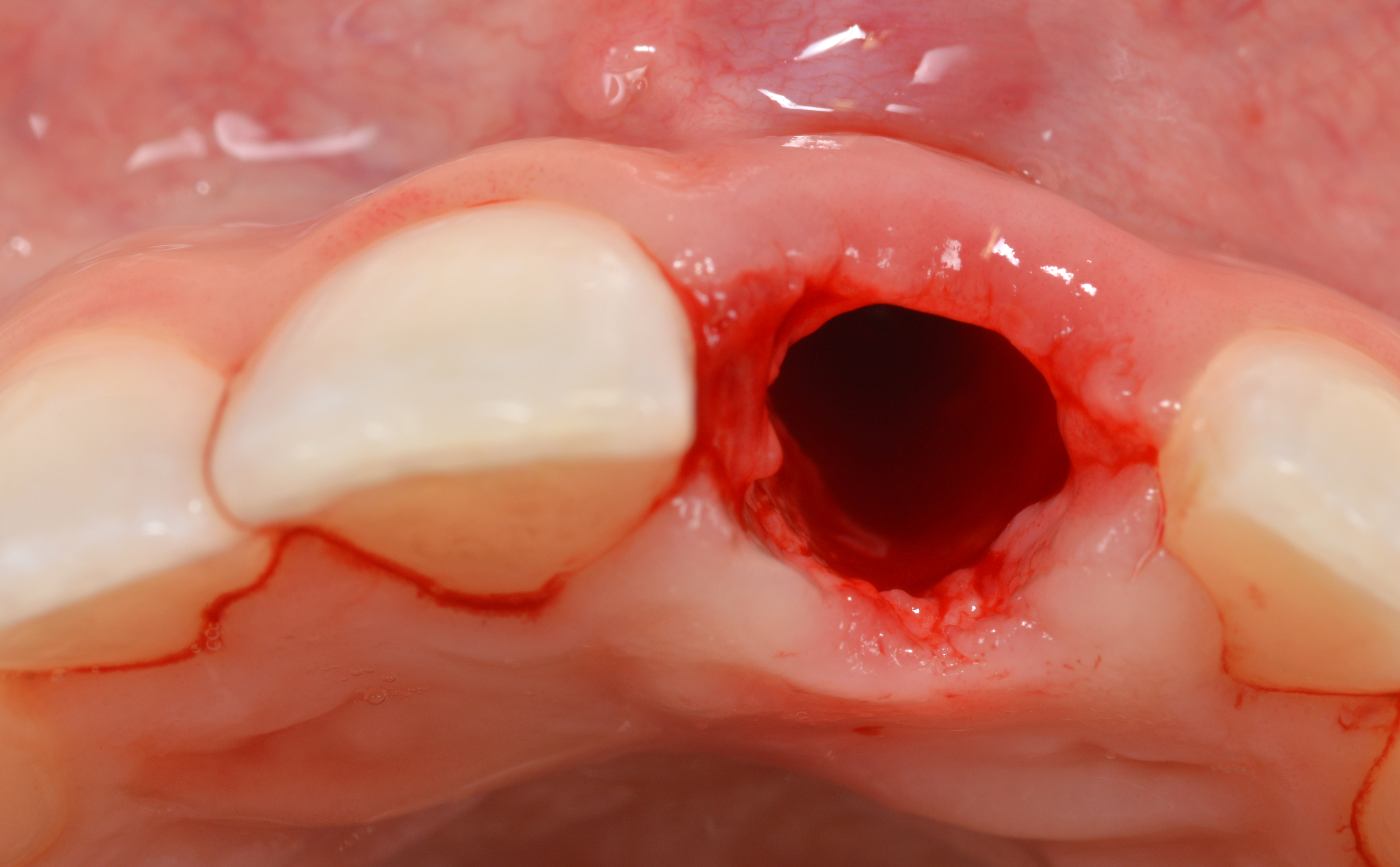
Après le retrait de la couronne provisoire, un saignement abondant et une absence de ferrule ont été observés (Fig. 5).
La structure dentaire restante et l’assemblage radiculaire ont été retirés avec un traumatisme minimal du site chirurgical, sans élévation du lambeau, en sectionnant d’abord toutes les fibres gingivales à l’aide d’une lame de bistouri de 12 cm et d’un luxator (Fig. 6).
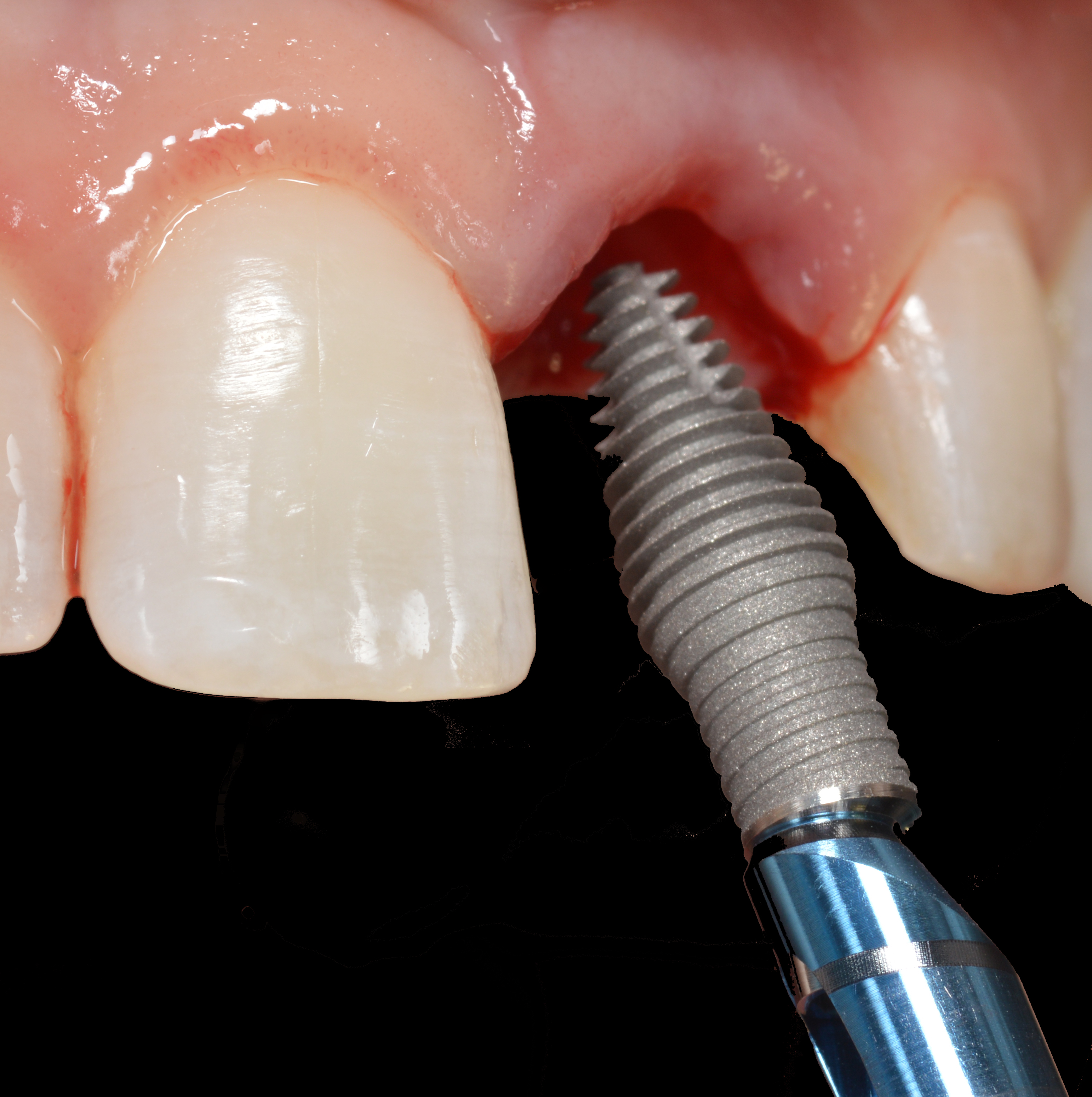
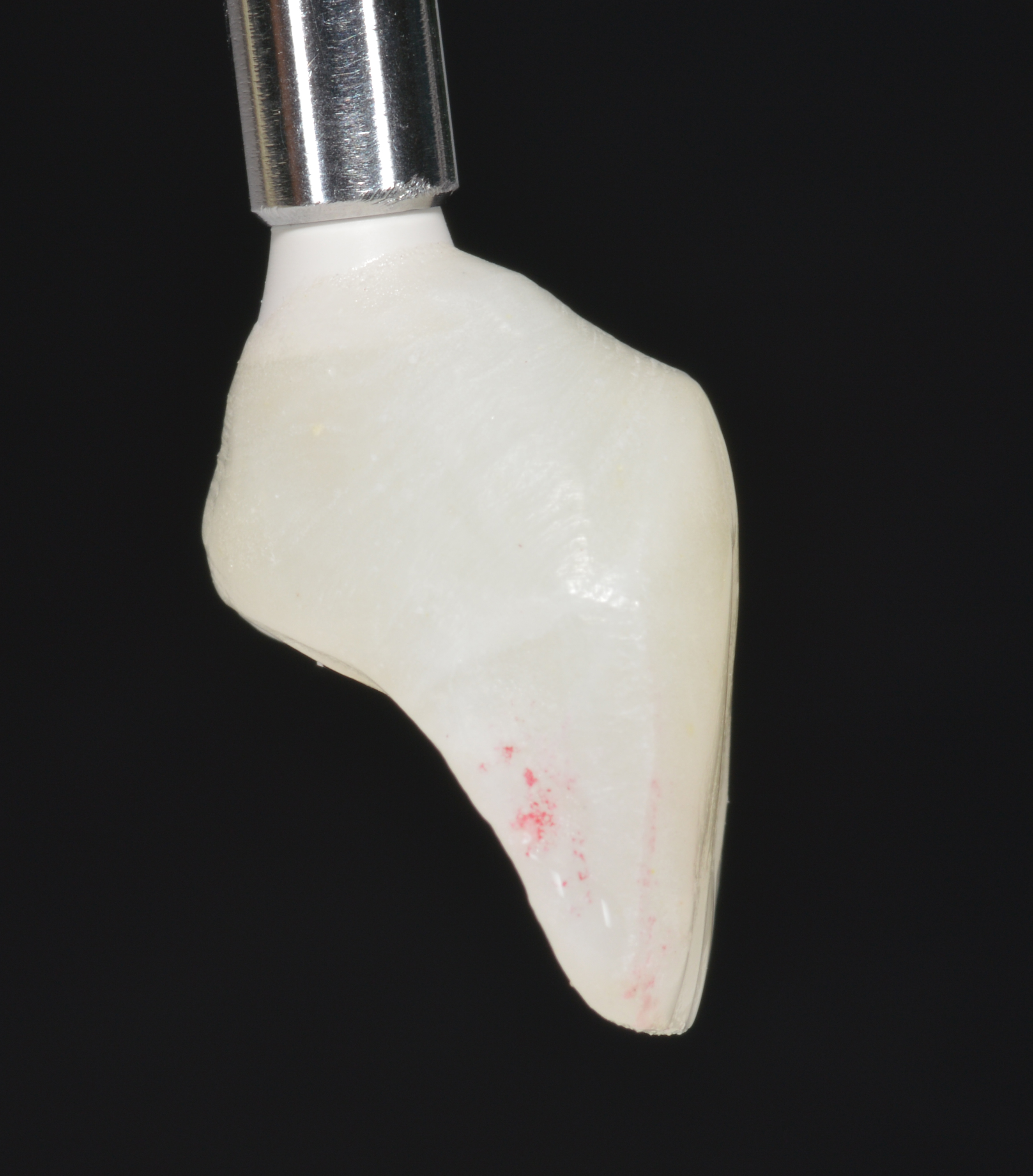
Un design d’implant hybride à conception dite inversée « Body Shift » (Inverta – Southern Implants°), avec une partie apicale conique de 4,5 mm et une couronne cylindrique de 3,5 mm, a été sélectionné. ces implants doubles ou coaxiaux sont livrés avec le porte-implant pré-connecté (Fig. 7).

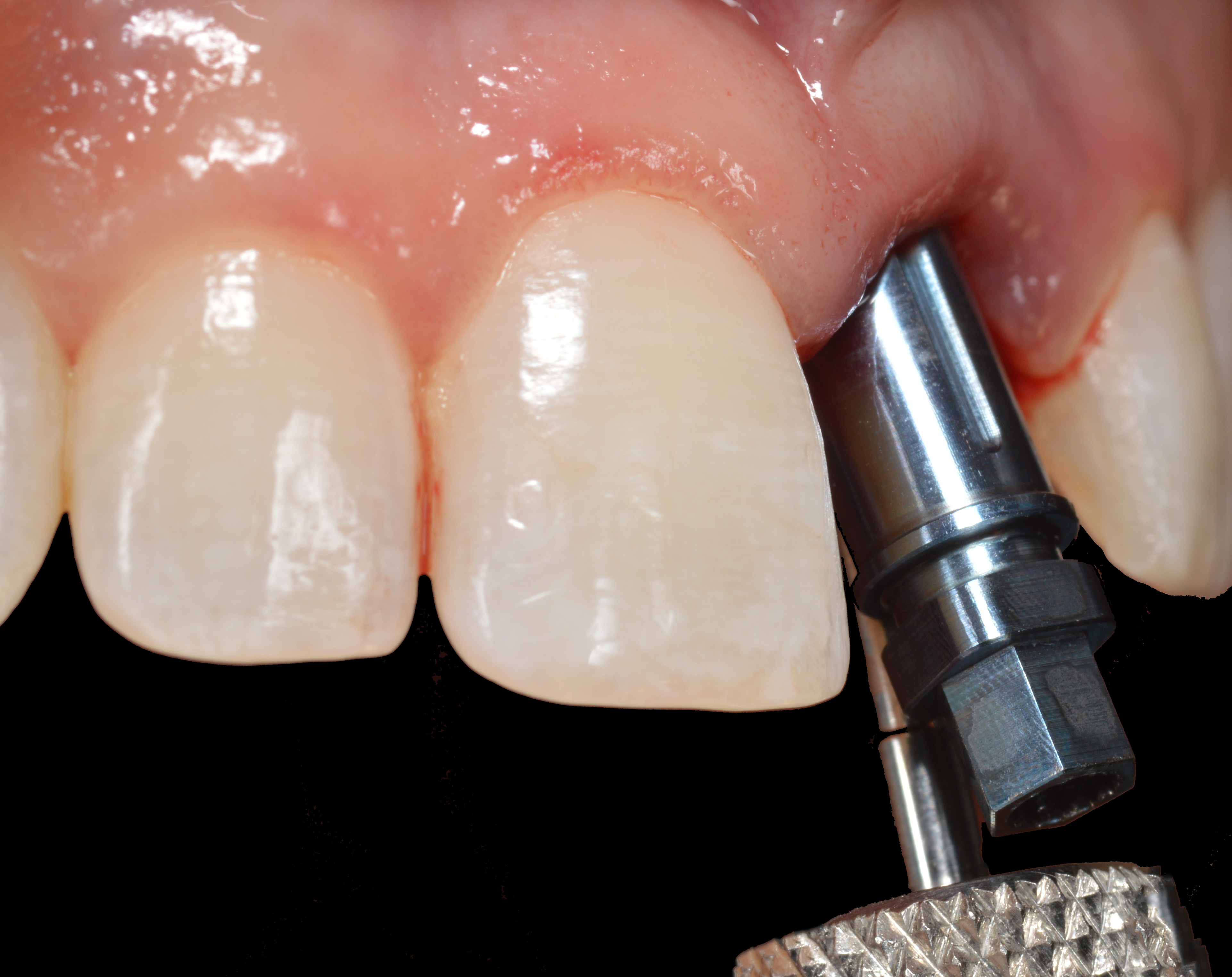
L’implant co-axial nécessite que l’ostéotomie soit orientée le long de la position du bord incisif de la dent à remplacer (Fig. 8).
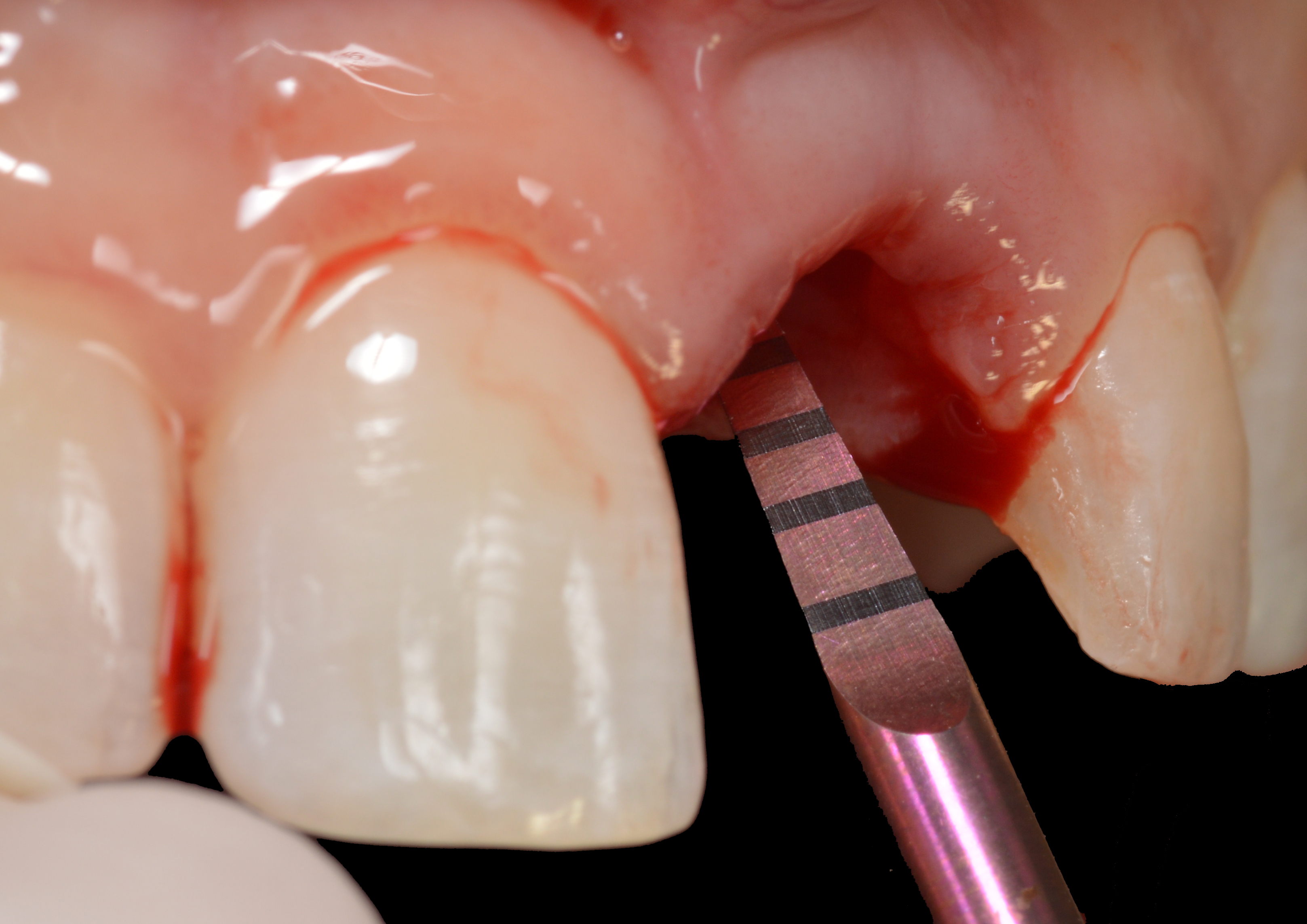
Un foret pointu est d’abord utilisé pour créer le trou pilote, puis un foret de mise en forme de 3,75 mm de diamètre est utilisé pour créer l’ostéotomie de diamètre et de longueur appropriés pour recevoir le corps de l’implant (Fig. 9).
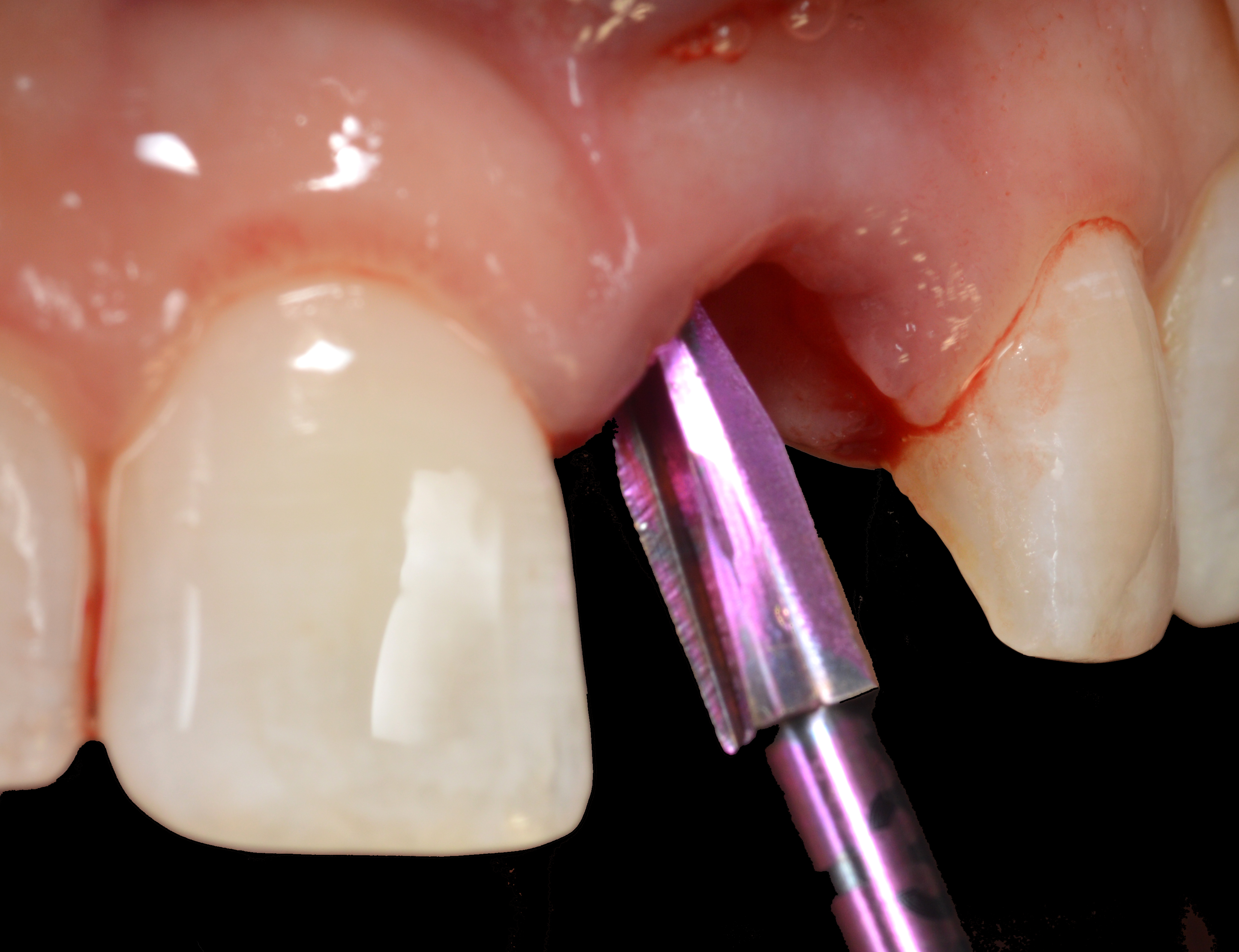
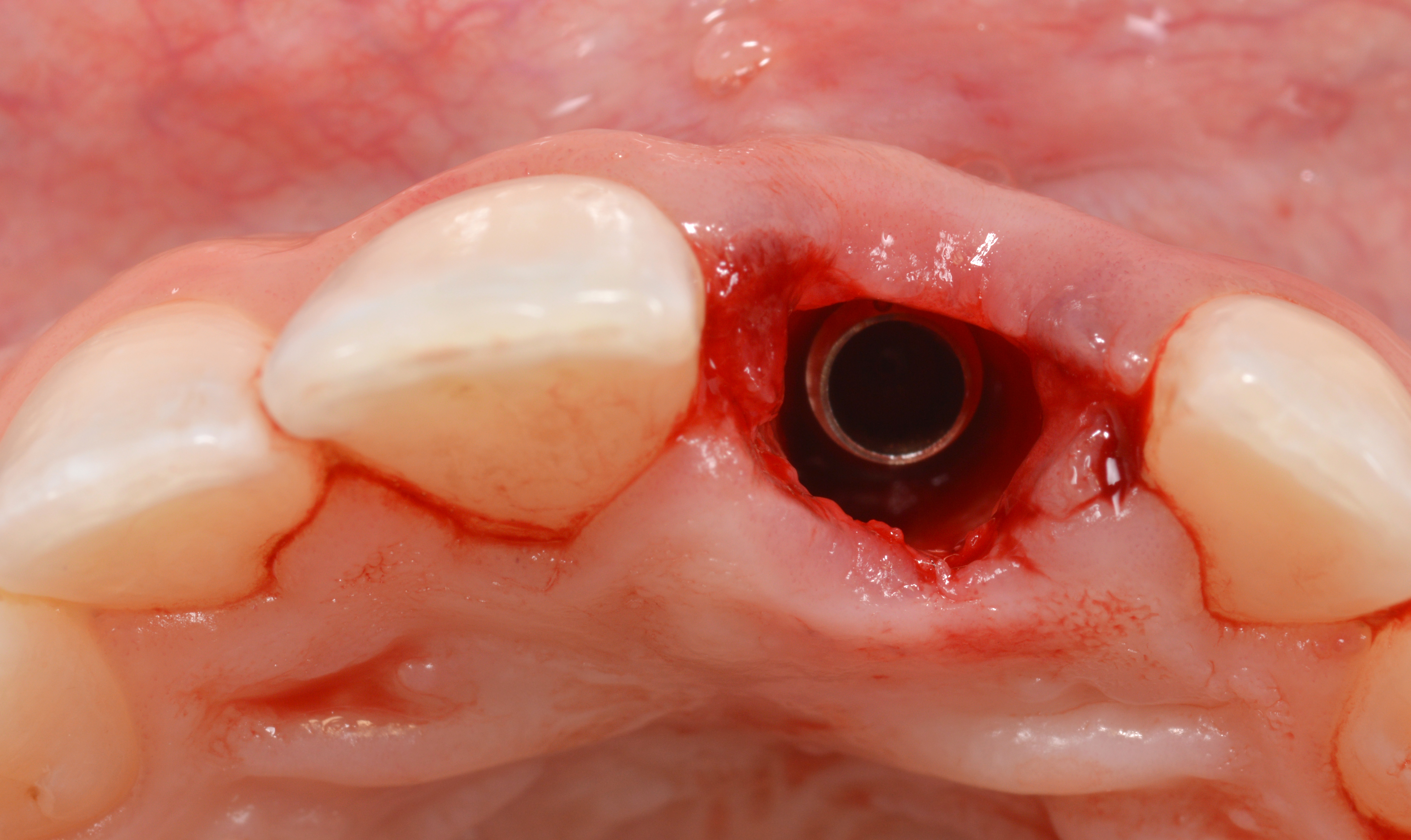
L’ostéotomie était sous-dimensionnée car la qualité de l’os était molle ou de densité 3 indiquant un os trabéculaire commun dans le prémaxillaire. L’implant a ensuite été placé dans l’orientation et la profondeur appropriées, avec l’accès à la vis de restauration sortant par la face palatine de l’implant (Figs. 10, 11).
L’implant présentant une chambre coronaire réduite, une distance d’espacement adéquat est observée circonférentiellement autour de la partie cylindrique de l’implant pour recevoir le biomatériau de greffe (Fig. 12).
Un cylindre provisoire en PEEK a été mis en place avec un accès palatin à la vis et une prothèse provisoire en résine a été rebasée sur ce dispositif prothétique (Fig. 13).
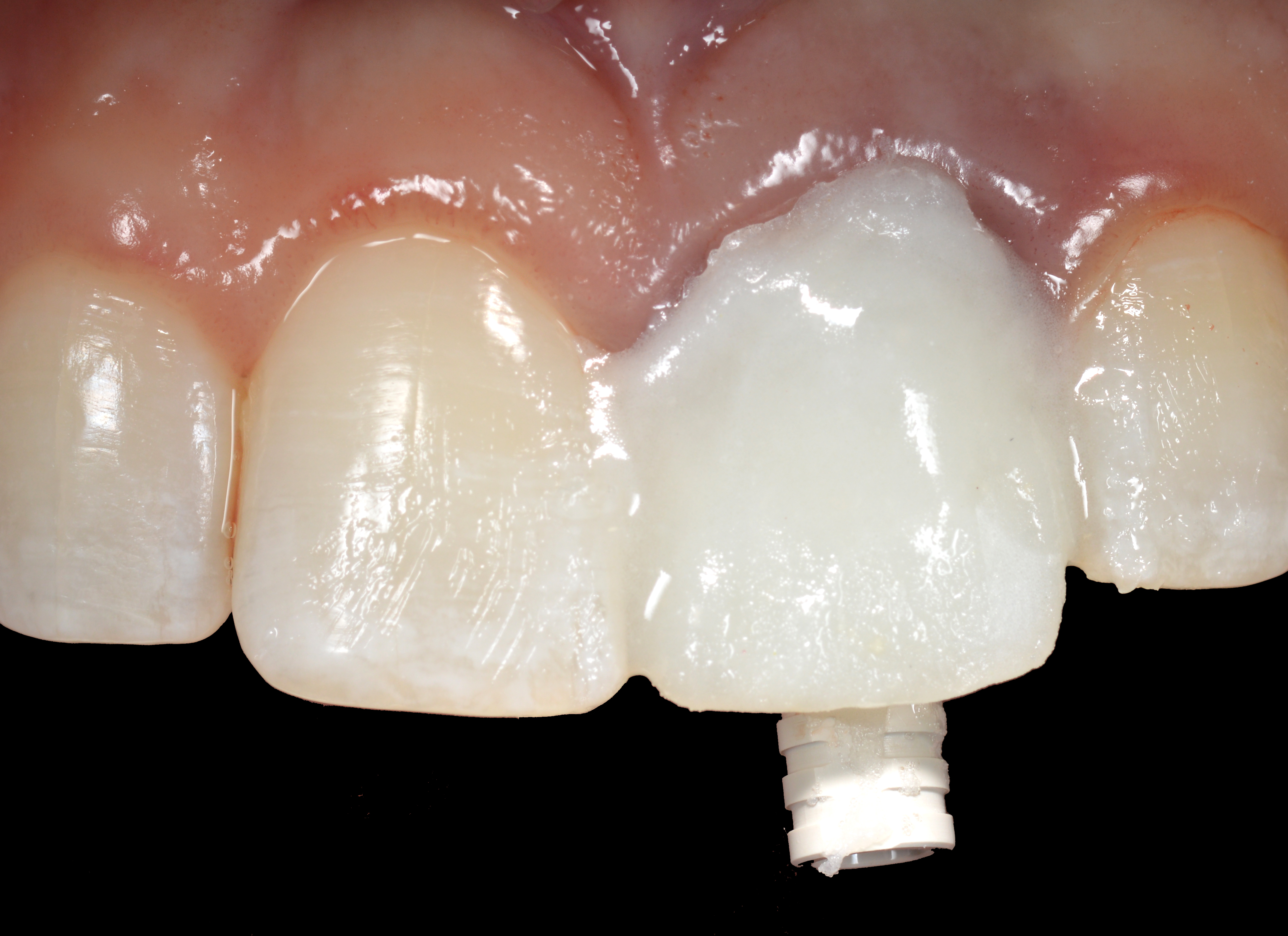
Les dents adjacentes ont été lubrifiées avec de la vaseline avant le rebasage pour faciliter la dépose après la
polymérisation de la résine. La prothèse implantaire provisoire a été finie et polie avant d’être mise en place et insérée (Fig. 14).
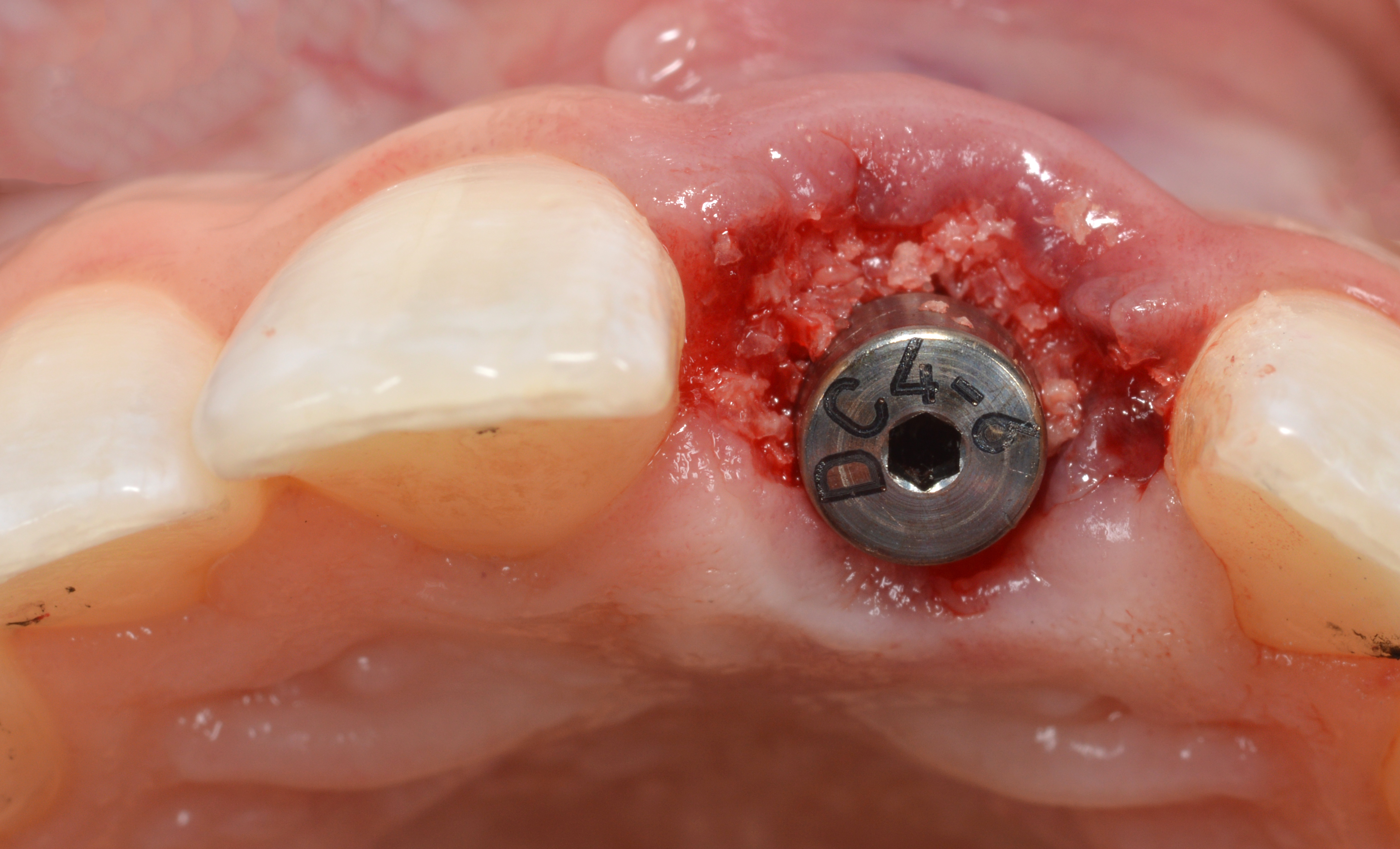
Un pilier de cicatrisation a été placé sur l’interface implant-pilier pour empêcher le matériau de greffe de pénétrer dans la connexion tout en permettant au matériau de greffe osseuse (allogreffe spongieuse minéralisée à petites particules) d’être placé dans l’espace circonférentiel. un fouloir stérile est utilisé pour tasser et condenser le matériau de greffe osseuse autour de la tête de l’implant au-dessus de la plate-forme prothétique (greffe à double zone) (Fig. 15).
Après la coagulation sanguine initiale, le pilier de cicatrisation a été retiré et la restauration provisoire a été remise en place pour servir de dispositif d’étanchéité de l’alvéole prothétique afin de contenir et de protéger le matériau de greffe pendant la phase de cicatrisation du traitement (Fig. 16).
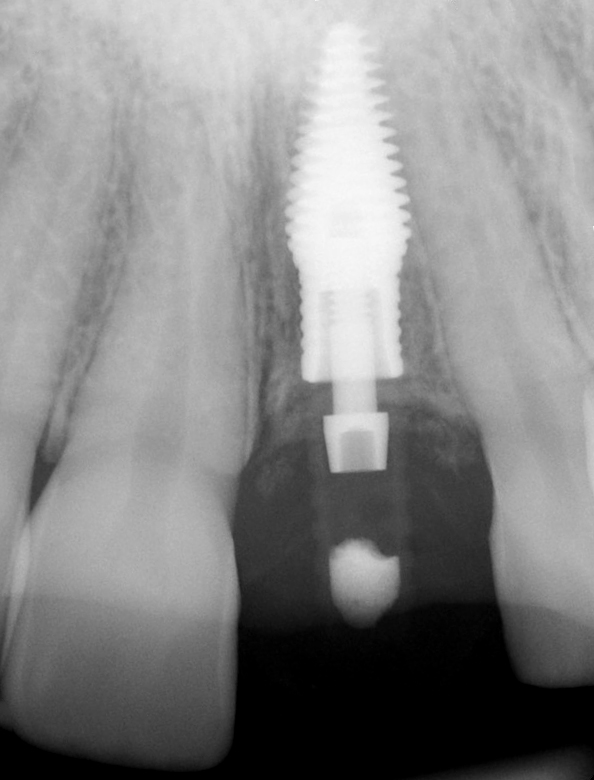
Notez comment le matériau de greffe est déployé dans les tissus mous péri-implantaires pour augmenter la largeur et le volume de la crête. une radiographie péri-apicale a été prise immédiatement après la pose de l’implant et la greffe pour s’assurer de son bon positionnement (Fig. 17).
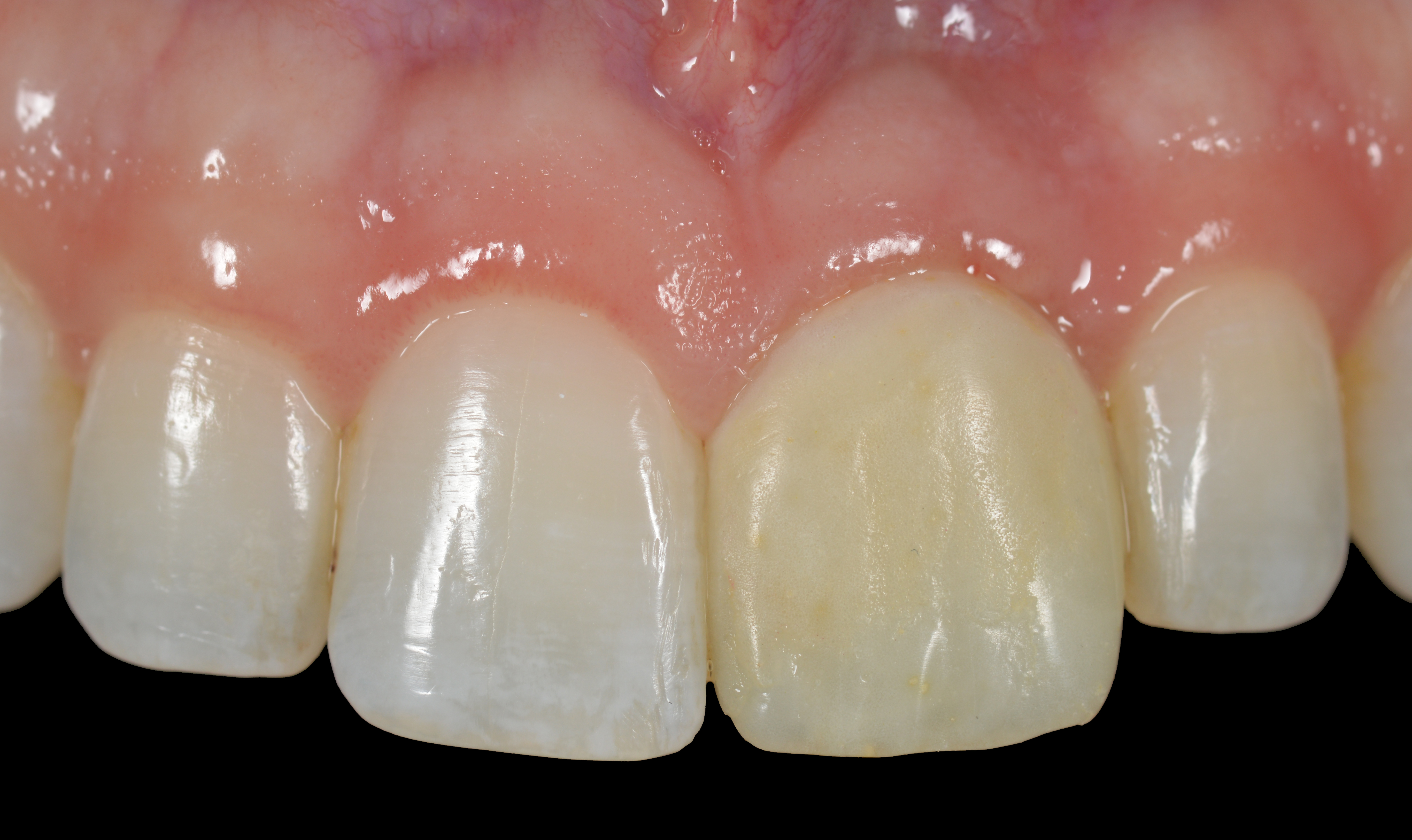
Le patient a procédé à un blanchiment vital de la dentition restante pendant les 4 mois de cicatrisation. Notez la décoloration et le jaunissement de la prothèse provisoire par rapport aux dents environnantes nouvellement blanchies (Fig. 18).
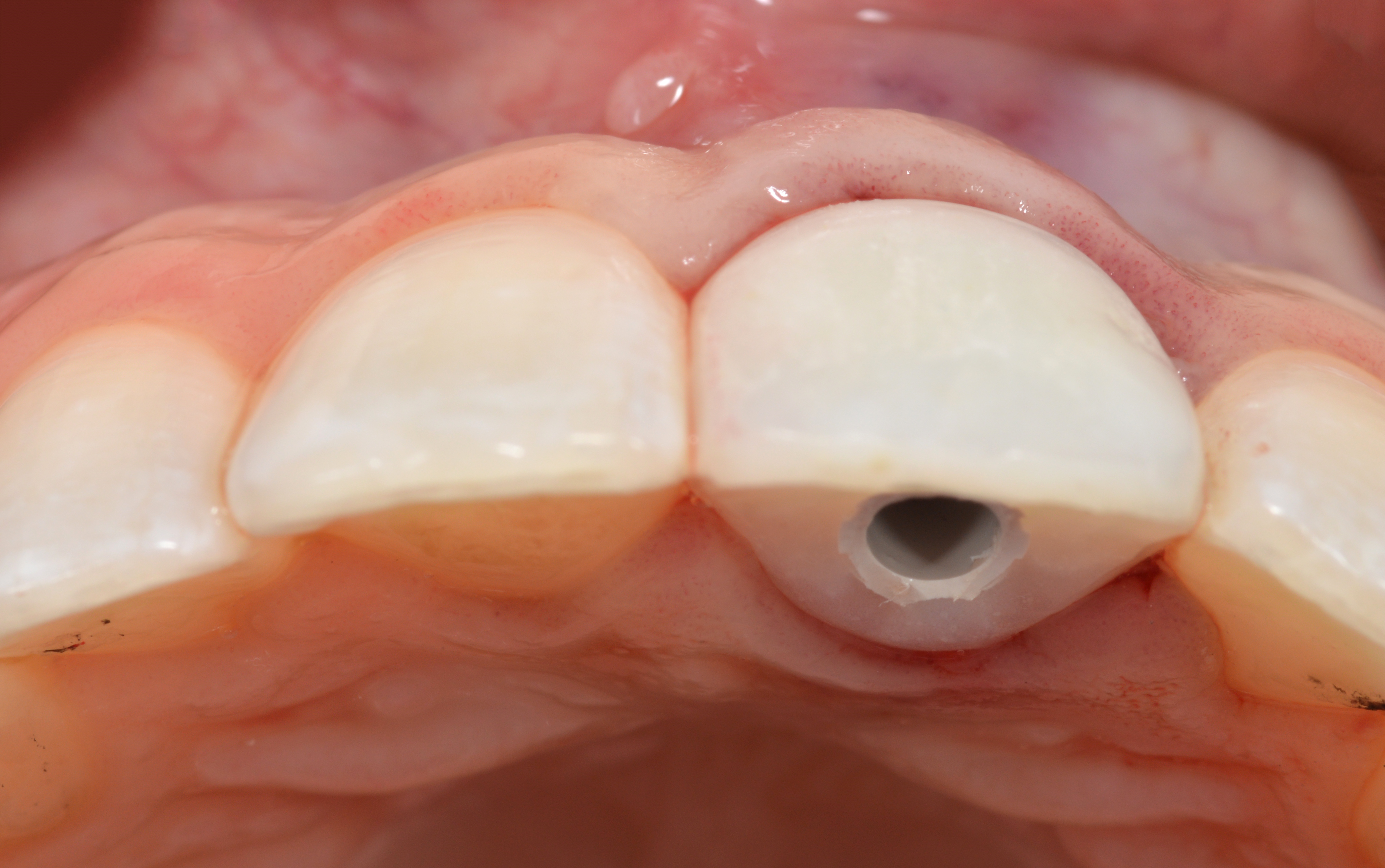
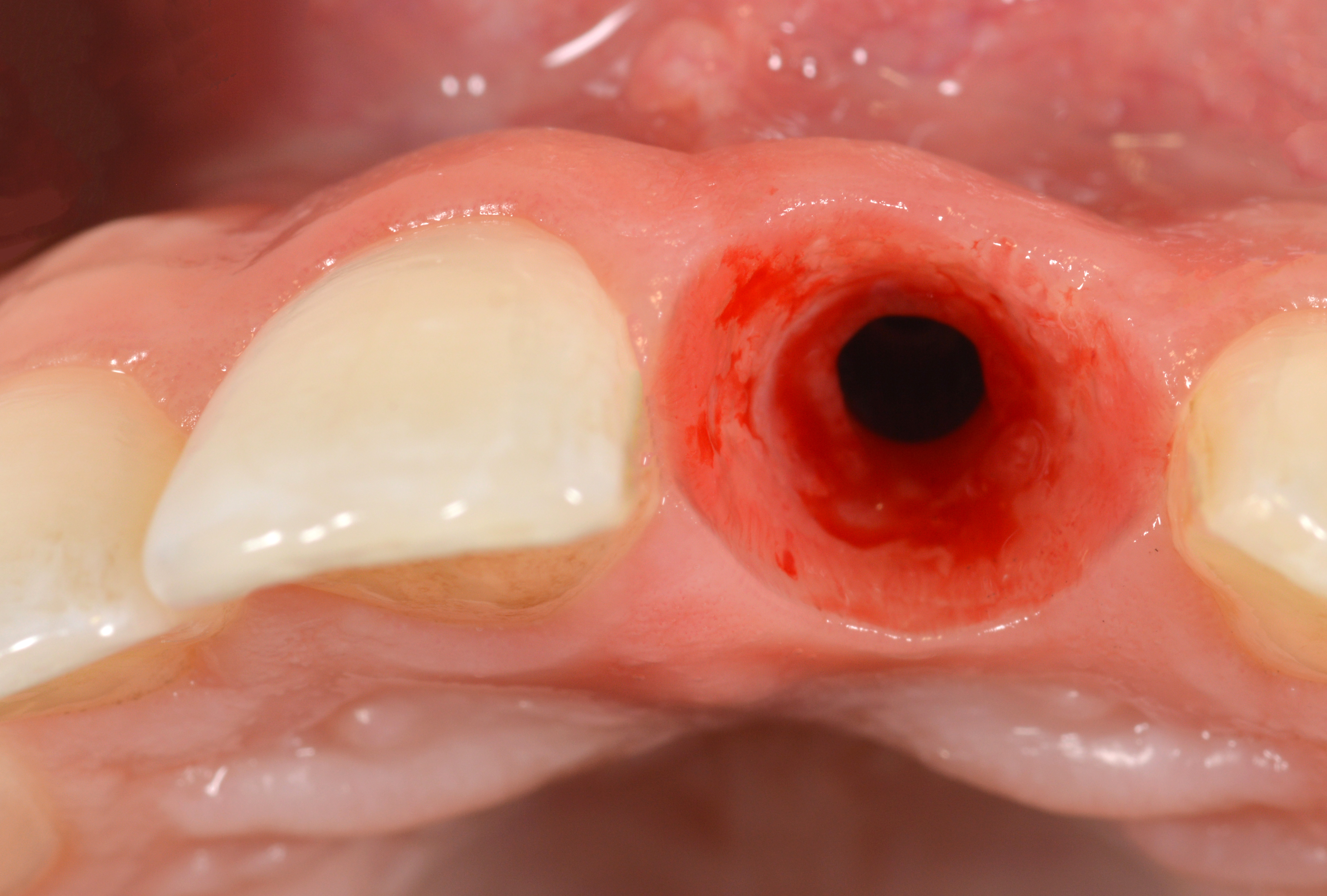
La prothèse provisoire a été retirée pour prendre une empreinte analogique au niveau de l’implant, et il a été observé que le contour de la crête ainsi que les tissus mous péri-implantaires étaient bien préservés (Figs. 19, 20).
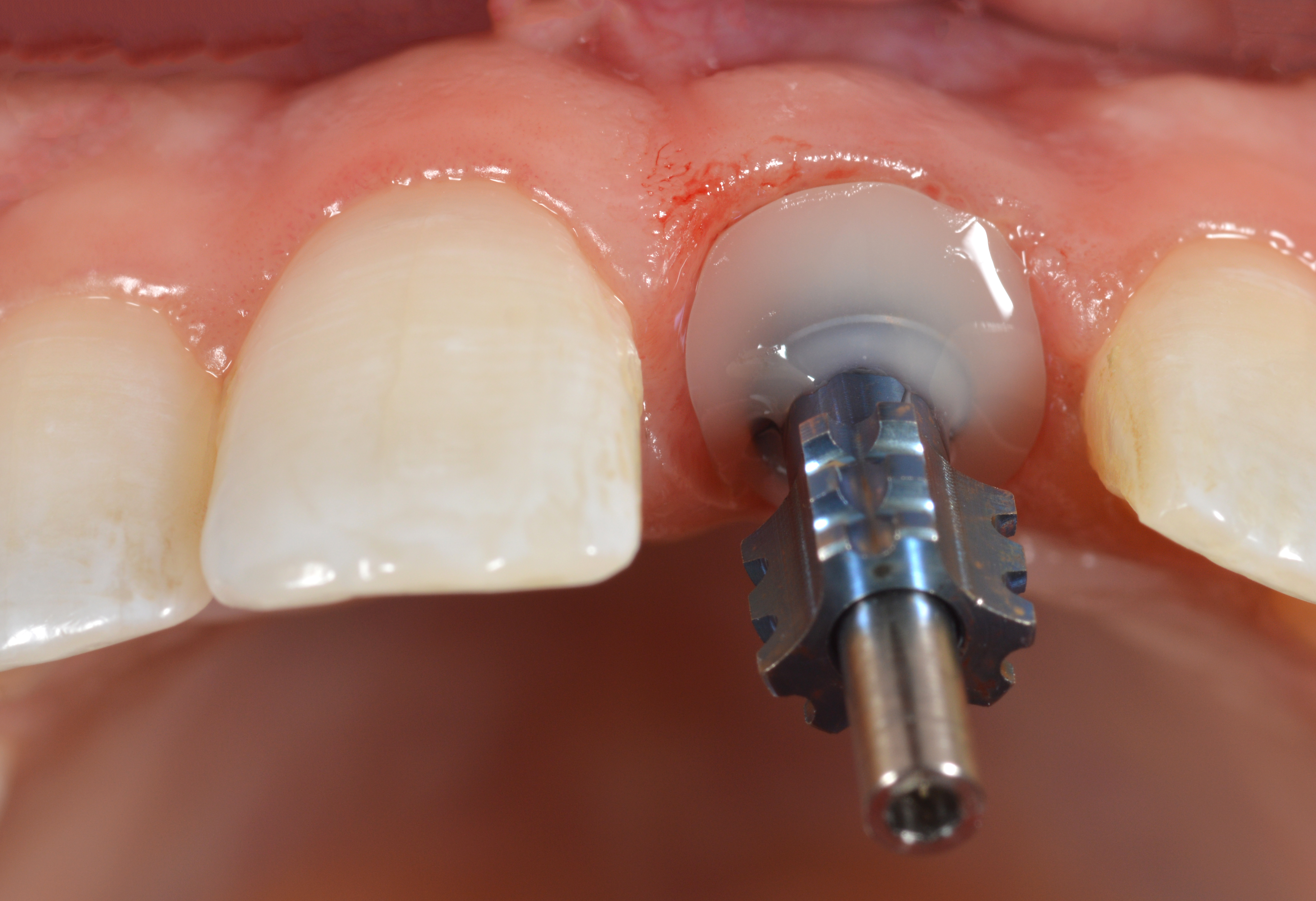
Étant donnée la différence de taille entre les incisives centrales droite et gauche, une seconde couronne provisoire a été réalisée indirectement en laboratoire pour la 21 qui était légèrement plus étroite en largeur afin de permettre l’ajout d’une restauration composite directe sur la face mésiale de la dent 11 (Figs. 21, 22).
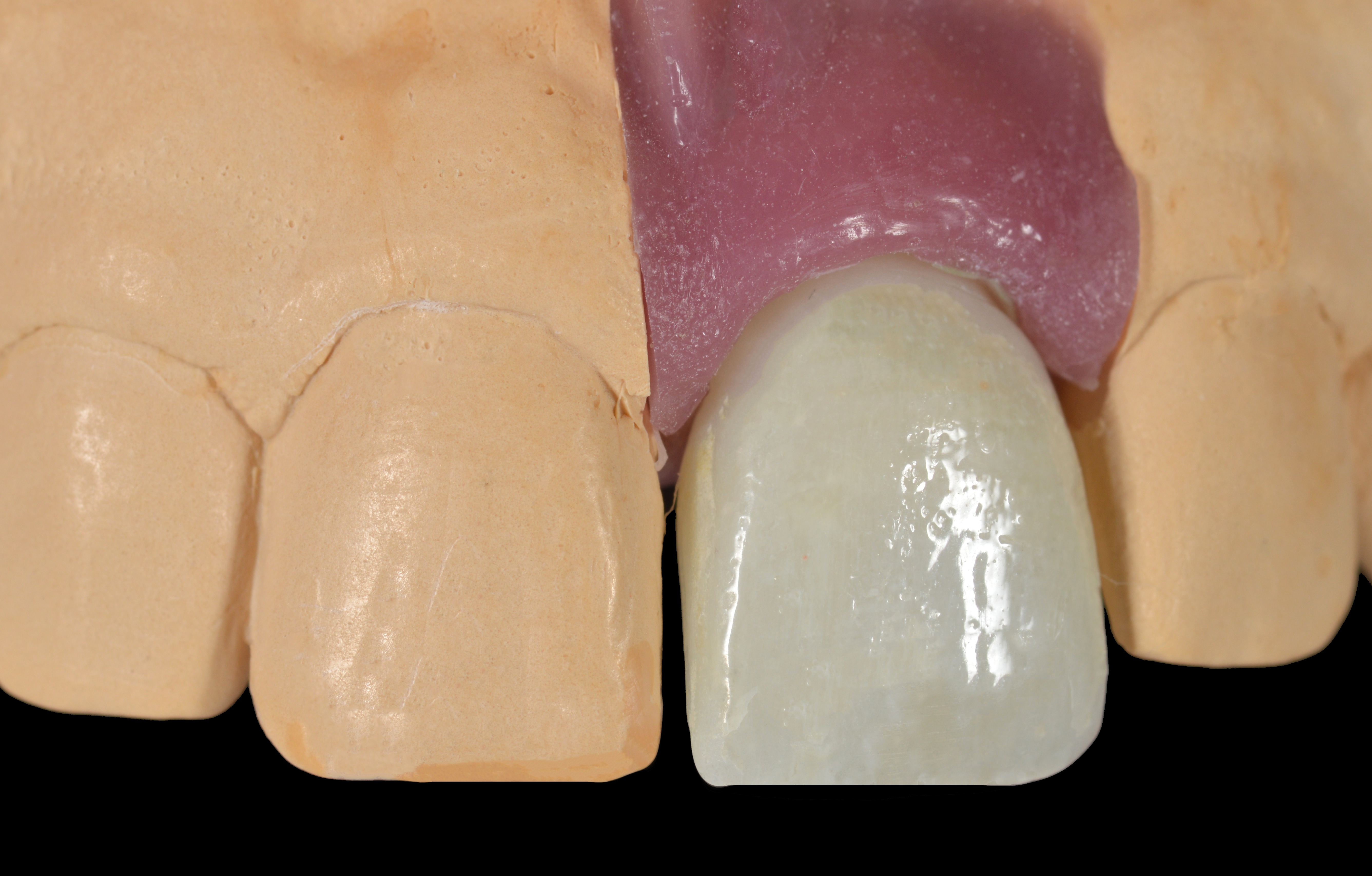
Une base transvissée en titane conçue digitalement a été recouverte d’une structure collée en zircone. (Figs. 23, 24).
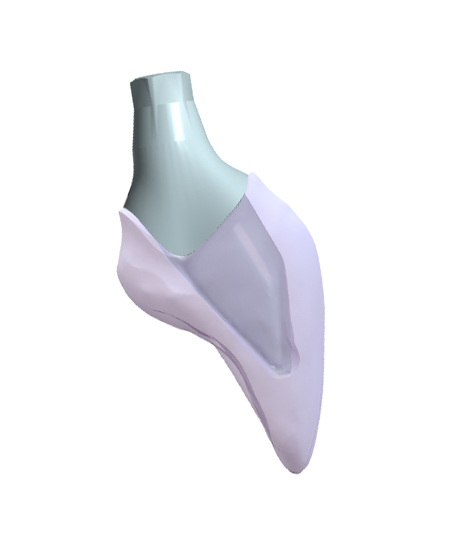
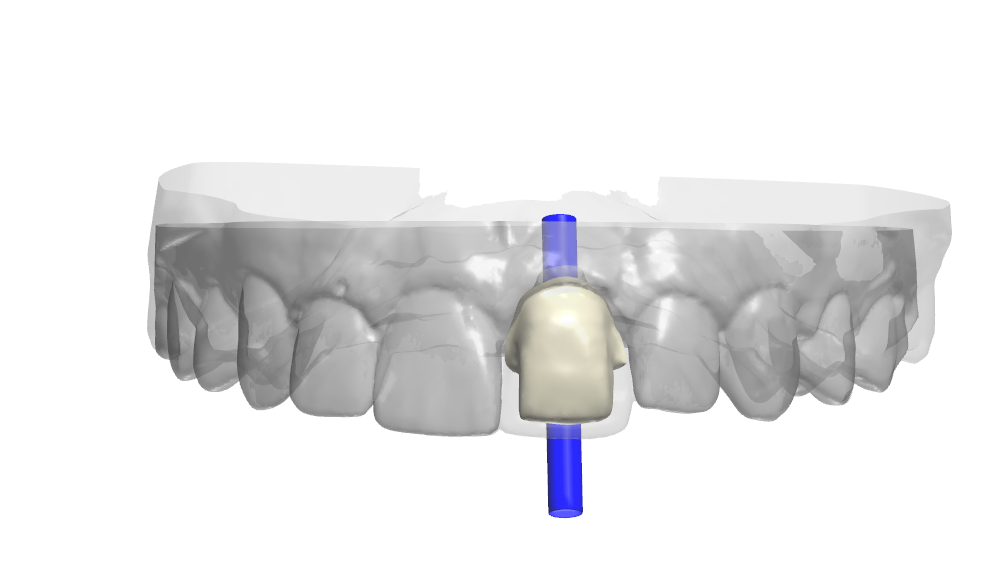
Prothèse transvissée sur pilier en titane sur mesure avant livraison (Figs. 25, 26).
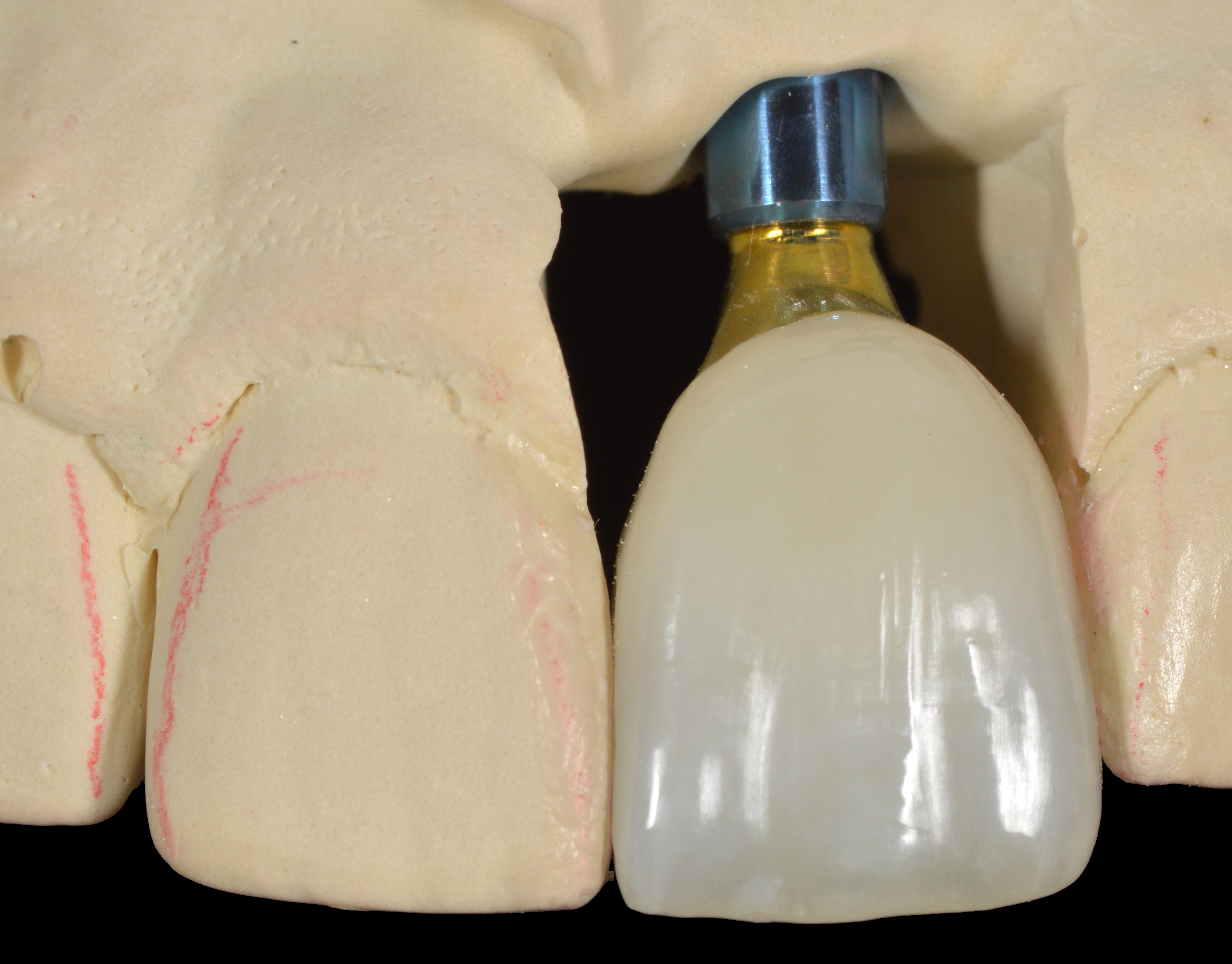
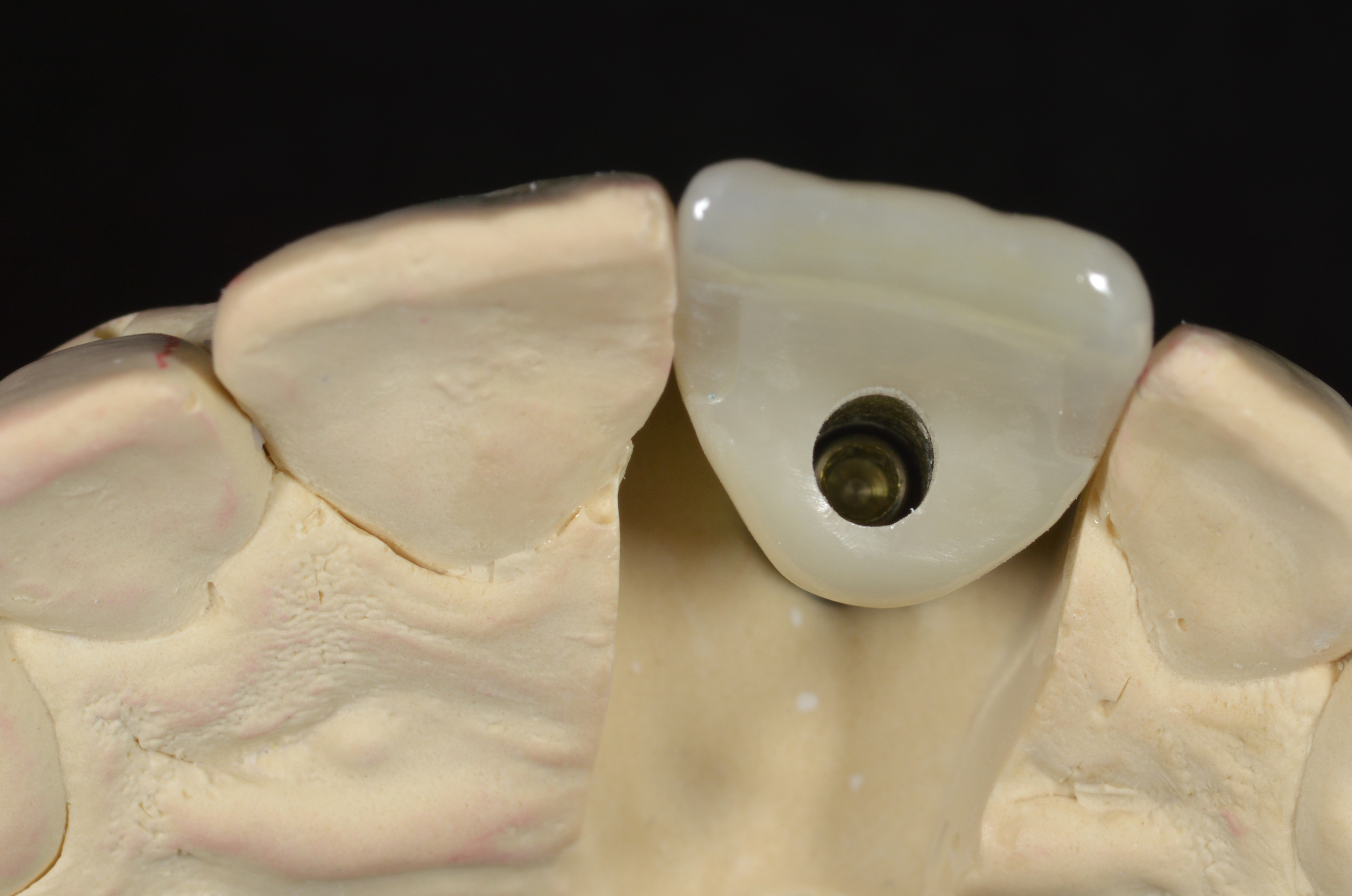
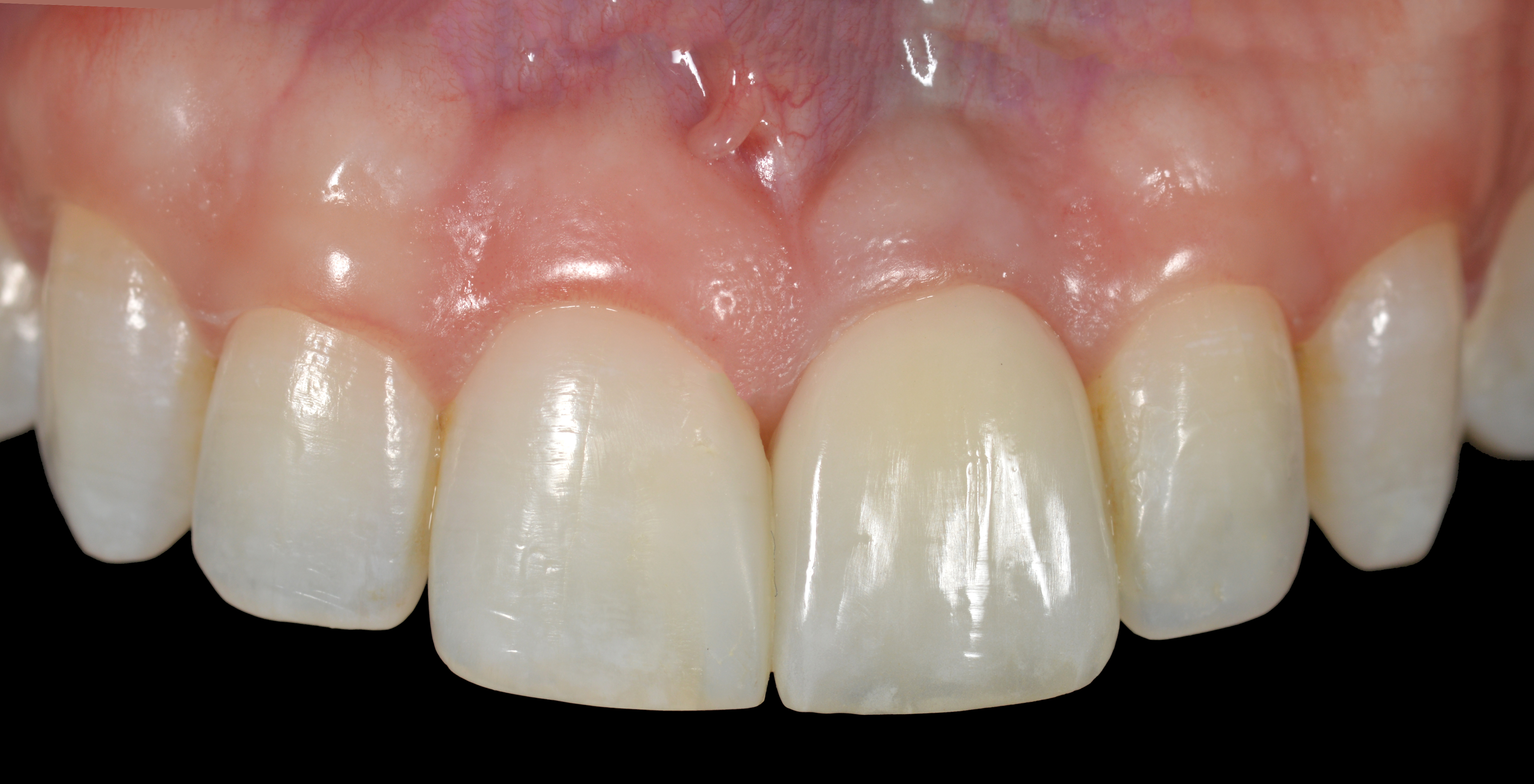
Prothèse finale lors de l’insertion (Fig. 27).
Une restauration directe a été ajoutée au bord incisif de la dent 22 pour augmenter sa longueur afin d’équilibrer la position du bord incisif avec le côté controlatéral (Fig. 28).
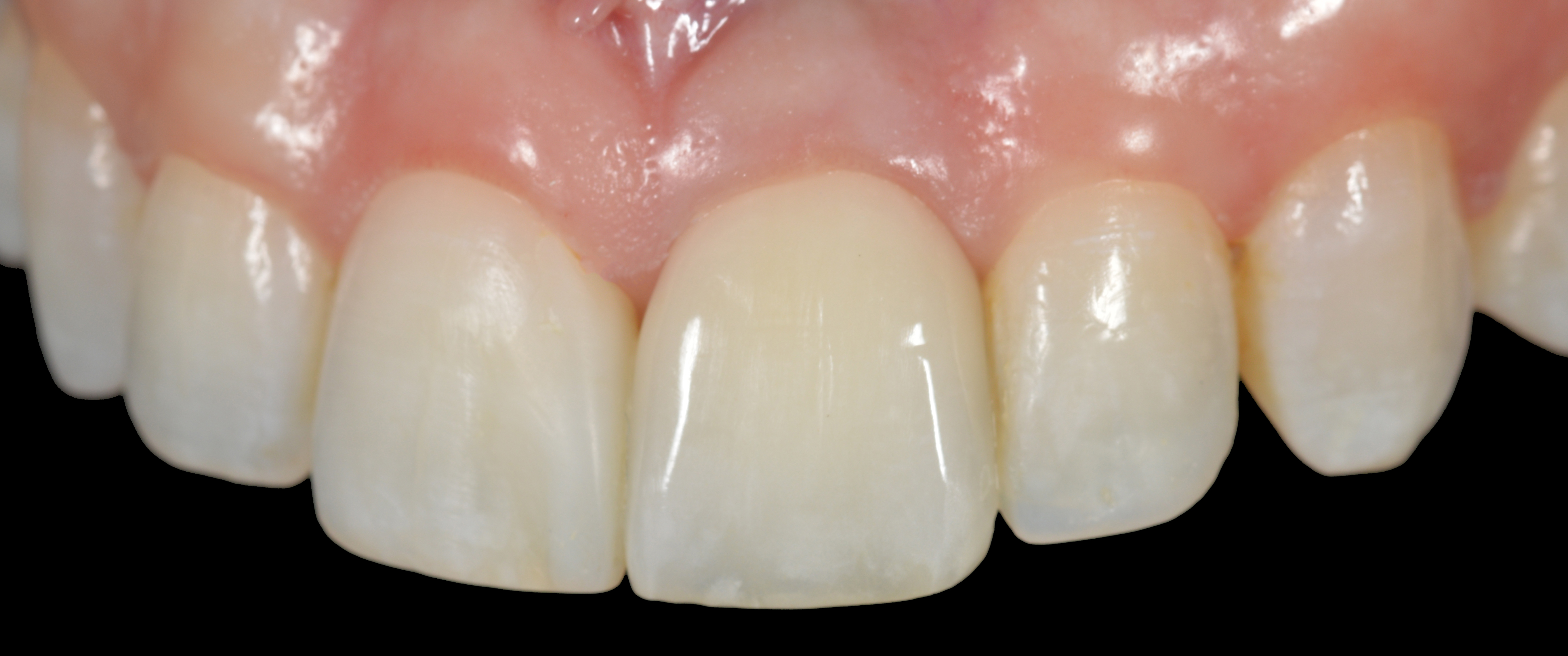
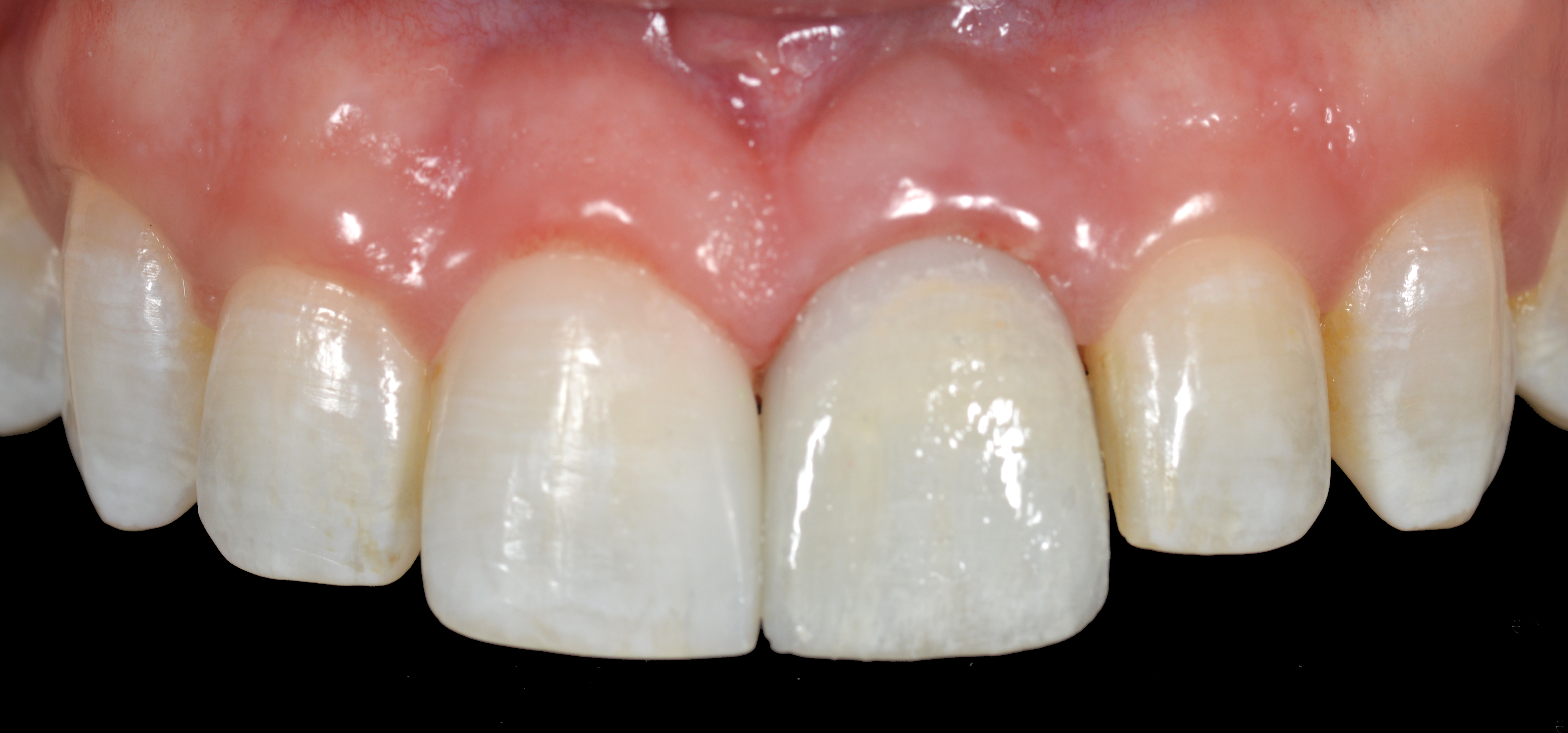
Les restaurations directes et indirectes se fondent parfaitement dans l’intégration esthétique du sourire du patient (Fig. 29).
Les radiographies périapicales et CBCT finales montrent une ostéointégration ainsi qu’un bon volume osseux autour du col de l’implant pour assurer une stabilité biologique et esthétique à long terme (Figs. 30, 31).