Les sites de prélèvements des greffons intra oraux sont principalement à la mandibule dans la région symphysaire, le ramus et la branche horizontale de la mandibule (ou ligne oblique externe). Ils ont la même origine embryologique de type membraneuse que le site receveur.
Le bloc osseux corticospongieux assure par sa nature corticale une résistance mécanique tandis que sa nature spongieuse (riche en ostéoblastes et précurseurs d’ostéoblastes) lui confère son potentiel ostéogénique, ostéoinducteur et ostéoconducteur . Ce prélèvement reste gold standard en chirurgie pré implantaire. Les complications de cette technique sont liées aux risques de lésions anatomiques, l’accès ainsi que la gestion du site donneur et enfin l’insuffisance du prélèvement 1. Avec le développement des chirurgies guidées implantaires et afin de sécuriser son geste en retranscrivant cliniquement la planification, nous allons voir au travers de cette article l’intérêt d’un guide en chirurgie pré implantaire pour un prélèvement ramique.
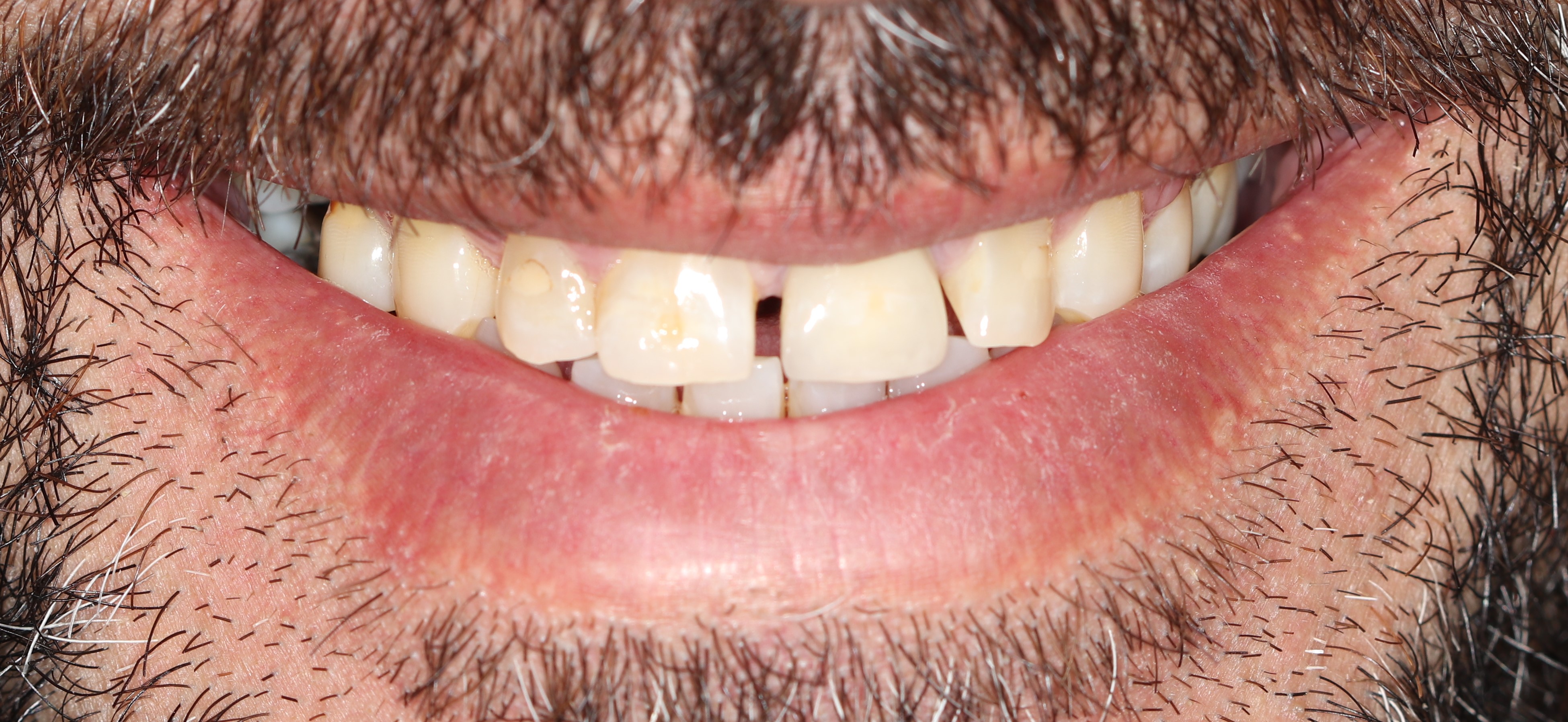
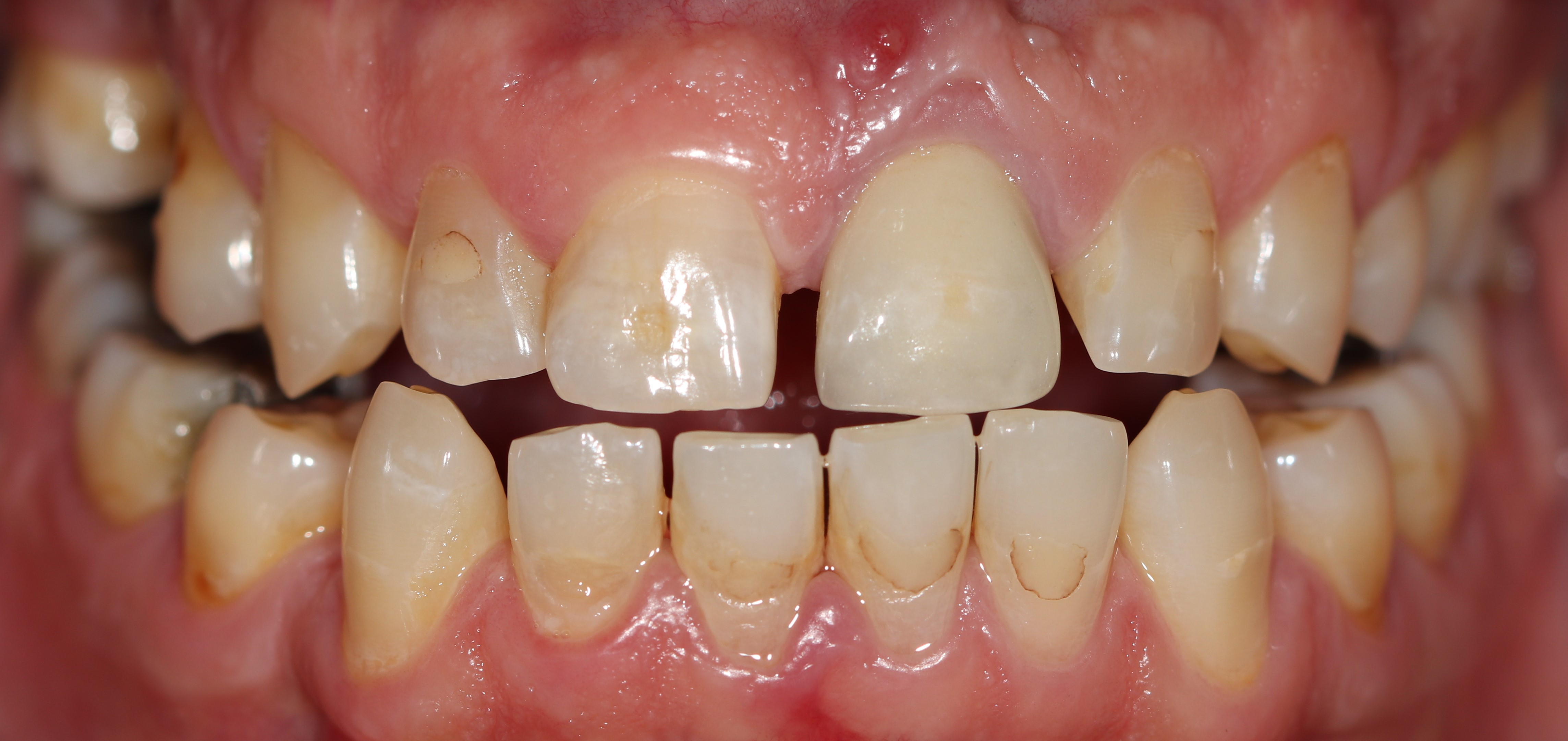
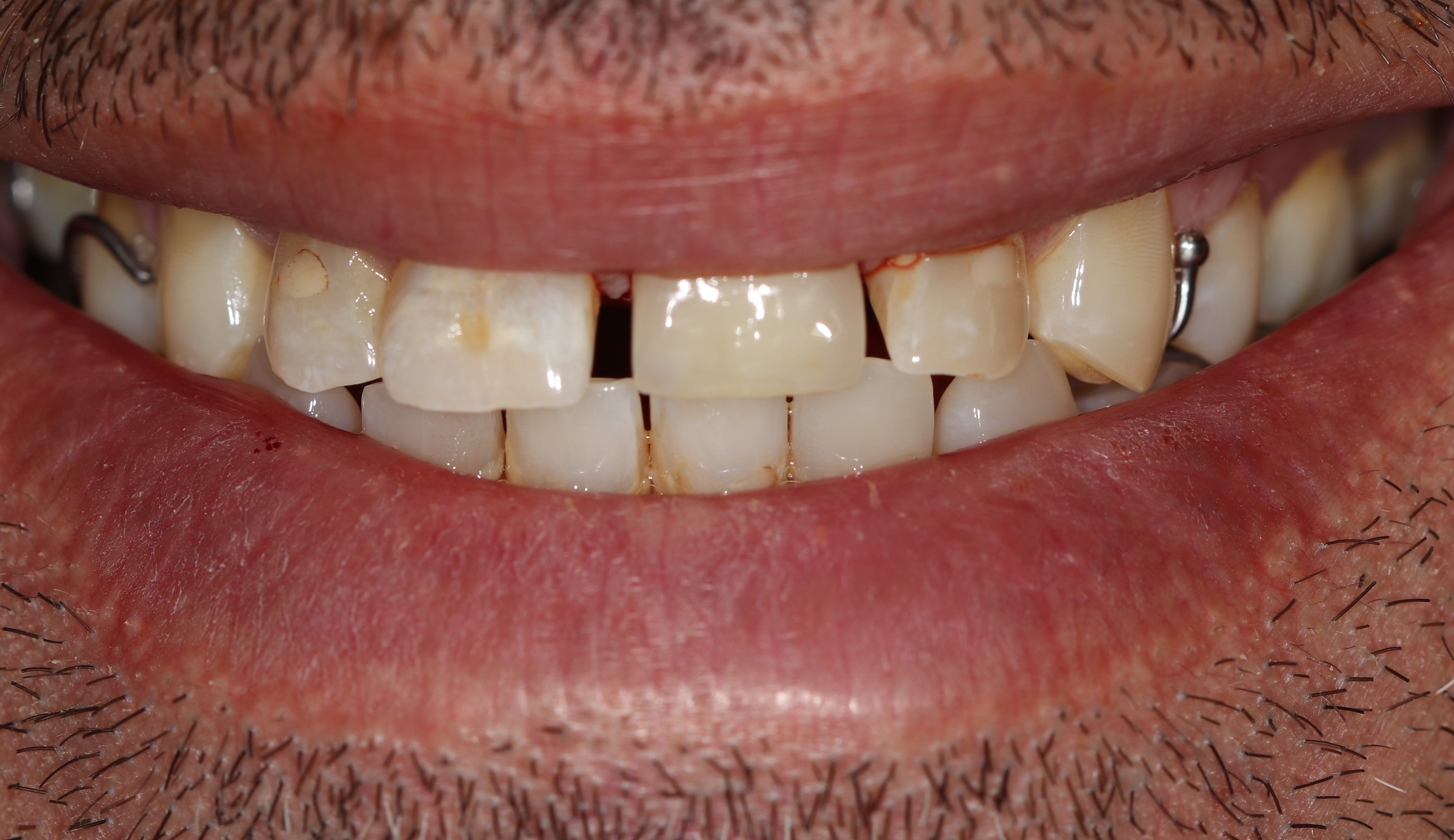
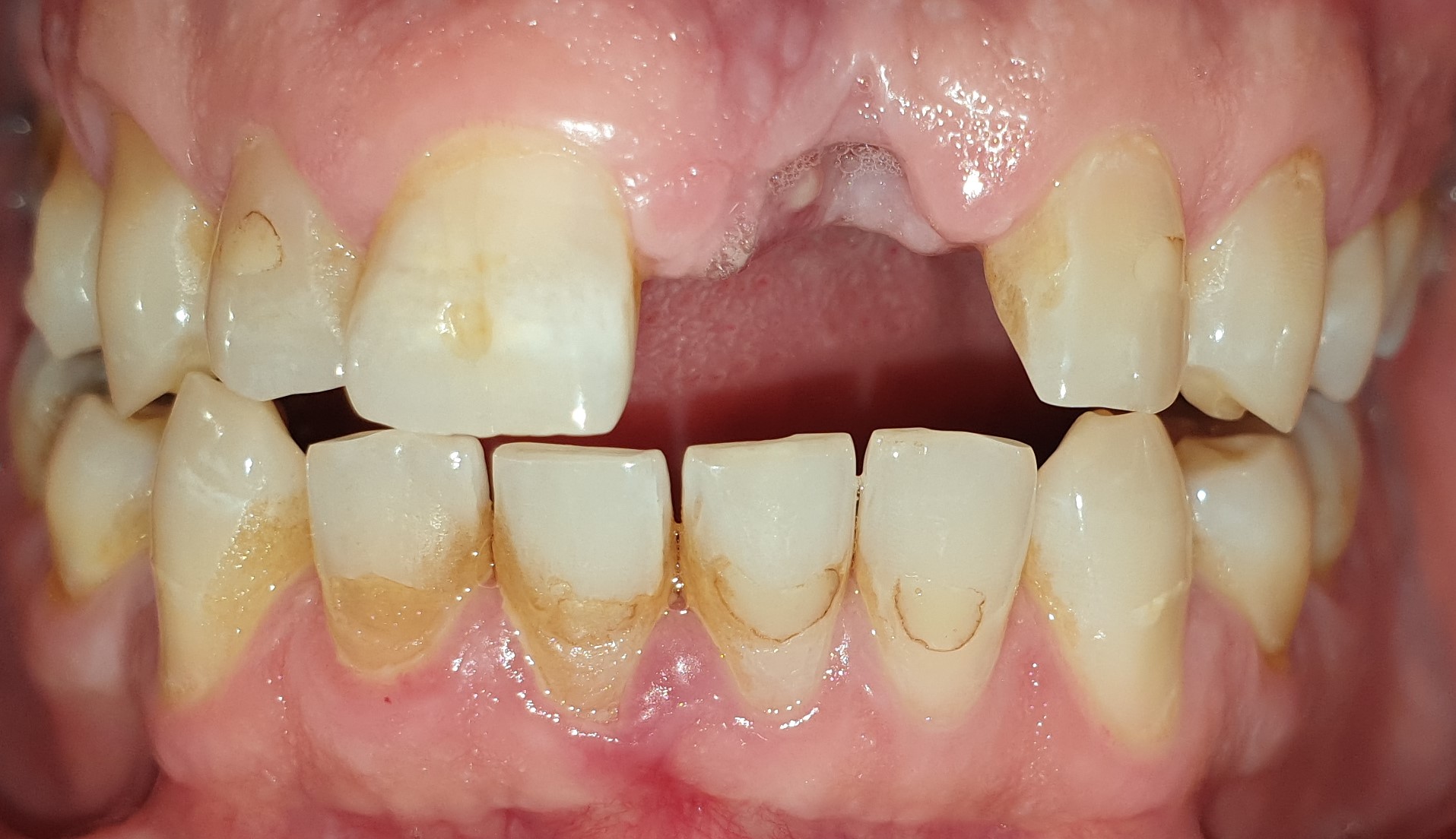
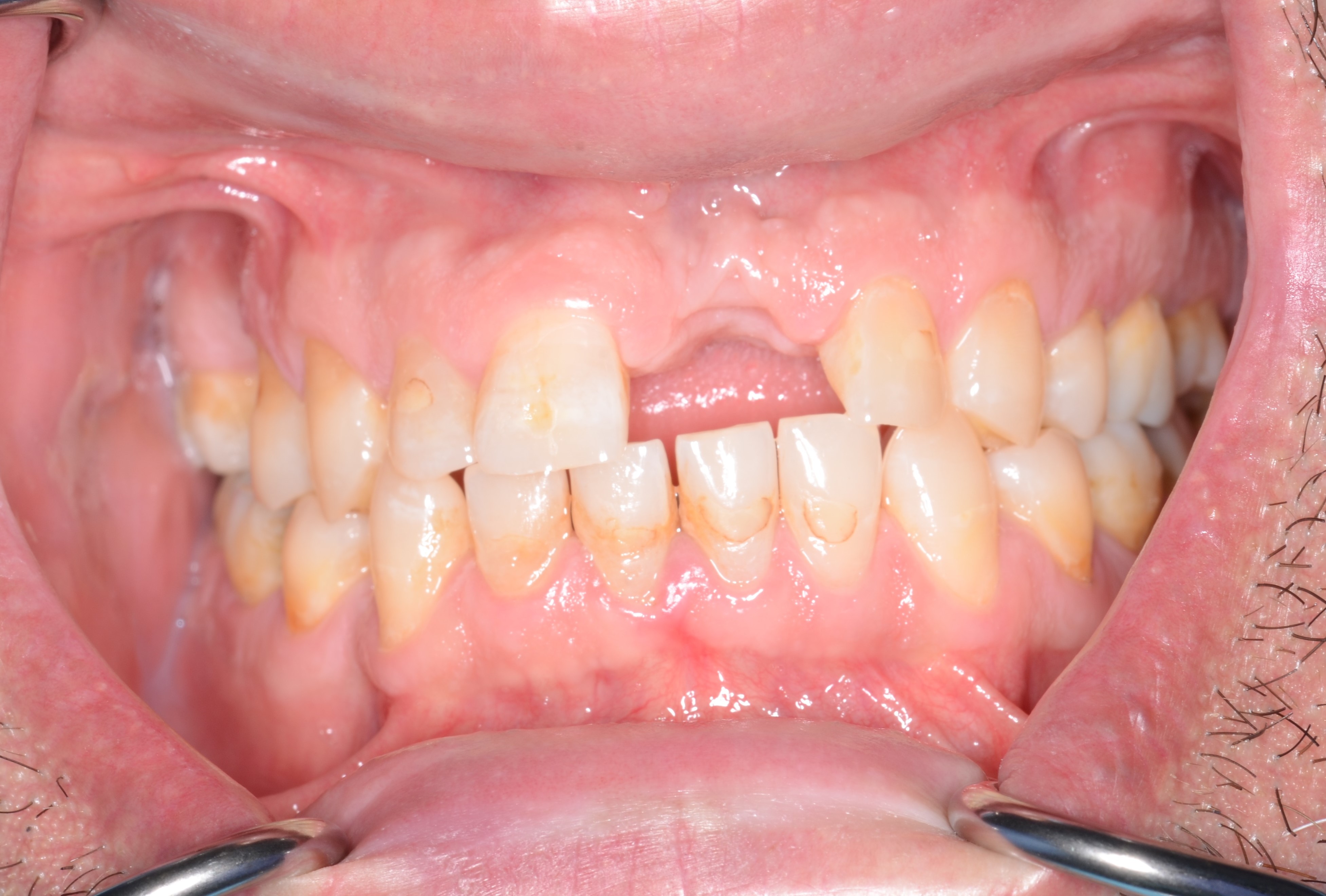
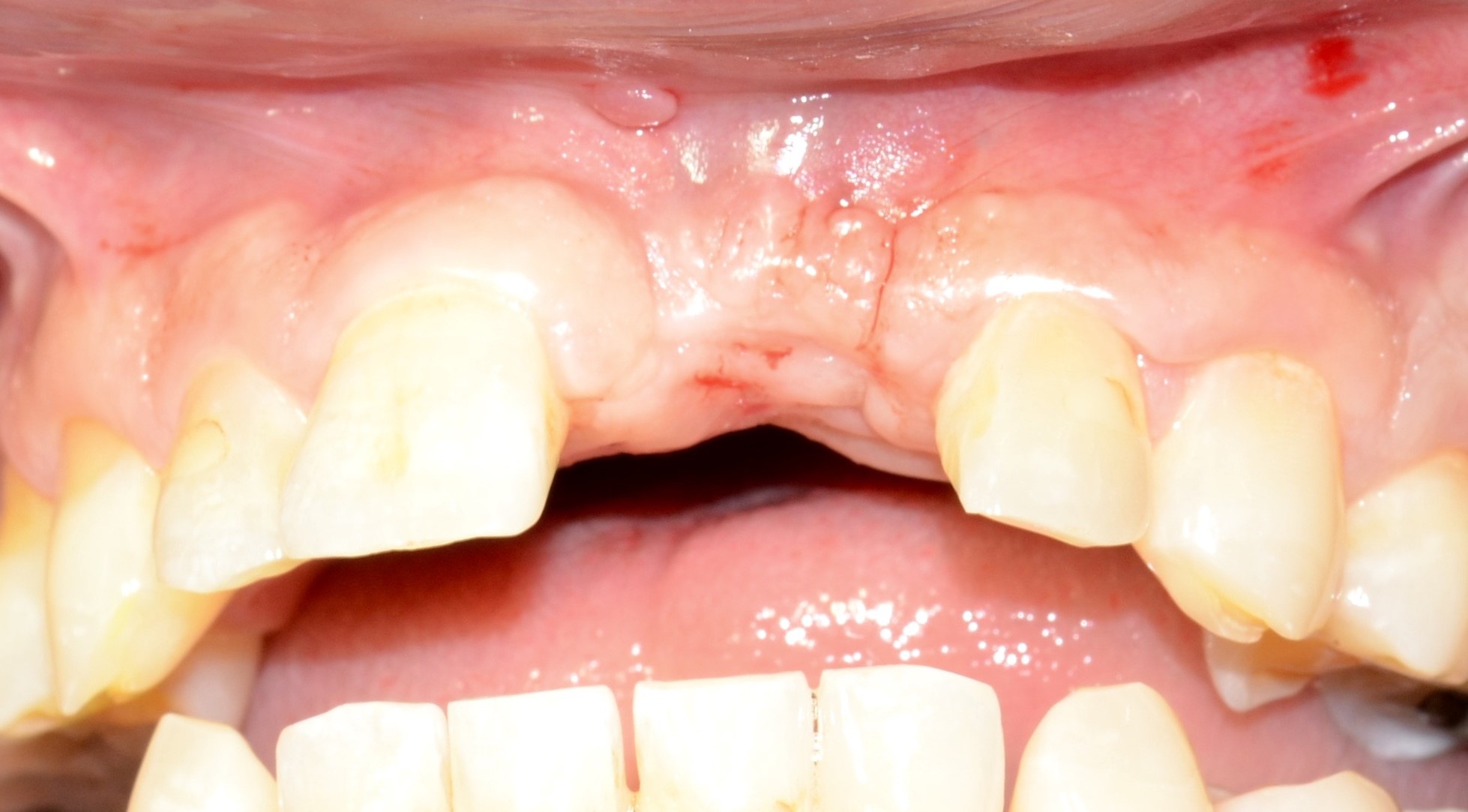
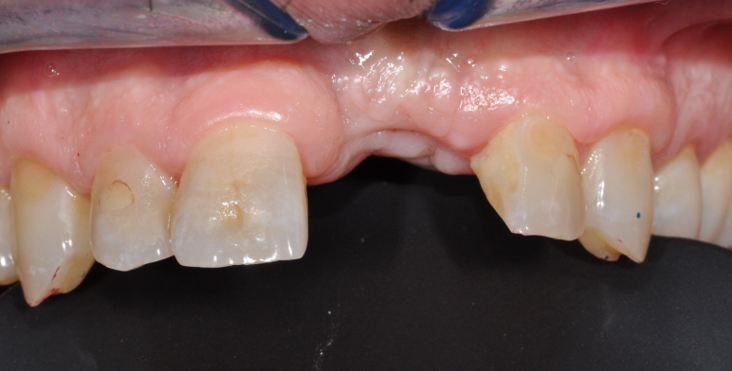
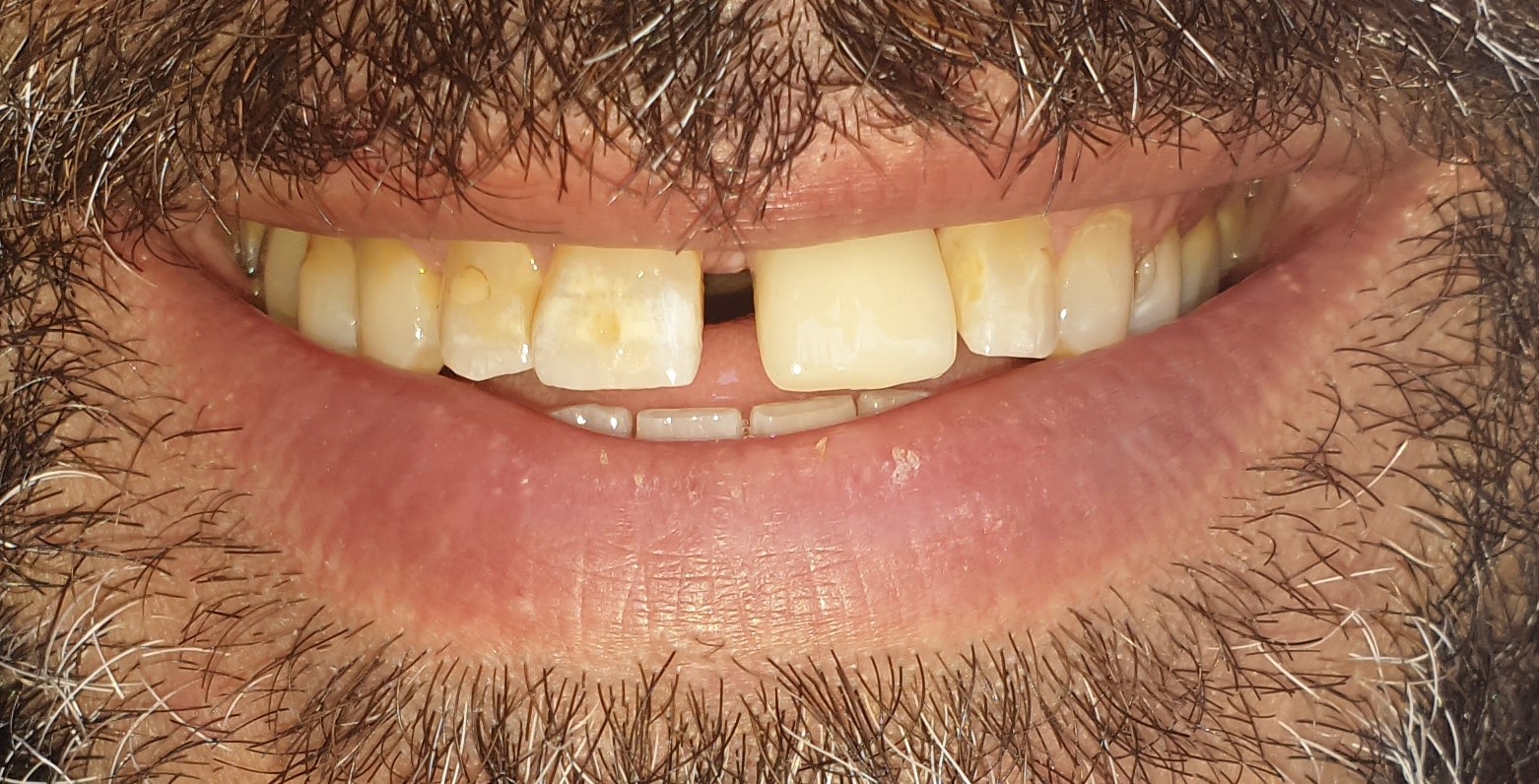
Il s’agit d’un patient de 45 ans (ASA I) adressé pour un abcès chronique sur 21 couronnée ayant déjà eu une résection apicale en 2011. A l’examen clinique et radiologique, nous pouvons noter une absence de mobilité de la 21, une récession gingivale de type I de Cairo et la présence de diastèmes (Fig. 1 a à c).
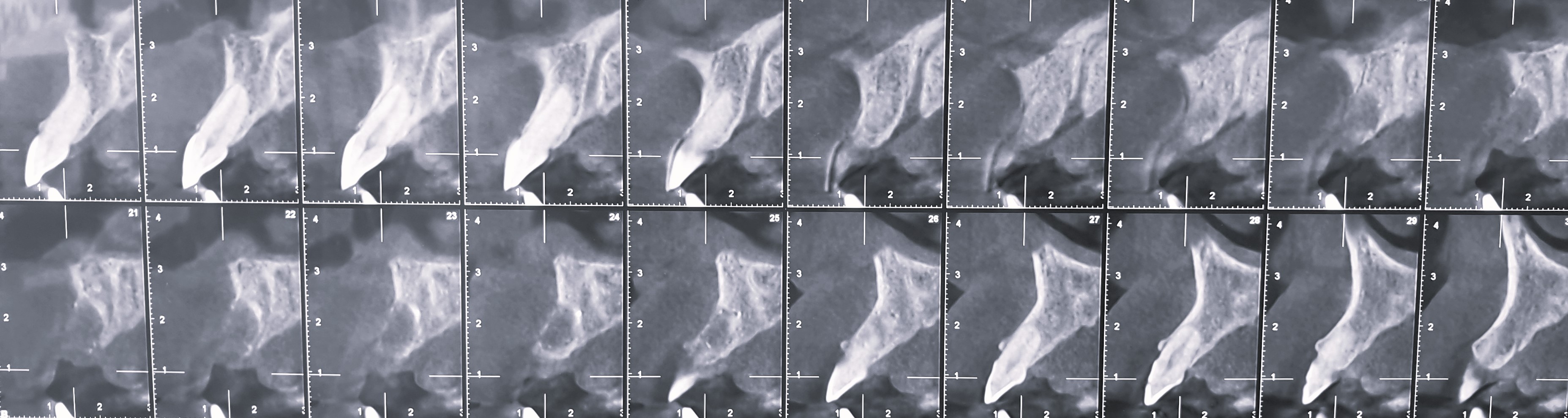
Figures 1a à 1c : situation initialeLe CBCT montre une image radio claire à l’apex de 21 avec perte de la corticale vestibulaire (Fig. 2).
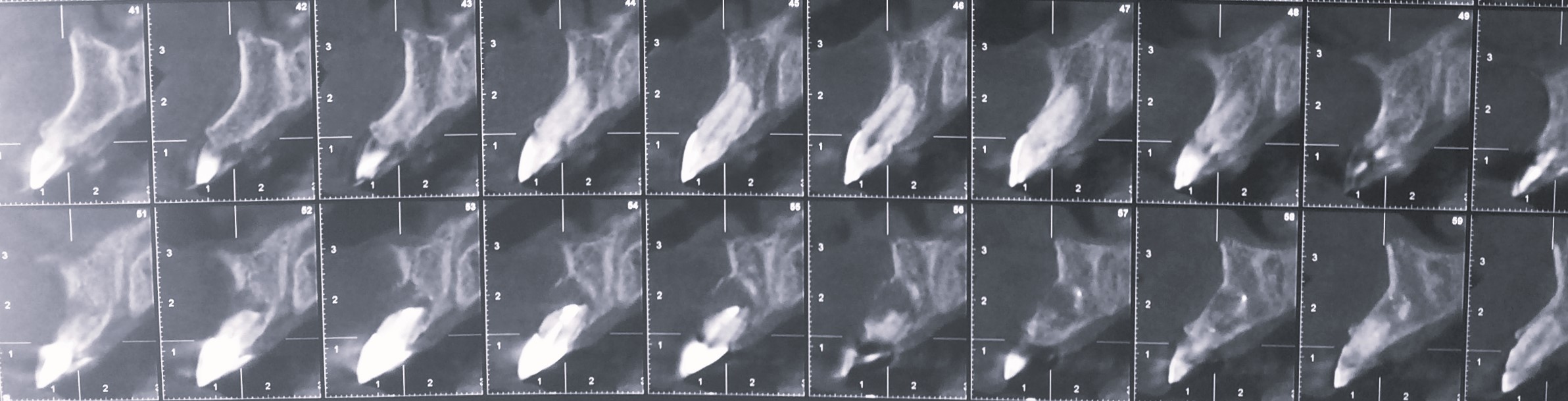
Figure 2 : cone beam initial avec une image radio claire à l’apex de la 21 couronnée avec perte de la corticale vestibulaire
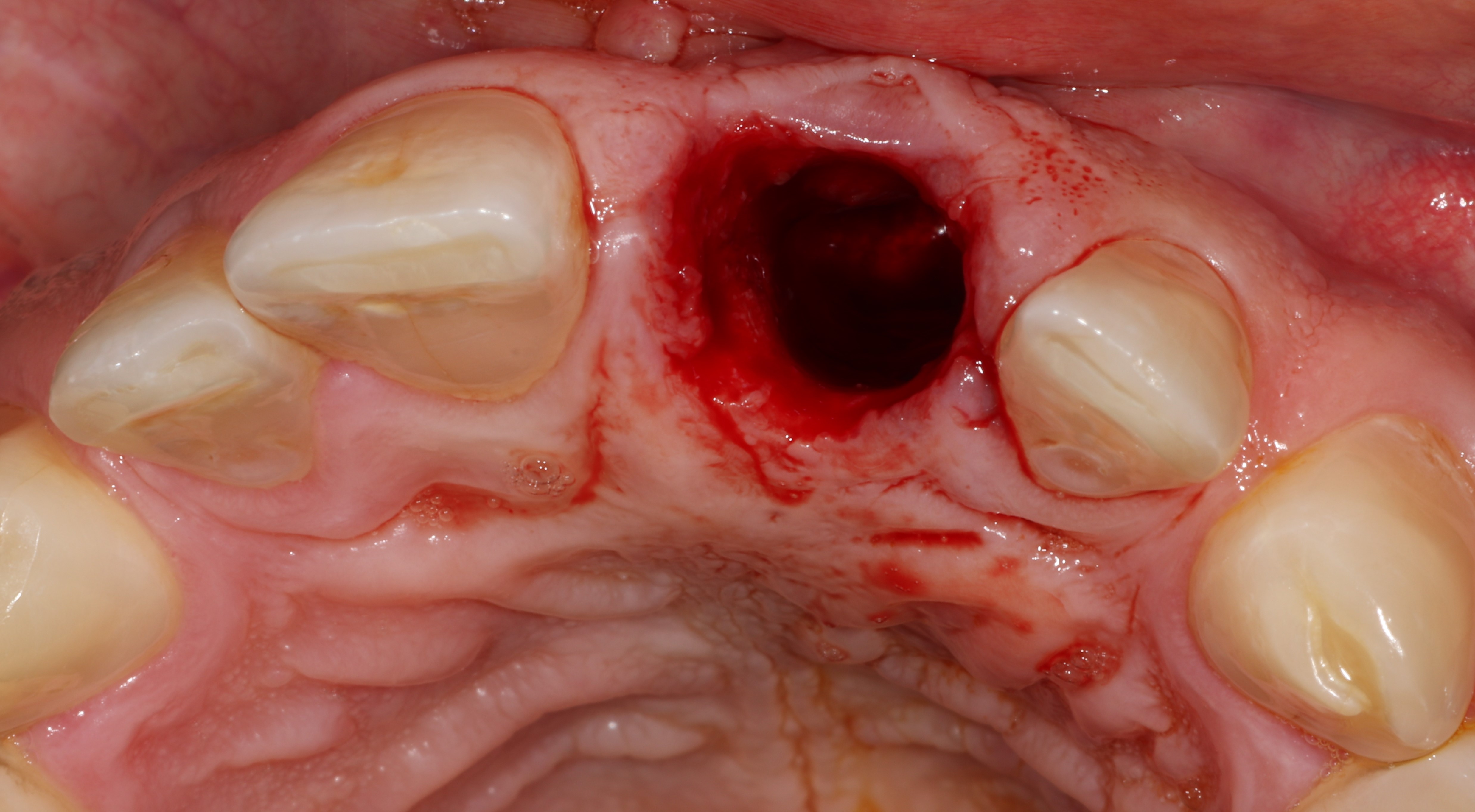
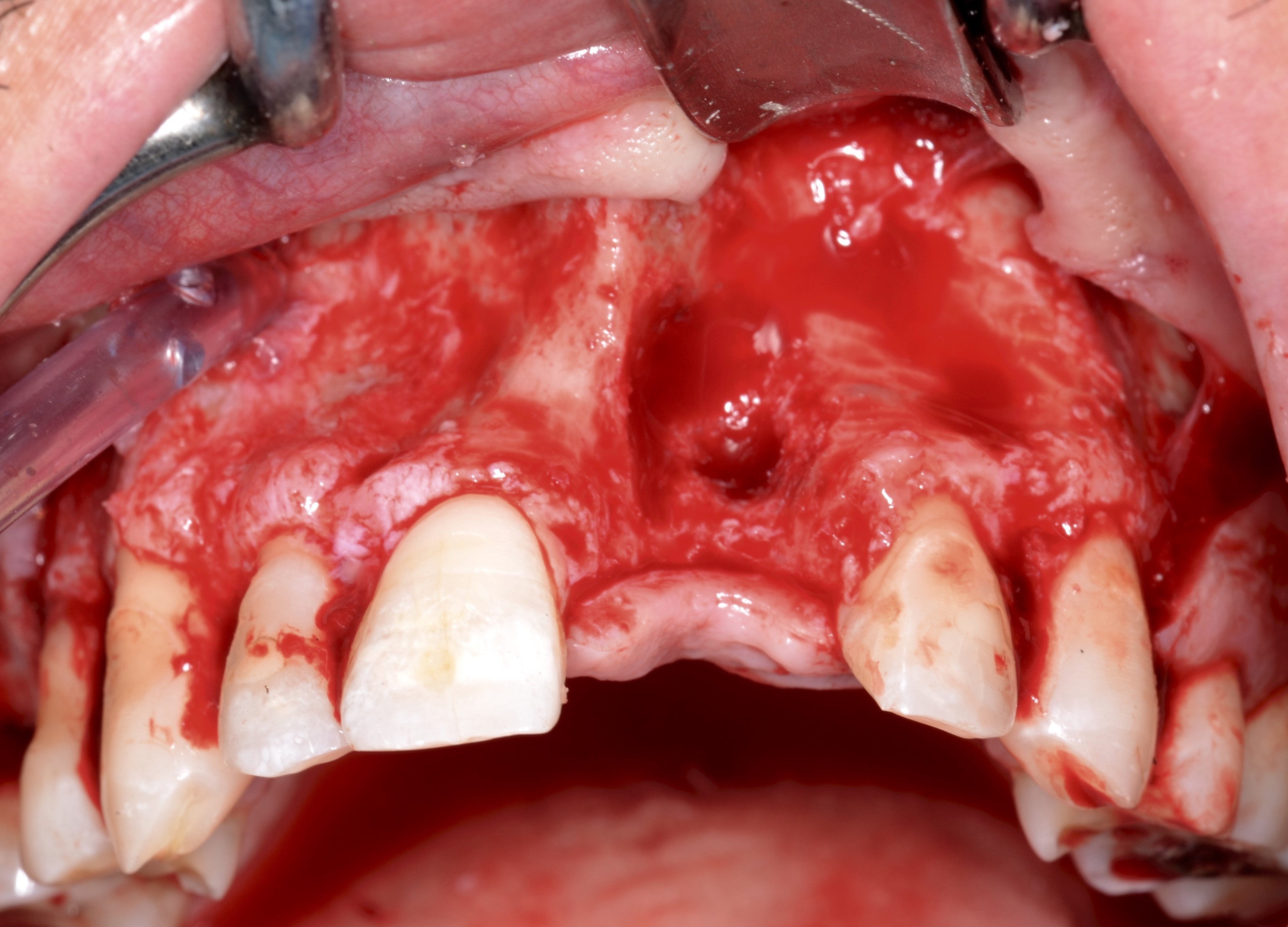
On relève également l’absence de la dent n°16 depuis plusieurs années. L’indication d’avulsion de la 21 est posée, associée au curetage du kyste inflammatoire péri apical et mise en place d’un appareil transitoire (Fig. 3 et 4). La réévaluation de la cicatrisation est faite à 4 mois.
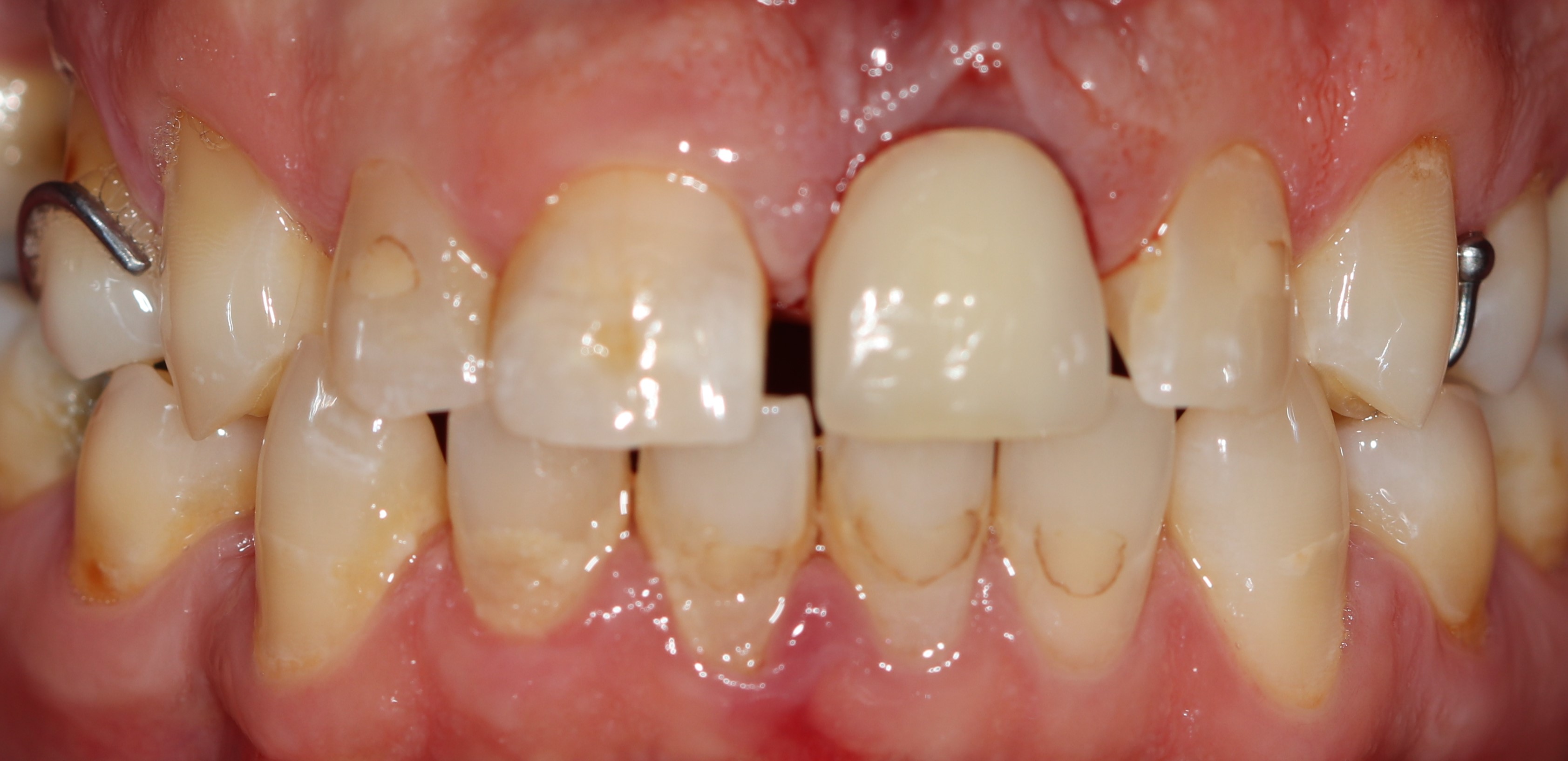
La phase de diagnostic comprend un examen clinique et une imagerie en 3D (Cone Beam). Il persiste un bandeau de gencive adhérente malgré une perte verticale de tissu mou (Fig. 5 a et b).
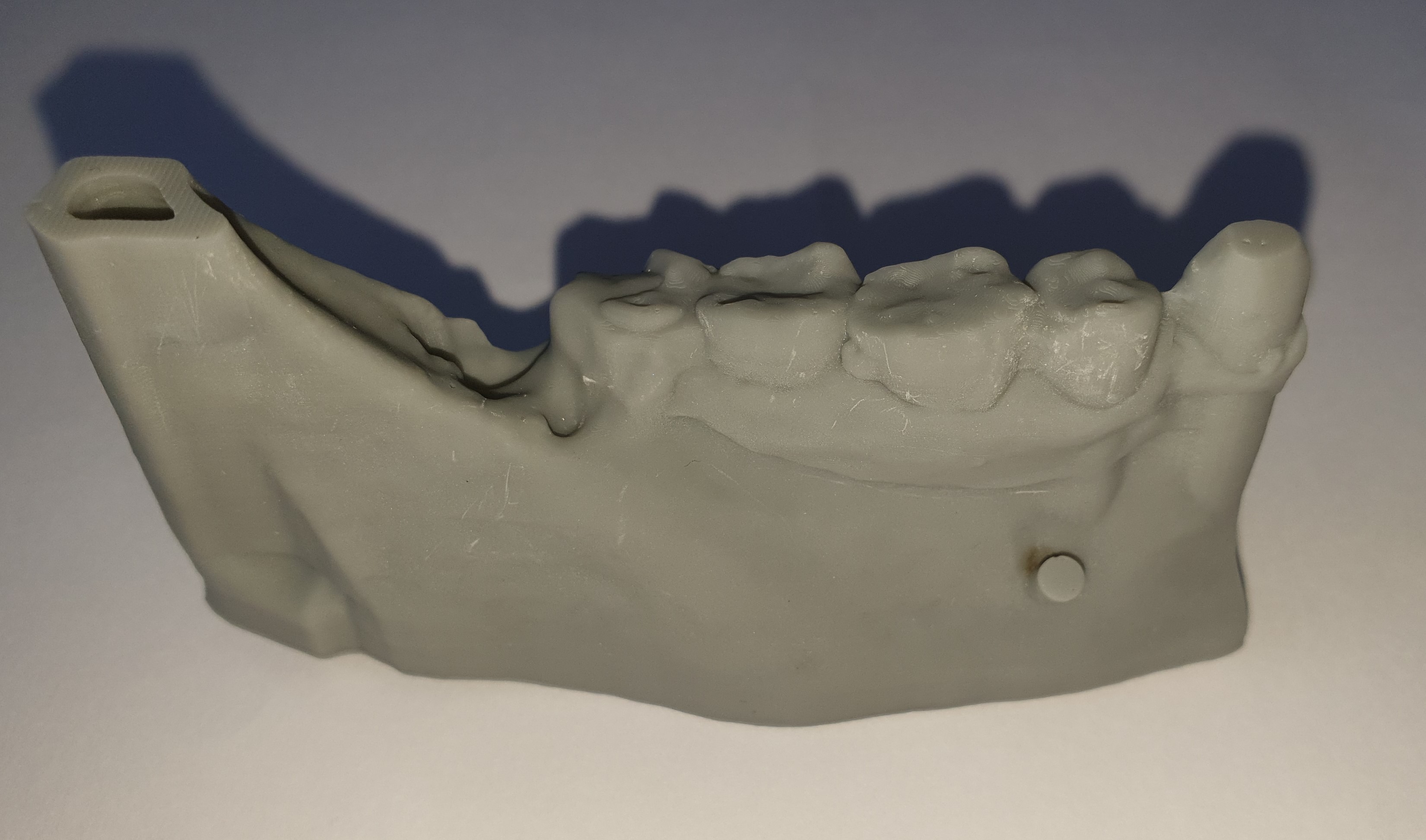
Le patient présente une atrophie osseuse segmentaire transversale et une perte verticale importante (Cawood V) (2) visible à la radio (Fig. 6). La reconstruction se fera par un coffrage en utilisant un prélèvement osseux retro molaire. L’objectif étant de retrouver un couloir osseux compatible avec une réhabilitation implantaire transvissée sans compensation prothétique (sans fausse gencive). Nous décidons de poser un implant sur 16 et de réaliser une greffe osseuse sur 21 avec un prélèvement osseux guidé du ramus à l’aide d’un guide chirurgical (voir tableau 1) selon la technique de « Safecut »(3) décrite par Lucas De Stavola.
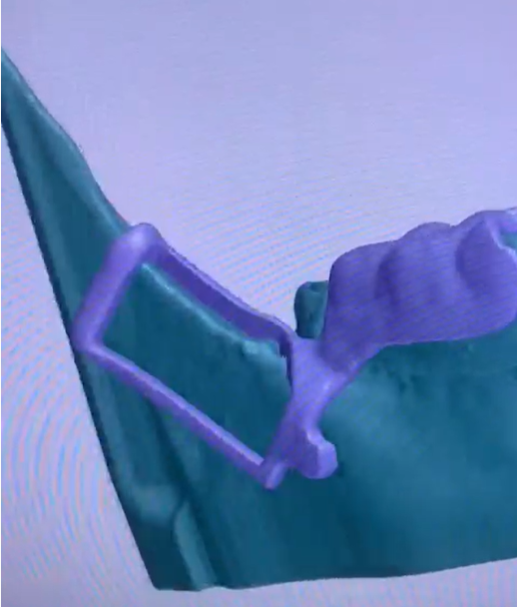
La phase de planification du prélèvement et la simulation du futur guide se font en matchant les fichiers DICOM et STL (Fig. 7).
La littérature nous indique que les limites du prélèvement ramique sont liées aux éléments anatomiques (canal mandibulaire et racines des dents adjacentes) ainsi qu’à la quantité d’os disponible (4) (Fig. 8).
Le manque de visibilité ainsi que la difficulté de contrôle lors de réalisation des corticotomies peuvent entrainer des complications pendant l’intervention. La confection du guide permet de prélever un bloc osseux de la taille nécessaire tout en évitant les éléments anatomique (5). Il est important de veiller à certains points clés.
Respect des distances de sécurité (lors du prélèvement / mise en place des vis de stabilisation du guide), l’absence de contre dépouille, volume d’os nécessaire pour notre greffe ainsi qu’au type d’appui du guide.
Ce travail est planifié en amont permettant de sécuriser notre prélèvement. Nous avons choisi de réalisé un guide stéréolitographique à appui dentaire afin d’obtenir une meilleure stabilité (Figs. 9a à e).
Tableau 1: avantages et inconvénients du prélèvement :
L’intervention est réalisée sous anesthésie locale. Le premier temps opératoire est la préparation du site receveur (Fig. 10). L’incision commence en intra sulculaire de 17, crestale sur 16, puis intrasulculaire de 15
à 11, crestale sur 21 pour finir en intrasulculaire jusqu’à la 23. 2 incisions de décharge sont réalisées en distal de 17 et de 23. un lambeau de pleine épaisseur est levé, poursuivi aux élévateurs dans le plan périosté jusqu’à l’épine nasale antérieure.
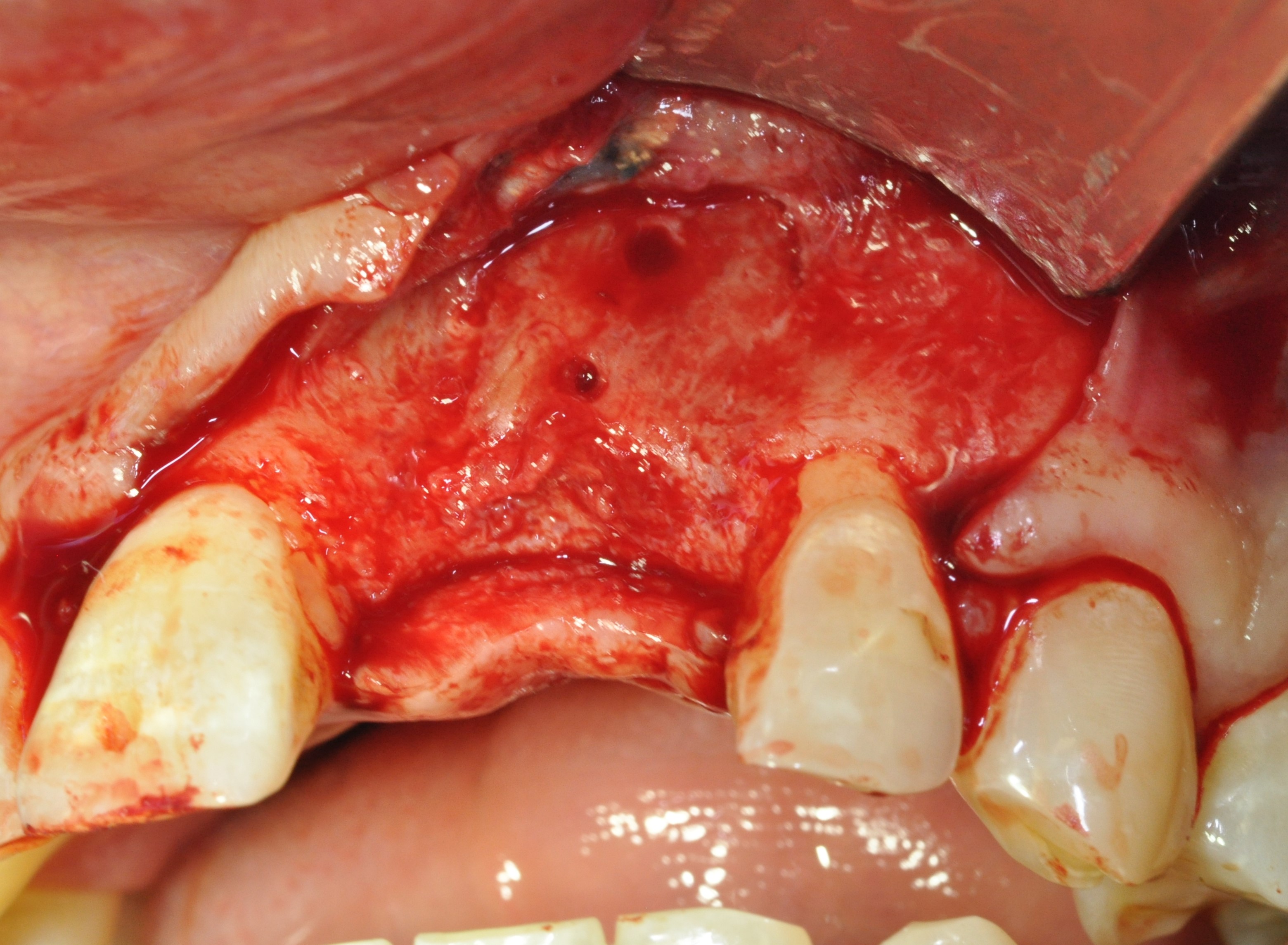
Le relâchement du lambeau se fait par une incision de demi-épaisseur dans le fond du vestibule afin de s’assurer de la laxité des tissus mous garant du recouvrement de notre greffe (Fig. 11). Le site est ensuite dépériosté à la fraise boule afin d’éliminer les tissus mous pouvant interférer avec la réussite de la greffe.
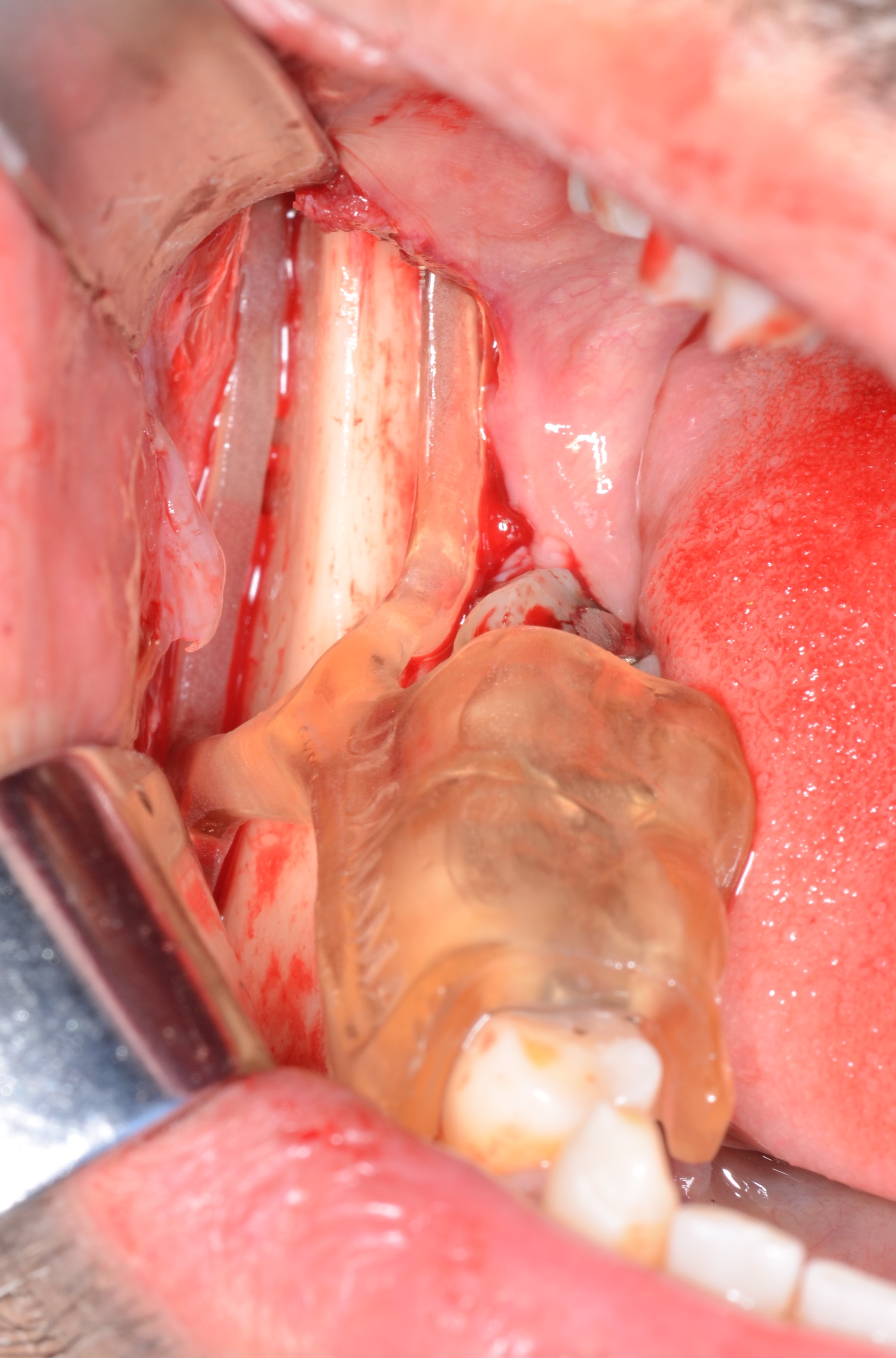
Le deuxième temps opératoire est le prélèvement rétro molaire à l’aide du guide chirurgical. Les dimensions du greffon ont déjà été mesurées lors de la réalisation du guide, ainsi que l’orientation des traits lors de la corticotomie. L’épaisseur et la longueur du greffon est assuré par la partie la plus coronaire du guide, délimitant la corticotomie longitudinale. Le parallélisme des 2 décharges est important à respecter pour cliver de manière précise et atraumatique le greffon. Les traits d’incisions correspondent à ceux d’une dent de sagesse incluse basse : incision vestibulaire basse de mésial de 45 à distal de 48, puis incision de décharge en distal de 48.
Nous complétons ces incisions par une incision intrasulculaire en lingual de 48 (Fig. 12). un lambeau large de pleine épaisseur est levé en lingual et en vestibulaire réclinant les muscles temporal et masseter afin d’exposer le site donneur.
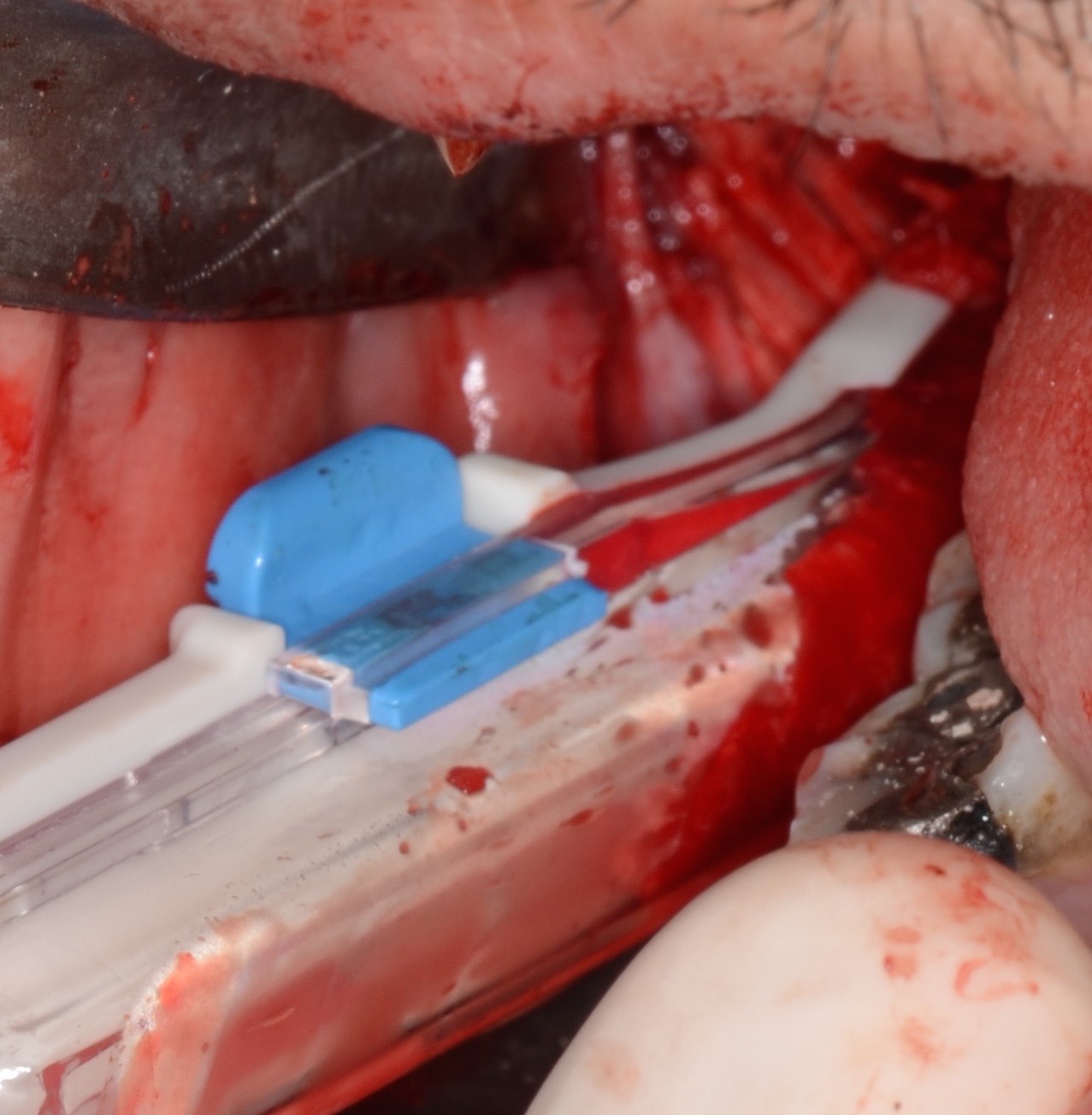
Le guide de prélèvement est essayé après avoir au préalable réalisé une décontamination à froid (tableau 2). A ce stade, il est primordial de s’assurer de la bonne insertion du guide à appui dentaire, de l’absence d’interférence avec les lambeaux (ce qui nécessite un décollement large) et d’une bonne stabilité (Vidéo 1 : positionnement du guide de prélèvement osseux).
Tableau 2 : cycle de décontamination à froid des guides chirurgicaux

L’appui dentaire étant suffisant, il n’a pas été nécessaire d’utiliser le forage de stabilisation (Fig. 13).
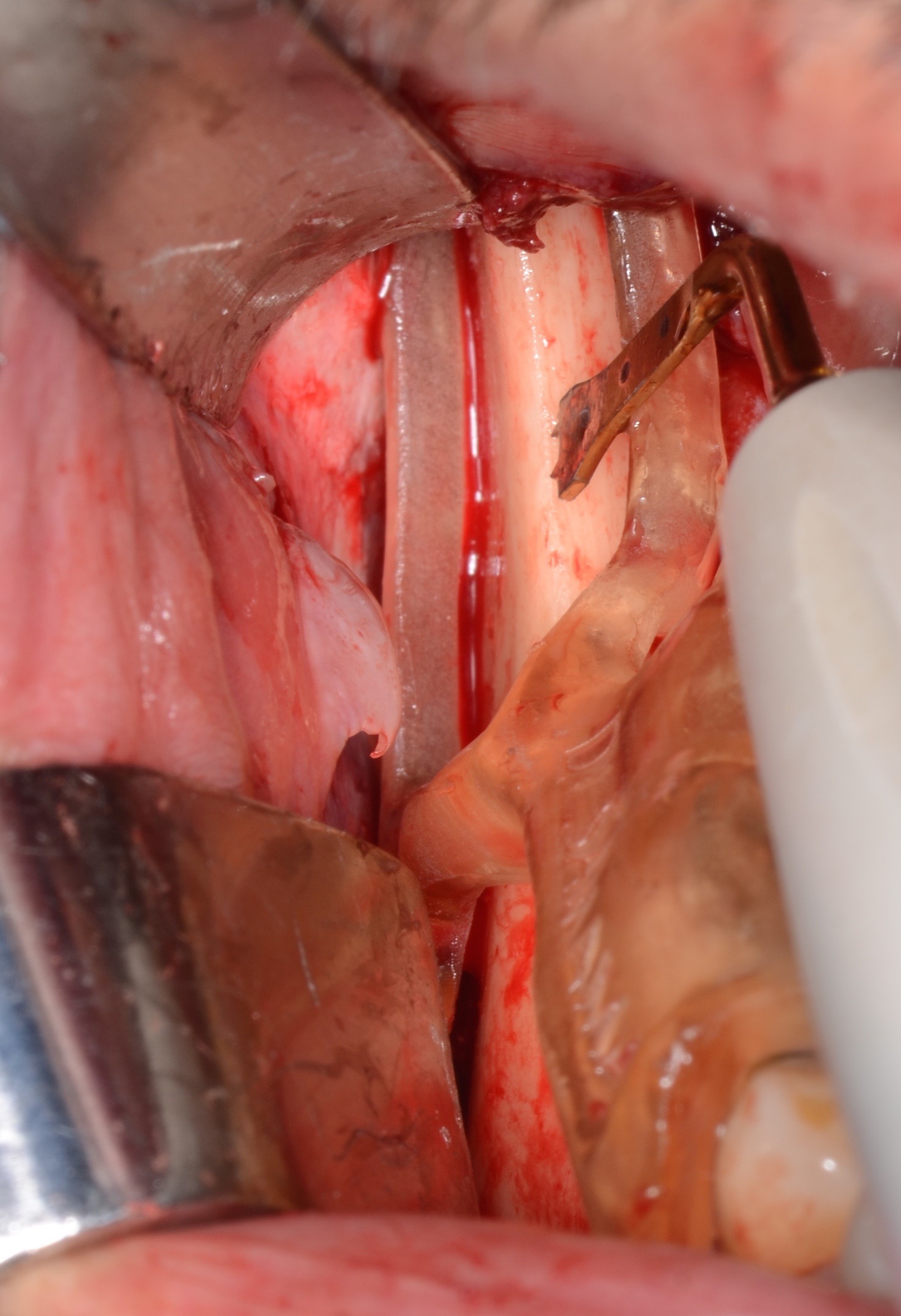
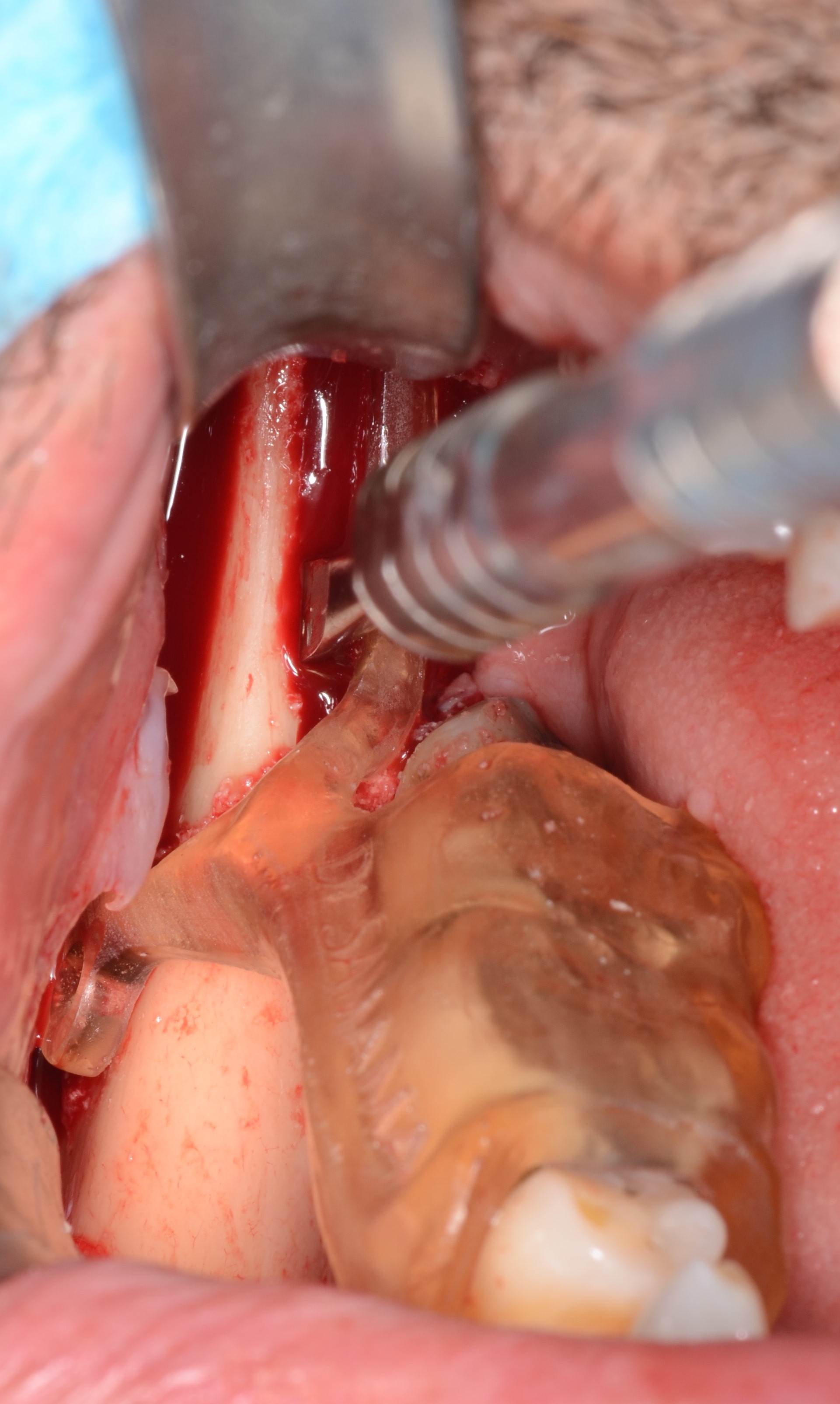
Figure 14 : les corticotomies sont réalisées au Piezotome en suivant la fenêtre osseuse délimitée par le guide.
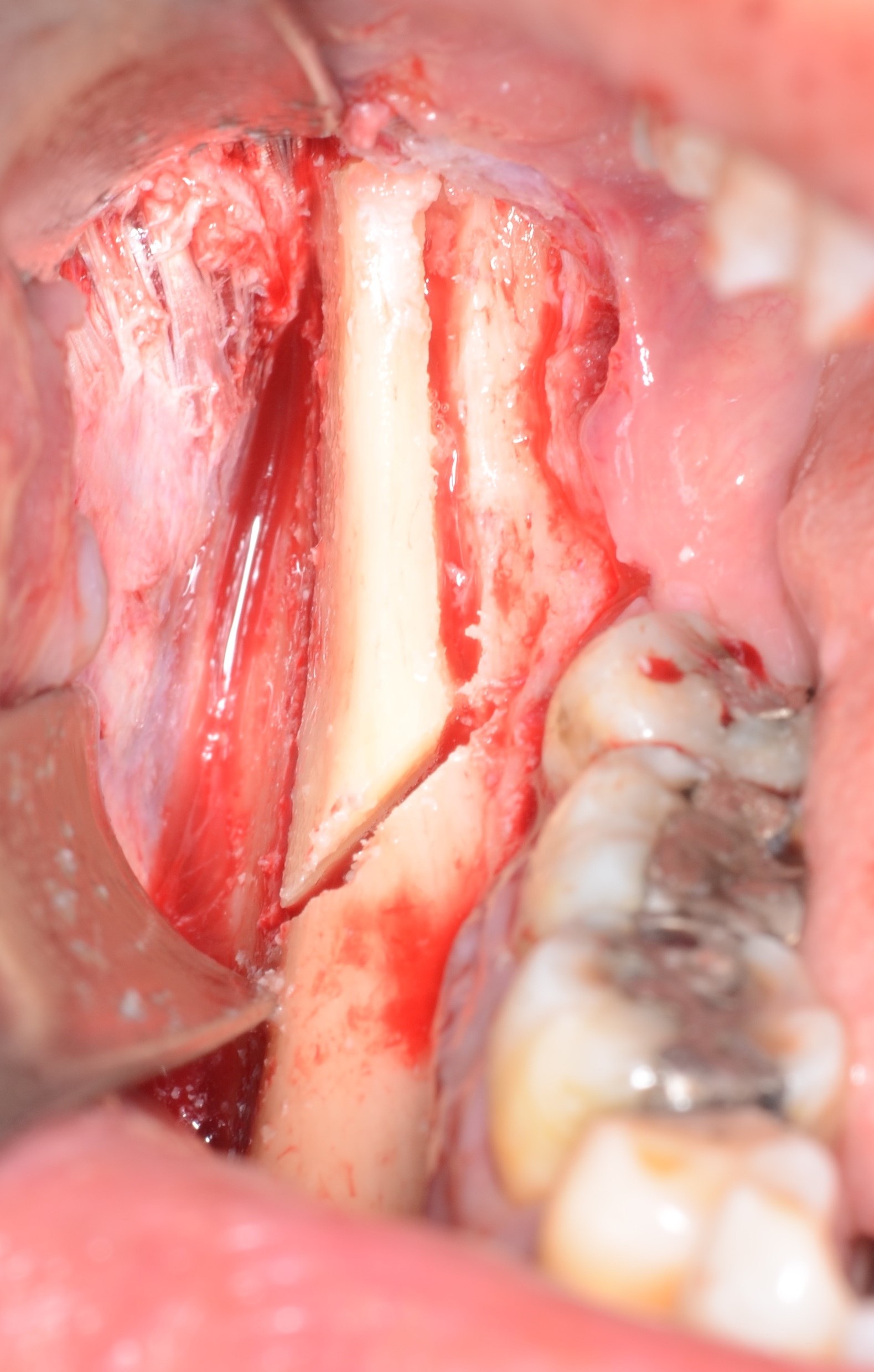
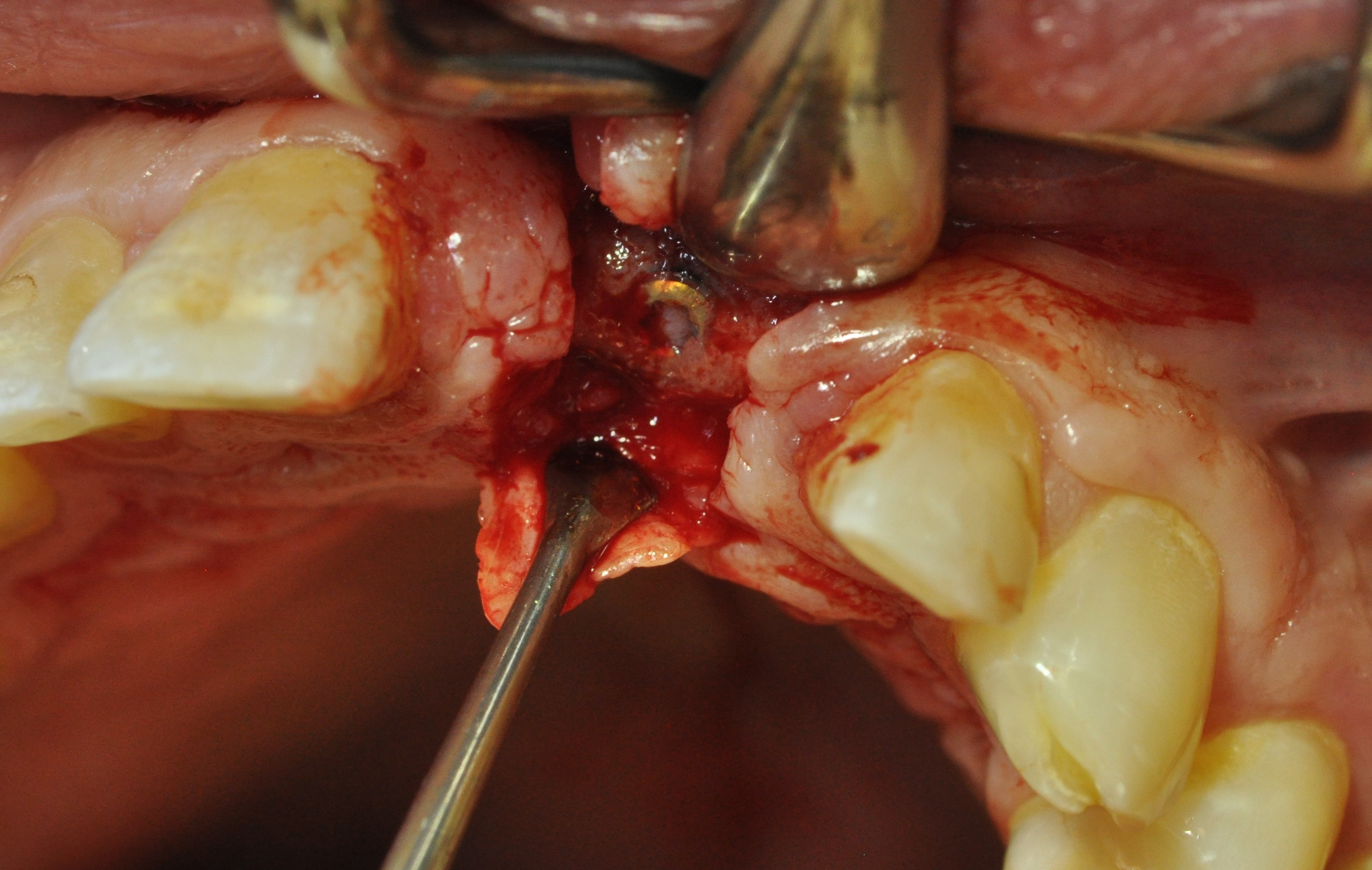
Les ostéotomies verticales et horizontales doivent se surcroiser afin de faciliter la luxation du bloc. une rugine est insérée entre le ramus et le greffon permettant son clivage de manière délicate (Fig. 15).
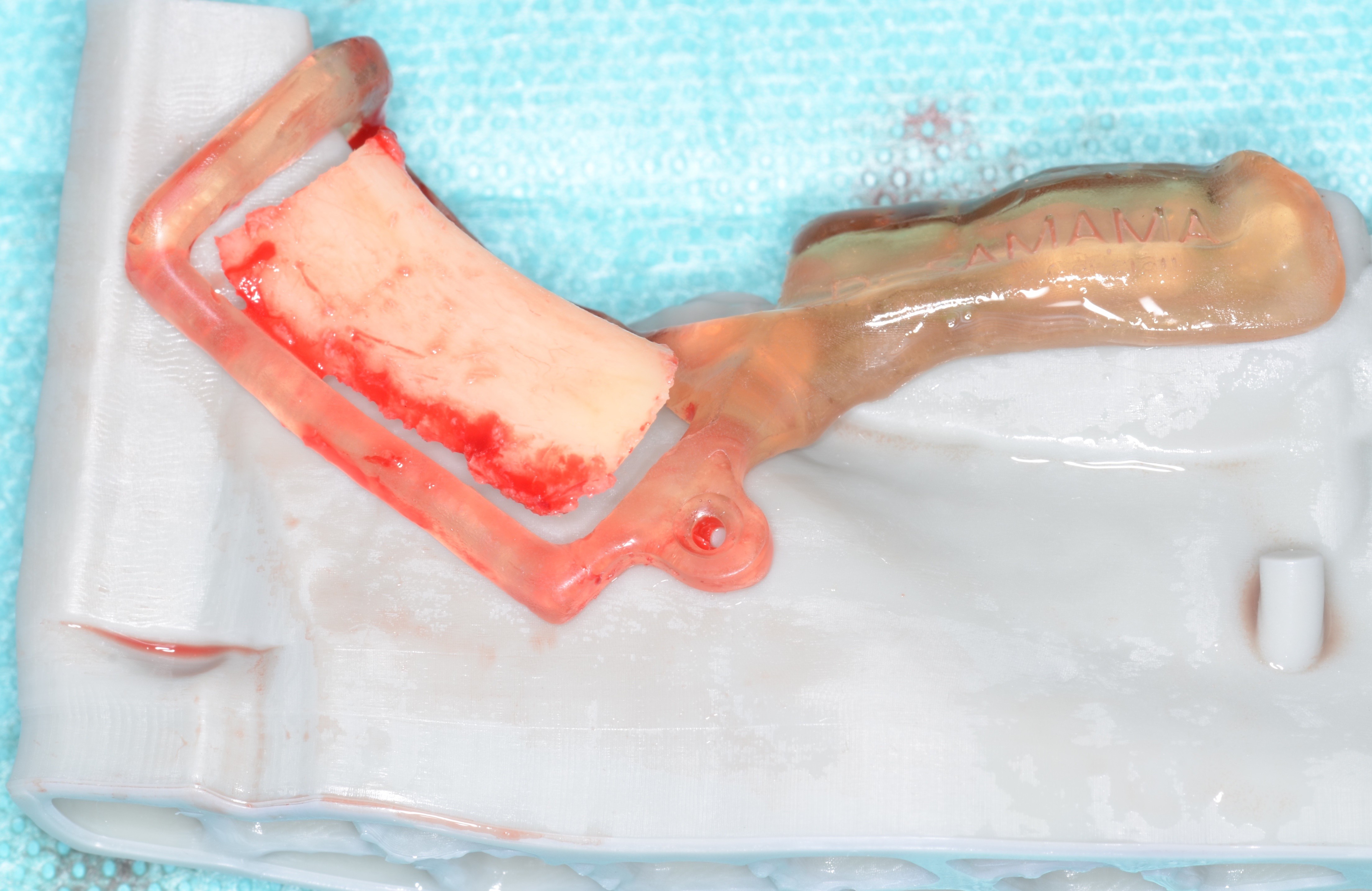
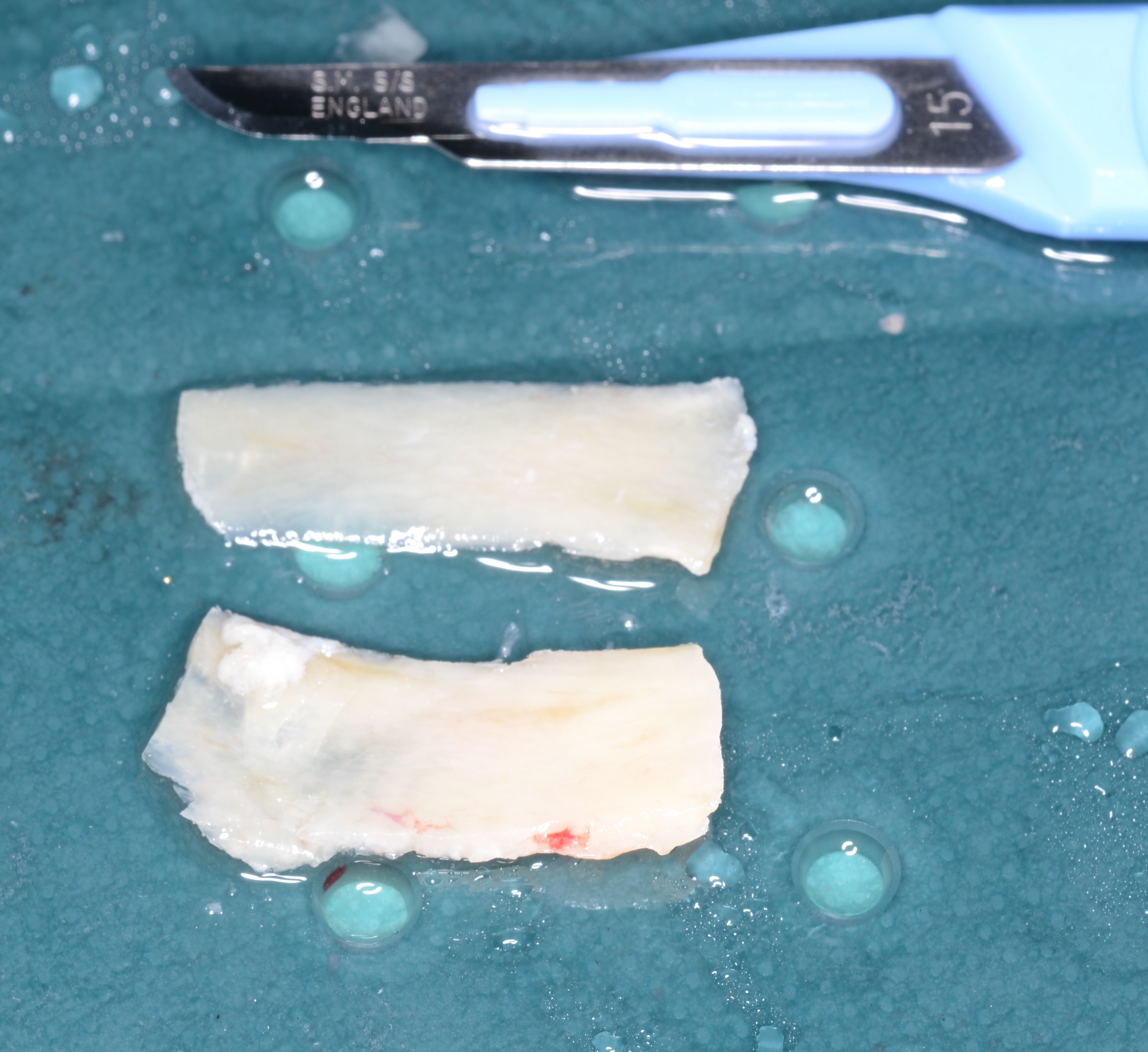
La dimension du greffon correspond bien à la planification réalisée en amont (Figs. 16 et 17).
La dernière étape de l’intervention est la réalisation de la greffe osseuse. Le greffon est d’abord dédoublé dans le sens longitudinalement à l’aide d’un disque diamanté après avoir été au préalablement affiné au SafeScraper (Meta) permettant de récupérer de l’os particulaire (Fig. 18). La conformation et l’ajustage du greffon au site receveur est une étape longue et minutieuse.
L’os du greffon non utilisé est récupéré et broyé, puis mélanger à l’os récupéré à l’aide d’un SafeScraper sur le site donneur permettant d’émousser les épines irritatives et d’avoir une quantité d’os autologue suffisante (Fig. 19).
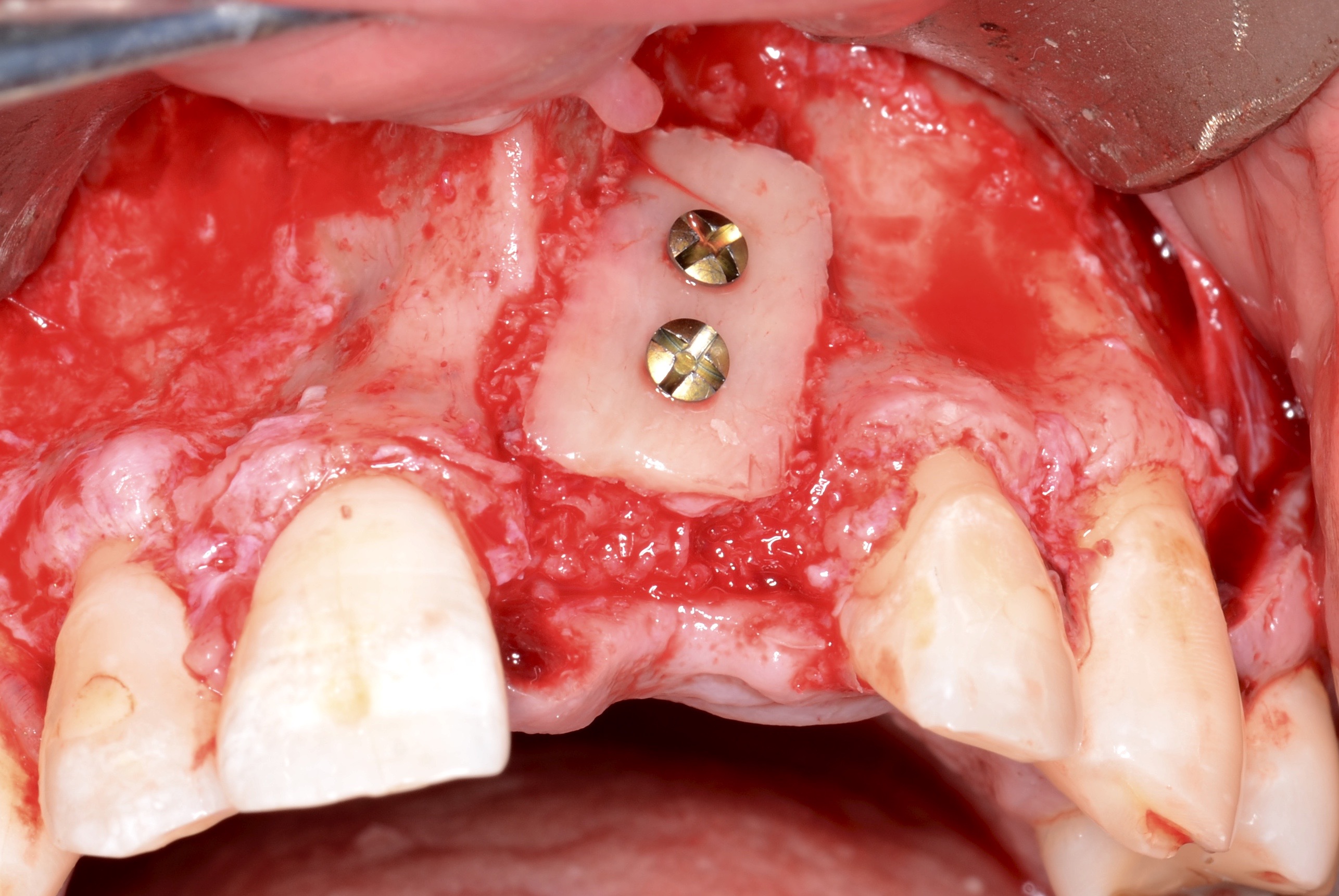
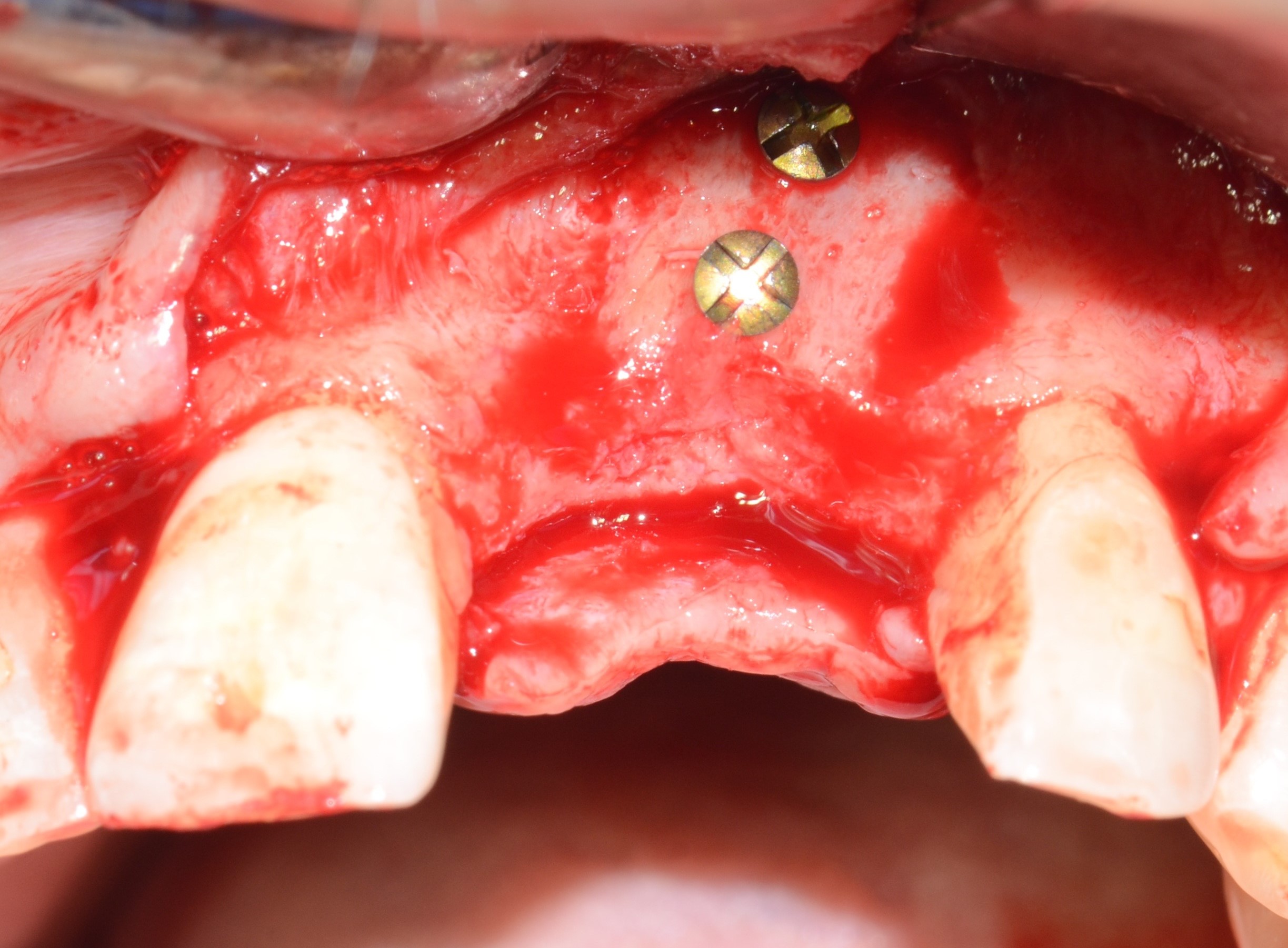
Ces copeaux osseux vont combler les espaces vides et assurer une bonne homogénéité de la greffe. Le greffon est stabilisé à l’aide de 2 vis d’ostéosynthèse de 1,5mm de diamètre et d’une longueur de 12mm en vestibulaire (Medartis) (Fig. 20).
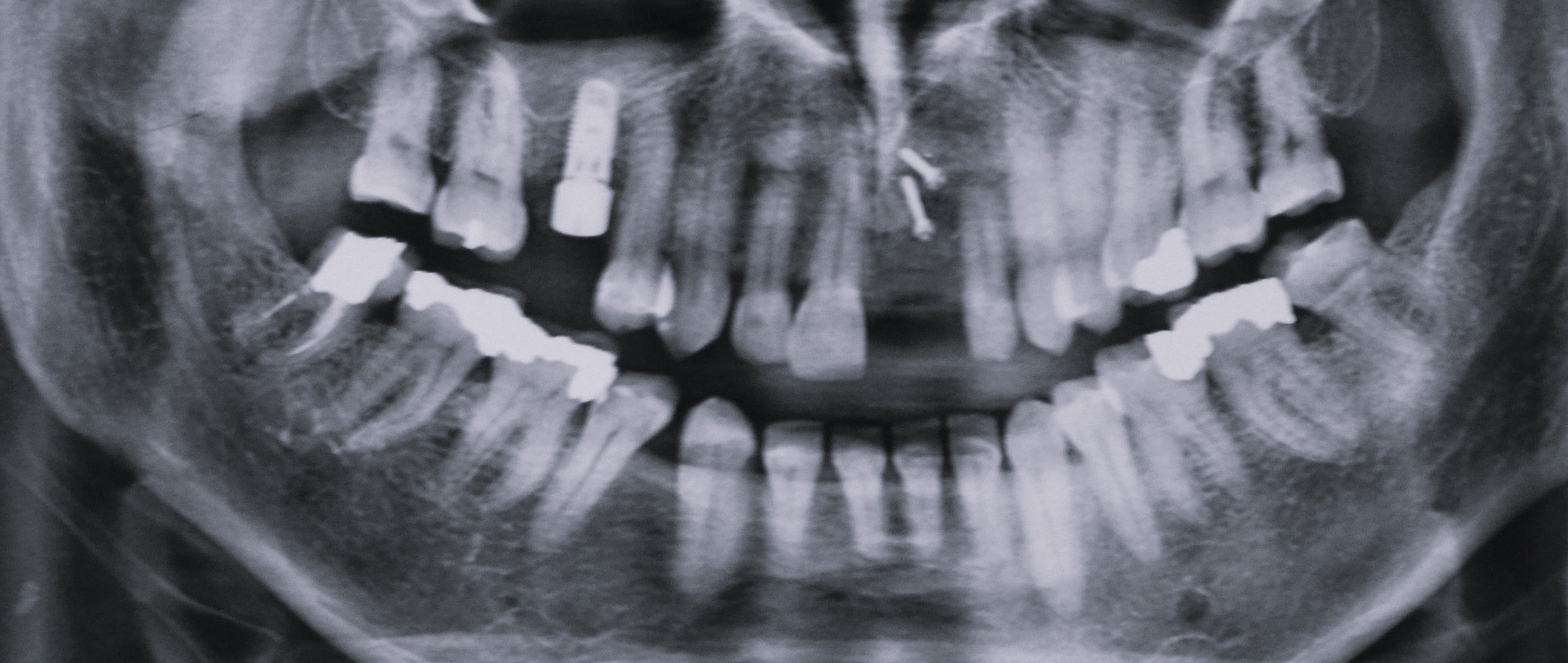
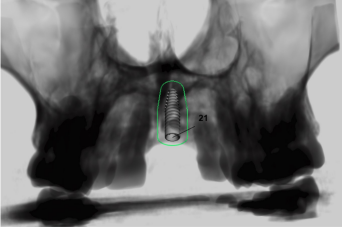
Puis, les bords du greffon sont régularisés et adoucis à la fraise boule afin d’éviter de fenestrer le lambeau (6). un implant (Zimmer TSV 4,7-10mm) en technique de Summers a également été posé dans le même temps avec mise en place d’une vis de cicatrisation. Le contrôle du repositionnement du lambeau sans tension est garant du bon recouvrement de la greffe. Fermeture du site receveur en deux plans : un plan conjonctif et un plan épithélial. Le site donneur est suturé de manière standard. Nous avons utilisé comme fils du Vicryl 4.0 résorbable. une radiographie panoramique de contrôle est réalisée après l’intervention (Fig. 21). Le patient a pu porter son appareil transitoire pendant la durée de cicatrisation, après avoir retouché l’intrados pour éviter toute pression au niveau de la greffe.
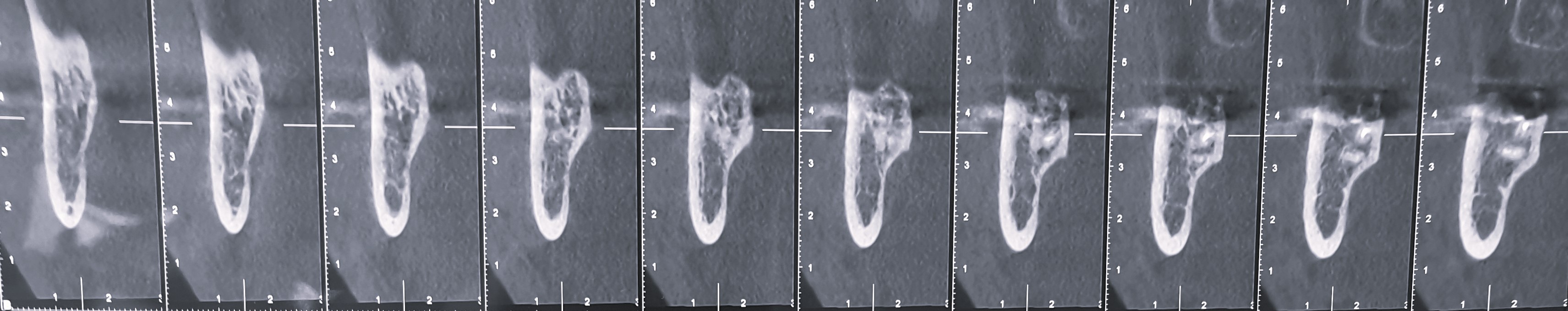
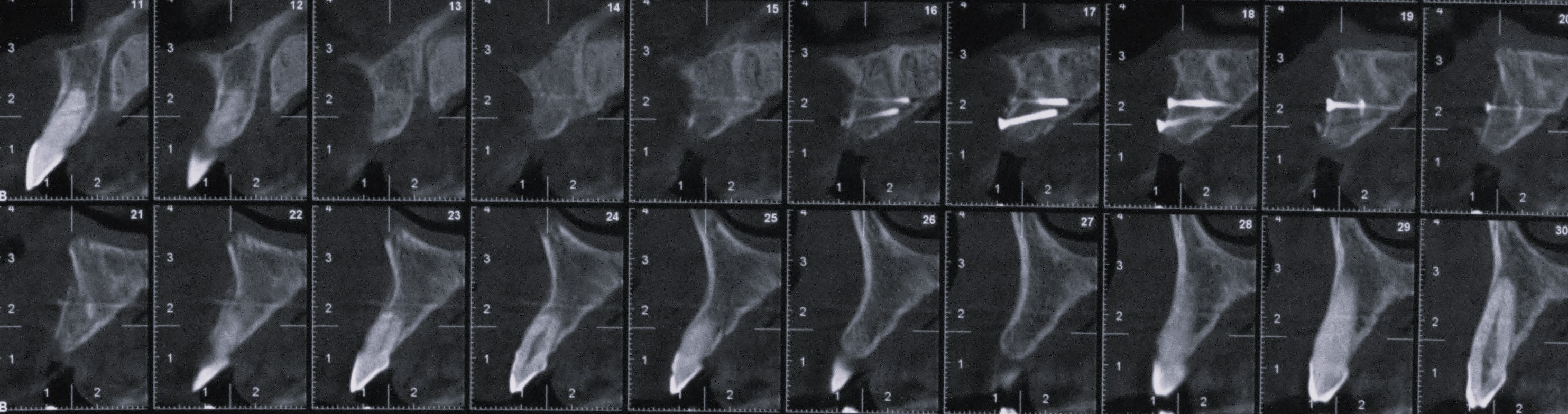
Une radio panoramique et un CBCT sont réalisés afin de contrôler la qualité de la greffe ainsi que le volume osseux à 6 mois. On peut visualiser radiologiquement le gain vertical et transversal, conformément au projet initial (Fig. 22).
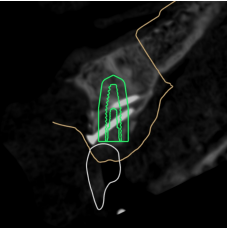
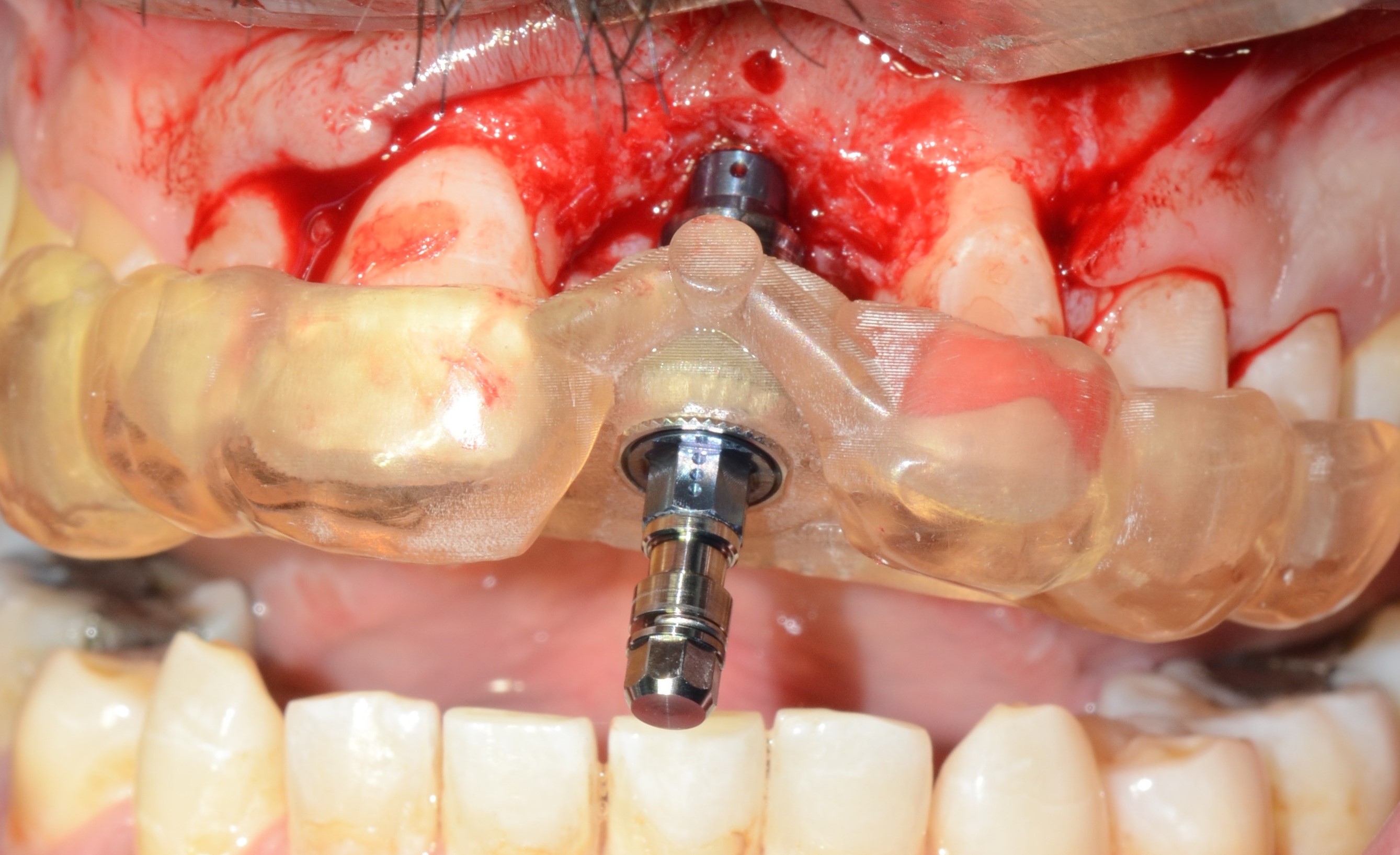
La planification de la pose de l’implant en 21 est planifiée en fonction de la future prothèse d’usage transvissée (Figs. 23 a à c).
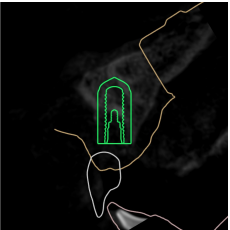
La planification de la pose de l’implant en 21 est planifiée en fonction de la future prothèse d’usage transvissée (Figs. 23 a à c).
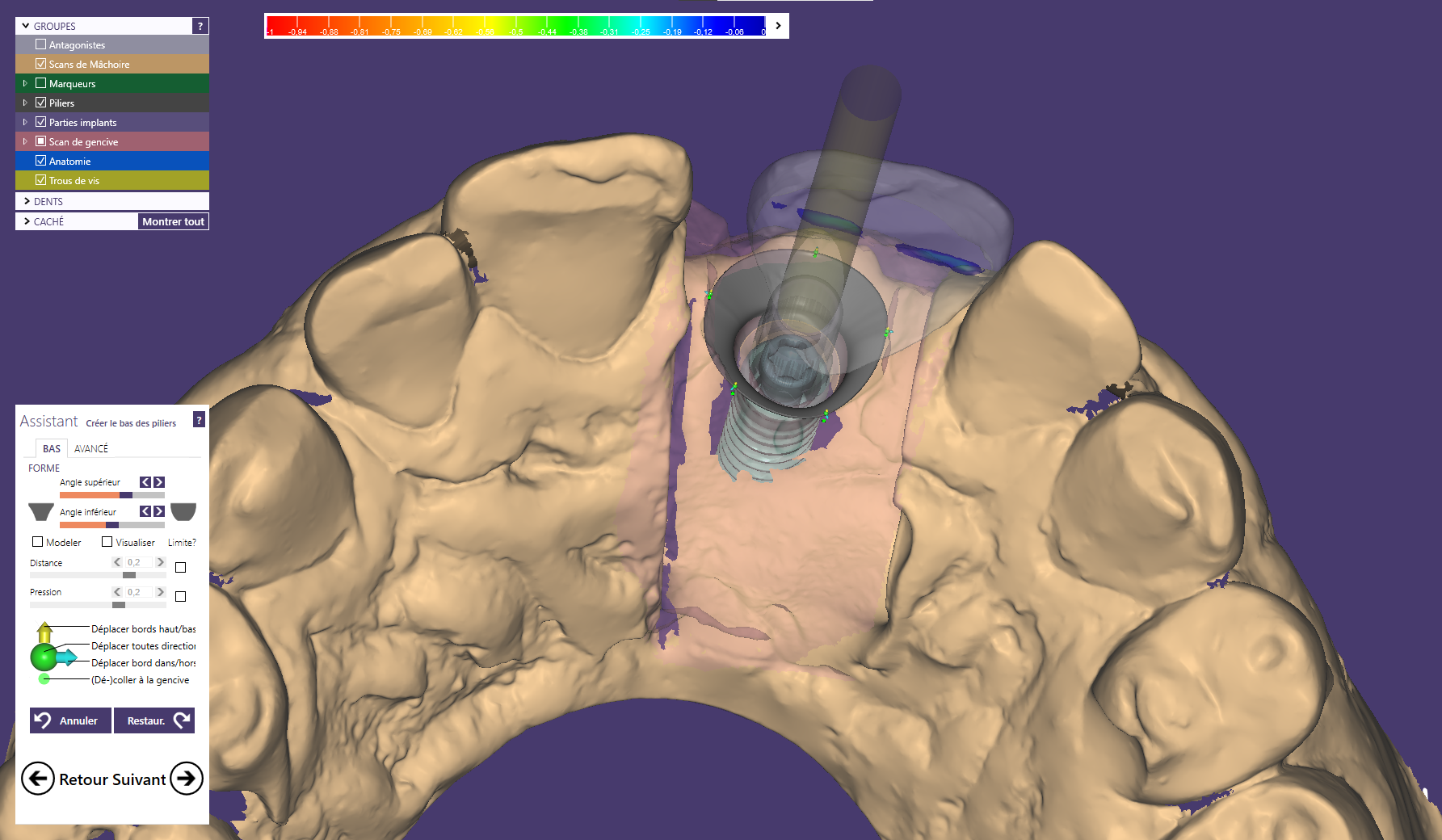
Un guide chirurgical stéréolithographique à appui dentaire en Full Guided a donc été fait avec le laboratoire GeCeram (fig. 24). Les intérêts de la chirurgie guidée implantaire sont multiples, permettant un positionnement tridimensionnel dans l’os le plus conforme avec la planification implantaire et prothétique (8).
Notre choix s’est porté sur un implant Straumann BLT SLA Active 3,3 – 12mm (Fig. 25). une clé à appui dentaire pour le positionnement de la couronne transvissée a également été demandée, mais ne sera utilisée que lors du second temps opératoire, le patient étant satisfait de son appareil transitoire et cela permettra d’éviter les contraintes mécaniques lors de l’ostéointégration.
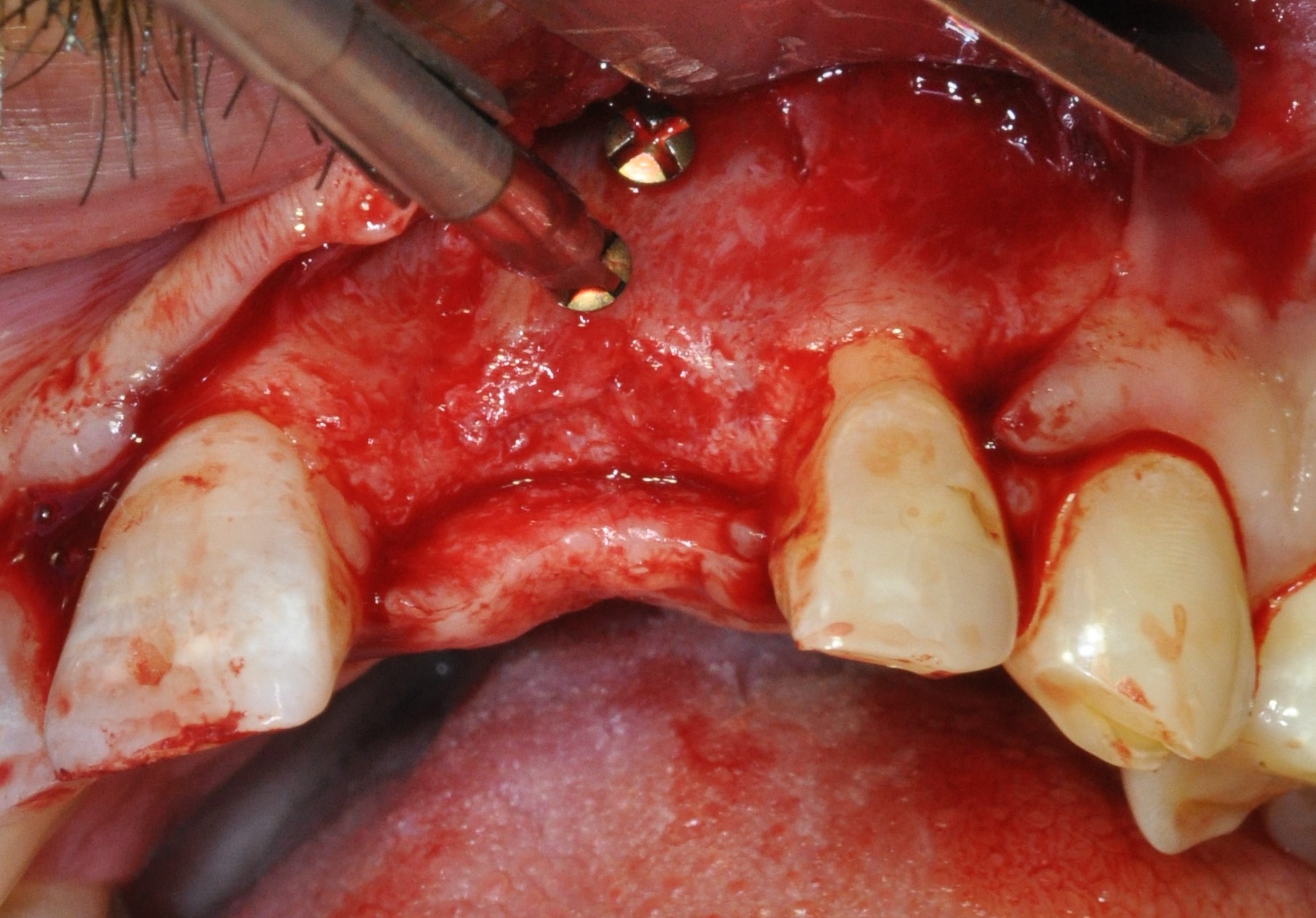
Le guide chirurgical à appuis dentaire est essayé en amont de l’intervention afin de s’assurer de sa stabilité et de son bon positionnement. une fois les anesthésie para apicale et palatine réalisées (fig. 26), les incisions sont faites à la lame 15c afin de lever un lambeau de pleine épaisseur permettant de visualiser la qualité de notre greffon et l’absence de résorption au niveau de la tête des vis d’ostéosynthèses (fig. 27).
Ces dernières sont déposées, permettant de contrôler la vascularisation ainsi que l’absence de mobilité de la greffe (Figs. 28 et 29).
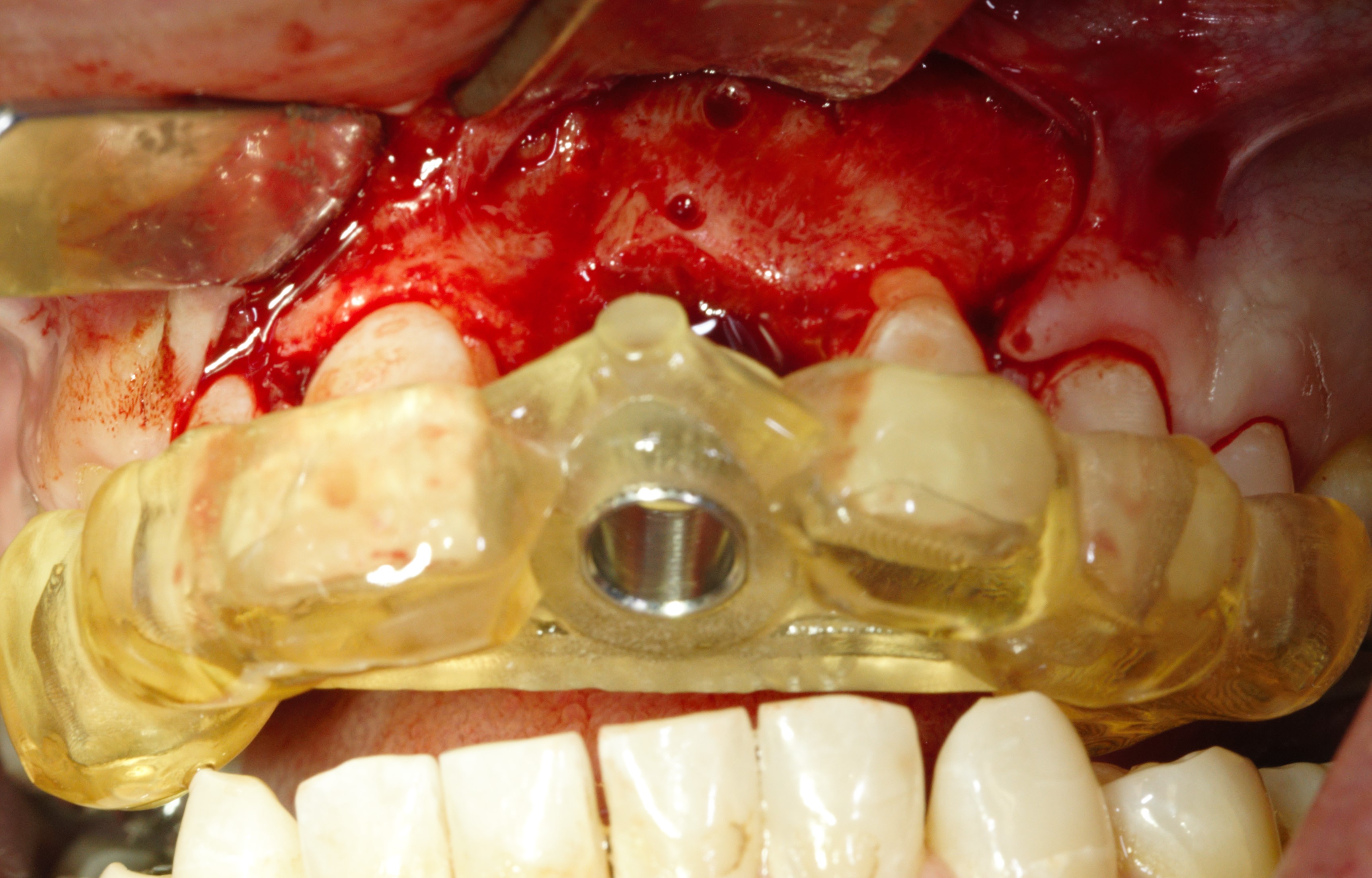
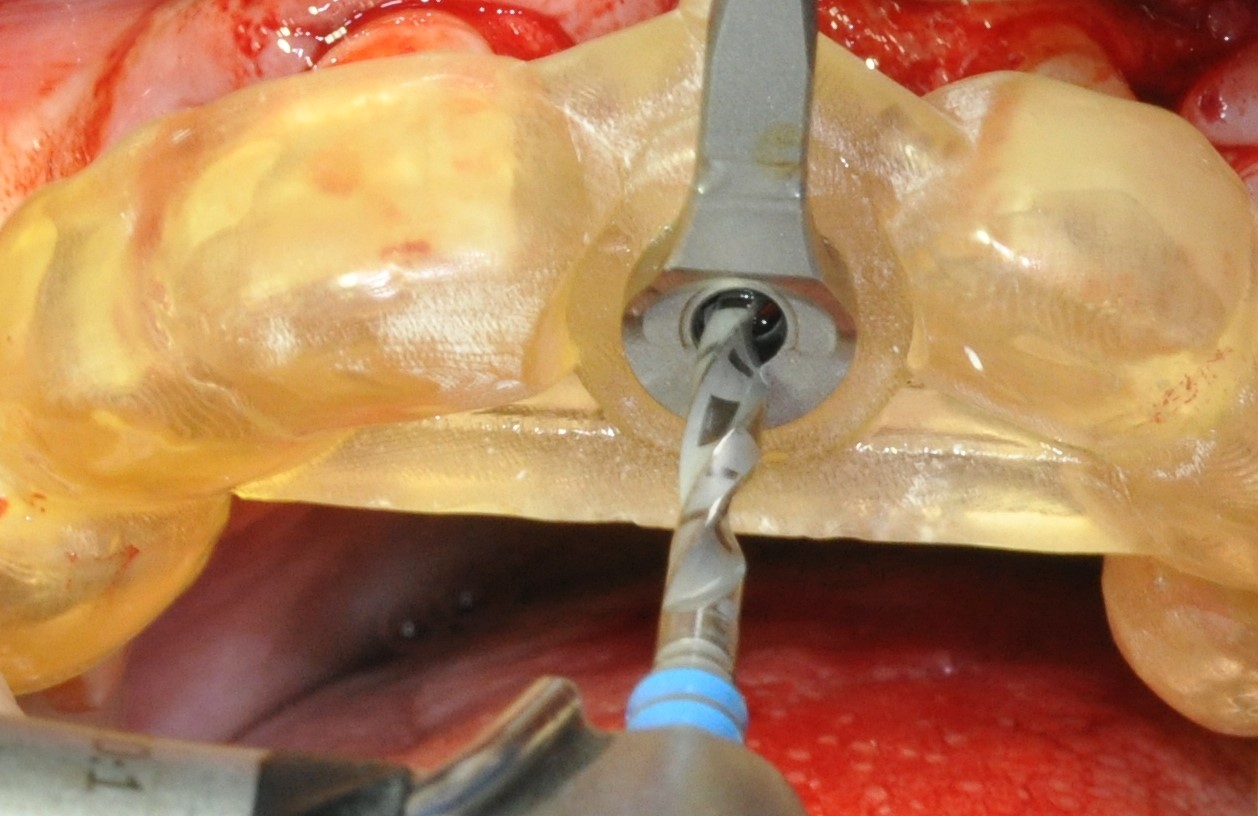
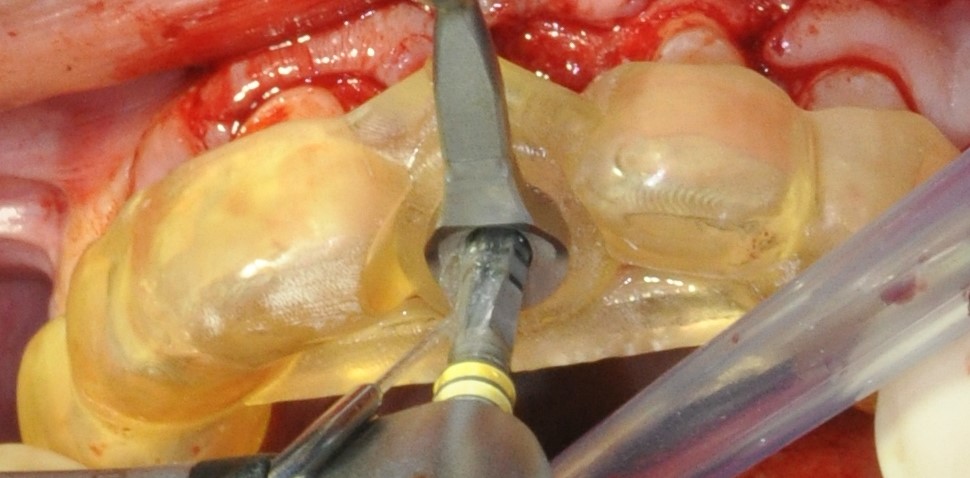
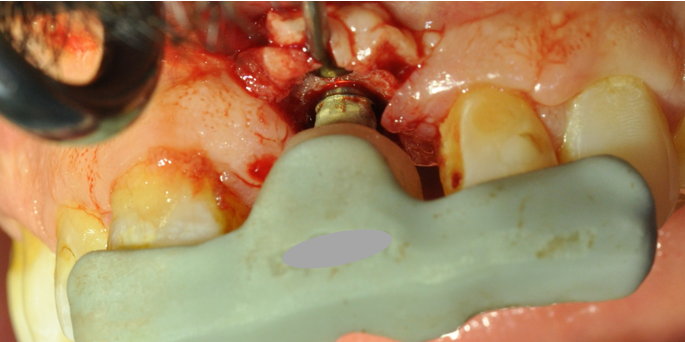
Le guide chirurgical est ensuite positionné (Fig. 30), et le la séquence standard des forets est passée en effectuant un contrôle d’axe et de profondeur à l’aide des jauges (Figs. 31 a et b). Cette vérification est simple avec les guides à appui dentaire par leur facilité à être enlevés et repositionnés pendant l’intervention. Il est important d’éviter de sous-forer un site greffé sous peine de devoir insérer l’implant avec un torque élevé pouvant entrainer une mauvaise ostéointégration. De plus, l’irrigation doit être conséquente dans un os greffé (9). La technique de passage des forets avec des mouvements de va et vient permet de prendre en compte ces 2 points.
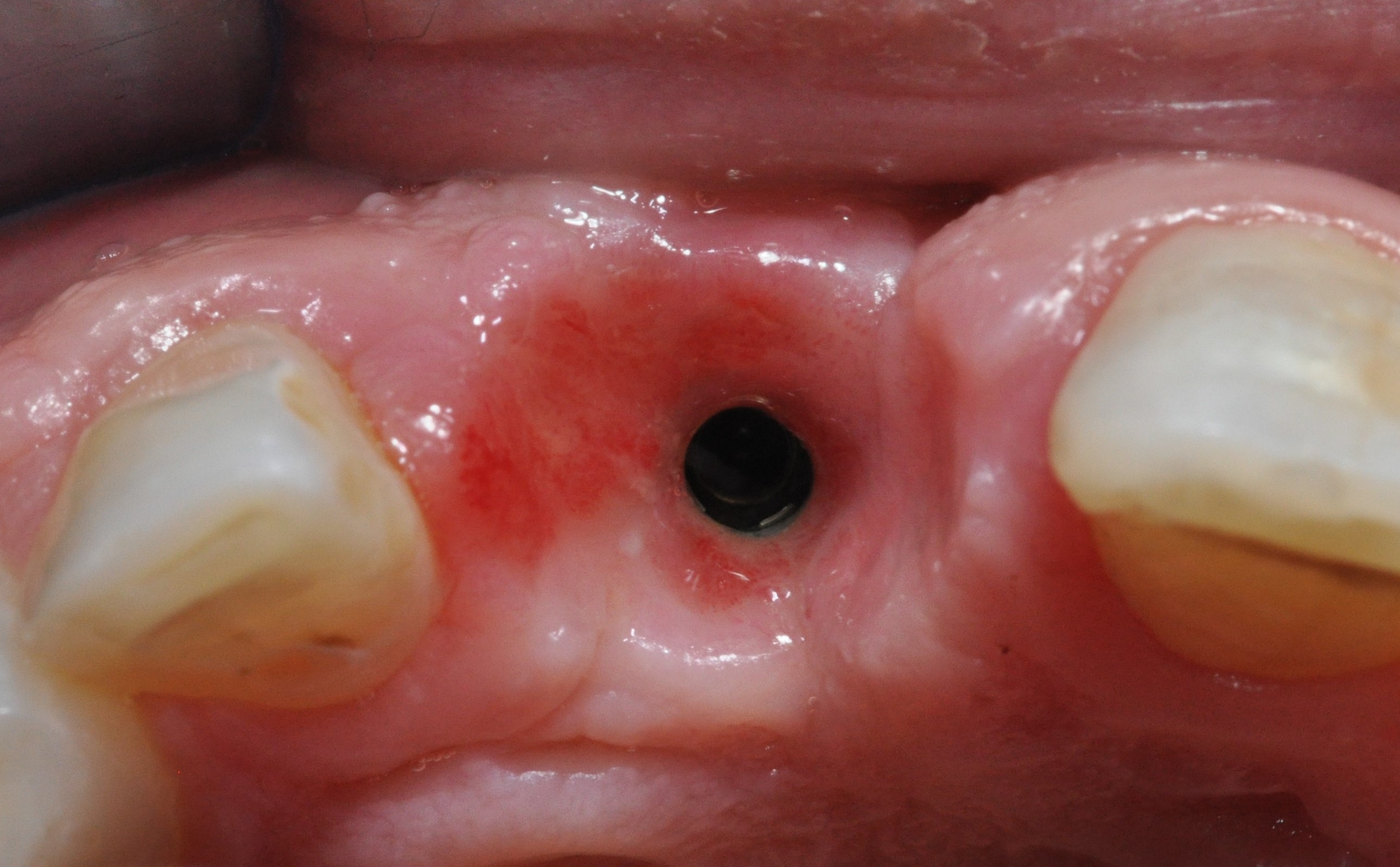
L’implant est ensuite placé au travers du guide au niveau crestal (torque 35N/Cm (Figs. 32 a et b) (Vidéo 2 : pose de l’implant en Full Guided).
L’implant est ensuite enfoui après avoir positionné une vis de couverture. Le lambeau est enfin refermé à l’aide de points en O réalisés avec du Vicryl 4.0 résorbable. une radio de contrôle est réalisée en post-opératoire (Fig. 33). La prothèse transitoire amovible est ensuite repositionnée.
Le contrôle de l’ostéo intégration ainsi que la mise en fonction de l’implant sont réalisés 4 mois après l’intervention (Figs. 34 a et b).
La technique du rouleau modifié est réalisée afin de d’augmenter l’épaisseur de tissus mous (Fig. 35).
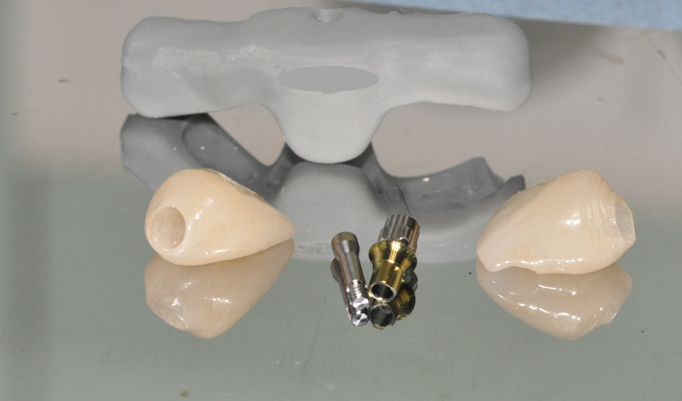
La couronne transitoire transvissée réalisée grâce à la planification en amont est utilisée (Fig. 36).
Elle est positionnée grâce au guide, puis solidarisée au pilier et enfin transvissée à l’implant (Figs. 37 et 38).
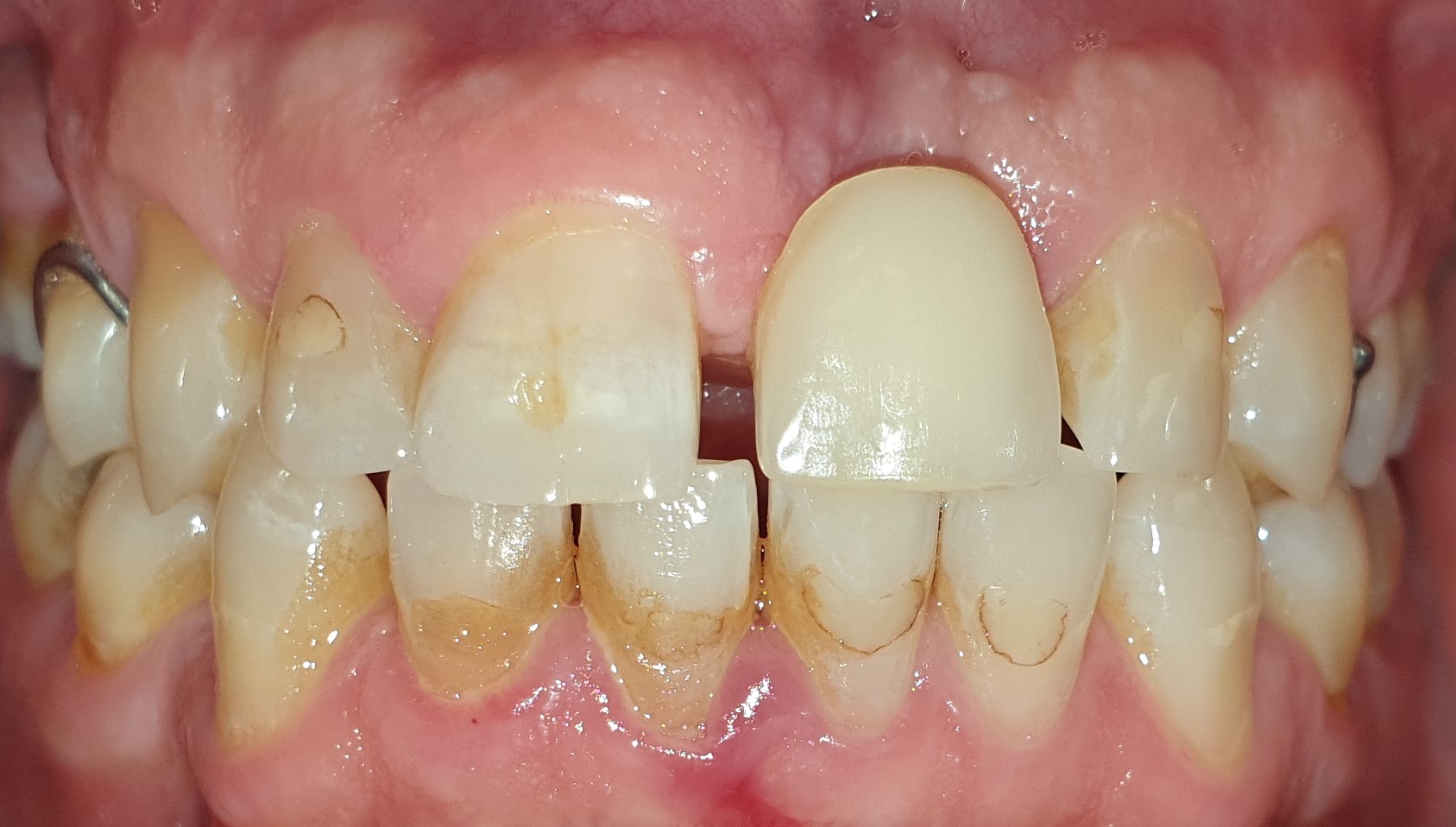
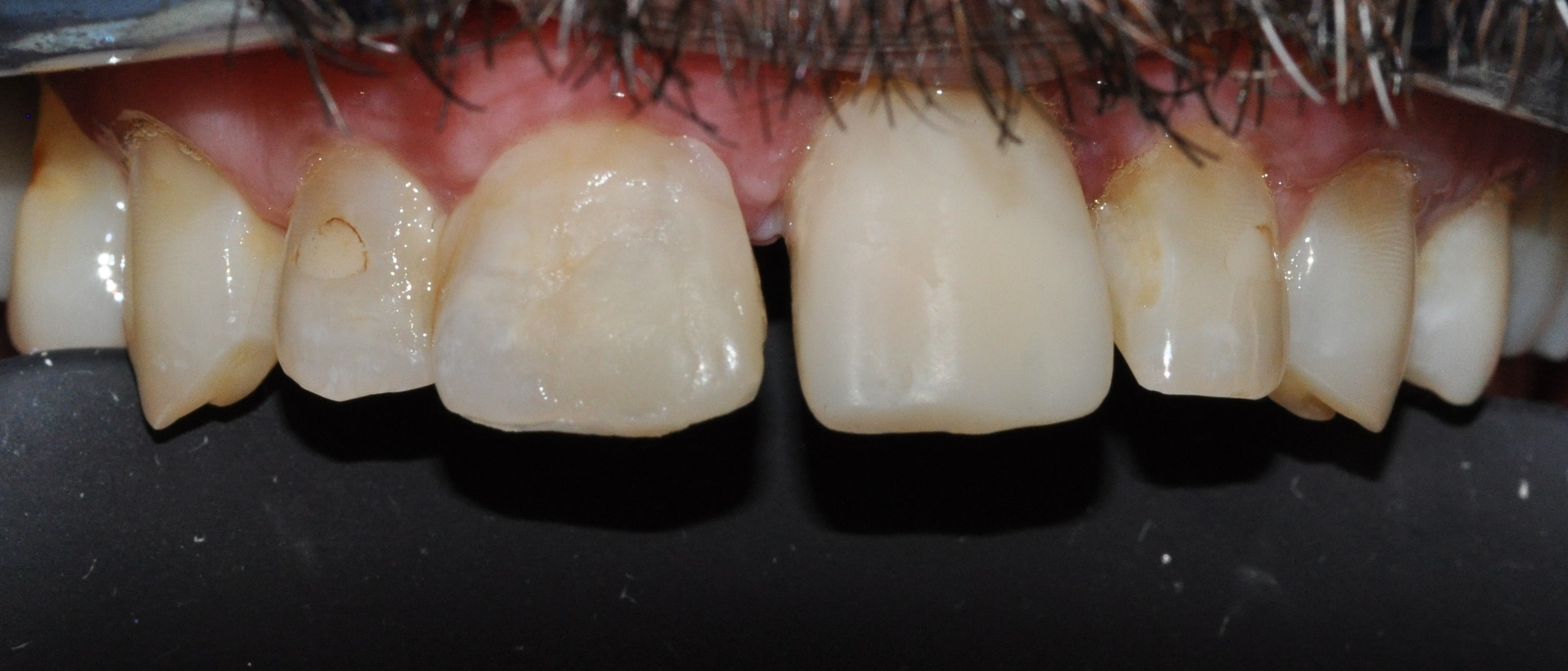
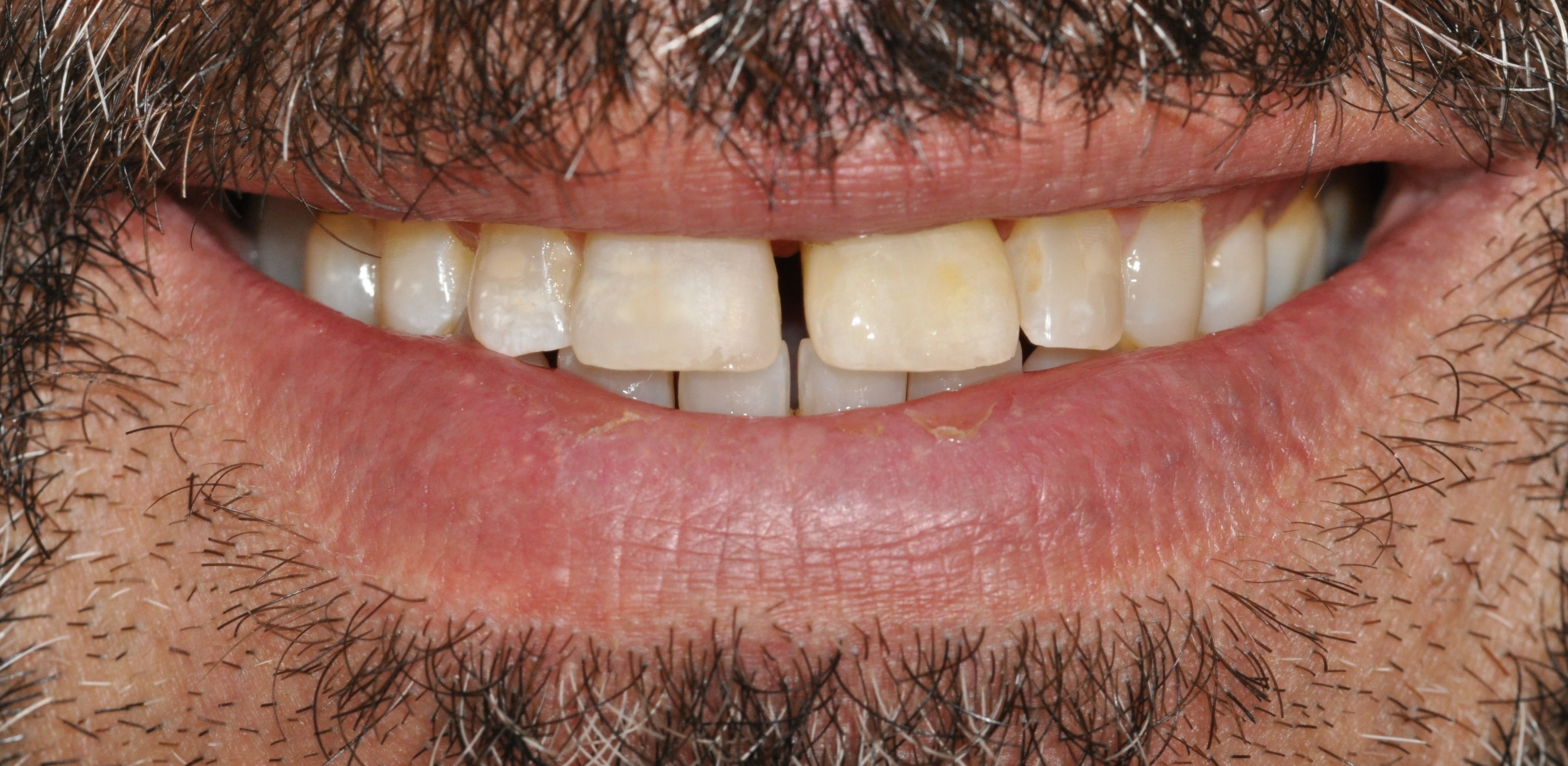
La restauration transitoire permet de tester et de valider le projet prothétique avec le patient. Ce dernier ne souhaite pas garder son diastème en distal et souhaite garder la même morphologie dentaire que la couronne transitoire (Fig. 39). un aménagement muqueux a été proposé au patient afin de regalber la muqueuse vestibulaire, mais ce dernier a refusé une autre intervention, sa ligne de sourire étant basse, le gain esthétique était mineur.
2 mois après la mise en fonction, on peut visualiser le travail de la couronne transitoire sur le profil d’émergence (Fig. 40).
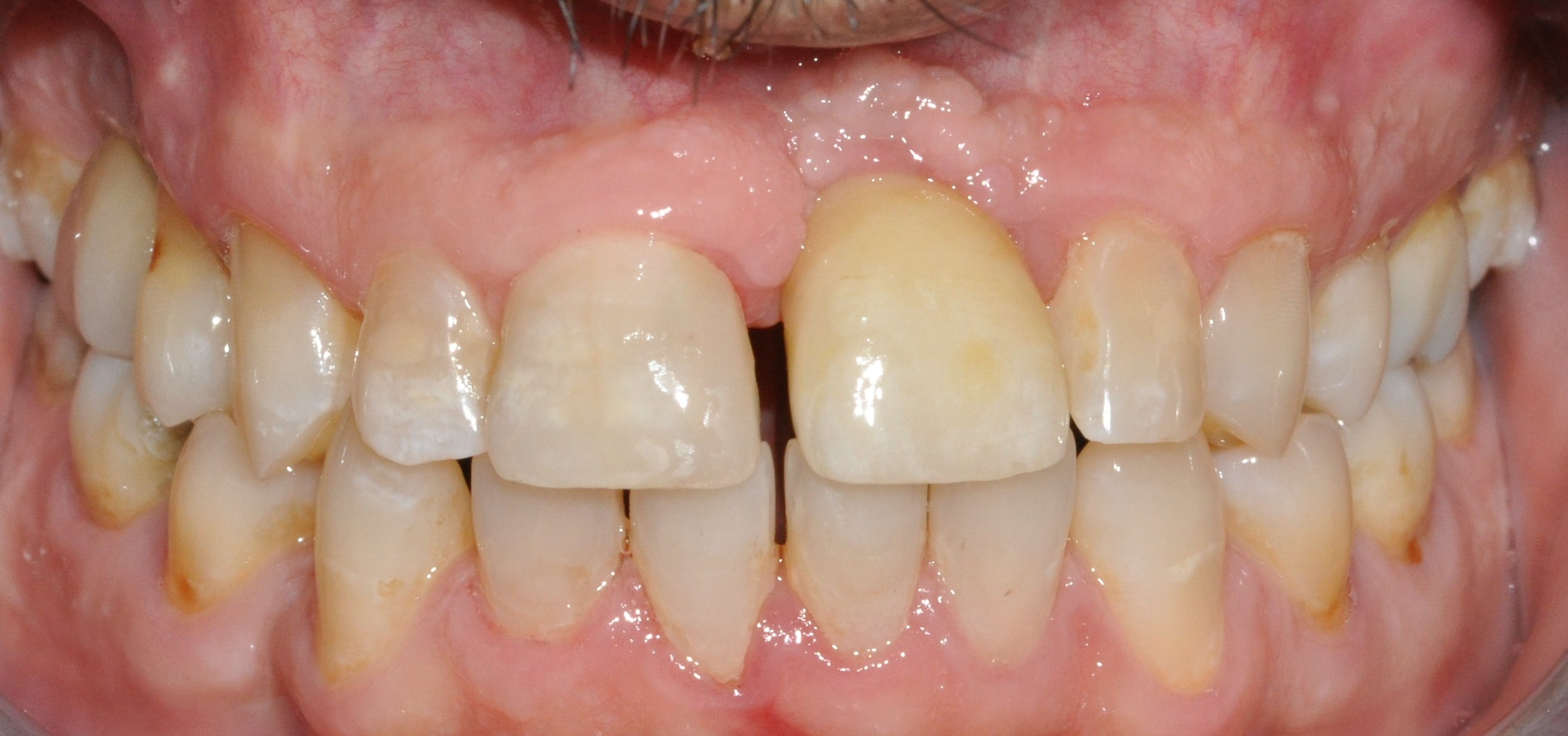
La restauration d’usage sera ensuite réalisée quelques semaines après avec le laboratoire Serazin (Fig. 41 a et b).
Figure 41a et b : réalisation de la couronne d’usage avec le laboratoire SerazinLes composites en vestibulaire ont été refaits et la couronne d’usage transvissée est mise en place (Figs. 42 a et b).
CONCLUSION
La greffe osseuse autologue reste le gold standard en chirurgie pré implantaire. Le prélèvement osseux guidé permet par la planification de sécuriser l’étape du prélèvement. Néanmoins, le praticien doit être capable de reprendre la main en cas de complication avec le guide. De plus, le prélèvement est une des étapes de la greffe osseuse autologue, qui comprend également la préparation du site receveur ainsi que la mise en place du greffon. Cette technique permet d’appréhender avec plus de sérénité ce type de chirurgie. Outre ce guide, c’est donc la planification globale qui est assurée en respectant l’ordre des réhabilitations prothétiques : la prothèse, l’implant puis la chirurgie pré-implantaire, cette dernière étant au service de la prothèse.
BIBLIOGRAPHIE
1 – Aghaloo TL, Chaichanasakul T, Bezouglaia O, Kang B, Franco R, Dry SM, et al. Osteogenic potential of mandibular vs. long-bone marrow stromal cells. J Dent Res 2010 ; 89 (11) : 1293–8
2 – A classification of the edentulous jaws. Cawood JI, Howell RA. Int J Oral Maxillofac Surf 1988 Aug; 17(4) : 232-6
3 – De Stavola, L., Fincato, A., & Albiero, A. (2015). A Computer-Guided Bone Block Harvesting Procedure: A Proof-of-Principle Case Report and Technical Notes. The International Journal of Oral & Maxillofacial Implants, 30(6), 1409–1413.
4 – Clavero J, Lundgren S. Ramus or chin grafts for maxillary sinus inlay and local onlay augmentation: Comparison of donor site morbidity and complications. Clin Implant Dent Relat Res 2003;5: 154–160
5 – Cordaro L, Torsello F, Miuccio MT et al. Mandibular bone harvesting for alveolar reconstruction and implant placement: subjective and objective cross-sectional evaluation of donor and recipient site up to 4 years. Clin Oral Implants Res. 2011;22:1320–1326.
6 – Cordaro L, Torsello F, Miuccio MT, di Torresanto VM, Eliopoulos D. Mandibular bone harvesting for alveolar reconstruction and implant placement: Subjective and objective cross-sectional evaluation of donor and recipient site up to 4 years. Clin Oral Implants Res 2011;22: 1320–1326.
7 – HAS – Conditions de réalisation des actes d’implantologie orale : environnement technique 2008 P28
8 – Colombo M, Mangano, Mijiritsky, Krebs, Hauschild U, Fortin T. Clinical applications and effectiveness of guided implant surgery: a critical review based on randomized controlled trials. BMC Oral Health (2017) 17:150
9 – Salgi GE, Monje A, Tamasi C. Long-term biological complications of dental implants placed either in pristine or in augmentated sites : A systemactic review and meta-analysis. Clin Oral Implants Res. 2018 ;29 (suppl. 16) :294-310
10 – André P Saadoun – Esthetic Soft Tissue Management of Teeth and Implants 2013 P.45