Malgré l’efficacité croissante des soins de prévention et des nombreuses actions de santé publique, l’augmentation de l’espérance de vie aboutit à un nombre important d’édentés totaux dans la population mondiale. Aujourd’hui, en France, le nombre d’édentés est estimé à 11 millions de personnes, dont 5 millions d’édentés totaux (1). La réhabilitation prothétique de ces patients d’un âge de plus en plus avancé représente un véritable challenge pour le chirurgien-dentiste qui devra satisfaire le patient tant sur un plan fonctionnel qu’esthétique.
Plusieurs solutions thérapeutiques s’offrent à nous pour cela :
■ la prothèse amovible complète conventionnelle
■ la prothèse fixée sur implants qui peut être de différents types :
- la prothèse fixée conventionnelle supportée par des implants : bridge complet sur implants
- la prothèse de recouvrement sur barre longue transvissée sur des implants : c’est le bridge de Brånemark
■ la prothèse amovible complète supra-implantaire ou PACSI, alternative aux deux premières solutions, et que l’on définit comme une « prothèse complète » qui recouvre et s’appuie partiellement sur des implants dentaires
Le consensus international prothétique de Mac Gill, 2002 (2), prône le recours à l’implantologie comme le traitement de l’édentation totale mandibulaire qui réponde aux données acquises de la science actuelle.
De fait, la Prothèse Amovible Complète Supra-Implantaire (PACSI) mandibulaire procure un confort fonctionnel et moral incontestable pour le patient (14).
Toutefois, malgré le complément de rétention apporté par les attachements sur implants, la PACSI doit satisfaire aux critères de réalisation biomécaniques d’une prothèse amovible complète conventionnelle pour garantir l’efficacité maximale des implants ainsi que leur pérennité.
Avantages des PACSI
Les PACSI représentent une véritable alternative à la prothèse amovible conventionnelle et à la prothèse fixée sur implants. De nombreuses études montrent que les PACSI portées par 2 implants apportent aux patients plus de satisfaction que la prothèse conventionnelle.
Bien moins coûteuse que le bridge implanto-porté, sa réalisation prothétique est beaucoup plus simple et elle permet une certaine évolutivité.
Les procédures de maintenance en sont d’ailleurs grandement facilitées (Fig. 5).
Certains auteurs montrent dans leurs études qu’un grand nombre de patients préfèrent leur PACSI à un bridge implanto-porté pour des raisons d’entretien et des raisons esthétiques (3).
Les taux de succès de ce type de réhabilitation avoisine les 96 % (4). Il est à noter que le succès thérapeutique ne dépend pas de l’âge du patient, il est donc possible de traiter, avec cette technique, des patients relativement âgés.
Choix de la stratégie thérapeutique
La planification du projet thérapeutique doit prendre en compte les éléments anatomiques, chirurgicaux et prothétiques. Il est bien évident que le choix du projet prothétique sera le fil conducteur de l’ensemble des étapes cliniques.
Deux éléments principaux guideront notre choix : le type d’overdenture et la situation clinique (5).
Choix du système d’attachement
Le système d’attachement devra répondre à trois critères. La simplicité pour la mise en œuvre par le praticien et le prothésiste, mais aussi pour le patient, tant lors de l’insertion que de la maintenance.
Selon Walton et coll., il n’y a pas de différence significative dans la difficulté de conception d’une PACSI sur barre de conjonction ou attachements axiaux (6).
Par contre, d’après Wismeijer et coll., l’entretien des barres de conjonction ainsi que des attachements magnétiques est plus complexe que celui des attachements axiaux (7). L’utilisation d’ancrage axial de type coiffe télescopique semble être une technique facilitant les procédures d’hygiène (13).
L’efficacité, en apportant un complément de rétention suffisant. Il est donc intéressant de connaître les valeurs rétentives des systèmes utilisés. Selon Naert et coll. (8), les attachements magnétiques sont les moins rétentifs (1 à 5 Newtons). Ils sont suivis par les attachements axiaux (6 à 10 N), eux-mêmes dépassés par deux cavaliers sur une barre de conjonction (16 à 20 N).
Il faut toutefois noter qu’une rétention trop importante du système d’attachement peut gêner certains patients âgés dont la force serait diminuée.
La fiabilité dans le temps. Il faut en effet prendre en compte la fréquence nécessaire et la facilité de remplacement des pièces d’usure des systèmes d’attachement. Les attachements dont la partie activable est constituée d’alliage précieux seront privilégiés. Les pièces d’attachement en matière plastique seront, elles, plus fragiles.
Critères cliniques influençant le choix de l’overdenture
Localisation de la PACSI
Les données de la littérature s’accordent sur le plus fort taux d’échec en prothèse supra-implantaire au maxillaire par rapport à la mandibule (9).
Ces constatations orientent notre choix vers la solidarisation des implants au maxillaire, et donc vers l’utilisation de barre de conjonction (10).
Le nombre d’implants recommandés sera de 4 à 6 au maxillaire contre 2 à 4 à la mandibule.
Forme de la crête alvéolaire (Fig.1 et 1a)
Compte tenu du choix fréquent du site canin comme position des implants, le choix d’une barre de conjonction entre 2 implants canins sera contre-indiqué si la forme d’arcade est trop courbe voire triangulaire.
En effet, cela imposera une prothèse supra-implantaire débordant sur le territoire lingual et entraînant une gène fonctionnelle importante (11).
Des attachements axiaux ou des barres de conjonction segmentées seront préférés.
Degré de résorption et qualité osseuse (Fig. 7)
La faiblesse des structures osseuses nous incitera là aussi à augmenter le nombre d’implants supports voire à les réunir par une barre de conjonction.
Certains auteurs recommandent l’utilisation de 4 implants solidarisés en cas de hauteur osseuse inférieure à 12 mm (12).
Espace inter-crête
Le choix de certaines supra-structures implantaires telles que les barres de conjonction nécessite un espace inter-crête important. Au contraire, un espace inter-crête réduit orientera notre choix vers des attachements axiaux.
Certains attachements axiaux tels que le système Locator® est un des moins volumineux.
Manque de parallélisme implantaire (Fig. 3)
Les implants supportant les systèmes d’attachements doivent être les plus parallèles possible. Le manque de parallélisme entre 2 implants porteurs de PACSI pourra induire une usure prématurée des systèmes d’attachements voire une perte d’ostéointégration en cas de forces parasites.
Ce manque de parallélisme peut être compensé là aussi par une barre de conjonction.
La distance inter-implantaire (Fig. 2)
Elle doit être suffisante pour la conception d’une barre de conjonction du fait de la dimension des cavaliers. Cette distance doit être supérieure à 8 mm.
La réalisation de barre en cantilever dans le but de chercher un ancrage inexistant ailleurs est formellement contre-indiquée. Il faudra dans ce cas préférer des attachements axiaux.
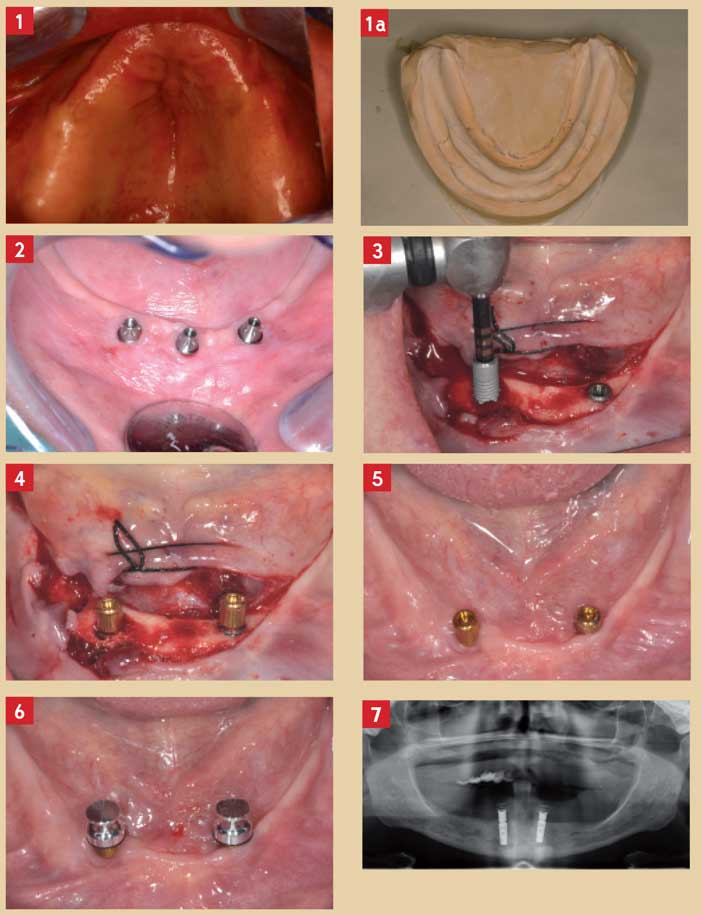
Fig. 1 : crête maxillaire de forme arrondie orientant le projet thérapeutique vers une PACSI sur barre de conjonction segmentée Fig. 1a : forme d’arcade arrondie à la mandibule orientant le projet thérapeutique vers la réalisation d’une PACSI sur 2 attachements axiaux Fig. 2 : mise en place de 3 implants mandibulaires en vue de réliser une barre de conjonction, noter le respect de la distance inter-implantaire Fig. 3 : insertion parallèle des implants symétriquement à l’axe sagittal médian Fig. 4 : mise en place des attachements Locator™ lors de la phase chirurgicale Fig. 5 : maturation tissulaire autour des attachements axiaux, noter la bonne maintenance autour des implants axiaux Fig. 6 : mise en place des contreparties des attachements axiaux Fig. 7 : Choix de la zone symphysaire pour le placement de 2 implants porteurs d’attachements Locator®
Chronologie de réalisation
Mise en condition tissulaire
Plusieurs cas de figure peuvent se présenter à nous en fonction de la présence ou non d’une ancienne prothèse amovible complète conventionnelle.
Avant toute étape prothétique, une mise en condition tissulaire est indispensable, c’est pourquoi si le patient ne possède pas de prothèse amovible, il sera nécessaire dans un premier temps d’en réaliser une.
Planification
De cette prothèse amovible pourra être tiré un duplicata qui remplira dans un premier temps le rôle de guide radiologique.
Deux types de repères seront matérialisés sur ce guide :
- la position et les axes implantaires simulés par des forages dans le guide à l’aide de forets de 2 mm, remplis d’un matériau radio-opaque, ainsi que deux rainures vestibulaires et linguales réalisées à la fraise boule sur environ 1 à 2 mm d’épaisseur, elles aussi remplies de matériau radio-opaque afin de visualiser le volume de la future prothèse
- la position et l’orientation des implants doivent être définies de manière raisonnée afin qu’elles restent comprises dans le couloir prothétique
Les zones de meilleure qualité osseuse devront être privilégiées afin d’augmenter le taux de survie des implants.
Phase chirurgicale
Ce guide radiologique sera transformé en guide chirurgical afin de positionner correctement les implants.
Les implants devront être les plus parallèles possible, disposés de préférence de manière symétrique par rapport au plan sagittal médian, perpendiculaires au plan d’occlusion, et garder une orientation respectant le couloir prothétique.
Les longueurs implantaires devront de préférence être égales ou supérieures à 10 mm. Si la stabilité primaire le permet, les systèmes d’attachement axiaux seront mis en place dans la séance (Fig. 4).
Les temps d’ostéointégration seront respectés et l’intrados de la prothèse amovible de transition sera évidé au niveau des implants mis en place afin d’éviter toute contrainte parasite.
Les données scientifiques actuelles ne nous permettent évidemment pas de mettre en charge immédiatement les implants supports de PACSI, mais l’idée d’une mise en charge précoce ou progressive a été évoquée.
La phase de découverte sera réalisée 3 mois après et la maturation tissulaire péri-implantaire devra être réalisée avant de passer à la conception prothétique.
Phase prothétique
En fonction du choix des systèmes d’attachements en PACSI, l’étape prothétique, à proprement parler, sera plus ou moins longue.
Il faut tout d’abord prendre conscience que les règles de réalisation des prothèses supra-implantaires répondent aux critères de la prothèse complète conventionnelle.
Les séquences de conception seront donc identiques aux étapes de la prothèse complète conventionnelle et passeront par la réalisation d’empreintes secondaires anatomo-fonctionnelles et l’enregistrement des rapports inter-maxillaires (Fig. 8 et 9).
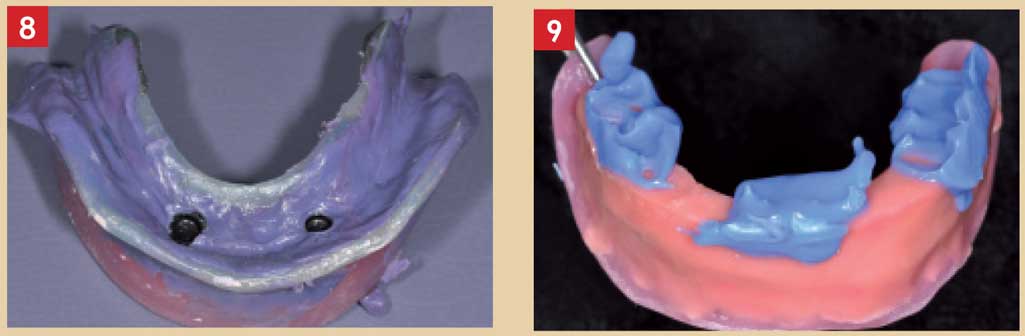
Fig. 8 : empreinte anatomo fonctionnelle mandibulaire Fig. 9 : enregistrement des rapports intermaxillaires
Pour ce faire, l’utilisation du guide chirurgical comme porte-empreinte individuel occluso-centré permet de réaliser ces étapes en un seul temps.
Une fois la prothèse réalisée, la solidarisation des contreparties des attachements pourra se faire directement en bouche (Fig. 6 et 10), en prenant les précautions nécessaires afin que la résine chémo-polymérisable de solidarisation ne s’insinue pas dans les contre-dépouilles des supra-structures et n’empêche pas le retrait de la prothèse (Fig. 11 et 12).
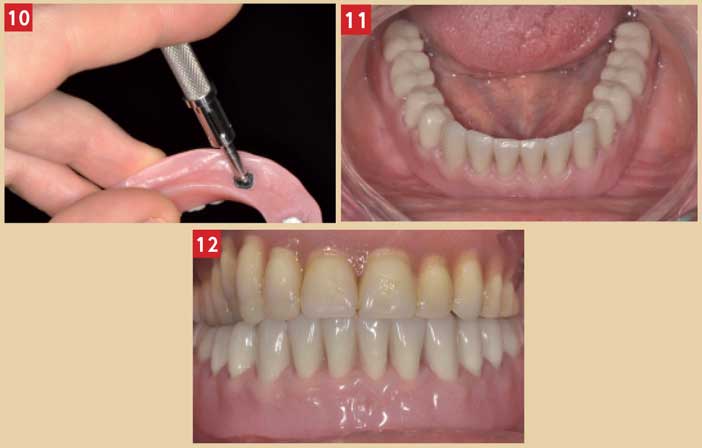
Fig. 10 : solidarisation des contre parties Fig. 11 et 12 : mise en place de la prothèse stabilisée sur implants
Les étapes de maintenance
Elles sont beaucoup plus importantes dans la première année que dans les suivantes. Le coût de cette maintenance est donc à anticiper.
Conclusion
Véritable atout thérapeutique de la prothèse implantaire, les PACSI nécessitent une démarche et une planification raisonnées. Le choix du système d’attachement prend en compte des éléments biomécaniques et cliniques fondamentaux. L’analyse pré-implantaire doit donc être réalisée de manière très minutieuse. Chaque système d’attachement supra-implantaire aura donc ses propres indications que le praticien doit pouvoir définir.
Bibliographie
1. POUYSSEGUR V. , LAUPIE 1. , MAHLER P. « Impact de la détérioration buccale sur le processus de vieillissement » Le Chirurgien-dentiste de France, 17111/2005, n° 1233, pp 150-158
2. FEINE J.S. et coll. – The Mc GILL consensus statement on overdentures. Mandibular 2- implant overdentures as first choise standard of care for edentulous patients. Eur J Prothodont Rest Dent. 2002 ; 10 : 95-96
3. DE ALBUQUERQUE JUNIOR RF, LUND JP, TANG L, LARIVEE J, DE GRANDMONT P, GAUTHIER G, FEINE JS. Within-subject comparison of maxillary long-bar implant-retained prostheses with and without palatal coverage: patient-based outcomes.Clin Oral Implants Res. 2000 Dec ; 11(6) : 555-65
4. RIGNON-BRET C., DESCHAMP F., BERNAUDIN E., BLOCH M., HADIDA A. « Stratégie de traitement en prothèse amovible complète supra-imp1antaire mandibulaire. » Réalités Cliniques, 2003, vo114, n02 , pp 141-159
5. FROMENTIN O. « Critères de choix des systèmes d’attachements en prothèse amovible complète supra-implantaire (PACSI) » Réalités Cliniques 2003, Volume : 14 Numéro : 2 Page : 161-171
6. WALTON JN, MACENTEE MI, GLICK N. One-year prosthetic outcomes with implant overdentures: a randomized clinical trial. Int J Oral Maxillofac Implants. 2002 May-Jun;17(3):391-8
7. WISMEIJER D, VAN WAAS MA, MULDER J, VERMEEREN JI, KALK W. Clinical and radiological results of patients treated with three treatment modalities for overdentures on implants of the ITI Dental Implant System. A randomized controlled clinical trial. Clin Oral Implants Res. 1999 Aug ; 10(4) : 297-306
8. NAERT I, QUIRYNEN M, HOOGHE M, VAN STEENBERGHE D. A comparative prospective study of splinted and unsplinted Brånemark implants in mandibular overdenture therapy: a preliminary report. J Prosthet Dent. 1994 May ;71(5):486-92.
9. SLONIM C., FROMENTIN O., TAROUNINE M. – Les prostheses adjointes supra-implantaires. J Parodontol. 1995 ; 14 : 295-306
10. MERICSKE-STERN R ET AL. Clinical evaluation of overdenture restorations supported by osseointegrated titanium implants: a retrospective study. Int J Oral Maxillofac Implants. (1990)
11. RIGNON-BRET c, RIGNON-BRET JM Prothèse amovible complete supra-implantaire Ed Cdp 2002, pp187-219
12. BATENBURG RH, MEIJER HJ, RAGHOEBAR GM, VISSINK A. Treatment concept for mandibular overdentures supported by endosseous implants: a literature review. Int J Oral Maxillofac Implants. 1998 Jul-Aug;13(4):539-45. Review.
13. Eitner S, Schlegel A, Emeka N, Holst S, Will J, Hamel Comparing bar and double-crown attachments in implant-retained prosthetic reconstruction: a follow-up investigation. J. Clin Oral Implants Res. 2008 May;19(5):530-7. Epub 2008 Mar 26.
14. EMAMI E, HEYDECKE G, ROMPRE PH, DE GRANDMONT P, FEINE JS. Impact of implant support for mandibular dentures on satisfaction, oral and general health-related quality of life: a meta-analysis of randomized-controlled trials. Clin Oral Implants Res. 2009 Jun ; 20(6) : 533-44. Review.








