Nous réitérons l’appel que nous avions lancé en septembre 2010 auprès des confrères se trouvant confrontés au traitement d’une dent ankylosée, d’une dent incluse ou d’une racine résiduelle se trouvant sur le trajet d’un implant. Il est possible, ensemble, de traiter ces patients différemment, selon une approche rapide et surtout non-invasive.
Il y a plus de 2 ans, en septembre 2010, le Fil Dentaire nous avait fait l’honneur de publier un article « Appel à témoin ». C’était quelque temps après la sortie en 2009 de deux articles et d’un résumé (abstract EAO) publiés dans divers journaux internationaux de la profession. Il s’agissait de la mise en place délibérée d’implants au contact de tissus autres qu’osseux, par exemple un implant posé au travers d’une dent incluse (indication I), au travers d’une dent ankylosée (indication II) ou d’une racine résiduelle (indication III). Tous avaient en commun que l’implant posé venait au contact d’un ou plusieurs tissus issus de l’organe dentaire.
À l’époque, le nombre d’années de recul clinique sur les premiers cas ne se comptait que sur les doigts d’une seule main et le nombre de cas traités était limité. Comme nous avons eu l’occasion de le mentionner dans l’interview donnée en ce mois de septembre 2010, mettre des implants au contact de tissus autres qu’osseux n’a pas été le résultat d’une « folle idée » détachée de la réalité clinique, d’un nouvel axe de recherche théorique à embrasser après avoir identifié un potentiel d’innovation.
Tout est parti d’une nécessité clinique, d’une confrontation avec la réalité clinique. La nécessité est mère de toutes les inventions avions-nous bien précisé. Au début, cette approche inédite avait été proposée afin de venir à la rencontre des besoins spécifiques de quelques patients, afin de leur proposer un traitement plus simple, plus rapide et surtout moins invasif.
La réflexion et l’axe de recherche ne se sont ouverts que bien plus tard, après avoir observé le premier cas durant une année, après avoir constaté qu’il n’avait pas abouti à un échec, que le second cas qui ne manqua pas de se présenter avait bien subi la même destinée et que les foudres de l’enfer ne s’étaient pas abattus dans l’intervalle sur nos têtes.
L’adage populaire dit bien jamais 2 sans 3. Ce n’est qu’au passage du troisième cas à traiter que les synapses de la réflexion se mirent en route. Car c’est le moment où la réalité interpelle ceux qui sont familiers avec les dogmes et les principes de l’implantologie ainsi que ceux qui ont une longue expérience de la clinique et de l’enseignement. Intrigués, nous avons tenté de comprendre les enjeux conceptuels sous ce succès, pour le moins inattendu. Et comme nous avions déjà vécu à la fin des années 90 des changements de paradigme avec les protocoles de mise en charge immédiate, nous avons aussitôt soupçonné un potentiel changement de paradigme, à savoir que le concept exhaustif de l’ostéointégration pouvait être dépassé (Davarpanah, Szmukler-Moncler et al. 2012a).
Dans la littérature expérimentale, des informations furent trouvées relatives à ces nouveaux types d’interfaces créées lors de l’insertion d’un implant au travers de la chambre pulpaire d’une dent incluse. De manière surprenante, il y avait là un gisement d’informations histologiques qui datait du début des années 90 (Buser et al. 1990 et 1993 ; Warrer et al. 1993) jusqu’en 2004 (Gray et Vernino 2004). Avec ce filon histologique, une argumentation logique pouvait être construite et conduite. Il était alors possible de passer de la réponse instinctive à une demande spécifique d’un patient vers une nouvelle manière de traiter toute une famille d’indications cliniques.
Il ne restait qu’à étoffer le nombre de patients, augmenter les reculs cliniques et patiemment observer les résultats. Mais alors comment s’y prendre pour traiter ce type d’indications qui ne se rencontre que quelques rares fois par an dans chaque cabinet ?
Les collègues de notre entourage immédiat furent dans un premier temps sollicités. Puis, l’idée de faire un appel à témoin à la communauté nationale s’imposa. Le rédacteur en chef du Fil Dentaire apprécia le caractère inattendu de la démarche. Immédiatement, il nous offrit une tribune. L’appel eut lieu dans le numéro de septembre 2010 avec l’engagement de tenir au courant les lecteurs du Fil Dentaire des résultats cliniques.
Les collègues jouèrent le jeu, ils nous envoyèrent des cas qu’ils jugeaient compatibles avec les indications mentionnées. L’information circula bien car nous re- çûmes des appels de tout le pays, plus particulièrement de la région parisienne, de l’ouest et du sud-ouest.
Une consultation pluridisciplinaire fut montée le mercredi matin afin de bien analyser chaque patient, chaque situation avec la plus grande circonspection, dans le but d’apporter la plus grande sécurité à cette démarche thé- rapeutique peu orthodoxe.
En ce début de 2013, nous revenons vers vous afin de vous remercier pour votre confiance et vous montrer, comme promis, des résultats avec un recul suffisant, allant jusqu’à nécessiter 4 à 5 mains pour compter les mois d’implantation. Nous présenterons ici les 2 premiers cas qui nous furent adressés et qui ont aujourd’hui respectivement 19 et 23 mois.
Cas numéro 1
Anamnèse et examen préopératoire
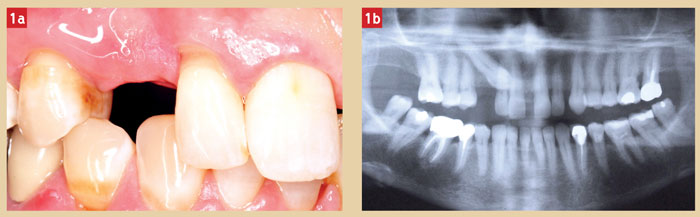
Une consœur du nord de la région parisienne nous adresse une patiente âgée de 64 ans. À l’examen clinique, le site de la canine droite est édenté (Fig. 1a, 1b), la patiente porte une prothèse adjointe en position canine dont la rétention, assurée par 2 crochets, prend appui sur les dents adjacentes. L’anamnèse révèle que la canine de lait est devenue mobile lorsque la patiente est entrée dans sa 56e année. Son extraction est alors devenue nécessaire. Une prothèse adjointe unitaire fut délivrée pour parer le plus rapidement au préjudice esthétique. La patiente refusa l’éventualité d’un traitement orthodontique. Elle fut adressée à un stomatologue afin de considérer l’extraction de la canine incluse, préalable à une réhabilitation fixe implanto-portée. La patiente hésita devant le nombre de chirurgie et l’étendue du traitement dans le temps ; finalement, elle y renonça. Elle porte, dès lors, sa prothèse amovible depuis 8 ans. La prothèse s’est fracturée à 4 reprises (2003, 2004, 2006, 2009), elle a même été complètement refaite. En décembre 2010, la consœur qui pratique elle-même l’implantologie apprend l’existence de ce protocole particulier, elle nous adresse la patiente pour avis.
Lors de la première consultation, la patiente se pré- sente munie d’un examen radiographique panoramique et d’un autre tomodensitométrique de type cone beam centré sur la région d’intérêt. Réalisés au cabinet de la consœur traitante, ils montrent les rapports qu’entretient la canine incluse avec les éléments dentaires adjacents. Toutes les solutions sont évoquées avec la patiente, dont le traitement orthodontique. La patiente refuse vigoureusement cette alternative en arguant de son âge et de la longueur du traitement. Elle accepte en revanche de recourir à la technique rapide et non invasive que nous lui décrivons et dont nous lui fournissons la publication dans une revue internationale. Elle signe un consentement éclairé. Il lui a été précisé qu’en cas d’une quelconque complication, il sera toujours temps de recourir au protocole conventionnel d’extraction de la canine incluse, implantation différée avec greffe ramique au préalable si nécessaire. En cas d’une quelconque complication, le traitement sera gracieusement pris en charge par l’équipe de la consultation pluridisciplinaire. Un logiciel d’IAO (implantologie assistée par ordinateur) nous facilite la tâche pour déterminer précisément le positionnement de l’implant appelé à traverser la canine incluse. Le site osseux destiné à recevoir l’implant est mesuré dans sa largeur, de même que dans sa hauteur, entre la crête alvéolaire et la canine incluse. Une hauteur disponible de 6 mm est déterminée du côté vestibulaire. Elle est compatible avec les 4-5 mm de hauteur osseuse minimale que nous avions définis par le passé (Davarpanah et Szmukler-Moncler 2009b).
Technique opératoire
Un lambeau est soulevé pour avoir accès à la crête alvéolaire. Le guide chirurgical aide à garder la bonne orientation au forage qui se fait comme si la canine incluse était absente. La séquence de forage ne diffère pas de la séquence standard recommandée par le fabricant pour la pose d’un implant Nobel Active de Ø 4,3 x 13 mm. Tous les forets jusqu’au Ø 3,2-3,6 mm sont passés. Cet implant est choisi car il permet d’obtenir une bonne stabilité primaire (Irinakis et Wiebe 2009). De plus, il préserve de larges espaces entre les spires qui seront amenés à être colonisés par un tissu osseux en deçà et au-delà de la canine et un tissu néo-cémentaire néo-formé au contact de la canine incluse (Warrer et al. 1993).
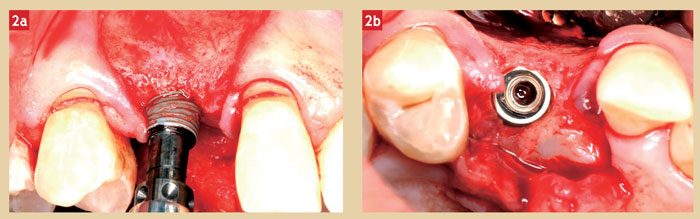
Le forage dans la canine procure une sensation similaire à celle obtenue lors du placement d’un implant dans un os de type I, de forte densité. L’implant est inséré manuellement dans la logette par des mouvements progressifs de vissage-dévissage successifs (Fig. 2a). Il atteint son assise finale sur la crête avec un torque d’insertion n’excédant pas 40 Ncm (Fig. 2b). Le site est augmenté vestibulairement à l’aide de BioOss afin d’accentuer le bombé buccal. Le lambeau est suturé autour du pilier de cicatrisation.
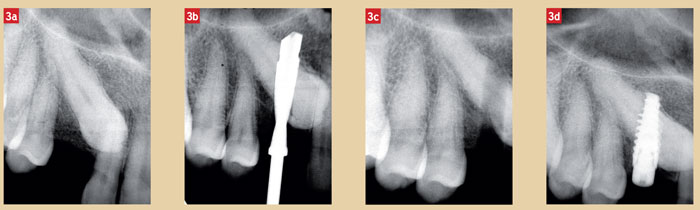
Les figures 3a à 3d montrent la séquence radiographique lors de la mise en place de l’implant au travers de la dent incluse.
Contrôle et suivi
Le seul symptôme déploré par la patiente fut un hématome postopératoire au niveau de la joue droite. Aucune douleur postopératoire n’a été rapportée en dépit du passage de l’implant au travers de la chambre pulpaire. La prise d’antalgique a cessé dans les 24 heures suivant la chirurgie.
La séquence de contrôle est plus stricte que pour une intervention classique. À 1 semaine les sutures ont été ôtées, puis le site a été contrôlé à 3 semaines, à 2, 3, 5 et 6 mois. La patiente n’a pas reçu de solution de temporisation afin de ne pas interférer sur le processus d’intégration de l’implant. Les étapes prothétiques ont débuté 6 mois après l’intervention, la prothèse définitive a été posée.
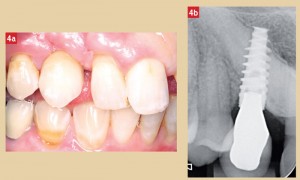
Au contrôle de la première année après la pose de l’implant, l’état des tissus mous est satisfaisant (Fig. 4a), radiologiquement aucune observation sortant de l’ordinaire n’est à faire (Fig. 4b). Le contrôle à 24 mois est prévu dans peu de temps.
Cas numéro 2
Anamnèse et examen préopératoire
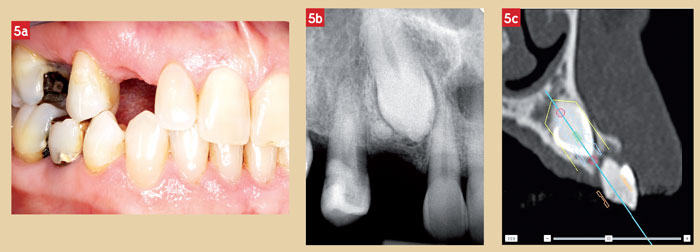
Un patient de 58 ans nous a été adressé par des collègues du sud de la région parisienne pour réhabiliter un édentement canin et prémolaire du côté droit du maxillaire. La canine incluse empêche la mise en place conventionnelle d’un implant au niveau du site 13 édenté. Les figures 5a à 5c montrent la situation clinique ainsi que le résultat de l’examen radiologique préopératoire. L’anamnèse révèle une perte récente de la canine de lait. L’espace a été réhabilité dans l’intervalle à l’aide d’une petite prothèse amovible.
La radiographie rétro-alvéolaire (Fig. 5b) montre une canine en position basse avec une angulation < 45˚. Elle occupe tout l’espace entre les tables vestibulaire et palatine (Fig. 5c). Les distances mesurées entre la canine et la crête alvéolaire varient entre 3,5 et 4,5 mm (Fig. 5c). Le patient refuse le traitement orthodontique ainsi que celui d’une prothèse collée jugée trop aléatoire, il épuise toutes les alternatives non chirurgicales. Cela nous oblige à envisager les stratégies chirurgicales à notre disposition. Les approches conventionnelles transitent par l’étape de l’extraction de la canine incluse avec implantation immédiate ou différée. La troisième voie est non-conventionnelle, elle s’affranchit de la nécessité d’extraire la dent incluse.
L’implantation immédiate après extraction de la canine incluse est exclue car la hauteur osseuse disponible sous la canine est trop faible (Fig. 5b, 5c). De plus, la canine, au niveau du site à implanter, occupe tout l’espace entre les tables vestibulaire et palatine. La maturation de l’espace volumineux à combler devrait s’étendre sur 6 à 8 mois et un effondrement de la table vestibulaire ne peut être totalement exclu. La nouvelle technique avec ses avantages et ses inconvénients est à son tour exposée.
Un temps de concertation est laissé au patient pour prendre sa décision. Il lui a été précisé qu’en cas d’une quelconque complication, il sera toujours temps de recourir au protocole conventionnel d’extraction de la canine incluse, implantation différée avec greffe ramique au préalable si nécessaire. En cas d’une quel – conque complication, le traitement sera pris en charge par l’équipe de la consultation pluridisciplinaire. Il reçoit une copie de la littérature publiée sur ce sujet (Davarpanah et Szmukler-Moncler 2009a et 2009b ; Szmukler-Moncler et Davarpanah 2009) puis il signe un consentement éclairé. La perspective d’une étape chirurgicale simple et unique suivi d’un temps d’attente clairement délimité participe à la décision.
Technique opératoire
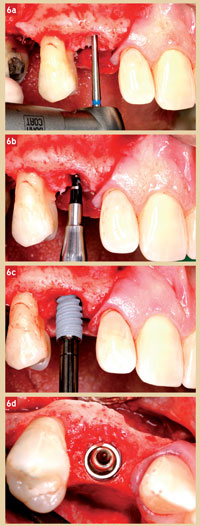 Un logiciel d’implantologie assistée par ordinateur (NobelClinician) nous aide dans la tâche de détermi – nation du positionnement de l’implant qui passera au travers de la canine incluse. Il permet de déterminer le volume osseux disponible pour recevoir l’implant. Un implant Nobel Active de Ø 4,3 mm est retenu. Il permet d’obtenir un bon ancrage primaire (Irinakis & Wiebe 2009) et préserve de larges espaces entre les spires qui seront amenés à être colonisés par un tissu osseux en deçà et au-delà de la canine ainsi que d’un tissu néo-cémentaire néo-formé au contact de la canine incluse (Warrer et al. 1993).
Un logiciel d’implantologie assistée par ordinateur (NobelClinician) nous aide dans la tâche de détermi – nation du positionnement de l’implant qui passera au travers de la canine incluse. Il permet de déterminer le volume osseux disponible pour recevoir l’implant. Un implant Nobel Active de Ø 4,3 mm est retenu. Il permet d’obtenir un bon ancrage primaire (Irinakis & Wiebe 2009) et préserve de larges espaces entre les spires qui seront amenés à être colonisés par un tissu osseux en deçà et au-delà de la canine ainsi que d’un tissu néo-cémentaire néo-formé au contact de la canine incluse (Warrer et al. 1993).
Un lambeau est soulevé pour avoir accès à la crête alvéolaire et traiter les 2 zones édentées voisines. La séquence de forage débute par le passage d’une fraise Zekrya en carbure de tungstène montée sur turbine, elle est destinée à franchir l’obstacle de l’émail coronaire (Fig. 6a). La séquence standard prend le relais, incluant le foret Ø 3,2-3,6 mm (Fig. 6b). Au contact de la dentine, le forage évoque une sensation similaire à celle obtenue dans un os de forte densité. L’implant étant amené à progresser dans une logette délimitée par de l’émail et de la dentine, un foret de Ø 3,6-4,2 mm est passé sur les 2/3 de la longueur de la logette. Dans ce chenal aux murs mixtes, l’implant est inséré manuellement par des mouvements progressifs et successifs de vissage-dévissage (Fig. 6c). Au cours de sa progression, un craquement discret est noté. L’implant est dévissé pour reprendre sa course et atteindre son assise finale (Fig. 6d) avec un torque d’insertion inférieur à 50 Ncm. Le site est augmenté à l’aide de BioOss afin d’accentuer le bombé vestibulaire. Le lambeau est suturé autour du piler de cicatrisation. Au cours de la même séance, la temporisation du site canin est obtenue à l’aide d’un bridge collé.
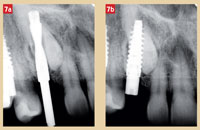 Le site prémolaire édenté est traité de manière conventionnelle avec un implant identique à celui prévu dans le site canin. Il n’appelle aucun commentaire particulier. Dans cette partie postérieure de la zone esthétique, aucune temporisation n’est prévue. Les figures 7a et 7b montrent la séquence radiographique pré et post-opératoire.
Le site prémolaire édenté est traité de manière conventionnelle avec un implant identique à celui prévu dans le site canin. Il n’appelle aucun commentaire particulier. Dans cette partie postérieure de la zone esthétique, aucune temporisation n’est prévue. Les figures 7a et 7b montrent la séquence radiographique pré et post-opératoire.
Contrôle et suivi
La sensibilité postopératoire est traitée symptomatiquement à l’aide d’une prise d’analgésiques. Au contrôle de la première semaine lors de la dépose des fils de suture, le seul symptôme persistant est un hématome. La séquence de contrôle est plus stricte que de coutume, elle a eu lieu à 2 semaines, à 1, 2, 3, 5 et 6 mois.
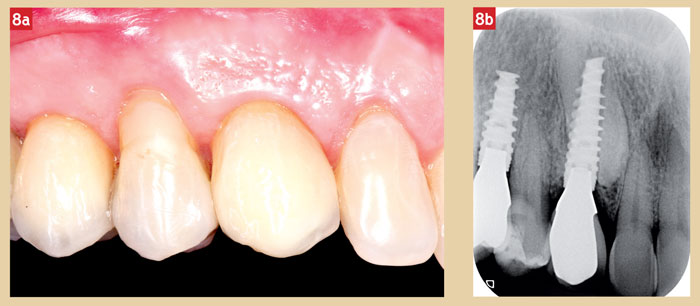
Au contrôle de 6 mois, les examens radiographique et clinique n’appellent aucune observation particulière. Les figures 8a et 8b montrent la situation clinique et radiographique 15 mois après l’implantation. Le contrôle de la seconde année est prévu pour le mois de juin courant.
Discussion
Lors de notre appel à témoin de l’automne 2010, nous avions promis aux lecteurs de rendre compte de la progression des cas qu’ils nous auront adressés. Chose promise, chose due. Nous offrons au Fil Dentaire et à ses lecteurs, la primeur de la réunion des 2 premiers patients qui ont été respectivement traités en février et juin 2011.
Ces deux patients sont représentatifs de l’indication I, celle des dents incluses se trouvant sur le trajet d’un implant à poser. Dans cette indication, les patients sont le plus souvent âgés de 30 à 60 ans, leur canine de lait est restée sur l’arcade jusqu’au moment où la stabilité clinique a décliné. Ces hommes et ces femmes rechignent à recourir à la thérapeutique orthodontique car ils la considèrent longue et inappropriée à ce moment de leur existence. La raison les accompagne car on sait que les chances de succès d’une traction de canine incluse sur l’arcade chez l’adulte décroît avec l’âge, plus particulièrement au-delà de 30 ans (Becker & Chaushu 2003). Les implants ont effectivement traversé la chambre pulpaire des 2 canines incluses, toutefois leur abord a été différent. Dans le premier cas, le forage eut lieu à travers la racine de la canine incluse. Dans le second cas, il fallut se frayer un chemin à travers l’émail de la couronne à l’aide d’une fraise montée sur turbine. Dans les 2 cas, une stabilité primaire satisfaisante a été obtenue, tout en la maintenant < 50 Ncm à l’aide de la séquence de mouvements de vissage-dévissage propres à l’implant Nobel Active.
Comme pour tous nos autres cas antérieurs et postérieurs à ces 2 patients, aucune douleur postopératoire chronique consécutive à l’effraction de la chambre pulpaire n’est venue compliquer le traitement. C’est certainement un sujet d’interrogation, cependant la réalité est là, loquace par… son silence. Nous abordons à pré- sent cette traversée de la dent incluse en toute sérénité, sans craindre une douleur postopératoire pour le patient. Il est légitime de se poser la question du devenir à long terme de l’implant. Un implant placé au contact de la dentine ne ressemble-t-il pas à une vis plantée dans un morceau de bois, inerte, sans réaction biologique à l’interface ? N’a-t-on pas là un ancrage uniquement mécanique et non biologique, à l’opposé de la dynamique interface os-implant qui se remodèle au cours du temps ? La réponse est donnée par la documentation histologique disponible (Buser et al. 1990 et 1993 ; Warrer et al. 1993 ; Parlar et al. 2005 ; Hürzeler et al. 2010). Contrairement à ce qu’on pourrait croire, il y a une réponse biologique à l’interface dentine-implant, sousla forme d’une apposition néocémentaire au contact de la surface rugueuse des implants. La comparaison avec la vis plantée dans le bois est définitivement invalidée, il y a une intégration biologique, d’un nouveau type convenons-en.
Nous eûmes de longues discussions quant à savoir comment nommer ce nouveau type d’intégration tissulaire, jusqu’à ce que le terme d’intégration minérale (en anglais mineral integration) lancée par le Dr Truong Nguyen au cours d’une longue soirée de débat scientifique et clinique s’impose et soit repris (Szmukler-Moncler et al. 2012).
À ce jour, et grâce à vous chers collègues et lecteurs, 11 nouveaux patients ont été traités avec 13 implants placés au travers de dents incluses. Le traitement implantaire a eu lieu en une seule et unique séance, il n’a pas nécessité l’extraction de la canine incluse, il n’a pas donné lieu à des douleurs postopératoires spécifiques. Aucun implant n’a été perdu dans cette série. Sur 22 implants posés à ce jour, un seul échec fut à déplorer chez la toute première patiente à recevoir ce type de protocole (Davarpanah & Szmukler-Moncler 2009b). Un implant court de 7 mm de longueur avait été posé en dessous d’une canine incluse, sans oser traverser la chambre pulpaire. Avec le recul actuel, le site aurait été traité avec un implant de 13 ou 15 mm, traversant la canine incluse. Nous ne nous serions pas donné la peine d’extraire les canines incluses après 6 mois de contact avec les 2 autres implants (Davarpanah & SzmuklerMoncler 2009b, Davarpanah et al. 2012a). Sa destinée aurait été probablement identique à tous les autres implants de sa catégorie.
En conclusion, nous renouvelons là notre appel à nous contacter pour discuter ensemble du traitement d’un de vos patients appartenant à l’une de ces 3 grandes familles d’indications que nous avons énuméré au début de l’article. Et surtout nous remercions les collègues pour la confiance qu’ils nous ont témoignée, en nous adressant leur patient, leurs au pluriel pour certains d’entre eux !
Remerciements
Nous remercions les Drs Sophie Tubiana, Laurent Levy et Pierre Borgel pour la confiance dont ils ont fait preuve en nous envoyant leur patient. La collaboration au quotidien du Dr N. Capelle-Ouadah est vivement appréciée.
Nous apprécions aussi la patience dont font montre celles de nos assistantes qui participent à la consultation pluridisciplinaire du mercredi matin car cette dernière se déroule selon un tempo particulièrement différent des autres jours, de par le soin porté à l’analyse de chaque patient et de sa minutieuse documentation.
Nous nous félicitons de cette soirée passée avec le Dr Truong Nguyen au cours de laquelle il a formulé le concept d’intégration minérale que nous cherchions à exprimer d’une manière précise, appropriée et adéquate.
Bibliographie
1. Becker A, Chaushu S. Success rate and duration of orthodontic treatment for adult patients with palatally impacted maxillary canines. Am J Orthod Dentofacial Orthop 2003;124:509-514.
2. Buser D, Warrer K, Karring T, Stich H. Titanium implants with a true periodontal ligament: An alternative to osseointegrated implants? Int J Oral Maxillofac Implants 1990a;5:113–116.
3. Buser D, Warrer K, Karring T. Formation of a periodontal ligament around titanium implants. J Periodontol. 1990b;61:597-601.
4. Davarpanah M, Szmukler-Moncler S. Unconventional implant treatment. I. Implant placement in contact with ankylosed root fragments. A series of 5 case reports. Clin Oral Implants Res 2009a;20:851-856.
5. Davarpanah M, Szmukler-Moncler S. Unconventional implant treatment. II. Implant placed through impacted teeth. 3 case reports. Int J Periodontics Restorative Dent 2009b;29:405-413.
6. Davarpanah M, Szmukler-Moncler S, Davarpanah K, Rajzbaum P, de Corbière S, Capelle-Ouadah N, Demurashvili G. Protocole non-conventionnel de mise en place d’implants trans-radiculaires. Esquisse d’un changement de paradigme. Rev Stomatol Chir Maxillofac 2012a ; 113 : 335-349.
7. Davaparpanah M, Szmukler-Moncler S, Davaparpanah K, Rajzbaum P. Mise en place d’un implant au travers de tissu dentaire. Vers un changement de paradigme ? Info Dentaire n˚16-18.04.2012b.
8. Davarpanah M, Szmukler-Moncler S, Davarpanah K. Mise en place d’implants au travers de tissu dentaire. In : 25 Cas complexes en Implantologie, Missika P éd., Espace ID éditeur, Paris, 2012c.
9. Gray JL, Vernino AR. The interface between retained roots and dental implants. A histologic study in baboons. J Periodontol 2004;75:1102–1106.
10. Hürzeler MB, Zuhr O, Schupbach P, Rebele SF, Emmanouilidis N, Fickl S. The socket-shield technique: a proof-of-principle report. J Clin Periodontol. 2010; 37: 855-862.
11. Irinakis T, Wiebe C. Initial torque stability of a new bone condensing dental implant. A cohort study of 140 consecutively placed implants. J Oral Implantology 2009b; 35: 277-282.
12. Parlar A, Bosshardt DD, Unsal B, Cetiner D, Haytaç C, Lang NP. New formation of periodontal tissues around titanium implants in a novel dentin chamber model. Clin Oral Implants Res. 2005; 16: 259-267.
13. Szmukler-Moncler S, Davarpanah M. Reliability of the root-implant interface in unconventionally placed implants: an up to 6-year follow-up of 23 implants covering 3 distinct clinical applications. Clin Oral Implants Res 2009; 20: 814 (abstract).
14. Szmukler-Moncler S, Davarpanah M, Davarpanah K, Rajzbaum Ph, Demurashvili G, de Corbière S. Mise en place d’implants au contact d’un tissu autre qu’osseux. L’intégration minérale, esquisse d’une possible évolution de paradigme en implantologie, in : Davarpanah M, SzmuklerMoncler S, Razjbaum P, Davarpanah K, Demurashvili G. Manuel d’Implantologie clinique. Concepts, intégration des protocoles et esquisse de nouveaux paradigmes. 3e édition. Éditions CdP, Rueil-Malmaison, 2012.
15. Warrer K, Karring T, Gotfredsen K. Periodontal ligament formation around different types of dental titanium implants. I. The self-tapping screw type implant system. J Periodontol 1993; 64: 29–34.







Un commentaire
bonjour à toute l’équipe à qui j’adresse toutes mes félicitations pour la réussite de la mise en place d’implant en gardant la canine incluse .
en tant que stomato ma question est qu’en est il de la proximité d’un implant avec les racines des dents voisines faut-il garder l’implant ou dans le même acte chirurgical rectifier l’axe de l’implant pour parer à tout échec.
merci