L’univers de la Régénération Osseuse Guidée par des substituts osseux est actuellement dominé par les produits d’origine bovine. Or, il s’avère que depuis des années, un biomatériau synthétique, le verre bioactif 45S5 a démontré une véritable influence sur les ostéoblastes.
Peu usité en implantologie et en parodontologie parce que peu promu en Europe, il présentait un coût trop élevé.
Ce biomatériau synthétique doit son nom à sa concentration de 45 % en silicium parmi ses composants, qui lui confère la propriété de stimuler la régénération osseuse à travers une action biologique sur les ostéoblastes.
Le verre bioactif 45S5 (Activioss™/GlassBONE™- Noraker – France) présente également un effet antibactérien, due principalement à la dissolution du biomatériau rendant le milieu alcalin et agissant sur la pression osmotique.
Au travers de Activioss™/GlassBone™, nous allons illustrer le protocole de ROG décrit par l’école Suisse de Berne, qui semble présenter aujourd’hui « une convergence thérapeutique » au regard des résultats reproductibles obtenus dans les secteurs esthétiques.
Introduction
Les aménagements osseux pré ou péri implantaires sont devenus une indication dans près de 50 % des cas unitaires de chirurgies implantaires.
Cette gestion des tissus durs assurant le soutien des tissus sus-jacents se fait généralement par une greffe osseuse autologue (greffe d’apposition par bloc osteo synthésé) ou par une Régénération Osseuse Guidée (ROG).
C’est cette dernière, par l’utilisation d’un matériau synthétique, qui nous intéresse car elle met en oeuvre une technique rigoureuse et reproductible, que nous qualifierons d’école Bernoise.
Le protocole est simple car il suit une logique de délais de cicatrisation qui permet d’augmenter les facteurs de succès Schéma 1 (d’après D. Buser).
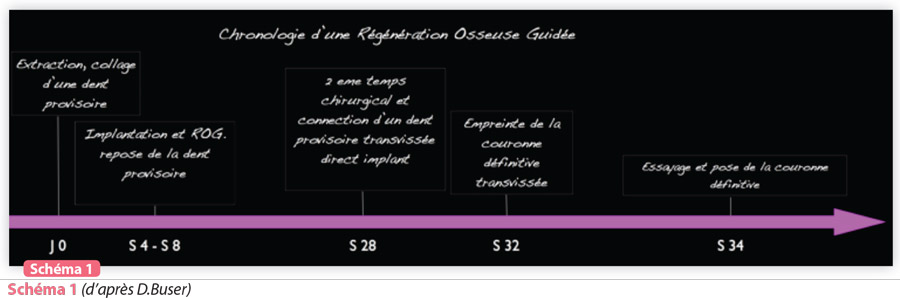
Le choix de ne pas implanter immédiatement après l’extraction de la racine condamnée est dû à la nécessité de laisser les muqueuses cicatriser. Cela permettra ensuite une fermeture complète du site lors du 2ème temps opératoire, qui consistera en la pose de l’implant dans l’axe prothétique idéal afin d’assurer un vissage de la couronne par un puits d’accès palatin, et d’une ROG péri-implantaire pour combler les éventuelles spires de l’implant laissées apparentes par le non respect volontaire de l’axe osseux résiduel.
4 mois de cicatrisation seront nécessaires pour s’assurer du bon démarrage de la substitution osseuse, et de l’ostéointégration de l’implant dans son volume osseux réaménagé. ( la dent provisoire collée à l’aide d’un bracket d’orthodontie est recollée après l’intervention de ROG péri-implantaire et restera en place pendant 4 mois)
Le temps de mise en condition gingivale de l’implant se fera à l’aide d’une couronne provisoire connectée à l’implant par un pilier provisoire « direct – implant ».
Il n’est pas recommandé de réaliser cette étape en rajoutant un temps muqueux à l’aide d’une vis haute de cicatrisation transgingivale, car la gestion des papilles entre l’implant et les dents adjacentes sera plus facile grâce à l’aspiration sous le point de contact créé de la papille néoformée par l’excédent de tissus autour du col de la dent provisoire.
Une ou plusieurs étapes d’ajustement du contour de la dent provisoire ou de la hauteur du point de contact seront nécessaires avant de valider la bonne forme de la gencive marginale et de prendre l’empreinte de la couronne définitive.
La dent condamnée est extraite le jour J 0, et une dent provisoire (ou la dent extraite modifiée en couronne provisoire par meulage de l’extrémité radiculaire) sera collée a l’aide d’un boitier d’orthodontie à la dent adjacente. Une attelle palatine est quelques fois nécessaire lors de rapports occlusaux défavorables, tels une supraclusion importante, un verrou antérieur ou une légère mobilité de la dent support (souvent provoquée par l’inflammation de la dent condamnée).
La fonte osseuse est inéluctable et le choix d’une augmentation du volume osseux préventive ou palliative doit être posé (Araujo 2005, Araujo 2014). Notre choix se porte sur la deuxième solution.
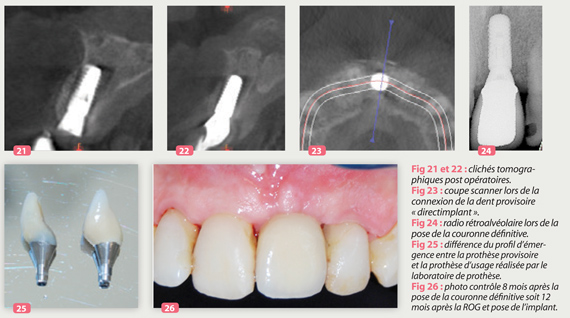
4 à 8 semaines après, la cicatrisation muqueuse est complète et la chirurgie de la pose de l’implant associée à la ROG est effectuée. La seule indication de ne pas réaliser l’implantation immédiatement lors de l’extraction est l’obtention d’une muqueuse cicatrisée permettant une fermeture complète du site opéré avec un tissu cicatriciel de qualité, et un gain de gencive kératinisée sans recours à une greffe gingivale. (Esposito 2010 ; Crespi et al. 2008) Fig. 1 à 3.
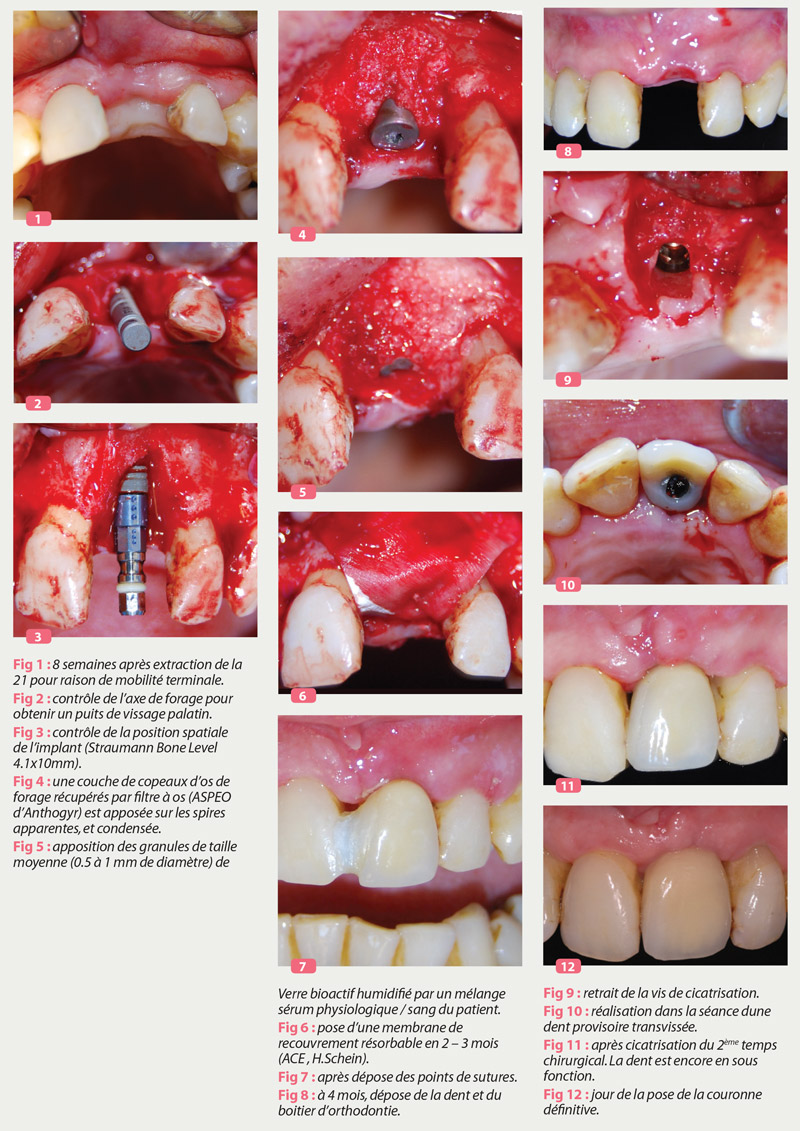
L’intervention débute par le tracé d’incision : un large lambeau avec décharges verticales de 23 à 12 et incision sulculaire est réalisé.
On exécute un curetage soigneux des adhérences fibreuses sur la corticale concernée par la ROG. ( a l’aide d’un Bone Scraper Buser / Hu Friedy )
La pose de l’implant se fera en adéquation avec le choix prothétique décidé en amont de cette chirurgie : le meilleur résultat esthétique sera obtenu avec un implant endo-osseux sablé mordancé, avec plateform switching, à connexion type morse, et une couronne transvissée afin d’éviter toute perte de contrôle des excès de ciment de scellement. (Abrahammsson et Al 2004, Canullo 2010, Canullo et Al. 2009, Chen et Al. 2004)
Un espace légèrement plus important est laissé entre 11 et 21 afin de permettre une meilleure repousse papillaire ( Tarnow & Cho, Lops & Chiapasco ).
Ainsi, le choix de positionnement spatial du col de l’implant et de l’émergence du puits de vissage en face palatine de la future reconstitution coronaire se fait indépendamment du volume osseux disponible.
Le col de l’implant est situé 3 mm sous le zénith de la future couronne, donc 3 mm sous la ligne amélo-cémentaire de la 11 car elle ne souffre d’aucun déchaussement.
Les manques ou faiblesses du volume osseux seront compensés par le comblement osseux.
Le principe de la régénération osseuse guidée est édicté par Buser et Chen 2008 Schéma 2.

Une fois l’implant inséré entre 20 et 30 n.cm idéalement, la vis de couverture est placée (plate ou haute, de 1 ou 2 mm pour soutenir verticalement la future régénération).
La corticale doit être perforée pour accroitre l’apport sanguin à l’interface de l’os natif et du biomatériaux.
Les spires apparentes de l’implant sont recouvertes par des copeaux d’os de forage récupérés par une aspiration spécifique à filtre, type ASPEO Fig. 13. 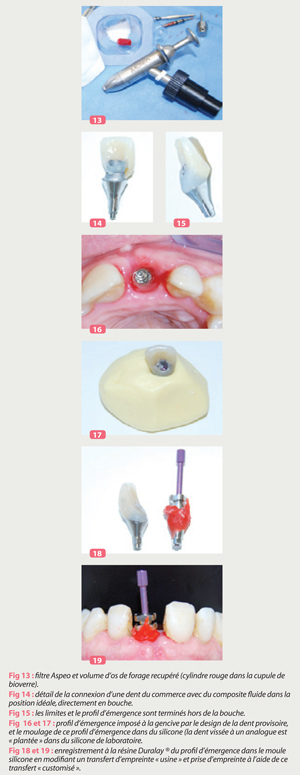
Cette aspiration ne doit jamais servir autrement qu’à proximité immédiate du puits de forage, sans passage sur les muqueuses voisines.
Cette étape est importante pour réduire les temps de cicatrisation et initier la formation d’os au contact de l’implant.
L’ensemble est recouvert en surabondance d’épaisseur et de largeur par le comblement osseux synthétique, un verre bioactif 45S5 Activioss™/Glassbone™ (verre bioactif 45S5 composé de silicium, calcium, sodium et phosphore – Noraker, Villeurbanne).
La granulométrie choisie est de taille moyenne (0,5 à 1 mm, environ 1 cc) afin d’assurer une présence des particules pendant plusieurs mois, et ainsi laisser le temps suffisant pour la substitution du volume par un os néoformé mature Fig. 4 à 6.
Après 30 mois, on retrouve 20 à 30 % de particules dans les prélèvements.
L’objectif de ce comblement vestibulaire est de renforcer le volume osseux de soutien nourricier à la muqueuse vestibulaire. L’idéal est de créer un mur de 3 mm d’épaisseur en avant de l’implant. (Kan et Al. 2007, Froum et Al. 2002, Belser et Al 2009.)
Process de substitution des particules de Bioverre par l’os neoformé. La dissolution du verre bioactif 45S5 Activioss™/Glassbone ™ entraine des échanges ioniques avec les fluides biologiques qui permettent la formation d’une couche minérale, accroche biologique directe entre le biomatériau et l’os. Cette couche minérale empêche tout micromouvement des granules dans le défaut osseux, néfastes à leur ostéointégration. La libération d’un taux optimal de silicium va permettre de stimuler génétiquement le recrutement, la différenciation et la prolifération des ostéoblastes au sein du défaut en vue de la régénération du tissu osseux.
Enfin, une membrane résorbable (24/36 semaines, Ace, origine bovine) est placée pour assurer une barrière entre le comblement et les muqueuses, et participer au maintien des particules en place (surtout lors de la mobilisation du lambeau pendant les sutures). (Canullo 2010)
Les sutures sont réalisées ( 5.0 Marlin ) sans tension grâce à une incision périostée qui permet de relâcher la muqueuse et assure une fermeture totale du site opéré.
La dent provisoire est recollée et la patiente est revue à 10 jours pour le retrait des points de sutures et ensuite à 4 mois pour la réalisation de la dent provisoire directement connectée a l’implant à l’aide d’un pilier temporaire Fig. 7 à 11.
Immédiatement, au 2ème temps chirurgical, la vis de couverture est retirée et la dent provisoire est réalisée dans les principes de prothèse immédiate, à savoir placement en hauteur de la surface de contact par rapport à la crête osseuse sous jacente, travail sur le collet de la dent afin de diriger la cicatrisation gingivale autour du col, et la facilitation de la régénération papillaire. (Crespi et al .2008, De Rouck et Al. 2009, Tarnow et Al 1992 et 2000).
Une ou 2 étapes supplémentaires seront nécessaires pour affiner la position des points de contact et le zénith du collet de la dent provisoire. (Jemt 1997, Mijiritsky et Al. 2009)
Lorsque la forme choisie est atteinte, une copie a l’aide d’une empreinte de la dent provisoire connectée à un analogue est prise, et les informations sur la position exacte de la gencive régénérée autour du collet de cette dent sont transposées a l’aide de résine Duralay sur le transfert d’empreinte Fig. 16 à 19.
Le prothésiste pourra donc réaliser une couronne transvissée direct-implant (par procédé CFAO, SIMEDA – Luxembourg) avec un contour identique à la dent provisoire, responsable du lit gingival obtenu Fig. 25 à 26.
La couronne définitive est mise en place, et son puits de vissage est bouché par une bandelette de PTFE et un composite d’obturation cingulaire Fig. 12.
Conclusion
Les visites de contrôle seront réalisées à 3 mois après la pose de la couronne définitive, puis à 1 an après la ROG. On pourra observer alors une stabilité du volume régénéré.
Les contrôles seront ensuite annuels, afin de vérifier qu’aucune surcharge occlusale ne survienne à l’usage de la nouvelle prothèse. Il faut s’assurer que le guide antérieur est équilibré et que le guidage se fait équitablement entre les dents naturelles et les dents prothétiques.
La bonne fonction occlusale est garante d’une stimulation de l’os dans la zone régénérée , et donc d’un turn-over normal et homothétique du volume osseux péri-implantaire Fig. 20 à 24.
Ainsi, cette technique permet de prédire un résultat systématique, et garantit ainsi un objectif de traitement à nos patients.
La rigueur de ce protocole et son suivi sans dérogation peut parfois paraître long face à certains cas, mais son déroulement selon un process établi est le gage du succès.
A LIRE
1. Abrahamsson I1, Berglundh T, Linder E, Lang NP, Lindhe J. Early bone formation adjacent to rough and turned endosseous implant surfaces. An experimental study in the dog. Clin Oral Implants Res. 2004 Aug; 15(4): 381-92.
2. Allan I, Newman H, Wilson M. Particulate Bioglass reduces the viability of bacterial biofilms formed on its surface in an in vitro model. Clin Oral Implants Res. 2002 Feb;13(1):53-8.
3. Araújo MG1, da Silva JC, de Mendonça AF, Lindhe J. Ridge alterations following grafting of fresh extraction sockets in man. A randomized clinical trial. Clin Oral Implants Res. 2014 Mar 12. doi: 10.1111/ clr.12366.
4. Belser UC1, Grütter L, Vailati F, Bornstein MM, Weber HP, Buser D. Outcome evaluation of early placed maxillary anterior single-tooth implants using objective esthetic criteria: a crosssectional, retrospective study in 45 patients with a 2- to 4-year followup using pink and white esthetic scores. J Periodontol. 2009 Jan;80(1): 140-51. doi: 4 / Canullo L1, Sisti A. 10.1902/jop.2009.080435.
5. Canullo L1, Goglia G, Iurlaro G, Iannello G. Short-term bone level observations associated with platform switching in immediately placed and restored single maxillary implants: a preliminary report. Int J Prosthodont. 2009 May-Jun; 22(3): 277-82
6. Canullo L1, Sisti A. Early implant loading after vertical ridge augmentation (VRA) using e-PTFE titaniumreinforced membrane and nano-structured hydroxyapatite: 2-year prospective study. Eur J Oral Implantol. 2010 Spring; 3(1): 59-69.
7. Chen ST1, Wilson TG Jr, Hämmerle CH. Immediate or early placement of implants following tooth extraction: review of biologic basis, clinical procedures, and outcomes. Int J Oral Maxillofac Implants. 2004; 19 Suppl: 12-25.
8. Covani U1, Bortolaia C, Barone A, Sbordone L. Bucco-lingual crestal bone changes after immediate and delayed implant placement. J Periodontol. 2004 Dec; 75(12): 1605-12.
9. Crespi R1, Cappar é P, Gherlone E, Romanos GE. Immediate versus delayed loading of dental implants placed in fresh extraction sockets in the maxillary esthetic zone: a clinical comparative study. Int J Oral Maxillofac Implants. 2008 Jul-Aug; 23(4): 753-8.
10. De Rouck T1, Collys K, Wyn I, Cosyn J. Instant provisionalization of immediate single-tooth implants is essential to optimize esthetic treatment outcome. Clin Oral Implants Res. 2009 Jun;20(6):566-70. doi: 10.1111/j.1600- 0501.2008.01674.x. Epub 2009 Mar 3.
11. Esposito M1, Grusovin MG, Polyzos IP, Felice P, Worthington HV. Timing of implant placement aftertooth extraction: immediate, immediate-delayed or delayed implants? A Cochrane systematicreview.Eur J Oral Implantol. 2010 Autumn;3(3):189-205.
12. Froum S1, Cho SC, Rosenberg E, Rohrer M, Tarnow D. Histologicalcomparison of healing extraction sockets implantedwith bioactive glass or demineralizedfreeze-driedboneallograft: a pilot study.J Periodontol. 2002 Jan;73(1):94-102.
13. Gallucci GO, Benic GI, Eckert SE, Papaspyridakos P, Schimmel M, Schrott A, Weber HP. Consensus statements and clinicalrecommendations for implant loadingprotocols. Int J Oral Maxillofac Implants. 2014;29 Suppl:287-90. doi: 10.11607/jomi.2013.g4.
14. Griss P, Werner E, Heimke G, Buchinger R. – Comparative experimental investigations withbioglass (L. L. Hench), Al2O3-ceramic and Al2O3-ceramic coatedwith a mod. Bioglass. I. Results of experimentsunder non-loaded conditions (author’stransl) Arch OrthopUnfallchir. 1977 Nov 21;90(1):15-27.
15. Hâmmerle CH., Chen ST, Wilson Jr . Consensus statements and recommendedclinicalproceduresregarding the placement of implants in extraction sockets. Int. J. Oral Maxillofac implants. 2004 ;19Suppl :26-8.
16. Hattar S, Berdal A, Asselin A, Loty S, Greenspan DC, Sautier JM. – Behaviour of moderatelydifferentiatedosteoblast-likecellscultured in contact with bioactive glasses. EurCell Mater. 2002 Dec 31;4:61-9.
17. Jemt T. Regeneration of gingival papillaeafter single-implant treatment.Int J PeriodonticsRestorative Dent. 1997 Aug;17(4):326-33.
18 / Kan JY1, Rungcharassaeng K, Sclar A, Lozada JL. Effects of the facial osseousdefectmorphology on gingival dynamicsafterimmediatetooth replacement and guidedboneregeneration: 1-year results.J Oral MaxillofacSurg. 2007 Jul;65(7 Suppl 1):13-9.
19. Klokkevold PR1, Nishimura RD, Adachi M, Caputo A. Osseointegrationenhanced by chemicaletching of the titanium surface. A torque removalstudy in the rabbit. Clin Oral Implants Res. 1997 Dec;8(6):442-7.
20. Lazzara RJ1, Testori T, Trisi P, Porter SS, Weinstein RL. A humanhistologicanalysis of osseotite and machined surfaces using implants with 2 opposing surfaces. Int J PeriodonticsRestorative Dent. 1999 Apr;19(2):117-29.
21. Lops D1, Chiapasco M, Rossi A, Bressan E, Romeo E. Incidence of inter-proximal papillabetween a tooth and an adjacent immediate implant placedinto a fresh extraction socket: 1-year prospective study.Clin Oral Implants Res. 2008 Nov;19(11):1135-40. doi: 10.1111/j.1600-0501.2008.01580.x.
22. Mijiritsky E1, Mardinger O, Mazor Z, Chaushu G Immediateprovisionalization of single-tooth implants in fresh-extraction sites at the maxillaryesthetic zone: up to 6 years of follow-up.Implant Dent. 2009 Aug;18(4):326-33. doi: 10.1097/ID.0b013e31819ecaaa.
23. Sculean, A., et al.,- Clinicalevaluation of an enamel matrix proteinderivativecombinedwith a bioactive glass for the treatment of intrabonyperiondontaldefects in humans. Periodontol 2002. 73: p. 401-408.
24. Tarnow D.P, Cho S.C, Wallace S.S.–The Effect of inter-implant distance on the height of inter-implant bonecrest Journal of Periodontology. 2000 Apr;71(4) : 546-549
25. Tarnow D.P, Magner A.W, Fletcher P. : – The effect of the distance from the contact point to the crest of bone on the presence or absence of the interproximal dental papilla. J. Periodontol 1992 Dec;63(12) :995-6
26. Tsigkou, O., et al., – Differentiation of fetalosteoblasts and formation of mineralizedbone nodules by 45S5 Bioglassconditioned medium in the absence of osteogensupplements. Biomaterials, 2009. 30(21): p. 3542-50.
27. Xynos ID, Hukkanen MV, Batten JJ, Buttery LD, Hench LL, Polak JM. – Bioglass 45S5 stimulatesosteoblast turnover and enhancesbone formation In vitro: implications and applications for bone tissue engineering. Calcif Tissue Int. 2000 Oct;67(4):321-9.






