En parlant d’implants, on ne peut éviter un sujet épineux : la gestion des patients « bruxomanes » et la protection de nos travaux implantaires et prothétiques. Si nous admettons le caractère de risque que représente le fait de serrer et/ou de grincer des dents pour la longévité de nos travaux, c’est précisément cette malheureuse habitude qui est à l’origine même du besoin de leur réalisation. Autrement dit, la prise en charge précoce et préventive du bruxisme pourrait épargner à bien des patients la réparation ultérieure des dommages causés. Prévenir, c’est surtout (apprendre à) reconnaître les patients « à risque » et les prendre en charge le plus tôt possible.
La liste des signes et symptômes est longue : usures dentaires, facettes d’abrasion, bords libres usés, dentelés, biseautés, mylolyses, fêlures, fractures de dents naturelles ou restaurées, obturations ou prothèses à resceller ou à refaire régulièrement, marques des dents sur les bords de la langue, signes de morsure dans la face interne des joues, sensibilités voire douleurs atypiques au niveau des dents …
Au niveau de l’ATM, on notera les bruits (claquements, crépitations), ressauts, douleurs et gênes à l’ouverture de la bouche, latéro-déviations à l’élévation/abaissement de la mandibule, etc. S’ajoutent des signes et symptômes habituellement moins relevés lors d’un examen clinique en cabinet dentaire, notamment la cervicalgie, une musculature masticatoire très développée, en particulier les masséters et chefs antérieurs des muscles temporaux, la sensibilité à la palpation de ces mêmes muscles ainsi que celle des muscles de la nuque et du cou (le SCOM = Sterno-Cléido- Occipito-Mastoïdien).
Il arrive que certains patients nous décrivent des signes hors du champ de nos compétences habituelles strictement buccales, qui nous mettent sur la piste d’un SADAM. Comme l’avait déjà décrit le fameux ORL américain Costen dans les années 1930, à la liste ci-dessus peuvent s’ajouter les problèmes de l’équilibre, vertiges, nausées, acouphènes, douleurs sinusiennes chroniques, voire des céphalées dites « du type tensionnel », douleurs migraineuses …
Évidemment, chacun de ces symptômes peut avoir une étiologie différente et il sera donc nécessaire d’établir un diagnostic différentiel en faisant appel à des confrères des différentes disciplines concernées. Cependant, plus la liste des signes précités chez un patient particulier est longue, plus il y a de chances que sa para-fonction musculaire y joue un rôle, voire en soit à l’origine.
Dans la pratique quotidienne au cabinet dentaire, ceci se traduit par un « screening » (anglais : criblage) rapide de l’état dentaire et musculaire de chaque patient (à risque) en amont de tout traitement, et notamment, de ceux susceptibles d’avoir un traitement prothétique ou implantaire. Il convient donc d’intégrer certains signes et symptômes dans ses fiches d’anamnèse, d’établir une check-list, d’étudier les publications sur le sujet, voire de suivre des formations spécialisées.
C’est par l’expérience que le praticien développera ses « sens » par rapport aux facteurs à risque et aux typologies de patients principalement concernés. Bientôt, il reconnaîtra la majorité des « candidats » dès leur arrivée au cabinet en remarquant l’hypertrophie des muscles élévateurs ou leur posture par exemple.
Pour les SADAM, la démarche préventive nécessite une vision plus large du sujet, ce qui peut, au début, paraître déroutant aussi bien pour le praticien que pour le patient : le chirurgien-dentiste qui s’intéresse au mode de vie du patient, qui pose des questions sur son « stress » et son environnement, en interpellera certains. Pourtant, en dehors de l’unanimité au niveau international sur l’importance des facteurs psychologiques derrière le phénomène du bruxisme, nous saurons tous identifier, sans trop chercher, quelques cas de patients dans nos cabinets à forte tendance à la somatisation de leurs problèmes d’ordre psychoaffectif, de stress, de nervosité …
S’ensuit un travail aussi important que, parfois, délicat qui consiste à motiver le patient à la nécessité d’agir. Cette étape passe déjà par la simple information et la prise de conscience du patient, des conséquences de son habitude inconsciente, ce qui, en soi, peut souvent avoir des effets surprenants et réduire sensiblement l’incidence du problème.
Dans les autres cas, il faudra trouver, avec le patient, « le traitement » le plus adapté à sa situation. Comme le facteur psychoaffectif s’avère souvent très important, le traitement consistera fréquemment en une gestion plus efficace de ses problèmes et de son « stress » (aide psychologique adaptée, activité physique, techniques de relaxation, …).
Pour la partie dento-dentaire, le praticien proposera généralement un traitement avec gouttière de relaxation NTI-tss, éventuellement assorti ou suivi d’un traitement d’équilibration occlusale, prothétique ou orthodontique. Pour certains cas, le dentiste impliquera des confrères d’autres disciplines pour aider le patient à rompre avec son habitude de bruxisme.
Car si la gouttière de relaxation aidera dans la gestion des symptômes et contribuera ainsi à l’amélioration de qualité de vie du patient, il ne réglera généralement pas le fond du problème, autrement plus complexe.
Cas pratique
Le patient M. P. est à la fois un cas tragique et typique : typique, car nous en voyons régulièrement au cabinet, tragique, parce que son bruxisme important n’a pas été pris en charge dès le départ, ce qui aurait pu nous (et lui !) épargner au moins une partie des interventions ultérieures.
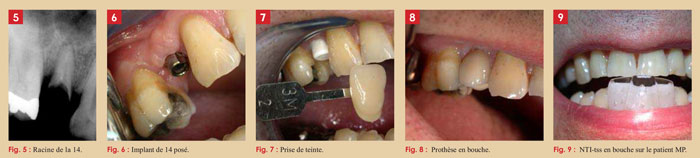
M.P. est suivi au cabinet depuis 1993. En 1994, une couronne a été réalisée sur la 14. Avec le temps, cette couronne a fait l’objet de plusieurs interventions d’urgence, notamment des rescellements répétés avec tentative d’améliorer la rétention radiculaire en 1999, 2001, 2003. En 2005, les problèmes s’accélèrent et atteignent un degré de gravité tel, qu’il en résulte finalement l’extraction de la racine.
En 2006, le patient reçoit un implant avec prothèse, limitant ainsi l’incidence sur les dents avoisinantes. Malheureusement, peu après, on perd une couronne sur la 25, et il est décidé de refaire une autre couronne sur inlay core. Mais les problèmes de descellement ne cessent pas et courant 2007, nous finissons par découvrir une fracture radiculaire ! Début 2008, la racine de 25 doit être extraite et plus tard, le patient reçoit son deuxième implant pour remplacer sa 25.
Histoire inévitable, typique même pour certains patients « malchanceux » ? Rien n’est moins sûr !
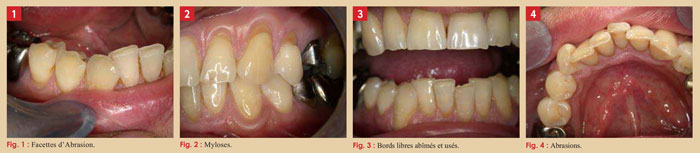
Dans le cas précité, le patient reçoit, bien que tardivement, une gouttière de relaxation pour protéger les dents et les reconstructions délicates. Parallèlement, le patient s’est engagé à envisager une aide psychologique et à pratiquer une activité sportive pour se décontracter.
Suite aux échecs répétés avec des gouttières de recouvrement, qui sont souvent mal tolérées par les patients, fastidieuses à réaliser et à régler, nous avons opté pour un NTI-tss modèle réduit posé à la mandibule. Hormis sa petite taille, son excellente acceptation par les patients et la facilité de sa mise en oeuvre, ce petit dispositif présente un autre avantage, son faible coût pour le patient, ce qui le rend facile à « vendre ». Après quelques réglages (notamment la diminution de la DVO au strict minimum nécessaire pour éviter tout contact canin ou molaire), il permet en quelques jours, ou quelques semaines tout au plus, de despasmer les muscles masticateurs du patient afin d’envisager un traitement de fond si besoin (Fig.9).
Pour M.P. le succès est encourageant : depuis la mise en place de sa gouttière de relaxation, le patient remarque la diminution de la tension musculaire des masticateurs au matin et ressent la nécessité et le besoin du port de sa gouttière pour la protection de ses dents.
Conclusion
Dans le cas de M.P. comme dans bien d’autres, le diagnostic précoce de la surcharge occlusale et de la parafonction musculaire ainsi que leur traitement préventif, aurait permis d’éviter une bonne partie des problèmes rencontrés ultérieurement.
Aussi est-il évident que, sans protection occlusale, les risques au niveau des restaurations sont énormes, et qu’une protection efficace s’impose. Le tout nécessite un accompagnement, qui va bien au-delà du seul problème dento dentaire. Dans notre expérience, le traitement préventif et protecteur avec une gouttière de relaxation du type NTItss est peu coûteux, facile à réaliser, bien accepté par les patients et, surtout, efficace. Souvent il peut donc nous épargner et également, à nos patients, bien des ennuis… et des dépenses !






