L’utilisation d’implants ostéointégrés est aujourd’hui l’alternative de choix pour le remplacement des dents manquantes, qu’il s’agisse d’édentement unitaire, partiel ou complet.
La perte des dents s’accompagne d’une résorption du support osseux, qui varie selon la cause de l’édentement, mais aussi la région concernée [1]. Si le support osseux résiduel a longtemps guidé le positionnement de l’implant, c’est aujourd’hui la future réalisation prothétique qui doit être privilégiée pour son positionnement. Ainsi, le support osseux peut être régénéré afin de positionner l’implant dans les conditions prothétiques idéales.
La Régénération Osseuse Guidée (ROG) est une option d’aménagement osseux fiable à condition de respecter des indications bien précises, ainsi qu’une mise en œuvre bien codifiée de manière à rendre la technique fiable et reproductible.
Dans le cas clinique présenté, nous avons utilisé la « sausage technique » décrite par le Pr Urban.
Principes de la ROG
Elle reprend les principes de la Régénération Tissulaire Guidée, technique parodontale, mise au point par Nyman en 1982 : utilisation d’une membrane qui joue le rôle de barrière physique permettant ainsi une colonisation sélective du caillot par les cellules du desmodonte [2]. Lors d’une ROG ce sont les cellules osseuses qui sont ciblées. Elle associe une membrane, à un matériau de comblement (autogreffe, allogreffe, xénogreffe… selon la nature du matériau utilisé) [3-5].
Le matériau de comblement recrée le volume souhaité et soutient la membrane (« effet de tente »)[6].
Le principe général de la greffe osseuse repose sur la notion d’un support capable de rétablir un volume osseux. Ce volume est le siège d’une colonisation par les éléments ostéogéniques de l’hôte receveur (éléments vasculaires et cellules osseuses) aboutissant au remodelage osseux.
La membrane doit être :
- parfaitement appliquée sur le greffon ;
- parfaitement stable ; tout mouvement compromet le maintien du volume créé avec le matériau et la réussite de la technique ; ainsi on peut utiliser des micro-clous impactés ou pins [7];
- parfaitement recouverte ; le lambeau doit être parfaitement libéré et ne doit donc subir aucune tension ; les sutures entre les 2 berges du lambeau doivent être parfaitement hermétiques.
Des études récentes de Mir-Mari et Hammerle [7] avec étude radiographique avant / après fermeture du site par les sutures montrent que le volume du matériau est considérablement influencé par la fermeture du site si la membrane n’est pas fixée.
Le Pr Urban a décrit la « sausage technique » [8, 9] avec applications de pins pour stabiliser la membrane :
- en palatin / lingual selon le site traité
- en vestibulaire dans les zones apicales et latérales à la ROG
Cette stabilisation sur toutes les zones bordant le produit de comblement permet une très bonne stabilisation du matériau.
Celui-ci n’est alors pas mobilisé lors de la mobilisation du lambeau pour fermer le site.
Les pins sont impactés à l’aide d’un applicateur spécifique et d’un maillet.
Dans la technique originale, le matériau utilisé est un mélange de Bio Oss® et d’os autogène (prélevé à l’aide d’un Safescraper®) dans les proportions 1 :1. L’os autogène peut le plus souvent être prélevé à proximité du site à reconstruire.
Ceci évite, dans les défauts de petite / moyenne étendue, l’accès à un second site chirurgical de prélèvement, réduisant ainsi considérablement la durée de l’intervention et les suites opératoires.
Dans les reconstructions importantes, lorsqu’un volume d’os autogène plus important est nécessaire, un prélèvement dans la région mandibulaire peut toutefois s’avérer nécessaire.
Les membranes utilisées dans ces techniques doivent être suffisamment élastiques, mais résistantes malgré tout pour ne pas se déchirer lors de la mise en place du pins.
Cas cliniques
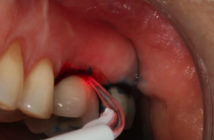
Cette patiente de 62 ans est adressée pour l’extraction de sa 21 et son remplacement par un implant. L’examen clinique révèle une mobilité terminale, une suppuration marquée et un œdème vestibulaire.
L’examen radiologique montre une parodontolyse terminale. La corticale vestibulaire est complètement détruite. Dans ce contexte, l’Extraction Implantation Immédiate ne peut être envisagée.
Le choix thérapeutique s’oriente vers plusieurs étapes différées :
- vulsion de la dent
- aménagement osseux 8 semaines post- extraction de la dent, après avoir obtenu la fermeture muqueuse du site
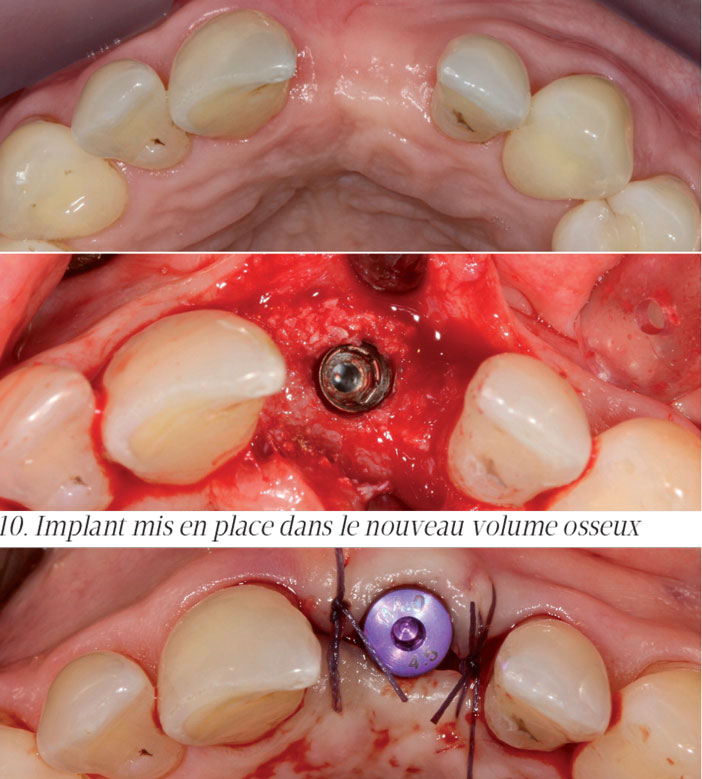
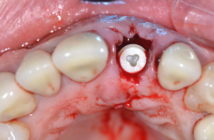
- implantation différée à 6 mois après la greffe.
La temporisation sera réalisée grâce à une bridge collé transitoire. L’utilisation d’un dispositif de temporisation fixée est essentielle dans le succès de ces techniques ; un dispositif amovible, avec la déprécibilité qu’il implique risquerait de compromettre le succès de la greffe.
Les différentes étapes sont présentées au fil des photos jointes :
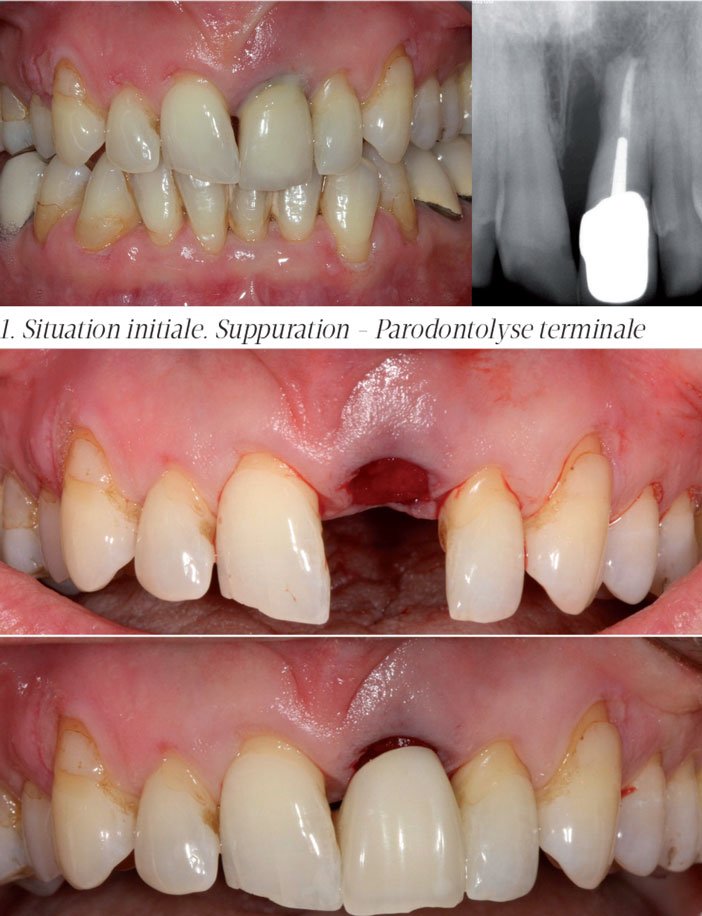
2. Avulsion 21 – Bridge collétransitoire
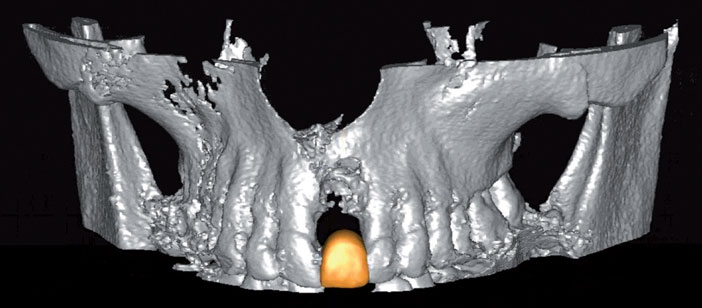
3. Cone beam réalisé 8 semaines après avulsion
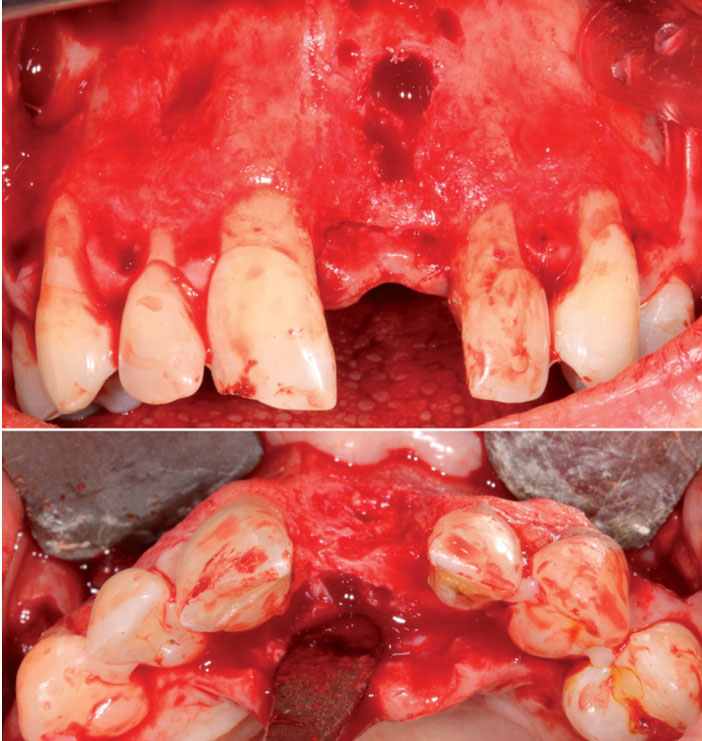
4.. Défaut osseux – vue de face et inférieur
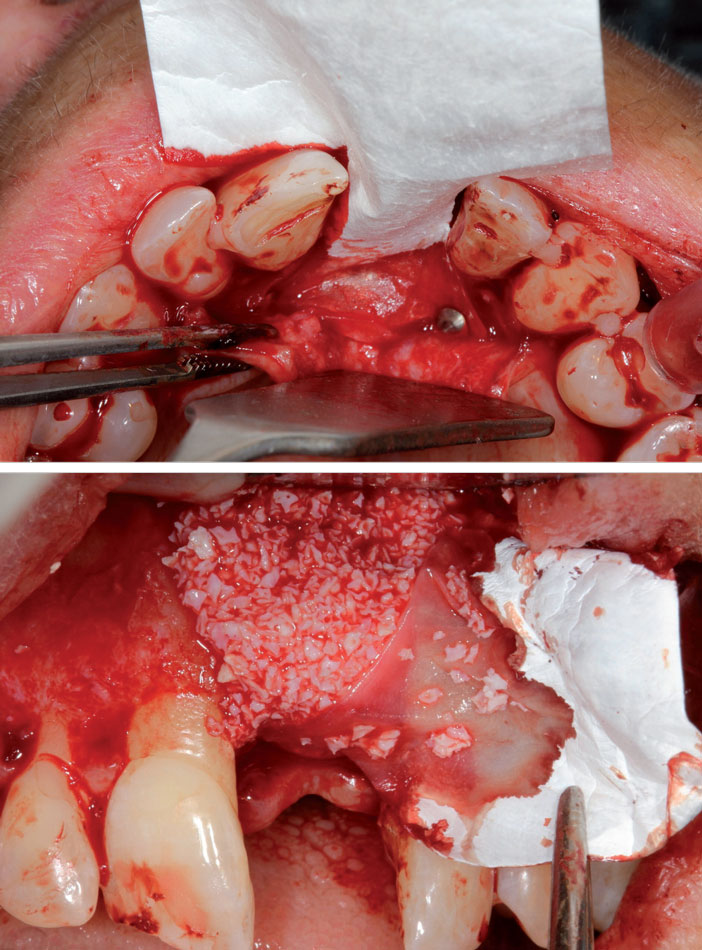
5. Pins positionnés en palatin pour bloquer la membrane (Membrane BioGide®) 6. Mise en place du matériau de comblement (Os autogène + BioOss®)
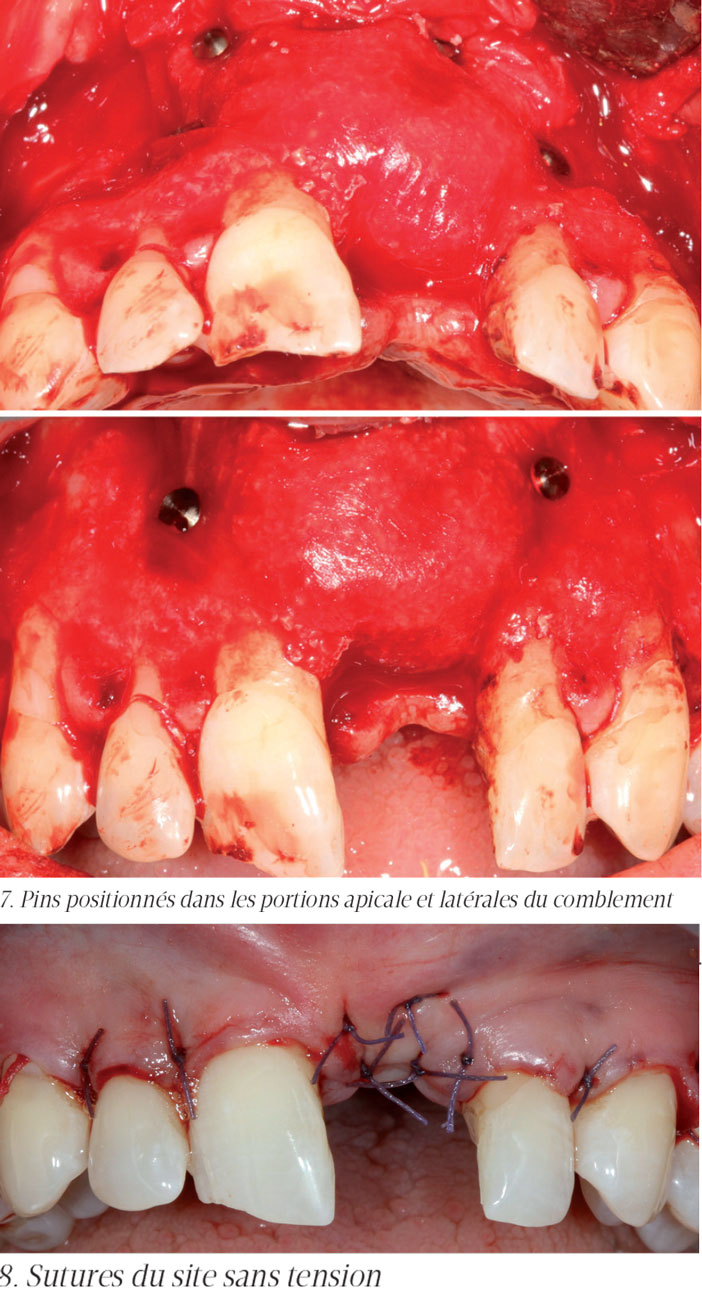
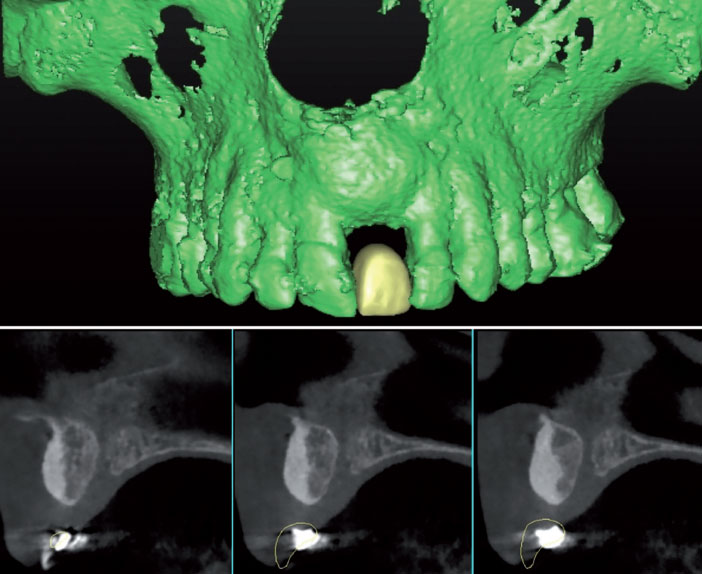
9. Cone beam 6 mois après l’aménagement osseux. Notez l’aspect compact et homogène du matériau de comblement conféré par le coffrage de la membrane assuré par les pins
Conclusion
La régénération osseuse guidée utilisant des pins ou « sausage technique » est une technique fiable pour les aménagements de défauts osseux horizontaux. La stabilisation de la membrane par des pins permet une meilleure stabilisation du matériau, notamment lors de la fermeture du lambeau. Le respect des procédures permet d’obtenir des résultats reproductibles. Enfin, pour les défauts horizontaux, il s’agit d’une technique relativement rapide à mettre en œuvre, ce qui représente un confort indéniable pour le patient traité.
Bibliographie
1. Araujo, M.G. and J. Lindhe, Dimensional ridge alterations following tooth extraction. An experimental study in the dog. J Clin Periodontol, 2005. 32(2): p. 212-8.
2. Nyman, S., T. Karring, and G. Bergenholtz, Bone regeneration in alveolar bone dehiscences produced by jiggling forces. J Periodontal Res, 1982. 17(3): p. 316-22.
3. Nyman, S., Bone regeneration using the principle of guided tissue regeneration. J Clin Periodontol, 1991. 18(6): p. 494-8.
4. Buser, D., et al., Regeneration and enlargement of jaw bone using guided tissue regeneration. Clin Oral Implants Res, 1990. 1(1): p. 22-32.
5. Hammerle, C.H. and R.E. Jung, Bone augmentation by means of barrier membranes. Periodontol 2000, 2003. 33: p. 36-53.
6. Stavropoulos, F., et al., A comparative study of barrier membranes as graft protectors in the treatment of localized bone defects. An experimental study in a canine model. Clin Oral Implants Res, 2004. 15(4): p. 435-42.
7. Mir-Mari, J., et al., Influence of blinded wound closure on the volume stability of different GBR materials: an in vitro cone-beam computed tomographic examination. Clin Oral Implants Res, 2016. 27(2): p. 258-65.
8. Urban, I.A., H. Nagursky, and J.L. Lozada, Horizontal ridge augmentation with a resorbable membrane and particulated autogenous bone with or without anorganic bovine bone-derived mineral: a prospective case series in 22 patients. Int J Oral Maxillofac Implants, 2011. 26(2): p. 404-14.
9. Urban, I.A., et al., Horizontal ridge augmentation with a collagen membrane and a combination of particulated autogenous bone and anorganic bovine bone-derived mineral: a prospective case series in 25 patients. Int J Periodontics Restorative Dent, 2013. 33(3): p. 299-307.



Un commentaire
Bonjour, merci pour cet article très clair et bien illustré.
Je souhaiterais utiliser la sausage technique (que je n’ai pour l’instant jamais mise en oeuvre sur un patient) pour une patiente qui a un site osseux déjà cicatrisé sur une 45. Malgré un comblement le jour de l’extraction, le haut de la crête est très fin et nécessiterait l’ajout d’os par ROG le jour de la pose de l’implant. J’ai du coup deux questions :
– peut- on pinser une membrane en lingual à la mandibule (Accès délicat) ?
– quelle marque de pins recommandez vous ?
Je vous remercie par avance pour votre réponse !