L’ enfant porteur de trisomie 21 présente de nombreuses caractéristiques médicales dont plusieurs ont une conséquence sur la cavité buccale ou le comportement du patient chez le chirurgien-dentiste [1]. Parmi celles-ci, l’hypotonie musculaire de la région orofaciale avec protrusion linguale, accompagnée d’un déficit du tonus musculaire orbiculaire, confère un aspect caractéristique avec une bouche restant ouverte et l’étage inférieur de la face ne se développant pas normalement [2,3].
Parallèlement, ces patients ressentent différemment les stimuli dans la cavité buccale : lenteur de réactivité et difficulté à localiser les stimuli ou à exprimer la douleur [4]. Ces constatations ont amené certains auteurs à proposer une thérapie fonctionnelle basée sur la stimulation de la cavité buccale dès les premiers mois de la vie. L’objectif de cet article est de présenter ce type de thérapie.
Quels objectifs et quels moyens ?
En contrecarrant l’hypotonie musculaire de l’enfant, cette stimulation doit permettre de diminuer l’hypotonie labiale, réduire la protrusion linguale, atténuer le « pseudoprognathisme » (pseudo car il y a une tendance à la classe III du fait de l’hypodéveloppement du maxillaire), favoriser l’acquisition du langage et prévenir les infections respiratoires (favorisées par une bouche ouverte en permanence).
Plus largement, en s’inscrivant dans une prise en charge générale de l’enfant, elle doit favoriser à terme l’insertion sociale des patients porteurs de trisomie 21.
D’après Castillo-Morales, cité par Limbrock [5], le traitement comprend une stimulation musculaire, qui passe par une élongation du cou et des rotations de la tête ; avec des stimulations de points anatomiques sur le visage. Cette stimulation externe à la cavité buccale est accompagnée du port d’une plaque palatine de myostimulation.
Idéalement, cette action doit être menée en partenariat pluridisciplinaire avec d’autres professions de santé, dont kinésithérapeutes et orthophonistes, pour faciliter l’acquisition optimale de fonctions telles que la ventilation nasale.
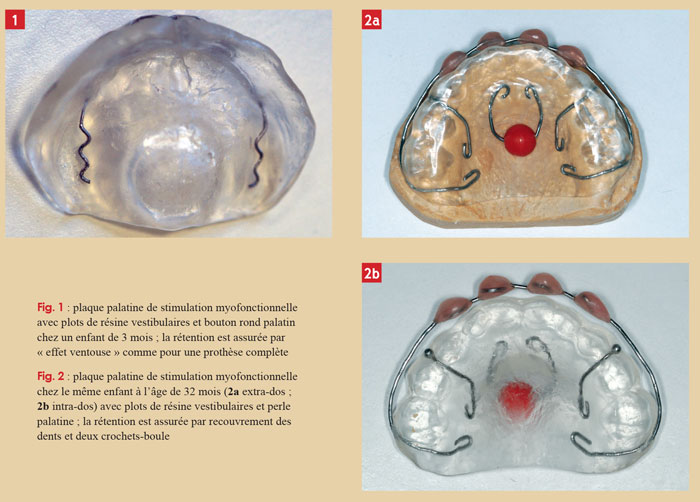
La plaque de myostimulation est l’élément central de la stimulation buccale. Amovible, elle consiste en une plaque palatine comprenant deux zones de stimulation (Fig. 1) : un stimulateur lingual en forme de « bouton », de « volcan » (rond habituellement, ovale en cas de diastase linguale présente chez 10 % des patients en trisomie 21) et un bandeau vestibulaire visant à stimuler les muscles orbiculaires. Ce dernier peut être composé d’une bande ou de plots de résine, voire de perles. De même, une perle peut être utilisée en lieu et place du bouton palatin (Fig. 2). La plaque amène la langue à « presser le bouton », ainsi celle-ci se place en bonne position et exerce des forces vers le haut et en arrière.
La plaque peut être utilisée dès les premières semaines de vie. Sa tenue est assurée par un « effet ventouse », comme pour les prothèses amovibles complètes. Elle est portée quelques minutes au début puis jusqu’à 3 à 9 heures par jour. Elle suit la croissance de l’enfant et doit donc être renouvelée tous les trois mois en moyenne. Le port de la plaque s’arrête soit quand les objectifs sont atteints: ventilation buccale stoppée, fermeture labiale acquise, langue en bonne position et restant en bouche, soit quand il n’y a plus de rétention suffisante. [5].
La combinaison d’une stimulation musculaire manuelle (exercices de physiothérapie) et du port de la plaque de myostimulation potentialise les effets sur l’hypotonie musculaire. La thérapie par plaque palatine se révèle bénéfique pour l’acquisition des fonctions motrices orales en vue de favoriser l’apprentissage du langage [6].
Quelles sont les difficultés rencontrées lors de cette prise en charge ?
Le port de la plaque commence alors que l’enfant est édenté. La croissance de l’enfant se poursuit et les dents temporaires vont émerger les unes après les autres. De ce fait, le potentiel rétentif de la plaque va décroitre. Des rebasages ou un renouvellement sont nécessaires dès l’apparition des premières dents. Lorsque les molaires temporaires sont en bonne position sur l’arcade, on peut utiliser des moyens supplémentaires de rétention tels que des crochets ou un recouvrement des dents postérieures.
Lorsque les molaires temporaires sont en place, la question peut se poser du choix entre prolonger le port de la plaque palatine (avec adjonction d’éléments de rétention supplémentaires) ou réaliser une plaque avec un vérin d’expansion maxillaire si le développement maxillaire est insuffisant.
Le succès de cette thérapeutique est corrélé à la compliance du patient. Son comportement peut mettre en échec toute la prise en charge via un refus du port de la plaque de même que les casses répétées ou une mauvaise hygiène bucco-dentaire [7]. Cette prise en charge est de longue durée. C’est un facteur supplémentaire de non-observance de celle-ci.
Quels résultats ?
Lorsque la stimulation est appliquée sur une période suffisamment longue, l’effet sur la position de la langue et la tonicité labiale est significatif, après un an, par rapport à une population témoin [8].
Lorsque la comparaison est effectuée sur 4 ans, les enfants en ayant bénéficié ont significativement moins de ronflement nocturne, parlent mieux, avec un meilleur arrondi des lèvres lors de la prononciation [3].
L’effet n’est donc pas uniquement au niveau de la stimulation labiale ou linguale, mais également de la perception ou de la prise de conscience de la cavité buccale par les patients. C’est une amélioration de la qualité de vie et de la possibilité de s’insérer socialement.
Bibliographie
1. Sixou J.L Aspects bucco-dentaires de la trisomie 21 chez l’enfant. Arch Pédiatr 2008; 15: 852-854.
2. Fischer-Brandies H ., Junker N. Théorie et pratique du traitement fonctionnel en ODF chez les nourrissons et les enfants en bas-âge atteints du Morbus-Down. Orthod Fr 56 :365-369, 1985.
3. Carlstedt K., Henningsson G., Dahllöf G. A four-year longitudinal study of palatal plate therapy in children with Down syndrome: effects on oral motor function, articulation and communication preferences. Acta Odontol Scand 2003; 61: 39-46.
4. Hennequin M., Morin C., Feine J.S. Pain expression and stimulus localisation in individuals with Down’s syndrome. Lancet 2000b ; 2: 1882-1887.
5. Limbrock G.J., Castillo-Morales R., Hoyer H., Stöver B., Onufer C.N. The Castillo-Morales approach to oro-facial pathology in Down syndrome. Int J Orofacial Myol 1993; 19: 30-37.
6. Bäckman B., Grevér-Sjölander A-C., Holm A-K.,Johansson I. Children with Down Syndrome:oral development and mmorphology after use of palatal plates between 6 and 18 months of age. Int J Paediatr Dent 2003; 13: 327-335.
7. Limbrock G.J.,Hoyer H. Orofacial regulation therapy in children with Down syndrome, using the methods and appliances of Castillo-Morales. J. Dent Child 1990; November-December: 442-444
8. Carlstedt K., Dahllöf G., Nilsson B., Modéer T. Effect of Palatal Plate Therapy in Children with Down Syndrome.A 1-year study. Acta Odontol Scand 1996; 54: 122-125