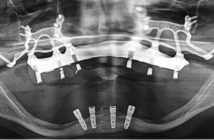
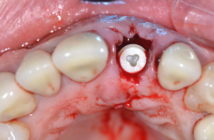
Le traitement implantaire est le dernier recours dans l’établissement des plans de traitement chez les patients atteints de parodontites sévères. Aujourd’hui, l’implantologie s’inscrit comme un complément de qualité dans nos plans de traitements.
D’après les études de Lindquist et coll. (1), puis Buser et coll. (2), les implants ont un taux de survie élevé. Sachant qu’avant toute chirurgie implantaire, un bilan parodontal doit être effectué ; la maladie parodontale doit être traitée et stabilisée.
La maintenance parodontale et péri-implantaire reste cependant une étape essentielle du plan de traitement.
Elle a comme objectif d’assurer à long terme la pérennité de nos traitements ; de prévenir les réactions inflammatoires, les pertes d’attaches et les récidives de la maladie parodontale (Axelsson et coll. 3).
La fréquence des séances de maintenance
Elle dépend des facteurs de risque du patient qui sont pour Heitz-Mayfield (4) comme étant : l’hygiène buccale, les antécédents des maladies parodontales et le tabagisme.
Pour Axelsson et coll. (3), la fréquence des maintenances doit être 2 à 4 fois par an.
Hygiène buccale
Une hygiène buccale inadaptée constitue un risque important dans le développement d’une affection péri-implantaire ; elle sera encore plus notoire chez les patients fumeurs.
Antécédents de la maladie parodontale
Ils constituent un facteur de risque du développement d’une pathologie péri-implantaire.
Axelsson et coll. (5) ont étudié sur 30 ans une population de 257 patients traités pour une parodontite chronique puis suivis par des séances de maintenance : le niveau d’attache est stable sur plus de 95 % des sites. Seuls 3 % des sites ont une perte d’attache supérieure à 2 mm en 30 ans..
D’après Roos Jansacker et coll. (6) il apparaît que les individus susceptibles à la parodontite sont plus exposés aux destructions péri-implantaires d’origine infectieuse.
Dans une étude de Roccuzzo et coll. (7), 101 patients atteints d’une parodontite chronique sont traités et implantés. Sur 10 ans, les implants semblent plus susceptibles aux pertes d’attache que les dents.
Pour Pjetursson et coll. (8), chez les patients atteints de parodontite, les poches résiduelles supérieures ou égales à 5 mm à la fin du traitement actif représentent un risque significatif de développement d’une péri-implantite.
Tabagisme
Les patients fumeurs sont plus susceptibles de développer une péri-implantite.
Etat de santé général
Tenir compte des pathologies d’ordre général notamment les maladies ou traitements immunodépresseurs ; le diabète non équilibré ; polyarthrite rhumatoïde etc.
 Le déroulement d’une séance de maintenance
Le déroulement d’une séance de maintenance
L’interrogatoire médical
Pour vérifier le questionnaire médical initial.
L’examen clinique
- Mesure de l’indice de plaque
- Examen du parodonte
Heitz- Mayfield et coll. (4), proposent l’utilisation d’outils de diagnostics essentiels lors de la maintenance : la sonde graduée en métal ou en plastique doit être utilisée avec une pression légère (0,25 N) pour le sondage des poches ; elle permet de diagnostiquer les maladies parodontales et péri-implantaires.
L’augmentation de la profondeur de poche au sondage peut être associée à une perte d’attache et à une perte osseuse péri implantaire.
- le saignement au cours du sondage indique la présence d’une inflammation péri-implantaire.
- la suppuration est souvent associée à une perte osseuse péri-implantaire.
- la mobilité peut survenir lorsque la vis des artifices prothétiques se dévisse.
L’examen radiologique permet d’objectiver une perte osseuse péri-implantaire.
Nettoyage
Nettoyage quotidien du patient
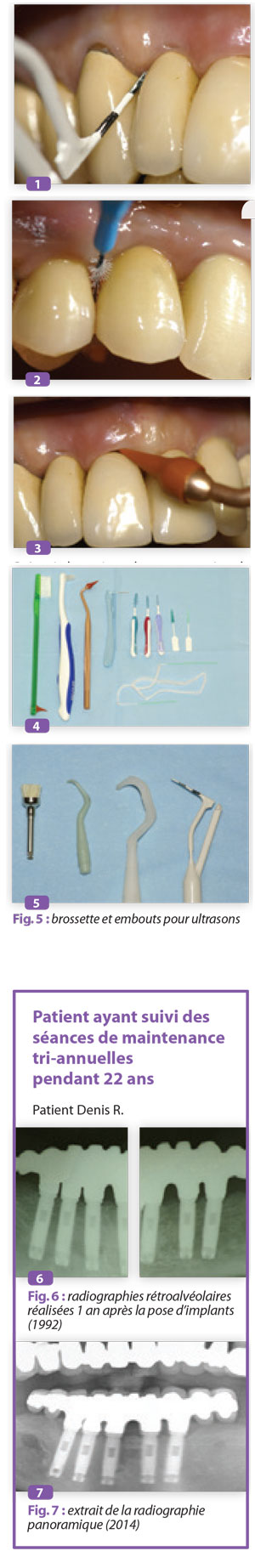
Remotiver le patient et revoir la technique de brossage quotidien notamment au niveau des zones difficiles d’accès.
Brossage quotidien, 2 à 3 fois par jour avec une brosse manuelle souple ou électrique, permet l’élimination du biofilm.
Utilisation de brossettes interdentaires ou du fil dentaire pour le nettoyage des espaces interdentaires. Les brossettes doivent avoir une taille suffisante de sorte à pouvoir éliminer par friction le biofilm interdentaire.
Utilisation de brossettes monotouffe
Utilisation du stimulateur gingival pour l’élimination de la plaque au niveau du sulcus.
Prévenir le patient de ne pas arrêter le brossage en cas d’éventuels saignements, signe d’inflammation.
Nettoyage professionnel
Elimination du tartre et du biofilm par le praticien.
Débridement des surfaces dentaires et implantaires grâce aux inserts montés sur ultrasons.
L’objectif est d’éliminer le biofilm et le tartre tout en préservant l’état de surface implantaire (Atieh et coll. 9).
Utiliser plutôt des inserts en plastique pour le débridement des surfaces implantaires qui permettent une bonne élimination du biofilm, sans changer l’état de surface des implants (Speelmann et coll. 10) ; néanmoins, Schmage et coll. (11) observent la présence de débris dus à l’usure de l’instrument.
Le curetage et le surfaçage avec les curettes Gracey devant être plastifiées lors de la maintenance autour des implants.
L’irrigation avec l’utilisation de bain de bouche, à 0,2 % de chlorhexidine, est efficace sur la réduction de plaque et de l’inflammation gingivale (Geursolley et coll. 12).
L’aéropolisseur avec du sodium bicarbonate ou du sodium hydrocarbonate (Schwarz et coll. 13) permet selon Tastepe et coll. (14), l’enlèvement des endotoxines bactériennes dans 84 à 98 % des cas et l’élimination du biofilm à 100 %.
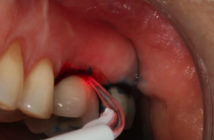
La thérapie photodynamique est une méthode efficace pour réduire la concentration bactérienne sur les surfaces implantaires (Marotti et coll. 15).
Polissage avec des cupules ou brossettes et la pâte à polir.
Conclusion
De nombreuses études montrent les échecs implantaires chez les patients qui ne sont pas régulièrement suivis en maintenance (Pjetursson et coll. 8).
La maintenance permettra de prévenir l’apparition de complications infectieuses autour des restaurations implanto-portées. C’est une étape importante et un pré requis au traitement implantaire, pour assurer la pérennité de nos traitements lors de la prise en charge de nos patients.
La nécessité d’une information éclairée de nos patients dans l’importance de leur implication quotidienne et du suivi une fois le traitement « actif » terminé, est indispensable.
Remerciements : Marc Minden et Caroline De Laporte
Bibliographie
1. Lindquist, L.W., Carlsson, G.E. & Jemt, T. A prospective 15-year follow-up study of mandib- ular fixed prostheses supported by osseointegrated implants. Clinical results and marginal bone loss. Clinical Oral Implants Research 1996; 7: 329– 336.
2. Axelsson P., Nyström B, Lindhe J. The long term effect of a plaque control program on tooth mortality, caries and periodontal disease in adults. Results after 30 yars of maintenance. J Clin Periodontol 2004 ; 31 : 749-7574
3. Heitz-Mayfield LjA : Péri implant diseases : diagnosis and risk indicators . J. Chir. Periodontal. 2008 : 35 (Suppl. 8) : 292 – 304.
4. Axelsson P ;Lindhe J : The significance of maintenance care in the treatment of periodontal disease. J. Clin Perio 1981 ; 8 : 281 – 94.
5. Roos Jansacker AM, Renvert H, Lindahi C, Renvert S. Nine to fourteen year follow up of implant treatment, Part III : factors associated with peri implant lesions. Journal of clinical periodontology 2006 ; 33 : 296- 301.
6. Roccuzzo M, Bonino F, Aglietta M, Dalmasso P. Ten year results of a three arms prospective cohort study on implants in periodontally compromised patients. Part 2 :clinical results. Clin Oral Implants Res 2012 ; 23 : 389-395.
7. Pjetursson BE, Helbling C, Weber H.P, Matuliene G, Salvi GE, Brägger U, Schmidin K, Zwahlen M, Lang NP. Péri implantitis susceptibility as it releates to periodontal therapy and supportive care. Chir Oral Implants : Res 2012 ; 23 : 888-894).
8. M. A. Atieh, N. H. Alsabeeha, C. M. Faggion Jr., and W. J. Duncan. The frequency of peri-implant diseases: a systematic review and meta-analysis. Journal of Periodontology; 2012.
9. Speelmann J A, Collaert B, Klinge B. Evaluation of different methods to clean titanium abutments. A scanning electron microscopic study. Clin Oral implants Res. 1992 Sep ; 3 (3) : 120-7.
10. Schmage P, Thielemann J, Nergiz I, Scorziello TM, Pfeiffer P. Effects of 10 cleaning instruments of four different implant surfaces. Int Oral Maxillofac Implants. 2012 Mar-Apr, 27-2 : 308-17.
11. Geursolley J C. A meta analyses of six month studies of antiplaque and antigingivitis agents. J.Am. Dent. Assoc 2006 ; 137 : 1657-1657.
12. F. Schwarz, D. Ferrari, K. Popovski, B. Hartig, and J. Becker. Influence of different air-abrasive powders on cell viability at biologically contaminated titanium dental implants surfaces. Journal of Biomedical Materials Research 2009; Part B, vol. 88, no. 1, pp. 83–91.
13. C. S. Tastepe, R. van Waas, Y. Liu, and D. Wismeijer. Air powder abrasive treatment as an implant surface cleaning method: a literature review. The International Journal of Oral & Maxillofacial Implants; 2012; vol. 27, no. 6, pp. 1461–1473.
14. Juliana Marotti & Pedro Tortamano & Silvana Cai & Martha Simões Ribeiro & João Eduardo Miranda Franco & Tomie Toyota de Campos. Decontamination of dental implant surfaces by means of photodynamic therapy. Lasers Med Sci 2013; 28:303–309