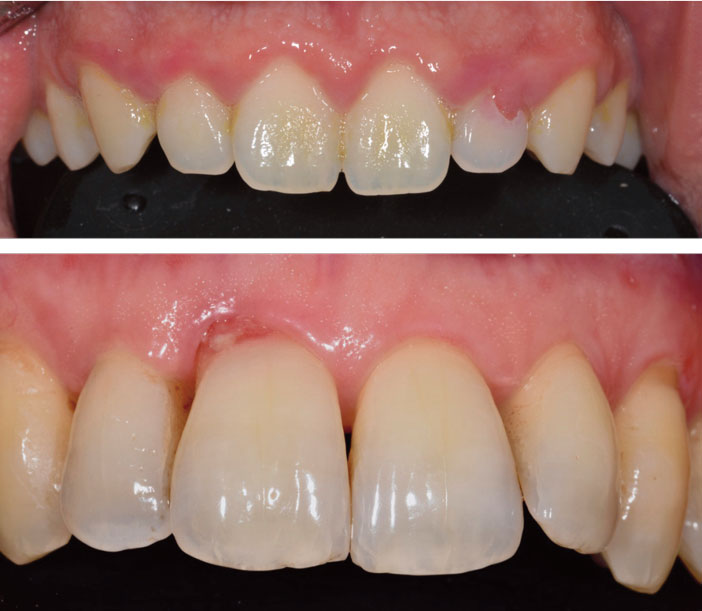
Le « Pink spot » est caractérisé par une coloration rose située à la base de la couronne d’une dent, dont la découverte est le plus souvent fortuite par le patient ou par son praticien. Ce signe visuel clinique permet en général de rendre visible une pathologie passée jusque-là inaperçue. Que signifie-t-il et quels sont les mécanismes biologiques sous-jacents mis en jeux ? Quel est le pronostic dentaire et quelles solutions thérapeutiques s’offrent à nous ?
Mécanisme et particularités de ce type de résorption
Plus qu’une pathologie à part entière, le « Pink spot » est un signe clinique qui peut être causé soit par une résorption interne, soit par une résorption cervicale invasive. Cette dernière est la plus fréquente, et c’est celle que nous détaillerons ici. Non traitées, elles peuvent conduire à la fracture spontanée de la dent et à sa perte.
L’étiologie de la résorption cervicale externe reste mal connue et plusieurs hypothèses indiquent qu’elle pourrait retrouver dans l’historique dentaire un antécédent de traumatisme, un traitement orthodontique, un éclaircissement interne, une thérapeutique parodontale ou un geste traumatique tel l’avulsion d’une dent adjacente (Patel 2009). De manière plus anecdotique, elle a également été liée à la pratique des instruments à vent (Gunst 2011).
Sur le plan histo-physiopathologique, il s’agit d’une résorption inflammatoire non infectieuse. Elle fait intervenir des cellules clastiques qui ne s’attaquent qu’à une structure minérale et qui progressent grâce à la perte localisée de la couche cémentaire protectrice.
De progression centripète, le processus est limité en interne par une barrière organique non minéralisée entourant la pulpe, à savoir la pré-dentine. Ceci explique pourquoi cette pathologie est en général asymptomatique, car la pulpe restant vivante même si elle peut être légèrement inflammatoire. Passant inaperçue lors des premiers stades de son développement, c’est le plus souvent l’apparition du Pink Spot qui incite à la prise d’un cliché de la dent concernée et qui objective cette destruction tissulaire interne à la dent.
Heithersay a proposé une classification clinique (Heithersay 1999) décrivant le stade d’avancement de la résorption.
Elle débute dans la région cervicale et intéresse la dentine (classe 1), puis se rapproche de la pulpe dentaire (classe 2), la contourne (classe 3) et enfin se propage à travers la racine en direction apicale (classe 4) (Fig. 3)
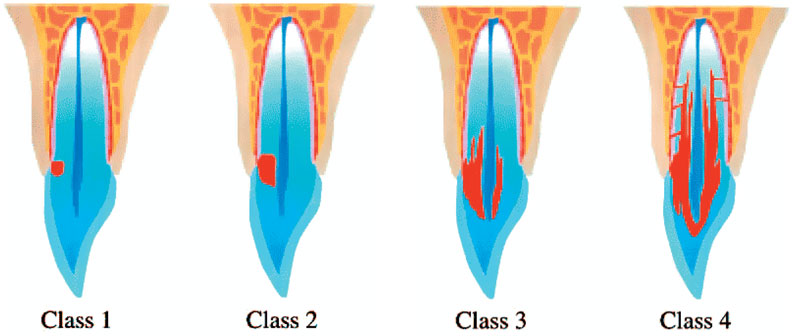
Cette classification a été récemment rediscutée car elle ne prend pas en compte l’imagerie tridimensionnelle aujourd’hui facilement accessible. -Elle ne prend pas en compte non plus le potentiel réparateur de la résorption (Mavridou IEJ 2016).
La porte d’entrée de la résorption se situe au niveau cémentaire, sous l’attache gingivo-épithéliale. Elle peut soit impliquer un tissu de granulation qui comporte des cellules multi-nucléaires envahissant la lacune de résorption et souvent recouvert de tissu épithélial. Soit un tissu de réparation avec fusion locale de la dentine à l’os, avec absence de ligament parodontal. Dans ce dernier cas, il n’y a pas de Pink Spot.
Les phénomènes de sécrétion d’un tissu ostéoïde concomitamment à la résorption de la dentine se font en différentes zones mais de manière centripète. Ils font intervenir entre autres des cellules de sécrétion, des cellules de résorption et des vaisseaux sanguins.
A un stade avancé, la résorption s’étend au niveau radiculaire et établi des inter-connections considérées comme des portes de sorties vers le tissu parodontal.
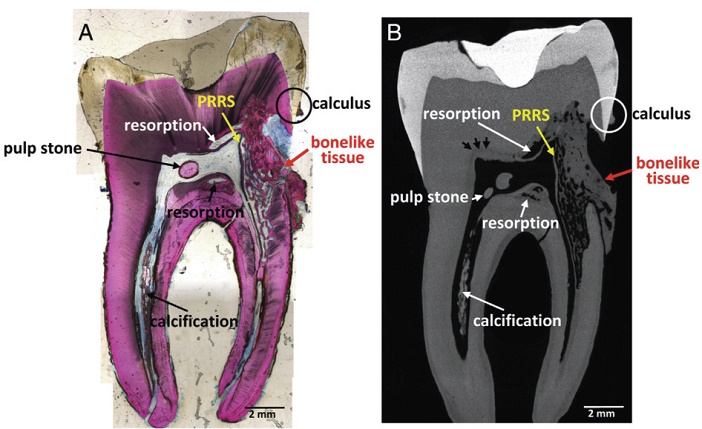
Le tissu pulpaire préservé par la pré-dentine subit malgré tout quelques changements histologiques en réaction, par la formation de calcifications diffuses, de pulpolithes et une diminution des éléments cellulaires (Fig. 4)
Diagnostic
Le plus souvent, la résorption cervicale externe est détectée par la présence d’un Pink Spot qui correspond à l’apparition par transparence à travers la dentine résorbée et l’émail translucide, du tissu de granulation sous-jacent.
La dent peut répondre aux tests de sensibilité et le patient ne ressent pas de douleurs à part une éventuelle gêne.
Au sondage parodontal, la sonde d’exploration butte sur les tissus minéraux, ce qui n’est pas le cas en présence d’une lésion carieuse où la dentine ramollie laisse la sonde « s’engluer » dans le tissu carié.
Le sondage parodontal du défaut de résorption vascularisé provoque un saignement et peut être associé à une poche parodontale.
Radiographiquement, la résorption apparaît comme une radioclarté asymétrique aux contours irréguliers située dans la région cervicale d’abord puis s’étendant dans toutes les directions par la suite, et dont l’image ne se superpose pas avec celle de la chambre pulpaire.
Les résorptions cervicales proximales sont détectées plus facilement que celles des faces vestibulaires et linguales.
Les radiographies rétro-alvéolaires excentrées montreront une position différente de la résorption par rapport au canal dentaire, contrairement aux résorptions internes.
La prescription d’un examen CBCT est indiquée lors de la détection d’une résorption cervicale externe dans le but de confirmer le diagnostic et d’apprécier l’étendue de la résorption et sa proximité pulpaire (ESE 2014).
Il ne faut pas confondre le diagnostic de Pink Spot avec la coloration rosée de la couronne dentaire par une hémorragie intra-pulpaire où les cellules sanguines diffusent à travers la dentine. Ce mécanisme apparaît en général suite à un traumatisme récent qu’il soit externe ou iatrogène comme la préparation prothétique d’une dent à pulpe vivante (vibrations de la fraise).
Le diagnostic différentiel doit également se faire avec les lésions carieuses sous-gingivales, avec l’artefact de burn-out radiographique proximal, ainsi qu’avec les autres types de résorption (résorption interne par exemple).
Choix thérapeutiques
Le processus de résorption pouvant être rapide, il est important de ne pas attendre pour intervenir dans le but de préserver au maximum les tissus dentinaires et de limiter la progression de la destruction.
Faut-il conserver la vitalité pulpaire ?
La pulpe étant épargnée par le processus de résorption, il n’est pas nécessaire de l’extirper et de réaliser un traitement endodontique systématique. Cependant, en présence d’une résorption avancée, la pulpe manifeste des signes de réactions qui pourraient affaiblir son homéostasie et son potentiel de défense à moyen et long terme. De plus, la nécessité de retirer le tissu pathologique dans sa totalité peut créer des lésions de la pulpe de manière indirecte (vibrations, séchage, agents chimiques) ou directe par effraction.
La conservation de la vitalité pulpaire se fera par coiffage direct ou indirect avec un matériau à base de silicate de calcium susceptible d’induire une stimulation du processus de minéralisation à son contact et évitant tout risque de dyschromie à long terme.
Pour Heithersay, il est néanmoins conseillé de réaliser une pulpectomie dans la classe 3 de manière à mieux accéder au tissu infiltré entourant le canal (Heithersay 2004).
Accès canalaire conventionnel ou vestibulaire ?
L’éviction d’une résorption cervicale externe localisée sur la face vestibulaire d’une dent mono-radiculée abouti à une perte de substance dentaire parfois conséquente qui peut nous offrir une opportunité en tant que cavité d’accès endodontique.
L’apport des nouveaux alliages des instruments de mise en forme particulièrement souples et résistant à la fracture (exemple de la gamme Gold pour les Protaper® et le WavOne® (Dentsply Sirona), permet d’envisager le traitement endodontique avec plus de sérénité, malgré la contrainte mécanique coronaire importante représentée par l’émail de la face vestibulaire que nous tenterons de préserver.
De plus, la face linguale épargnée par la réalisation de la cavité d’accès conventionnelle apportera une meilleure résistance mécanique de la dent dans le temps.
Afin d’extirper la totalité du tissu pulpaire coronaire résiduel qui pourrait entrainer une dyschromie coronaire future, celui-ci pourra être retirer à l’aide d’insert US utilisé lors de la préparation canalaire a retro.
L’accès ne permettant pas l’utilisation des fouloirs de façon optimale comme requis dans l’utilisation de la technique d’obturation de Schilder, l’utilisation de la technique monocône associée au ciment canalaire biocéramique (exemple du BioRoot® (Septodont)) nous permet d’obtenir un scellement étanche du canal.
Par ailleurs, à supposer que la dent nécessite un traitement endodontique ultérieur, le traitement préventif par accès vestibulaire évitera de créer un nouvel accès lingual affaiblissant davantage les propriétés mécaniques de la dent.
Pronostic esthétique et récidive
Il est illusoire d’espérer une ré-attache conjonctive sur la résine composite ou sur le CVI mis en place (Heithersay 2004), ce qui aboutira à la formation d’un long épithélium de jonction.
L’utilisation de MTA pourrait également entrainer une dyschromie au niveau de la gencive marginale (Bortoluzzi 2004) et à travers la couronne dentaire.
Malgré un curetage minutieux du tissu de granulation, celui-ci peut malheureusement réapparaitre soit par le développement d’une nouvelle résorption adjacente, soit à partir du site d’origine. La continuité de la résorption peut être permise grâce à l’inactivation incomplète du tissu de résorption, particulièrement si celui-ci pénètre profondément à travers la racine (classes 3 et 4). Pour y remédier, on peut y appliquer après énucléation de l’acide trichloracétique à 90 % qui induira une nécrose du tissu de résorption par coagulation (Heithersay 2004).
Illustration à travers un cas clinique en vidéo (résorption cervicale invasive)
Conclusion
Bien que peu fréquente dans notre pratique, la découverte d’un « Pink spot » ne doit pas nous laisser indifférent. Sa prise en charge, si possible rapide, est basée sur un diagnostic précis et est déterminante pour la conservation de l’organe dentaire. La recherche des antécédents, les examens cliniques et radiographiques rigoureux, et la prise en compte des nombreux diagnostics différentiels permettent de poser le diagnostic de résorption cervicale invasive.
Le traitement requis dépend de nombreux facteurs, propres à chaque situation clinique, tels que les caractéristiques pulpaires, le stade de résorption et les tissus de soutien impliqués. Un suivi régulier sur le long terme est nécessaire compte tenu du risque de récidive et des conséquences esthétiques possibles.
« Take office message »
- Le « Pink spot » n’est cliniquement détectable qu’à un stade avancé de la résorption est toujours tardive dans le processus de résorption cervicale invasive.
- Pour choisir le bon traitement, il est important de bien faire le diagnostic différentiel entre les différents types de lésion (résorption interne, hémorragie interne, lésion carieuse sous-gingivale…).
- La prise en charge thérapeutique (voie d’accès, conservation de la vitalité pulpaire…) dépend de l’étiologie de la lésion.
- Un suivi régulier du patient est important car les risques de récidive sont non négligeables.





