Nous vous présentons dans ce cas clinique, un exemple de temporisation original à l’aide d’un implant provisoire, une reconstruction tissulaire bien menée à l’aide, d’une élévation du plancher sinusien, d’une régénération osseuse guidée et d’un aménagement muqueux, pour aboutir, enfin, à une très bonne intégration biologique de la restauration prothétique.
Mme T. consulte pour une récession disgracieuse au niveau du secteur 1 associée à des mobilités dentaires. La patiente ne présente aucun problème de santé contre-indiquant une thérapeutique implantaire. Elle fume occasionnellement.
Examens clinique et radiographique, décisions thérapeutiques (fig. 1 à 4)
À l’examen exobuccal, la patiente montre un sourire gingival large découvrant les premières molaires.
La vue de profil du sourire laisse apparaître une racine exposée et un niveau gingival disgracieux au niveau de la deuxième prémolaire (Fig. 1a et b).
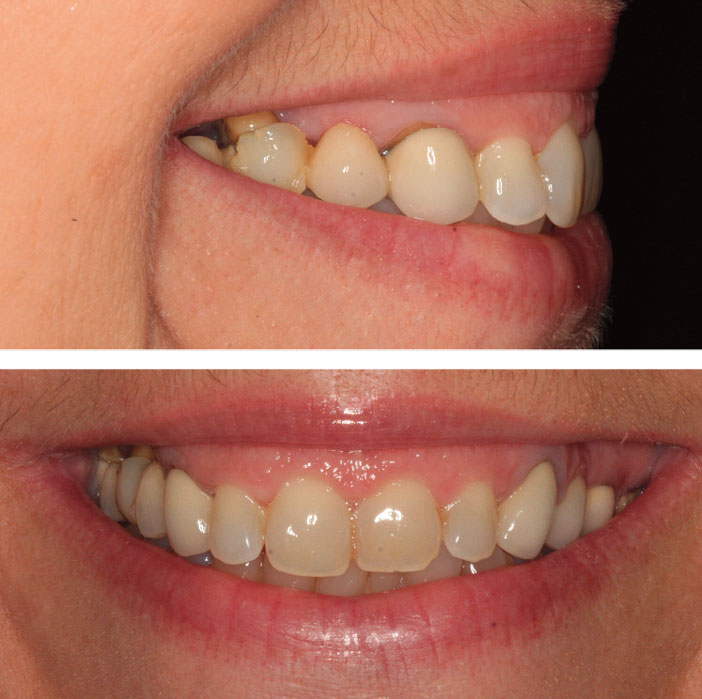
Fig 1a et b : la continuité du sourire gingival est interrompue au niveau de la 16. Il sera nécessaire de reconstruire le prolongement du mur gingival pour l’harmonie du sourire.
À l’examen endobuccal, on note d’emblée une importante récession parodontale sur 15 et une dénudation radiculaire quasi complète sur 17.
Les dents sont alors maintenues par un bridge allant de 13 à 17 (Fig. 2).
Malgré l’absence de la 36, l’OIM est stable et l’occlusion est réglée en fonction de groupe. La dimension verticale d’occlusion est satisfaisante. L’hygiène bucco-dentaire de la patiente est acceptable.
Sur la radiographie panoramique, on confirme la perte d’attache observée cliniquement par une lyse osseuse terminale au niveau de 15 et 17, ainsi qu’un traitement radiculaire insuffisant sur 17 qui nous fait poser le diagnostic de lésions endo-parodontales ; 15 et 17 ne sont pas conservables (Fig. 3).
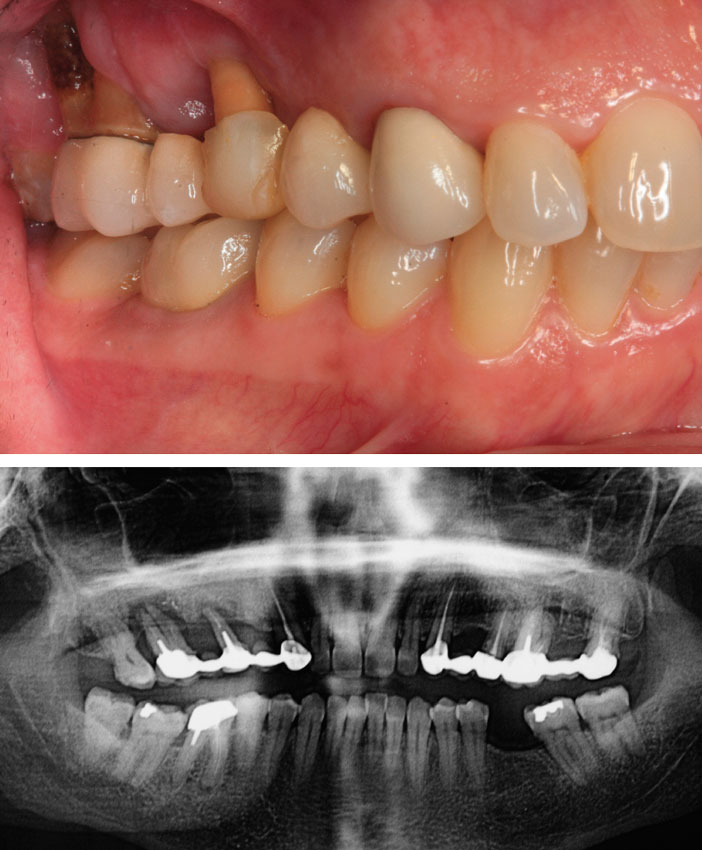
Fig 2 : les pertes d’attache terminales sur la 15 et 17 induisent un effondrement des tissus kératinisés. La colorimétrie des dents adjacentes nous oriente vers des reconstructions prothétiques tout céramique excluant toute armature métallique. Fig.3 : la panoramique montre une perte osseuse avancée au niveau du secteur 1. Le tenon radiculaire sur la 13 semble trop court. Les 26 et 46 présentent des lésions inflammatoires péri-radiculaires d’origine endodontique.
La tomographie volumique à faisceaux conique (CBCT) montre une qualité et une quantité d’os suffisante tant en hauteur qu’en largeur pour implanter en secteur de 14, ce qui est loin d’être le cas pour le reste du secteur (Fig.4a et b).
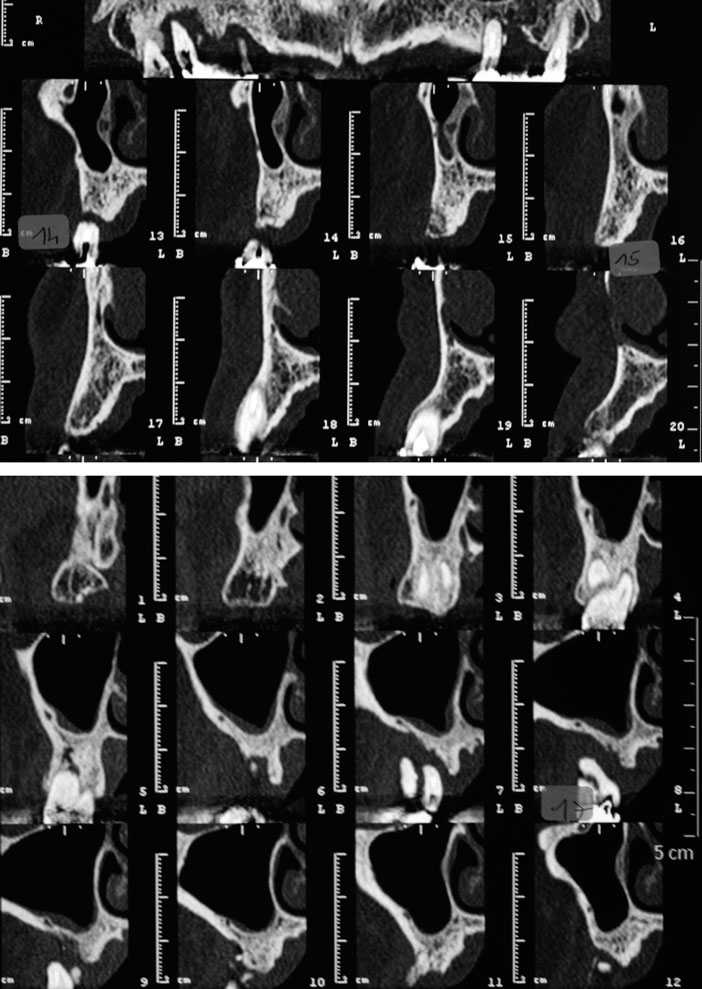
Fig 4a et b : on note d’emblée en palatin de l’alvéole de la 15 un niveau osseux exploitable pour une temporisation fixe avec un implant provisoire monobloc (IPI, Immediate Provisional Implant, Nobel Biocare). Les pertes osseuses au niveau de 15 à 17 nécessitent une reconstruction tridimensionnelle du squelette pour l’insertion des implants.
Compte tenu de la complexité du cas et des impératifs esthétiques de la patiente, il est décidé de mener les étapes chirurgicales en deux temps. Dans un premier temps, on procède à l’avulsion de 15 et 17, à la pose d’un implant immédiat conventionnel en lieu et place de 14 et d’un implant provisoire en place de 15 afin de supporter une temporisation immédiate de type bridge cantilever de trois éléments avec la 16 en extension.
Dans un second temps opératoire, en respectant un temps de cicatrisation de 3 mois, on procèdera à une élévation du plancher sinusien par abord latéral, à l’implantation en secteur de 16 et 17, et à une régénération osseuse guidée.
La reconstruction prothétique projetée consistera à la réalisation d’un bridge transvissé en céramique avec une armature en zircone
Phases chirurgicales (fig. 5 à 8)
Première étape : extractions, implantations, et temporisation immédiates.
Après la séparation du bridge en distal de la canine, on procède à l’extraction de 15 et de 17. Un curetage soigneux de l’alvéole est entrepris et le tissu de granulation est retiré. On rince alors abondamment le site à la polyvidone iodée pour parfaire la décontamination. Une incision crestale puis intrasulculaire en mésiale permet la levée du lambeau ; l’implant définitif en place de 14 est posé.
Un deuxième implant provisoire est ensuite placé en palatin de l’alvéole de 15. Le couple de vissage des deux implants de 35 Ncm garantit une stabilité primaire suffisante pour mettre en œuvre une mise en esthétique immédiate. Celle-ci consiste en la pose d’un bridge provisoire incluant les 14, 15 et 16 en extension. Ce bridge provisoire ne présente aucun contact en OIM, ainsi qu’une absence de guidage en propulsion et en latéralité; la patiente doit éviter toute mastication de ce côté pendant 2 mois (Fig. 5a à c).
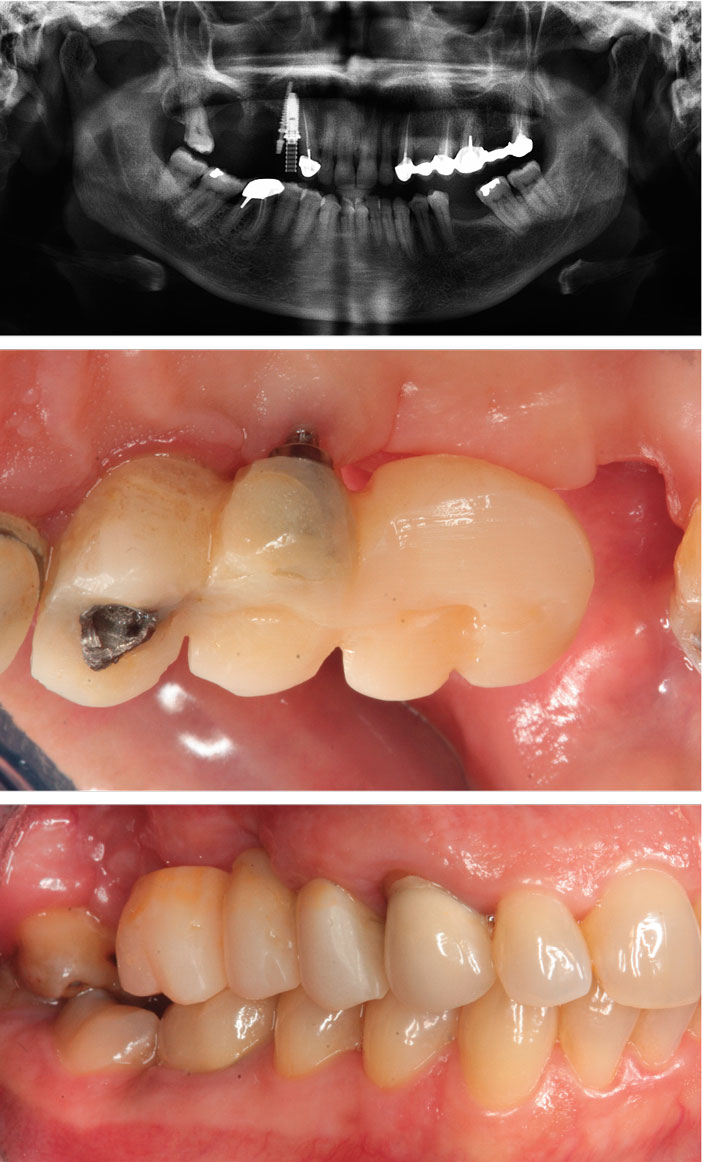
Fig 5a à c : extraction implantation et mise en esthétique immédiate au niveau de ce secteur. L’implant provisoire en 15 est décalé en position palatine par rapport à l’implant RP Nobel Speedy de 4*13mm (Nobel Biocare) en site de 14. Le bridge provisoire de trois éléments avec une extension en 16 sera vissé sur l’implant en 14 et scellé sur l’implant provisoire en 15.
Seconde étape : Elévation et régénération
Un lambeau mucopériosté est levé grâce à une incision crestale prolongée d’une incision de décharge vestibulaire en distale de la 14 et d’une troisième intrasulculaire en vestibulaire de 18. Un décollement suffisant du lambeau est recherché pour découvrir de façon confortable la paroi vestibulaire de l’os alvéolaire ainsi que la base du malaire.
Une fenêtre osseuse est réalisée à l’aide d’une fraise boule sur pièce à main et des inserts piézo-électriques. On décolle avec précaution la membrane de Schneider en commençant en antérieur, puis en médial et enfin en postérieur vers la 18.
Aucune déchirure de la membrane n’est constatée et l’artère antrale est disséquée et cautérisée à l’aide d’un bistouri électrique bipolaire (Fig.6a et b). L’espace sous sinusien est comblé de cristaux d’hydroxyapatite d’origine bovine (Bio-Oss® grains fins, Geistlich) et la pose des implants en place de 16 et 17 avec un couple de serrage final de 35 Ncm est obtenue.
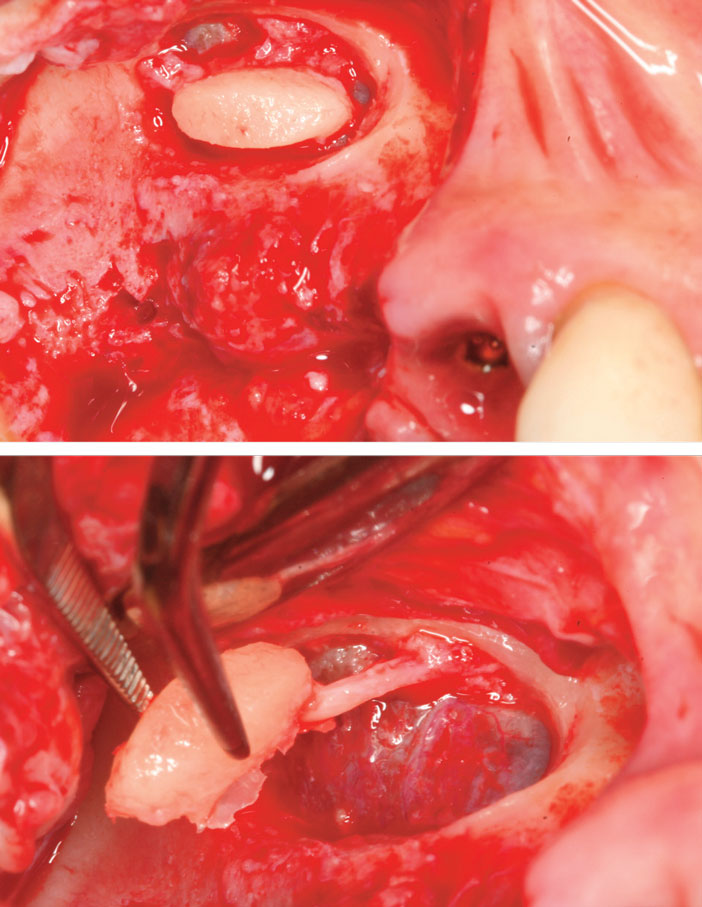
Fig 6a et b : lors de la déclinaison du volet osseux latéral on localise l’artère antrale qui y reste attachée. Sa cautérisation au bistouri bipolaire (KLS Martin, IPP Pharma) permet l’arrêt de l’hémorragie locale.
On recouvre ensuite la globalité du site de Bio-Oss® mélangé à de l’os autogène broyé issu de la fenêtre osseuse en vue d’augmenter le volume osseux en hauteur et en épaisseur.
Afin de protéger l’ensemble, on utilise une membrane non résorbable Gore-Tex TR6Y® à armature titane qu’on préforme sur le relief du site pour recouvrir les implants et la fenêtre vestibulaire. Cette membrane est alors plaquée par un clou en disto-vestibulaire et par un fil de suture Gore Tex en palatin (Fig.7a et b). Ensuite, on recouvre le tout d’une membrane collagénique (Bio-Gide®, Geistlich) afin de favoriser la cicatrisation osseuse et réduire les risques d’exposition. Le lambeau est repositionné et suturé de façon hermétique avec des fils Velasorb résorbable 4/0 et 6/0 (IPP Pharma) après lui avoir donné l’élasticité suffisante en vue d’une fermeture sans tensions.
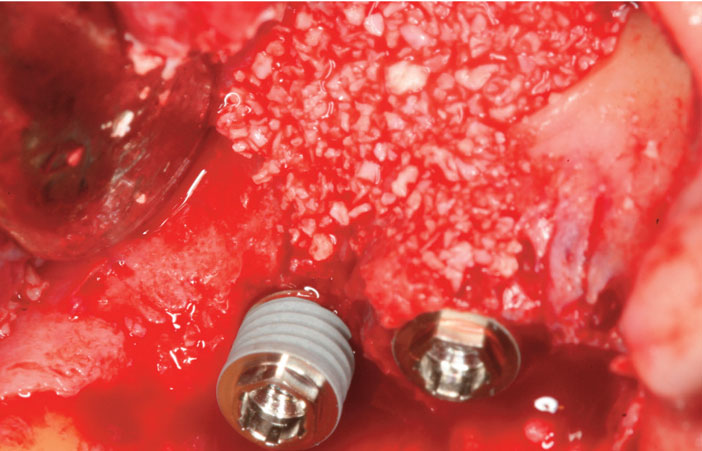
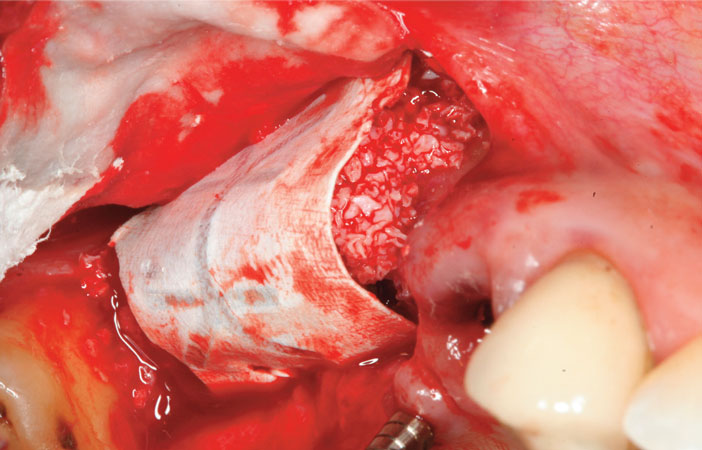
Fig 7a et b : l’augmentation en épaisseur et en hauteur par l’intermédiaire d’une membrane non résorbable renforcée titane associée à du Bio-Oss (Geistlich) mélangé à de l’os autogène récupéré sur la face latérale du maxillaire assure un positionnement des implants dans le couloir prothétique idéal. Les implants Nobel Speedy Groovy RP 4*13 mm (Nobel Biocare) en site de 16 et 17 sont enfouis pour une durée de huit mois.
La patiente est revue à 15 jours post-opératoires pour l’ablation des sutures et à 6 semaines pour un contrôle. Le retrait de la membrane et la mise en fonction est réalisé à huit mois, on observe alors le gain osseux vertical et horizontal obtenu grâce à la régénération osseuse guidée. Les vis de cicatrisation sont placées et les berges sont refermées (Fig. 8a à c).
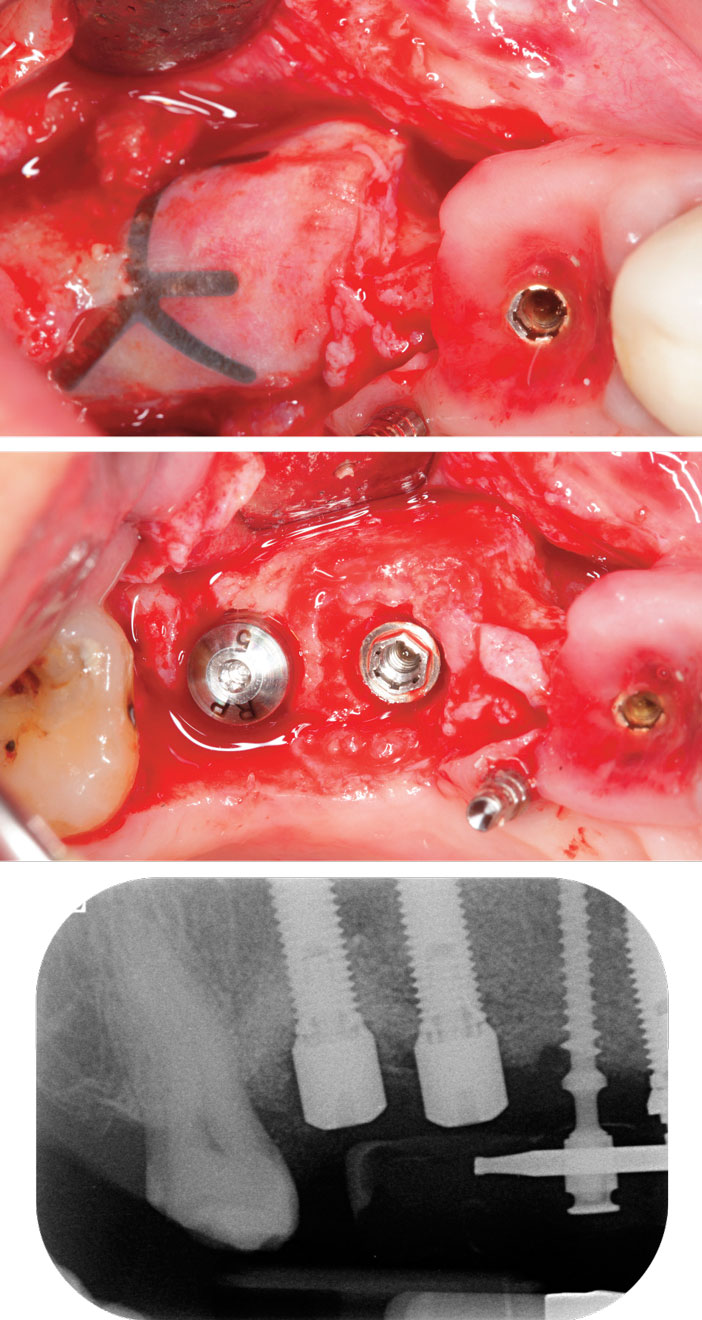
Fig 8a à c : l’objectif est atteint, noter l’intégration de la membrane Gore-Tex, le volume osseux obtenu en 3D entoure les implants d’une façon confortable et crée un contexte esthétique positif pour le résultat final. On note un léger déficit tissulaire en mésial qui sera compensé ultérieurement par un apport muqueux.
Phases prothétiques (fig. 9 à 11)
On remarque une insuffisance de volume gingival au niveau de l’intermédiaire de bridge. Il est donc décidé d’améliorer le contexte par apport de tissu en appliquant la technique de greffe conjonctif enfouie avec un prélèvement rétro-tubérositaire (Fig. 9 a à c).
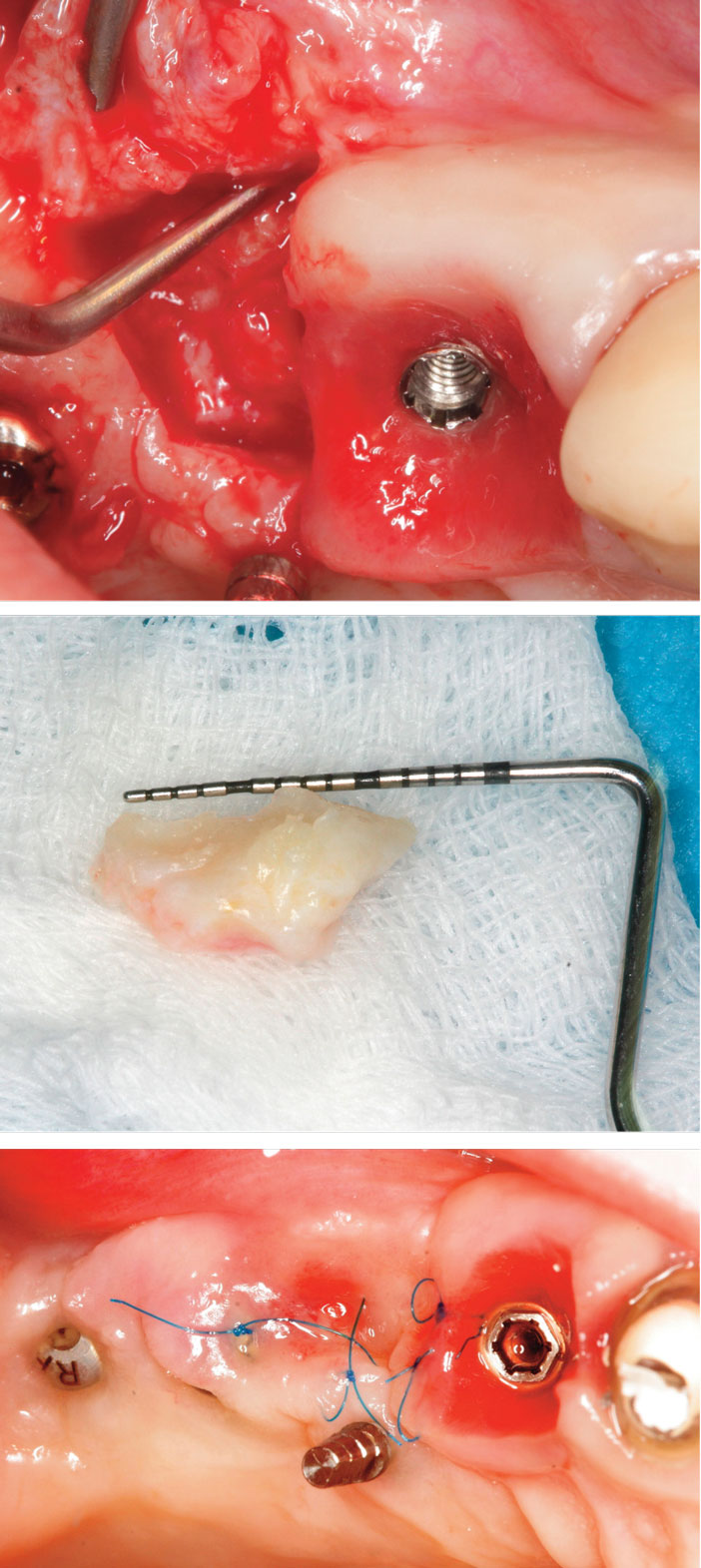
Fig 9a à c : la position palatine de l’implant provisoire permet une manipulation aisée des tissus mous durant ces étapes ainsi que la préservation du bridge provisoire jusqu’à la fin du traitement. L’intégration du greffon conjonctif d’origine tubérositaire dense en fibres est complète.
Après cicatrisation, l’empreinte des implants est réalisée en technique à ciel ouvert (pick-up) et une clé de validation en plâtre est demandée au prothésiste. Celle-ci est essayée et l’empreinte est validée.
Le bon positionnement et parallélisme des implants permet une connexion directe transvissée du bridge. On opte ainsi, pour une armature en zircone réalisée en CFAO avec le système Nobel Procera®, qui allie résistance mécanique, biocompatibilité, et esthétique (Fig. 10).
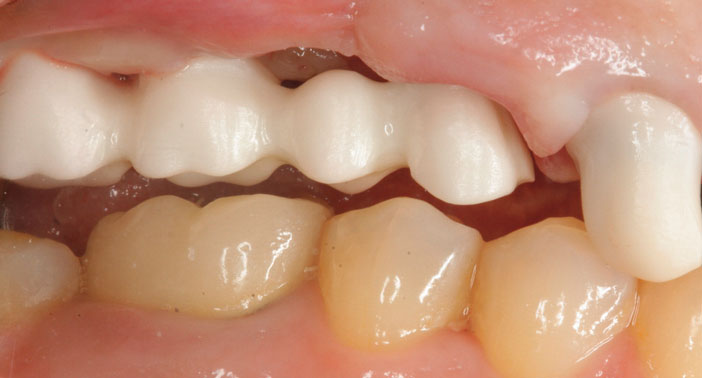
Fig 10 : la distribution des implants permet la construction d’une armature prothétique avec des embrasures gingivales facilitants la maintenance quotidienne de la patiente. Le centrage des puits d’accès des vis prothétiques respecte les rapports cuspides-fosses nécessaires pour la stabilité de l’occlusion.
L’armature est conçue par réduction homothétique de la restauration finale afin de garantir un soutien optimal de la céramique cosmétique et limiter les risques d’écaillement « chipping ». Afin de parfaire le sourire, la prothèse fixe de la canine est refaite.
Le suivi à 5 ans nous montre une excellente intégration esthétique, biologique et fonctionnelle de la restauration et une parfaite satisfaction de la patiente (Fig. 11a et b).
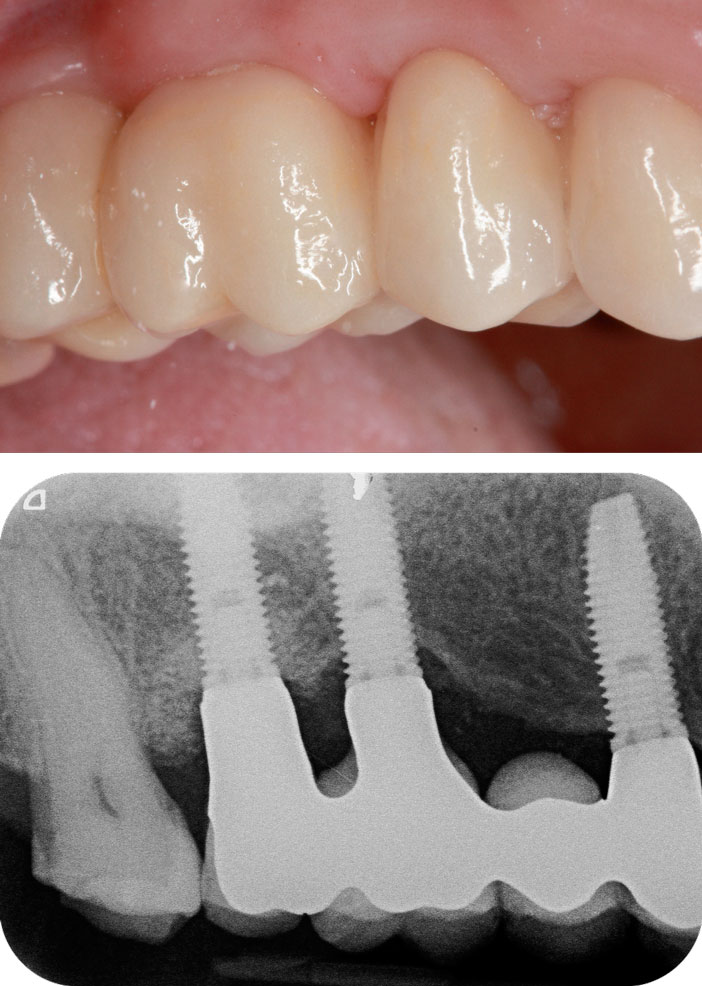
Fig 11a et b : la convexité cervicale de la 15, la forme des embrasures gingivales, et le positionnement des points de contacts ont contribué à l’aspiration des tissus kératinisés pour une harmonie finale du sourire.
Discussion et conclusion
Dans ce cas, la mise en esthétique immédiate à l’aide du bridge provisoire avec une molaire en extension présentait un risque accru d’échec. Sa mise en œuvre n’a pu être permise qu’uniquement grâce à la parfaite adhésion de la patiente aux traitements et aux consignes.
L’utilisation d’un implant provisoire a été l’option choisie pour proposer une temporisation fixe dès l’extraction des dents non conservables. Un bridge provisoire incluant la canine et la dent de sagesse était aussi une autre option intéressante.
L’association d’une membrane non résorbable à la reconstruction de la crête a permis d’éviter un prélèvement osseux autogène qui aurait été plus lourd pour la patiente sans oublier le risque de morbidité plus élevé. Cependant, la manipulation de ces membranes reste délicate et ces techniques sont toujours considérées sensibles au vues des risques d’exposition et d’infection plus élevés.
En conclusion, nous pouvons affirmer que la qualité du résultat esthétique final de la restauration implantaire dépend de l’acuité de la réflexion en amont du traitement et donc du plan de traitement initial mis en place à l’aide de l’acquisition de bons éléments cliniques et radiographiques. On se rend parfaitement compte, dans ce cas clinique, que l’esthétique du rose et l’esthétique du blanc sont absolument déterminantes dans le rendu final de notre restauration. En effet, la réalisation de la régénération osseuse guidée en association d’une élévation sinusienne permet d’augmenter coronairement et horizontalement le niveau gingival et donc de diminuer la hauteur des couronnes cliniques en redonnant des proportions harmonieuses aux restaurations d’usage. Enfin, la reconstitution des papilles interdentaires est résolu par apport de tissu conjonctif issu de la tubérosité et en laissant le temps de maturation nécessaire autour des reconstitutions en zircone.
Bibliographie
1. Khoury F, Antoun H, Missika P. Bone Augmentation in Oral Implantology. Berlin, London: Quintessence, 2007.
2. Antoun H, Les greffes de sinus en implantologie. CDP/JPIO, 2011.
3. Krennmair G, Krainhöfner M, Weinländer M, Piehslinger E. Provisional implants for immediate restoration of partially edentulous jaws: a clinical study. Int J Oral Maxillofac Implants, 2008.






