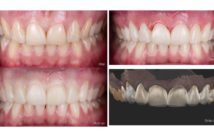
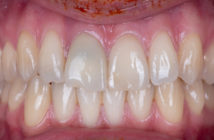
Importance du tissu kératinisé autour d’un pilier prothétique
Alors qu’une certaine controverse persiste sur la nécessité d’avoir du tissu kératinisé autour des dents naturelles et des implants (Chung et Coll. 1986), l’importance du tissu kératinisé pour le maintien de la santé parodontale de dents présentant des restaurations prothétiques n’est plus à démontrer, particulièrement en présence de limites intra-sulculaires.
Valderhaug et Birkeland en 1976 montrent que la réalisation de restaurations sous-gingivales est associée à un risque plus important d’inflammation, de perte d’attache et de récessions gingivales, après 10 ans. Stetler et Bissada (1987) établissent une corrélation entre la quantité de gencive kératinisée et la santé parodontale de dents présentant des restaurations sous-gingivales : lorsque le tissu kératinisé est fin, les dents restaurées présentent des scores d’inflammation gingivale significativement plus importants que lorsque le tissu kératinisé est épais. Le risque de voir apparaître une rétraction tissulaire post-prothétique est donc plus important. Une quantité inadéquate de tissu kératinisé, particulièrement chez des patients dont le contrôle de plaque n’est pas optimal, a donc un effet néfaste sur le maintien des tissus marginaux de dents restaurées.
Lors de la réalisation de restaurations prothétiques sur les dents antérieures, l’impératif esthétique impose la réalisation de limites sous-gingivales. Le praticien doit donc évaluer l’épaisseur de tissu kératinisé avant la mise en oeuvre des manœuvres prothétiques, et poser éventuellement l’indication d’un épaississement tissulaire.
Intérêt de l’aménagement tissulaire du complexe muco-gingival
L’épaississement tissulaire pré-prothétique permet de conserver la stabilité de la gencive marginale lors de la réalisation prothétique (mise en place de fil rétracteur, prise d’empreinte, réalisation de provisoires) ; il permet également de masquer des racines colorées et d’améliorer l’esthétique finale de la restauration.
Les tissus mous résistent mieux aux agressions bactériennes et aux agressions mécaniques liées au brossage. Enfin l’épaississement tissulaire assure la stabilité à long terme du parodonte marginal sur les restaurations prothétiques.
Indication de l’épaississement tissulaire
Une quantité « adéquate » de tissu kératinisé a été définie par certains auteurs : Lang et Loë (1972) considèrent que sur les dents naturelles, une hauteur de gencive kératinisée ≥ 2mm (comprenant environ 1mm de gencive attachée) est nécessaire. En ce qui concerne les dents présentant des restaurations prothétiques, Maynard et Wilson (1979) définissent une zone de sécurité quand 5mm de gencive kératinisée sont présents, dont 3mm de gencive attachée ; les auteurs considèrent que le parodonte est fin si une sonde parodontale introduite dans le sulcus est visible à travers la gencive marginale. Ils préconisent un épaississement tissulaire lorsque cette situation se rencontre sur des dents antérieures, au niveau desquelles l’impératif esthétique nécessite une limite prothétique intra-sulculaire.
Lorsqu’une récession tissulaire marginale existe déjà sur les dents concernées, la greffe d’épaississement tissulaire associée à un recouvrement radiculaire est nécessaire.
Choix de la technique opératoire
Différentes techniques de greffes gingivales permettent d’obtenir un épaississement tissulaire, mais les résultats esthétiques et de recouvrement radiculaires sont variables.
La greffe gingivale épithélio-conjonctive ou greffe gingivale libre est employée sur les secteurs postérieurs ou sur les dents mandibulaires peu visibles, en l’absence totale de gencive attachée.
Lorsque persiste une certaine quantité de tissu kératinisé et qu’il y a un impératif esthétique, le choix se porte sur les greffes de tissu conjonctif enfouies, dont le résultat est plus prévisible car le greffon est vascularisé à la fois par le lambeau de recouvrement et par le périoste du lit receveur ; le résultat esthétique est plus satisfaisant car c’est du tissu pré-existant sur le site qui est utilisé pour recouvrir le tissu conjonctif greffé. Ce tissu peut être inséré dans une enveloppe périostée créée dans les tissus environnants la récession, ou placé sur un lit périosté après dissection d’un lambeau en épaisseur partielle, lequel sera repositionné coronairement ; les lambeaux positionnés latéralement ne sont utilisés qu’en l’absence de tissu kératinisé apical à la dénudation radiculaire, mais les résultats sont variables et peu prévisibles.
Les études réalisées sur les pourcentages de recouvrement radiculaires obtenus par les greffes de tissu conjonctif enfouies, montrent que le recouvrement total de la dénudation radiculaire est obtenu plus facilement lorsque le greffon est totalement enfoui sous le lambeau.
Or, lorsque la technique de « l’enveloppe » (proposée par Raetzke en 1985) est utilisée, le recouvrement du greffon par le tissu apical n’est pas total, il y a donc un risque de nécrose de la partie greffée restant exposée sur la surface radiculaire.
En revanche, la réalisation de décharges sur le site permet un déplacement coronaire aisé et un recouvrement total du greffon. La technique du lambeau positionné coronairement associé à un greffon conjonctif enfoui (LPC+GCE) a été décrite originellement par Langer et Langer (1985), depuis la technique a été modifiée de façon à ce que le lambeau recouvre totalement le greffon.
Ainsi, lorsqu’il y a nécessité non seulement d’épaissir les tissus, mais également de recouvrir une dénudation radiculaire, la technique la plus prévisible est la greffe de tissu conjonctif enfouie sous un lambeau positionné coronairement.
Illustrations cliniques
La technique opératoire est décrite sur une dent naturelle présentant une récession tissulaire marginale de classe 1 (selon la classification de Miller, 1985). Une situation clinique pré-prothétique, nécessitant un épaississement tissulaire et un recouvrement radiculaire, est ensuite présentée.
1er cas clinique
Récession tissulaire marginale de classe 1 de Miller, traitée par greffe de tissu conjonctif enfouie sous un lambeau positionné coronairement
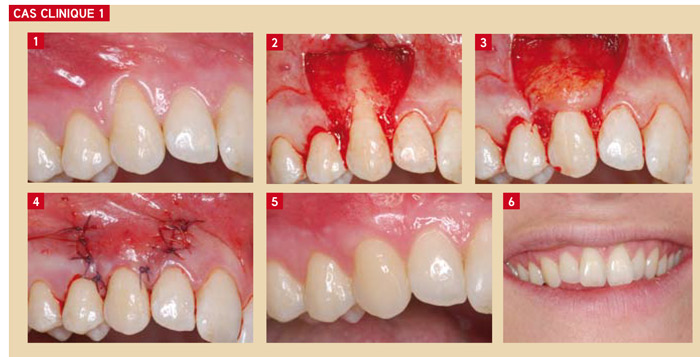
La patiente, âgée de 31 ans, a une demande esthétique et fonctionnelle : la 13 présente une dénudation radiculaire visible lors du sourire et une hypersensibilité au brossage.
Après examen du tissu kératinisé environnant (Fig. 1), il a été décidé d’utiliser le tissu apical persistant pour recouvrir un greffon conjonctif placé sur la surface radiculaire.
Après surfaçage de la partie radiculaire exposée, une incision horizontale (intra-sulculaire, puis au niveau des papilles adjacentes) est réalisée ; deux incisions verticales de décharge prolongées au-delà de la ligne muco-gingivale, permettent l’élévation d’un lambeau disséqué en épaisseur partielle afin de créer un lit périosté pour la greffe (Fig. 2).
Les papilles ont été désépithélialisées pour recevoir le lambeau de recouvrement et participer à sa re-vascularisation dans la partie coronaire.
Un greffon conjonctif d’environ 1mm d’épaisseur, prélevé au palais, est placé sur la surface radiculaire (Fig. 3) au niveau de la jonction émail-cément ou un peu plus apical, selon la hauteur de tissu kératinisé résiduel (Pini Prato et coll. 2006). Il sera fixé par des sutures au périoste sous-jacent et aux berges latérales du site.
Le lambeau est déplacé en position coronaire de façon à recouvrir complètement le tissu conjonctif greffé. Il doit se positionner passivement, sans tension. Dans le cas contraire, les incisions de décharge peuvent être prolongées et la dissection en épaisseur partielle poursuivie apicalement.
Les sutures sont alors réalisées, avec du fil Vicryl résorbable 5/0 (Fig. 4). Les décharges sont suturées par des points simples ; les papilles du lambeau de recouvrement sont suturées aux papilles pré-existantes désépithélialisées, en cherchant un ancrage palatin.
Il est recommandé à la patiente de ne pas brosser pendant 10 jours. Des antalgiques à base d’Ibuprofène sont prescrits (Advil 200mg) et des bains de bouche à la chlorhexidine doivent être effectués. Les sutures sont déposées à 10 jours ; le brossage est repris progressivement avec une brosse post-opératoire (Inava 7/100e).
Le résultat à 4 mois montre une parfaite intégration esthétique et un recouvrement radiculaire complet (Fig. 5).
Les cicatrices, parfois laissées par les incisions de décharge verticales, ont quasiment disparu et l’esthétique du sourire de la patiente est restaurée (Fig. 6).
2e cas clinique :
Aménagements tissulaires pré-prothétiques du secteur antérieur maxillaire
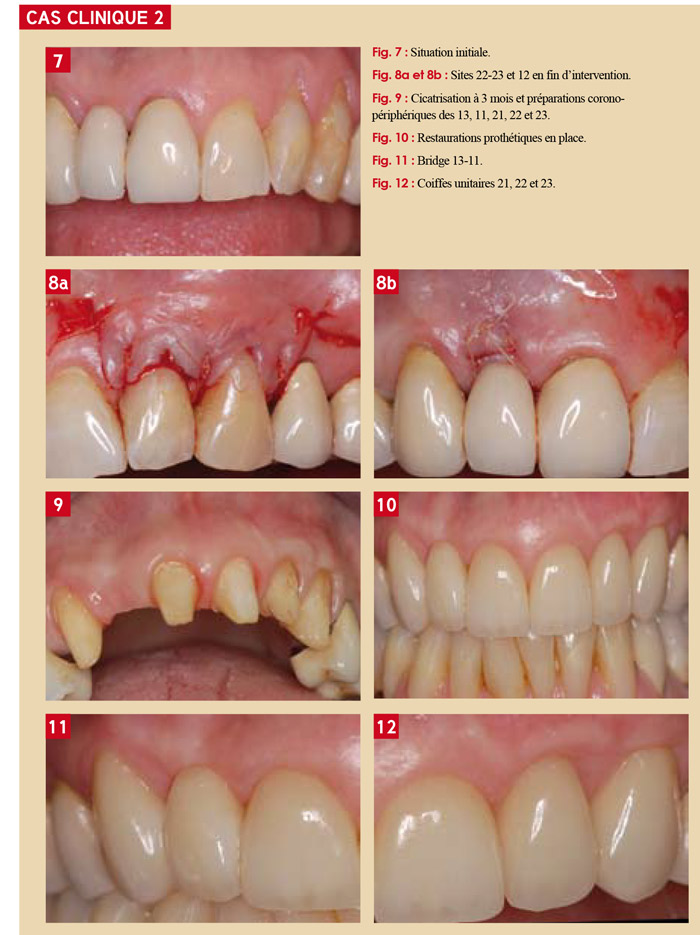
Mme R… 54 ans est venue consulter pour une demande esthétique concernant ses dents antéro-supérieures.
A l’examen, on observe l’absence de la 12 et un bridge 13-11 sur dents vivantes. Réalisé en céramométallique 12 ans au paravant, ce bridge bien ajusté offre une dominante grise avec une opacité disgracieuse au niveau des collets (Fig. 7).
Par ailleurs, les 21, 22 et 23 sont vitales et portent de volumineux composites. Sur le plan parodontal, on note une inflammation marginale en regard de la 13 et des récessions tissulaires marginales actives sur 22 et 23 (fente de Stillman sur 22). On observe également une concavité tissulaire au niveau de l’inter de bridge. Il n’y a pas de poches parodontales, la ligne des collets est irrégulière et la patiente présente un sourire gingival.
Le plan de traitement comprend la mise en place d’un pont en céramique pressée Emax® (Ivoclar®) de 13 à 11 et des coiffes C Emax® sur 21 22 et 23 après alignement des collets et amélioration des contours gingivaux. Il s’agit d’éléments qui ont été collés.
Phase parodontale
Une chirurgie a permis de réaliser en une seule séance :
- Sur 22 et 23 : la mise en place d’un conjonctif palatin enfoui sous un lambeau déplacé coronairement de manière à épaissir le tissu marginal et à recouvrir les récessions existantes (selon la technique décrite précédemment) (Fig. 8a).
- Au niveau de l’inter de bridge : création d’une enveloppe destinée à l’enfouissement d’un conjonctif (pris sur le même site palatin) pour retrouver une convexité du tissu marginal (Fig. 8b).
Les sutures ont été déposées à 10 jours et la maturation tissulaire était objective à 3 mois post-opératoire (Fig. 9).
Phase prothétique
Elle a consisté en la mise en place d’un bridge en céramique pressée Emax® (Ivoclar®) de 13 à 11 et à la réalisation de coiffes C Emax® sur 21, 22 et 23. Cette reconstruction prothétique collée a permis de restaurer la fonction et l’esthétique :
- l’alignement des collets est significativement amélioré de part le recouvrement des récessions obtenu sur 22 et 23 (Fig. 10).
- l’épaississement gingival assurera dans le temps la stabilité des limites prothétiques
- l’aménagement du site 12 permet une meilleure émergence de l’inter de bridge 13-11 (Fig. 11 et 12).
Conclusion
La greffe de tissu conjonctif associée à un lambeau déplacé coronairement est une technique de choix pour le recouvrement radiculaire et l’épaississement tissulaire.
Un résultat esthétique optimal est obtenu si l’opérateur prend soin de biseauter les incisions de décharge. Les cas cliniques présentés montrent une disparition des « cicatrices », parfois laissées par les décharges verticales, à 4 mois.
Bibliographie
1. Chung DM, Oh TJ, Shotwell JL, Misch CE, Wang HL. Significance of keratinized mucosa in maintenance of dental implants with different surfaces. J Periodontol 2006; 77:1410-1419.
2. Lang NP, Loë H. The relationship between the width of keratinized gingival and gingival health. J Periodontol 1972; 43:623-627.
3. Maynard JG, Wilson RD. Physiologic dimensions of the periodontum significant to the restorative dentistry. J Periodontol 1979; 50:170-174.
4. Pini Prato GP, Franceschi D, Cairo F, Rotundo R. Facteurs pronostiques dans le traitement des recessions gingivales. J Parodontol Impl Orale 2006 ; 25 :175-188.
5. Stetler KJ, Bissada NF. Significance of the width of keratinized gingiva of the periodontal status of teeth with submarginal restorations. J Periodontol 1987; 58:696-700.
6. Valderhaug J, Birkeland JM. Periodontal conditions in patients 5 years following insertion of fixed prostheses. Pocket depth and loss of attachment. J Oral Rehabil 1976; 3:237-243.