Introduction
Tatum décrit en 1986 la première technique d’élévation de sinus par abordage extérieur avec fenêtre latérale (technique traditionnelle)1. En 19943 Summers décrit une première variante de cette technique d’abordage latéral, qui présente une modification afin de réduire le caractère invasif de la technique. Cette technique consiste en un abordage à partir de la crête alvéolaire par le biais de l’usage d’ostéotomes à calibre progressif, qui réalisent un orifice servant à l’élévation de la membrane de Schneider comme à la mise en place de l’implant dentaire. Ses principaux avantages par rapport à la technique traditionnelle sont les suivants : un accès unique pour l’insertion de l’implant et pour l’élévation, un compactage de l’os sur la zone du nouvel alvéole qui entraîne une plus grande stabilité pour l’insertion de l’implant en un temps et une réduction de la morbilité de la technique.
La technique d’élévation crestale s’est aujourd’hui amplement étendue parmi les options thérapeutiques pour le traitement du maxillaire atrophique. Elle est indiquée en présence de
moins de 5 mm de hauteur osseuse résiduelle,3 cependant il existe depuis peu des publications qui démontrent que cette technique peut également être prédictible lors de situations où le volume osseux se situe en dessous de ces 5 mm. Cet article entend présenter une alternative à la technique d’élévation crestale traditionnelle. Nous y décrivons un protocole fondé sur l’usage des fraises à coupe frontale, spécifiquement conçues pour un accès sinusal qui n’endommage pas la membrane de Schneider et nous présentons un cas clinique traité par cette procédure.
Description de la technique
Tous les patients ont fait l’objet d’une étude avant l’insertion des implants par le biais de modèles diagnostics, exploration intra-orale et réalisation d’un TAC dentaire (Cone-beam) par la suite analysé sur un logiciel spécifique (BTI-Scan II).
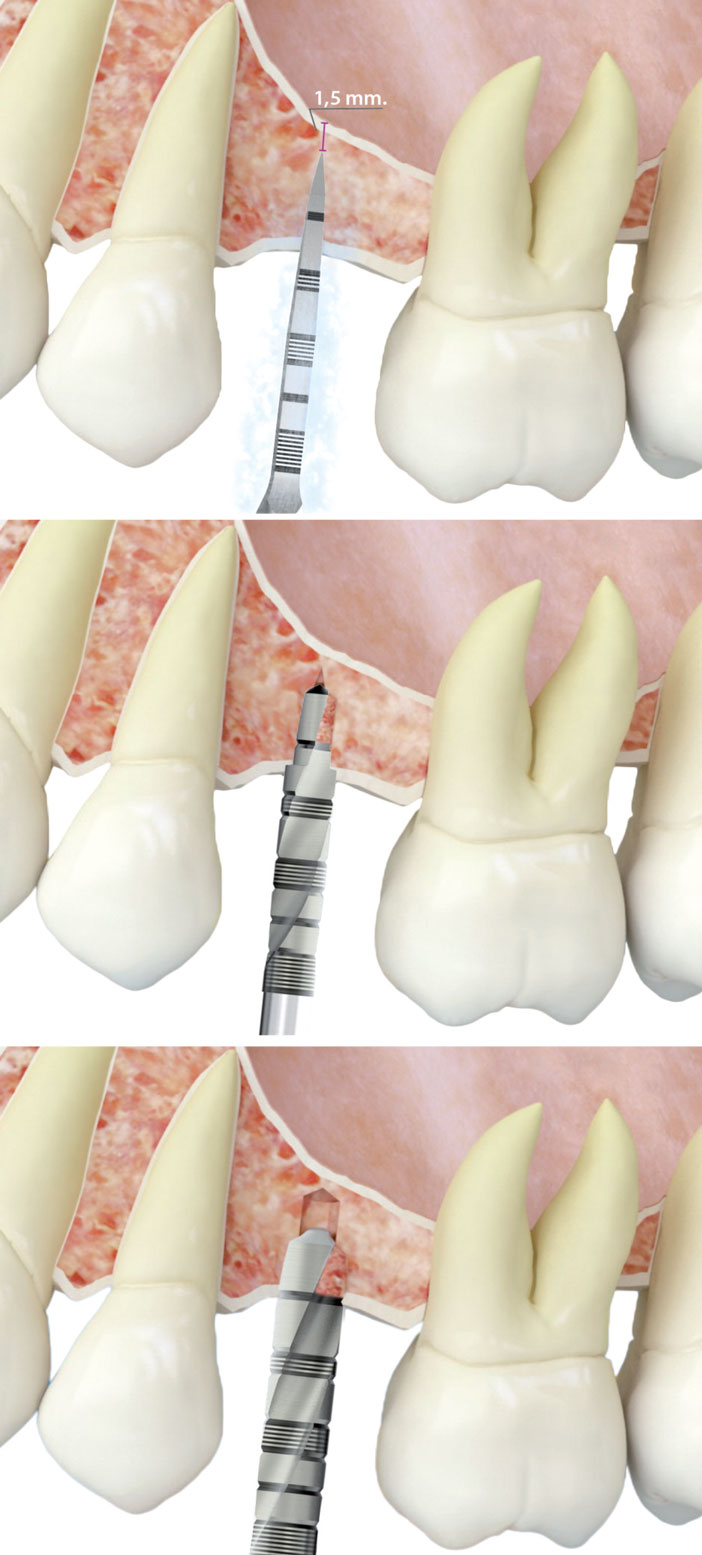
Figure 1 : démarrage de la technique d’élévation crestale. A) marquage avec la fraise de démarrage en laissant 1 mm de marge jusqu’au plancher du sinus maxillaire. B et C) poursuite du fraisage pour élargir le nouvel alvéole en conservant la marge de sécurité établie.
Nous démarrons par une incision crestale sur la gencive kératinisée, avec ou sans décharges et décollement mucopériostique du lambeau à épaisseur totale avec un périostotome. Le lambeau doit être suffisamment grand pour permettre une bonne vision de la zone, mais il est possible d’éviter les décharges.
Par la suite, nous réalisons un marquage avec la fraise de démarrage sur le site où seront insérés les implants, en gardant 1 mm à la longueur de travail.
La séquence de fraisage comporte deux phases bien différenciées : une première phase qui effectue un fraisage à de hautes révolutions avec la fraise de démarrage (entre 800 et 1 000 révolutions par minute) en irrigant abondamment. La seconde phase du fraisage comprend l’utilisation de fraises à diamètre croissant à faibles révolutions (50-150 révolutions par minute) sans irrigation.
Cette suppression de l’irrigation du fraisage ne génère pas d’augmentations thermiques significatives sur le lit osseux, de par la méticulosité de la procédure. Elle est donc entièrement conservatrice des cellules de la zone sur laquelle nous travaillons. Les autres fraisages pour élargir le diamètre du nouvel alvéole sont exécutés suivant cette technique de fraisage biologique, en respectant le millimètre que nous avons conservé sur la longueur de travail (fig. 1.a à 1.c).
Le dernier millimètre sera fraisé avec la fraise de coupe frontale.
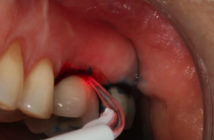
Cette fraise nous permet de retirer la corticale sans endommager la membrane de Schneider de par sa conception particulière qui dispose de lames de coupe à la pointe, disposées de manière circulaire par rapport à l’axe, montées sur un cylindre non coupant. Cette conception lui apporte une capacité de coupe exclusivement apicale, ce qui nous fournit une marge de sécurité pour avancer en profondeur sans endommager la membrane de Schneider (fig. 2 et 3). Lorsque les derniers 0,5 mm sont fraisés, la membrane de Schneider est exposée au fond de notre alvéole.
Figure 2 : fraises de coupe frontale. Figure 3 : utilisation de la fraise à coupe frontale pour éliminer le millimètre d’os conservé jusqu’au plancher sinusal.
Dès lors que la membrane est accessible à partir du nouvel alvéole, nous introduisons une membrane de fibrine autologue élaborée avec la fraction 1 d’Endoret® (PRGF®) pour protéger la membrane et nous réaliserons une légère pression avec un condenseur sinusal pour décoller la membrane à ce niveau (fig. 4).
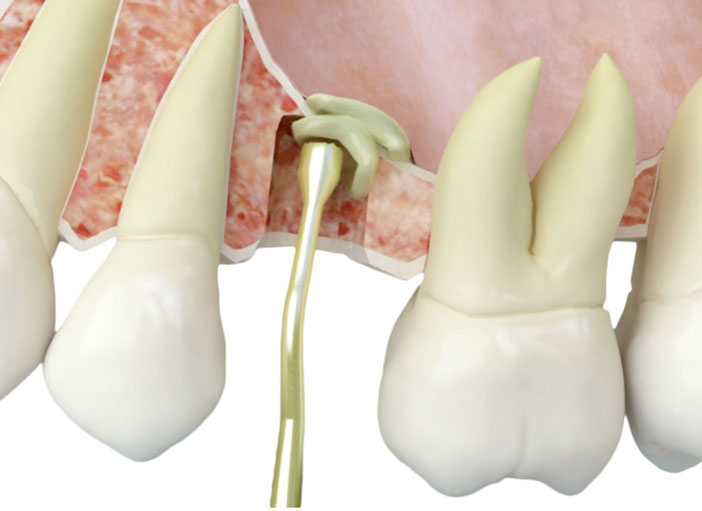
Figure 4 : insertion de fibrine à travers le nouvel alvéole en décollant la membrane de fibrine.
Cette technique nous permet de gagner jusqu’à 2-3 mm de hauteur en grande sécurité, et de façon minimement invasive.
Dans de nombreux cas, nous pourrons déjà poser l’implant pour obtenir 1 mm de croissance apicale. La fibrine est suffisante. Pour les cas où un gain plus important en hauteur est nécessaire, nous pouvons introduire lentement du greffon (biomatériau + Endoret® (PRGF®)) et réaliser une pression plus importante ainsi qu’un décollement de la membrane (fig.5 a et b).
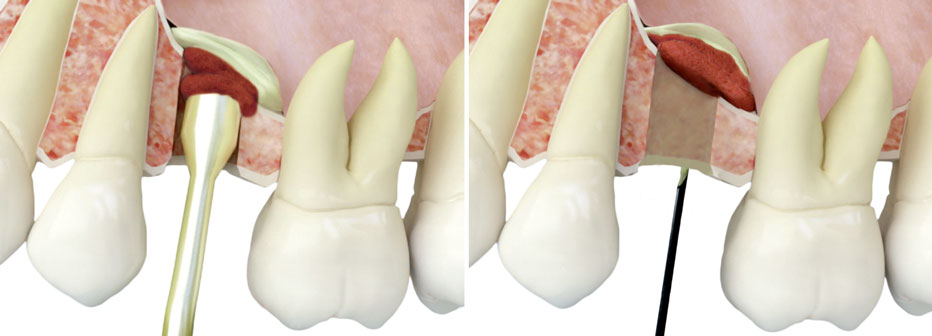
Figure 5 : insertion d’os obtenu du fraisage, qui peut être complété par un biomatériau humecté dans PRGF-Endoret à travers l’élévation transcrestale. A) insertion et condensation. B) image à élévation terminée.
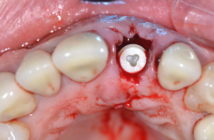
Nous insérons l’implant avec le moteur chirurgical à 25 Ncm et 25 rpm, jusqu’à son implantation au niveau crestal ou légèrement supracrestal. Nous finaliserons l’insertion totale, jusqu’au niveau souhaité, avec la clé chirurgicale dynamométrique afin de déterminer avec exactitude le couple final (fig. 6 a et b).
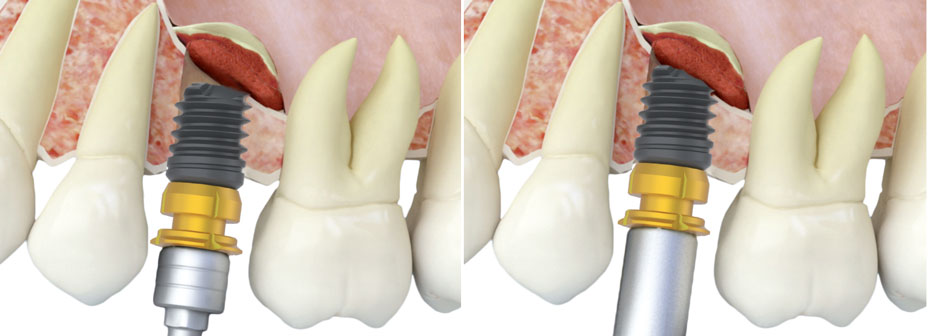
Figure 6 : insertion de l’implant. A) insertion avec le moteur B) finalisation avec la clé dynamométrique.
En principe, cette technique est réservée aux cas où le volume de la crête osseuse se situe entre 4 et 6 mm, même si tous les cas doivent être considérés et planifiés en prenant en compte les caractéristiques propres à chaque patient (fig. 7)4.
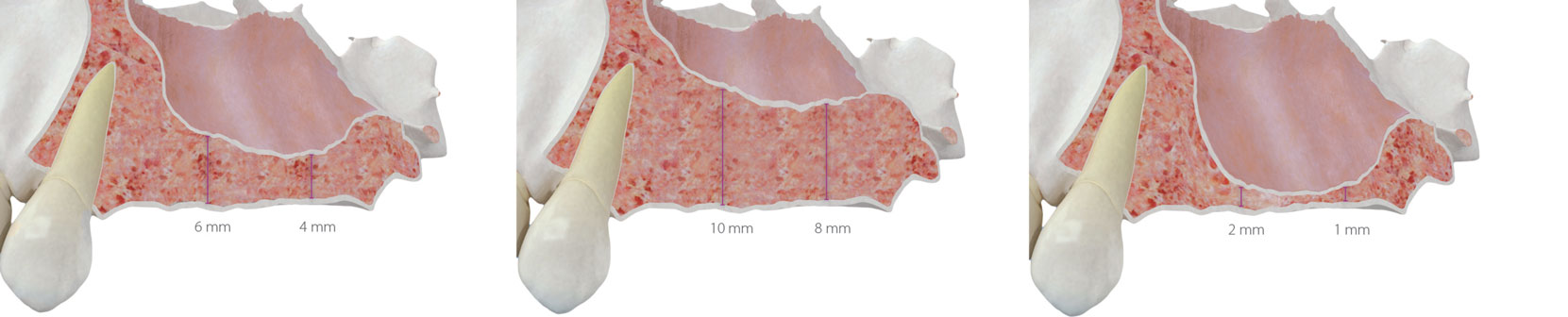
Figure 7 : estimation de la hauteur osseuse nécessaire pour la réalisation de l’élévation transcrestale en toute sécurité. Figure 8 : volume osseux permettant l’insertion des implants de manière directe, en fraisant légèrement la corticale inférieure du plancher du sinus avec la fraise d’attaque frontale et l’ancrage cortical de l’apex de l’implant sur la zone. Figure 9 : volume osseux résiduel faible, préconisant la réalisation d’un abordage latéral.
Lorsque le volume osseux est plus important, nous pouvons généralement mettre en place des implants courts avec ancrage sur la corticale sinusale en utilisant uniquement la fraise d’attaque frontale sans greffon (fig. 8)4.
Enfin, pour les cas où la crête osseuse résiduelle est de 1 à 3 mm, nous recommandons une élévation de sinus avec approche latérale, puisque l’obtention d’une correcte stabilisation des implants avec si peu d’ancrage osseux est très difficile (fig. 9)4.
Présentation du cas clinique
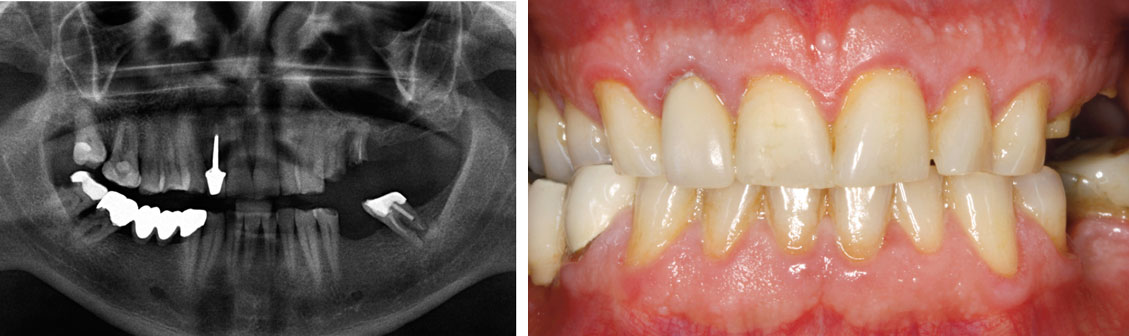
Figures 10 et 11 : images initiales du patient. Nous pouvons observer l’édentement inférieur et les racines rémanentes du second quadrant
Nous présentons ci-après le cas clinique d’un homme de 41 ans venu nous consulter pour réaliser une réhabilitation orale.
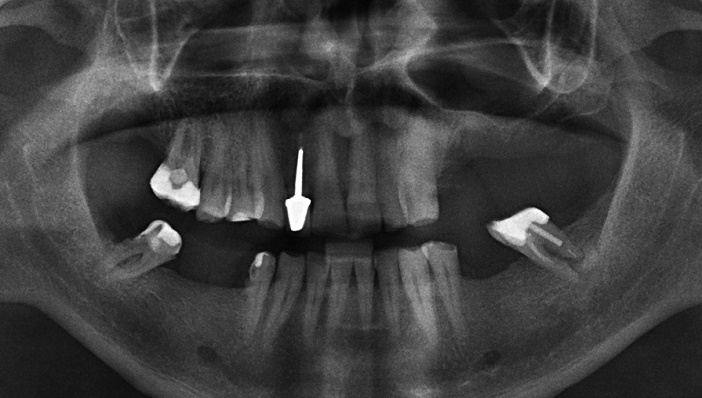
Figure 12 : radiographie après la réalisation des extractions supérieures au moment du tac diagnostic.
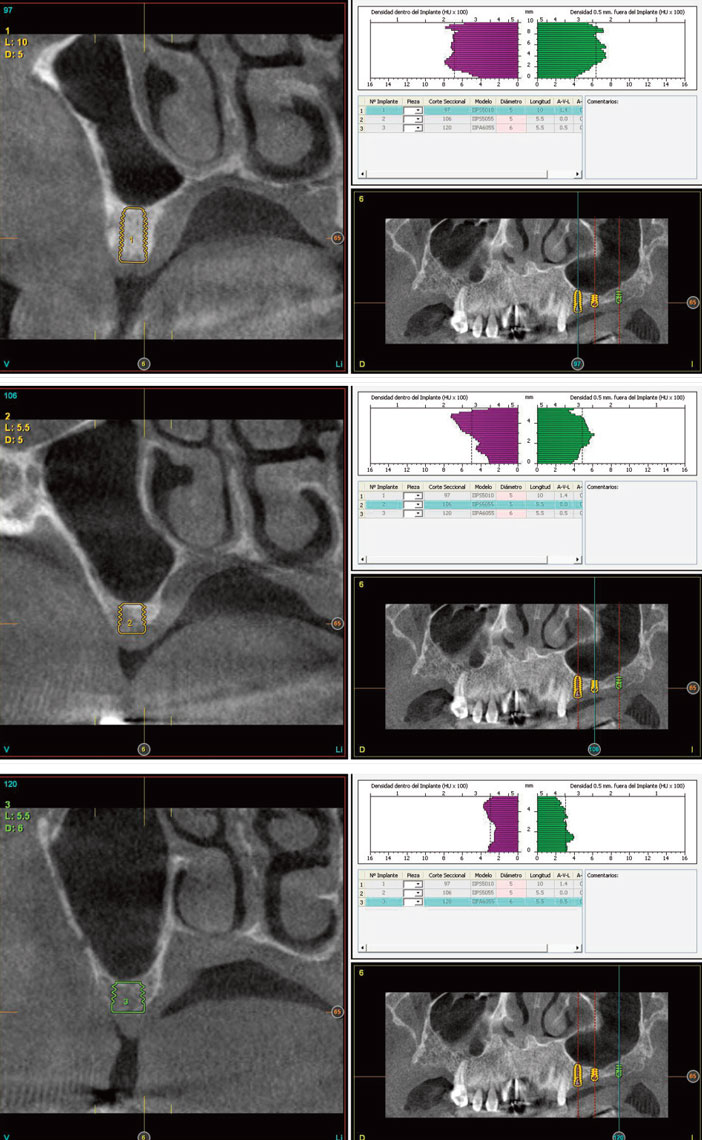
Figures 13 à15 : images de planification du Tac qui montrent la nécessité d’insérer des implants courts et extra-courts avec élévation transcrestale sur les deux les plus distaux
Les premières images nous montrent la présence d’un espace édenté inférieur et un édentement partiel sur la zone postérieure du second quadrant, s’accompagnant de la présence de deux restes radiculaires de la première et la deuxième prémolaire (fig. 10 et 11).
Après une première phase où les extractions dentaires sont effectuées, nous pouvons procéder au traitement par implants (fig. 12).
Après avoir réalisé les extractions, nous effectuons un Cone-Beam diagnostiqué par le logiciel de diagnostic BTI-Scan III. Il permet de planifier l’insertion des implants supérieurs et inférieurs.
Les implants inférieurs ne seront pas traités dans cet article et nous nous concentrerons sur la description des implants supérieurs insérés par le biais de la technique d’élévation crestale décrite précédemment.
Les figures 13 à 15 nous montrent l’atrophie osseuse en hauteur de la zone à traiter. Il est par conséquent nécessaire d’insérer des implants extracourts et courts conjointement à la technique d’élévation crestale.
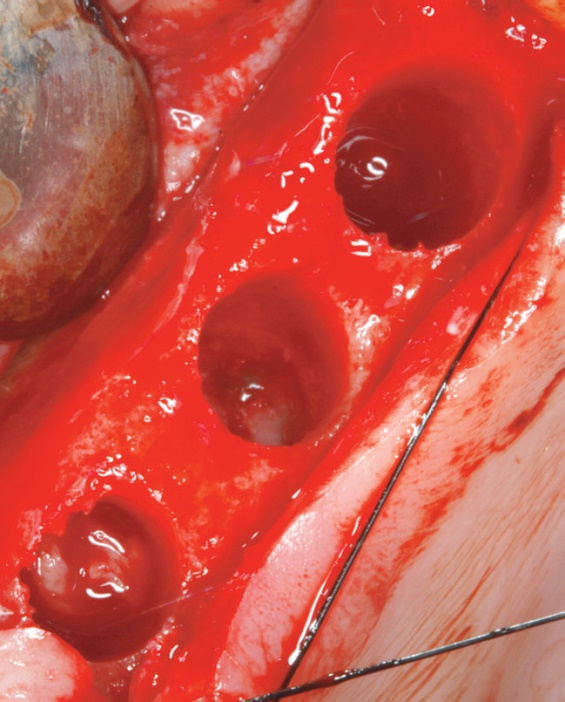
Figure 16 : étape permettant d’observer la membrane de Schneider après avoir retiré la corticale sinusale avec la fraise d’attaque frontale.
La chirurgie a utilisé la technique de fraisage décrite précédemment, avec l’usage de la fraise à coupe frontale jusqu’à découvrir la membrane de Schneider (fig. 16).
Par la suite des membranes de fibrine préparées avec PRGF-Endoret fraction 1 activée et rétractée ont été insérées pour décoller la membrane de Schneider (fig. 17).
Dès lors que la membrane de Schneider a été décollée, nous avons effectué une élévation transcrestale complète avec de l’os obtenu du fraisage des implants inférieurs s’accompagnant de PRGF-Endoret fraction 2.
Après avoir inséré le greffon nous avons mis en place les implants, en suivant le protocole décrit précédemment (fig. 18).
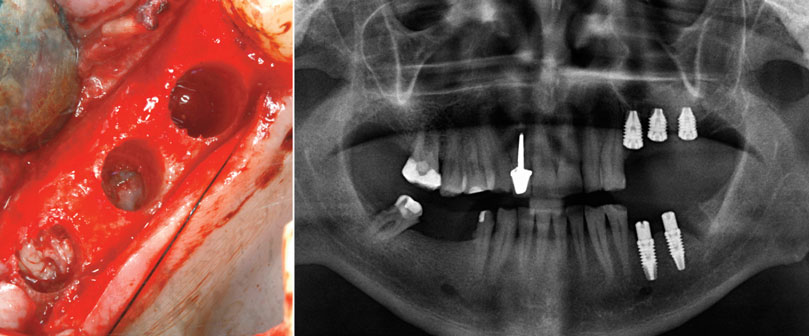
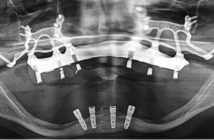
Figure 17 : vue des nouveaux alvéoles avec la fibrine insérée pour le décollement de la membrane sinusale. Figure 18 : radiographie post-opératoire. Nous pouvons observer les implants insérés et le volume osseux regagné par cette technique.
Six mois après l’insertion des implants supérieurs, nous procédons à leur réhabilitation, par le biais d’un pont vissé sur pilier Multi-im. La radiographie de contrôle nous montre le volume osseux obtenu entièrement conservé au niveau de la zone où l’élévation de Summers a été réalisée (fig. 19).
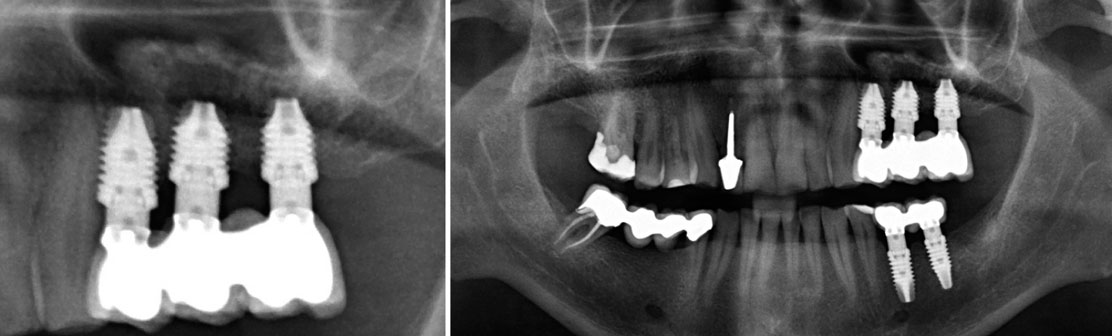
Figure 19 : étape de la mise en place de la prothèse au bout de 6 mois. Nous pouvons remarquer que le volume osseux regagné est maintenu. Figure 20 : radiographie au bout de deux ans. La zone réhabilitée par cette technique est conservée sans changements.
Les images 20 à 22 nous montrent en outre l’évolution du patient au fil des 5 années suivantes, qui conserve le volume osseux et la stabilité des implants.
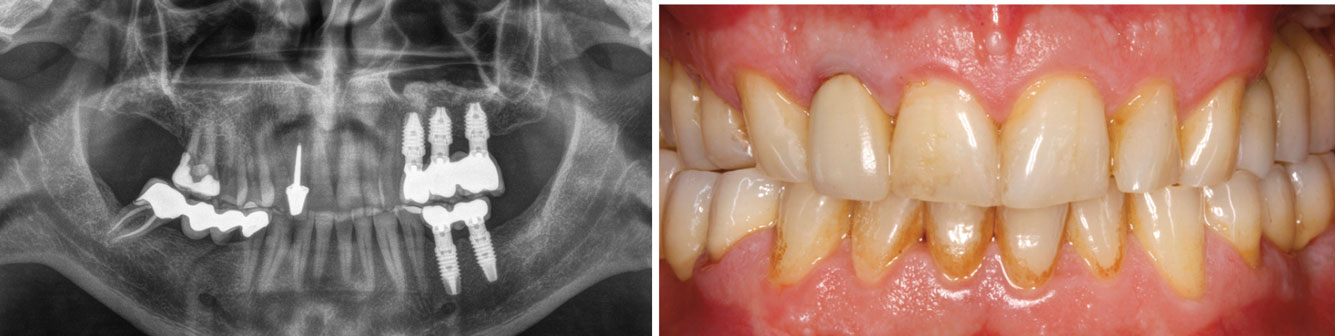
Figures 21 et 22 : images clinique et radiographique du patient 5 ans après la charge.
Conclusion
La technique d’élévation crestale utilisant de la fibrine comme matériau de remplissage, ou avec os autologue obtenu par fraisage dans des cas soigneusement sélectionnés, est une technique sûre, fiable et prédictible, comparable à l’élévation de sinus traditionnelle (abordage latéral) avec une technique plus simple et présentant moins de morbilité pour le patient.
Bibliographie
1.Tatum H. Maxillary and sinus implant reconstructions. Dent Clin North Am 1986; 30:1207–1229.
2.Summers RB. A New Concept in maxillary implant surgery: the osteotome technique. Compendium. 1994;15: 154–6.
3.Del Fabbro M, Corbella S, Weinstein T, Ceresoli V, Taschieri S. Implant survival rates after osteotome-mediated maxillary sinus augmentation: a systematic review. Clin Implant Dent Relat Res 2012; 14(Suppl 1):e159–e168.
4.Anitua E, Flores J, Alkhraisat MH. Transcrestal Sinus Floor Augmentation by Sequential Drilling and the Use of Plasma Rich in Growth Factors. Int J Oral Maxillofac Implants. 2017;32:e167–e173.
5.Anitua E, Flores J, Alkhraisat MH. Transcrestal Sinus Lift Using Platelet Concentrates in Association to Short Implant Placement: A Retrospective Study of Augmented Bone Height Remodeling. Clin Implant Dent Relat Res. 2016;18:993-1002
.1) Private practice in oral implantology, Eduardo Anitua Foundation, Vitoria, Spain. 2) Clinical researcher, Eduardo Anitua Foundation, Vitoria, Spain.
3)University Institute for Regenerative Medicine and Oral Implantology – UIRMI (UPV/EHU-Fundación Eduardo Anitua), Vitoria, Spain.