Chaque prothèse implantaire est un dispositif médical unique nécessitant une maîtrise technique, ainsi qu’une étroite collaboration de l’équipe praticien/prothésiste. Avec la participation souhaitée active du patient, l’harmonie du sourire est le fruit d’un travail issu de règles et de protocoles spécifiques prédéfinis. L’avènement de la CFAO nous a permis l’utilisation de la zircone. La technique du tout céramique est maitrisée, mais, malgré ce bouleversement technologique, le métal conservera encore des indications spécifiques.
Mots-clés : Implants dentaires, laboratoire de prothèse, harmonie des dents artificielles
En tant que dispositif médical sur mesure, chaque prothèse implantaire nécessite à la fois une maîtrise technique et une parfaite collaboration entre le praticien et le prothésiste.
L’esthétique fortement véhiculée par les médias est devenue primordiale dans la société moderne traduisant ainsi des exigences de plus en plus importantes de la part de nos patients.
Les choix issus du projet thérapeutique implantaire ont une importance capitale : quel implant, quel pilier, quel type de prothèse allons nous envisager dans ce cas spécifique ?
Les standards de réhabilitation s’élevant sans cesse, l’ostéointégration n’est plus le seul résultat à obtenir. Il nous faut aujourd’hui maîtriser de nombreux autres paramètres :
- l savoir détailler les caractéristiques des dents désirées,
- l être autonome dans le choix de la couleur et de la nature des matériaux dans les sens biomécanique et biomimétique,
- l savoir recueillir des informations médicales, anatomiques, esthétiques et fonctionnelles, les organiser puis les incorporer au plan de traitement .Le praticien sera alors en mesure d’optimiser la qualité et la quantité de l’os ainsi que de la gencive à sa disposition pour la pose idéale de ses implants.
Chaque biotype sera analysé (fin ou épais) et le plan de traitement s’élaborera directement en fonction de celuici. Traditionnellement, on choisit d’abord le diamètre de l’implant le plus adapté, puis les distances à respecter :
- 2 à 3 mm entre deux implants et 1,5 à 2 mm entre une dent et un implant
- 1 à 2 mm d’os (doit être présent) dans le sens vestibulopalatin de chaque côté de l’implant.
Dès qu’une simple extraction est envisagée, se pose la question du choix de la temporisation ou de la pose immédiate de l’implant, de la régénération ou de la préservation du tissus osseux et enfin de la mise en esthétique à l’aide d’une dent provisoire. En fait, comme Kan (3), nous posons immédiatement l’implant sauf en cas d’infection (où nous temporisons 60 jours avant de réévaluer le cas) et dans les secteurs esthétiques si le mur osseux vestibulaire est conservé, nous réalisons une dent provisoire en légère sous occlusion.
La mise en charge immédiate des implants à condition d’en respecter les indications (4,5) permet de pallier l’inconfort esthétique et fonctionnel des solutions amovibles de temporisation ou des solutions fixes délétères.
La réussite esthétique dans la reconstruction du sourire repose pour beaucoup sur la réalisation d’une prothèse de transition de qualité vissée si possible afin de faciliter les retouches éventuelles.
Outre l’esthétique cette prothèse joue aussi un rôle important dans la mise en forme des tissus de soutien et dans la gestion de la phonation et de l’occlusion. Enfin, ces prothèses vont offrir au patient, comme au praticien, la motivation permettant de finir le traitement dans les meilleures conditions.
Le respect des cycles biologiques est omniprésent dans notre arbre décisionnel. Il faut procéder étape par étape tout en respectant la maturation des tissus. Si chaque cas nécessite une approche particulière, le protocole reste toujours le même (Fig. 1).
Nous y avons ajouté la préparation ostéogénique des sites, selon le protocole de Scortecci et al (1). En effet, cette technique nous permet, avant implantation, de renforcer la structure de l’os et même dans certains cas, de gagner quelques millimètres bien précieux ! (Fig. 2a, b, c et d)
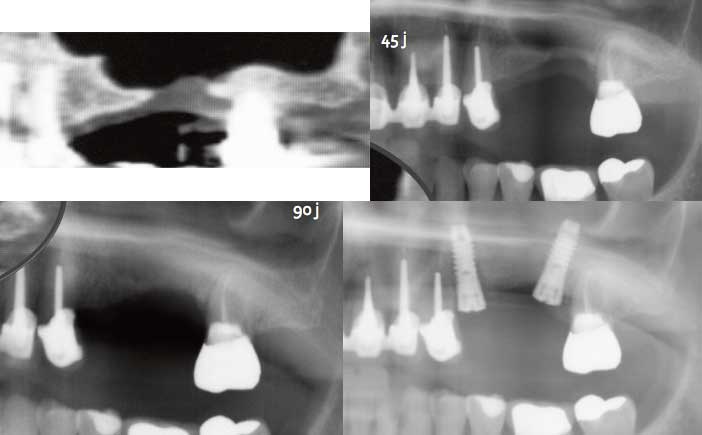
Fig.2a : communication bucco-sinusienne depuis deux ans. / Fig.2b : communication fermée 45 jours après la première séance / Fig.2c : consolidation et gain de hauteur d’os après la deuxième séance / Fig.2d : pose des implants à 135 jours.
Cette préparation ostéogénique repose sur le principe qui veut que tout traumatisme engendre une réparation. Des ostéotenseurs manuel et rotatif réalisent, par des moyens mécaniques sans lambeau, une véritable mécanothérapie moléculaire. Cette activation entraîne une mobilisation cellulaire locale et à distance. Un caillot suivi d’un cal osseux renforce l’ostéoarchitecture locale.
En suivant les mécanismes de l’action ostéogénique, nous aurons une action catabolique favorable à une chirurgie de greffe à 21 jours ou une action anabolique favorable à une chirurgie pour durcir ou pour épaissir à 45 jours.
Les ostéotenseurs ont été spécifiquement paramétrés pour ne pas entrainer d’effets collatéraux indésirables (débris osseux, blessure, infection, fracture, pollution). (Fig. 2e)
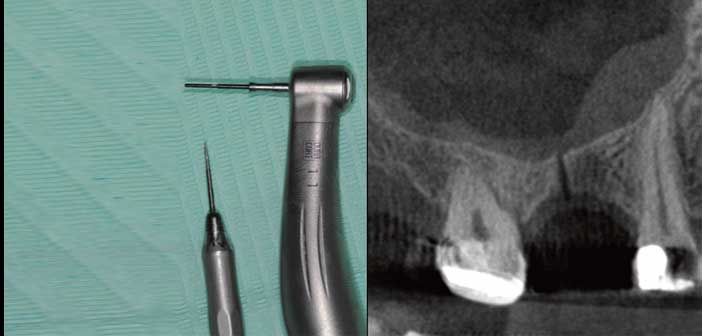
Fig.2e : xxx
L’amplitude du sourire exposera plus ou moins la relation implant/dent artificielle/gencive.
L’objectif prothétique guidant la chirurgie, le degré d’enfouissement de l’implant conditionnera le futur alignement des collets. La formation du sillon périimplantaire sera concomitante à l’ostéointégration de l’implant.
Tout enfouissement excessif entrainera la formation d‘un cratère osseux et d’une poche infra osseuse, ainsi que des difficultés pour le prothésiste.
A l’inverse, il y aura un problème esthétique pour un implant dont l’émergence est trop visible.
La réussite esthétique est le fruit d’une équipe composée du praticien, du prothésiste, et du patient, et cette relation sera guidée en final par le souhait du patient. Encore faut-il ne pas oublier l’influence de l’ensemble du visage sur la beauté du sourire. Zlowodzki et al (2) ont montré qu’il fallait déterminer le positionnement du plan frontal esthétique en optimisant la position, l’alignement, et la qualité des dents artificielles (teinte, proportion, forme). Il faut ensuite les adapter aux dents adjacentes, quand il y en a, et à une gencive de qualité, le tout en harmonie avec l’ensemble du visage. Dans ce contexte, l’une des clés de la réussite est l’utilisation des guides chirurgicaux, du plus simple au plus complexe (Fig. 3a, 3b, 3c, 3d). Ces guides permettent de définir et de reproduire exactement la position, la direction, et les espaces entre les implants ou entre une dent et un implant.
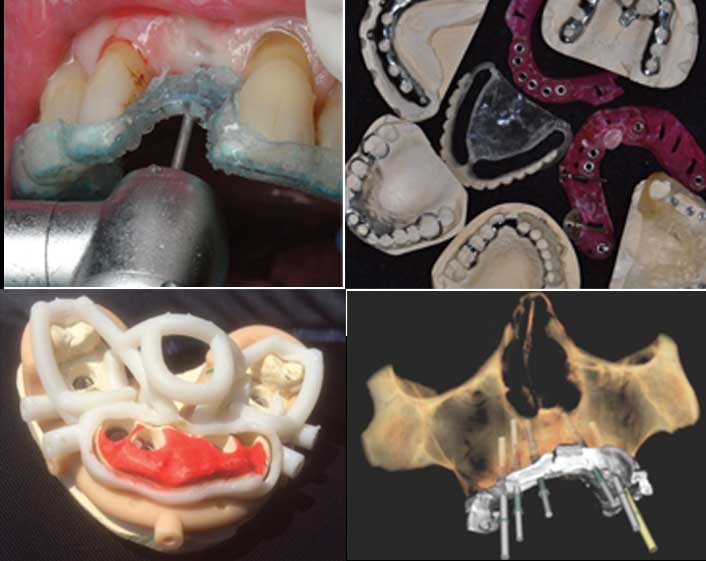
Fig.3a: simple guide de forage thermoformé. / Fig.3b : guides de forage plus élaborés pour implantologie axiale et basale. / Fig.3c : guide chirurgical élaboré par CFAO. / Fig.3d: xxx
Depuis peu d’années, la capacité de communiquer entre le cone beam et l’empreinte optique constitue la vraie révolution numérique. En effet, la fusion de ces fichiers nous ouvre des possibilités sans limite pour passer du monde réel au virtuel. La possibilité qu’offre le flux numérique de fabriquer un guide chirurgical suivi d’une prothèse transitoire idéale issue de la planification informatique avant même la phase chirurgicale a transformé nos protocoles en les rendant plus sûrs et plus précis.
Une avancée majeure dans l’amélioration de l’harmonie des dents artificielles et dans la précision des prothèses implantaires a été réalisée avec l’avènement de la CFAO. Cette évolution nous a permis notamment l’utilisation de la Zircone pour des réhabilitations dites « tout céramique ». (Fig. 4a et 4b)
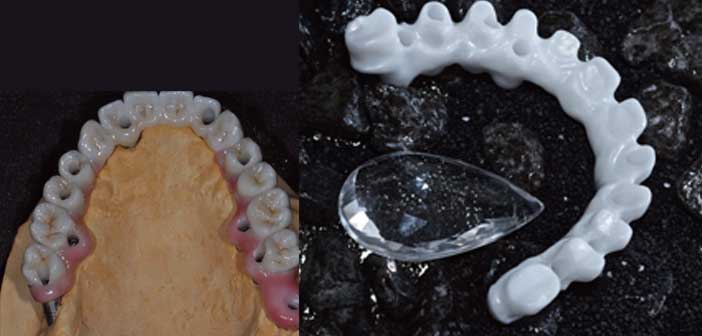
Fig.4a : bagues de centrage en laiton utilisées pour les étapes de laboratoire. / Fig.4b : bagues en titane collées dans l’intrados de l’armature.
Cependant, le devenir à long terme des restaurations plurales avec armature en Zircone ou en céramique cristalline venant se loger directement dans la partie interne de l’implant reste une inconnue. En présence de matériaux aux propriétés mécaniques différentes et face à l’action du temps, les micro-mouvements risquent de se faire aux dépens du titane, plus mou.
De plus les armatures monobloc de grande portée sont difficiles à rendre passive.
C’est ainsi que nous préférons utiliser des bagues en titane collées dans l’intrados des armatures en Zircone selon un protocole simple (6) (Fig. 5a, b, c, d)
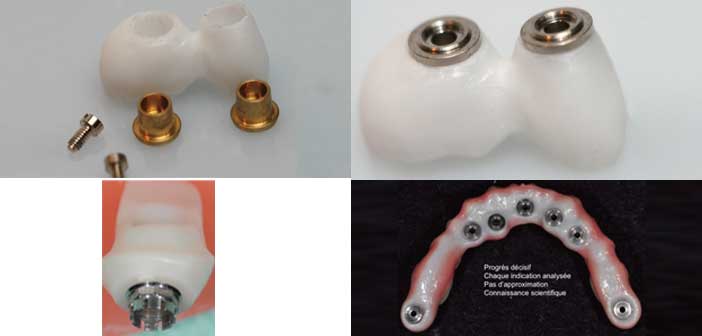
Fig.5a : CCM sur la 11 (Classe II division 2). / Fig.5b : vue palatine de la faible épaisseur disponible. / Fig.5c : bague antirotationnelle titane collée dans un pilier Zircone. / Fig.5d : bridge full Zircone maquillé et bagues de collage en place.
Outre la garantie d’une étanchéité parfaite de l’interface bague/implant, ces bagues nous assurent une parfaite passivité bienvenue dans l’utilisation de la technique du « tout céramique », qui est moins permissive qu’avec celle utilisant le métal.
Le « tout céramique » constitue certes un progrès décisif, mais sans faire de plaidoyer pour le métal, nous pensons que chaque indication devra être soigneusement analysée et bénéficier d’une technique parfaitement maîtrisée.
Tous les aspects biomécaniques n’étant pas résolus, la technologie actuelle ne nous permet pas encore de nous affranchir totalement du métal dans des cas complexes comme chez les bruxomanes ou encore les patients avec une occlusion délicate. (Fig. 6a et 6b)
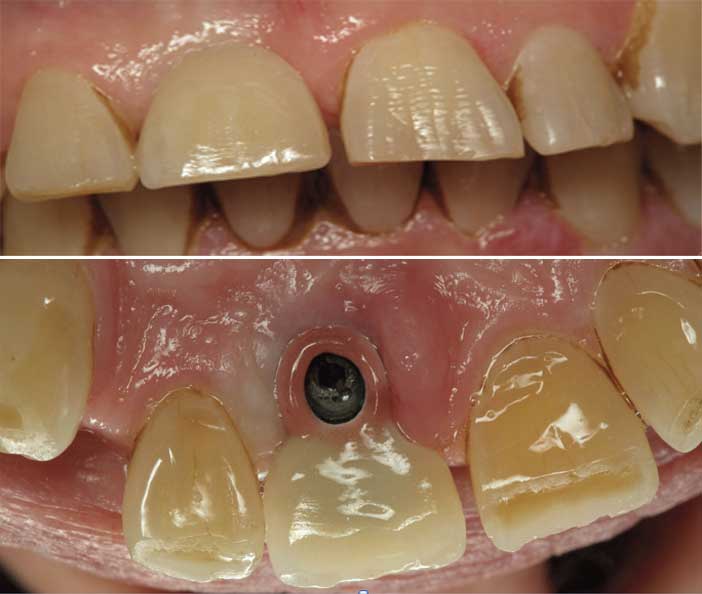
Figs.6a et 6b : CCMI vissée dans un cas de classe II division 2.
CONCLUSION
Notons que la plus grande rigueur est obligatoire dans l’assemblage des céramiques, quand elles sont utilisées, pour garantir la stabilité dans le temps. D’autre part, dans les situations cliniques « délicates », il nous semble raisonnable d’attendre le(s) résultat(s) d’études à venir sur ce sujet, car si le risque pour une réhabilitation unitaire est peu élevé, il en est tout autrement en présence d’un bridge de longue portée.
La bibliographie exhaustive est disponible en ligne sur
Lefildentaire.com/bibliographie-articlelfd157petitbois/









3 commentaires
En 2020, comment peut on écrire dans un article scientifique que 1 mm d’os peut suffire en vestibulaire d’un implant et autour d’un implant ? L’exposition et la récession sont une évidence avec le temps. Toutes les études sont consensuelles sur la présence de 2 mm en vestibulaire.
très intéressant de voir les différents types de guides chirurgicaux, notamment les évolutions
Entièrement d’accord avec cette approche holistique de l’implantologie. C’est d’ailleurs l’intérêt des guides qui permettent de se baser sur un projet prothétique, et sur une lecture numérique précise du cone beam.
Merci pour l’article
très intéressant de voir les différents types de guides chirurgicaux, notamment les évolutions
Entièrement d’accord avec cette approche holistique de l’implantologie. C’est d’ailleurs l’intérêt des guides qui permettent de se baser sur un projet prothétique, et sur une lecture numérique précise du cone beam.
Merci pour l’article