Etude rétrospective suivie de 35 cas consécutifs selon la “fence technique” modifiée.
L’implantologie moderne par l’évolution des surfaces implantaires, des diamètres des implants, des délais de cicatrisation, des protocoles de mise en charge, des protocoles d’implantation a modifié profondément l’offre thérapeutique de la dentisterie implantaire. Cette dernière a maintenant pleinement sa place dans l’éventail de traitements dont nous disposons pour répondre aux attentes de nos patients. Les avancées technologiques ainsi que la vulgarisation de l’indication ne doivent cependant pas nous éloigner des règles biologiques et prothétiques de base afin de maintenir des standards de résultats élevés. L’os doit être présent ou reconstruit en quantité suffisante afin d’assurer au-delà de l’ostéointégration initiale, la pérennité de l’implant dans le temps.
Le volume osseux initial ou reconstruit doit donc assurer :
- La fonction : créer un os vital pour recevoir un implant adapté à la dent à remplacer et en adéquation avec l’axe prothétique.
- La pérennité : une paroi osseuse native ou reconstruite de 2 mm est le standard reconnu pour une stabilité de la paroi vestibulaire autour d’un implant.
- L’esthétique : permettre un positionnement tridimensionnel pour l’alignement du profil d’émergence.
La régénération osseuse guidée a prouvé depuis plus de 20 ans sa capacité à reconstruire des volumes osseux déficients de manière reproductible. Les nombreuses publications ont validé les différentes étapes clé de son évolution depuis la reconstruction pré implantaire jusqu’à la régénération per implantaire de déhiscence ou fenestration avec des membranes résorbables autour d’implants non enfouis. (1)(2)(3)(4)(5)(6)(7)(8)(9).
On peut résumer le principe fondamental de la ROG selon la triade de régénération de Lynch et Genco issue de leur livre sur la régénération(10). Pour obtenir une régénération, il faut sur un site donné avoir une matrice support du développement (collagène, trame minérale osseuse, trame synthétique…etc.), un apport cellulaire (ostéoblaste), des facteurs déclenchants ou facteurs de croissance (ex : BMP : Bone Morphogenic Proteins). Ce site nécessite une stabilité c’est-à-dire un espace sans contrainte de charge mécanique ou de mouvements sur une période de temps suffisante. Si l’un de ces facteurs (composants, espace stable et temps) est absent alors il y a aura cicatrisation (réaction fibreuse) plutôt que régénération osseuse. Dans ce contexte, la membrane est l’outil de référence de la ROG. On retrouve deux grandes familles : les membranes résorbables et les membranes non résorbables. Dans la matrice support du caillot sanguin, on retrouve l’os autogène, les allogreffes, les xenogreffes, les biomatériaux synthétiques. L’os autogène reste le comblement de référence par ses capacités Ostéo-inductrices.
Son inconvénient reste son volume de prélèvement limité en termes de morbidité. Il s’est donc développé dans la littérature, l’usage de greffon composite , mélange d’os autogène et de biomatériau, associant un volume ostéoinducteur à un volume ostéoconducteur(11)(12)(13).
Les membranes non résorbables renforcées titane sont la référence en termes de maintien de l’espace nécessaire aux principes biologiques de la régénération. Leur inconvénient majeur est leur taux d’exposition élevé (5 à 20 % selon la littérature)(14). Merli et col ont développé une approche associant des plaques d’ostéosynthèse comme mainteneur d’espace et une membrane collagène résorbable comme barrière avec des copeaux d’os autogènes seuls ou mélangés à du DBBM associé à la pose d’implants (15)(16)(17)(18).
Une procédure de greffe pré implantaire a été aussi décrite par Merli et col avec mais avec l’utilisation d’une plaque d’ostéosynthèse résorbable (19). Nous nous proposons de décrire dans cette étude un dérivé de la technique décrite par Merli avec l’utilisation d’une plaque d’ostéosynthèse en pré implantaire associée à une membrane collagène résorbable et un comblement par greffon composite mélangeant des copeaux d’os autogène et d’une matrice d’os bovin dé-protéiné sur des défauts osseux horizontaux.
Matériel et méthodes
Cette série de cas rétrospectifs suivis a été réalisé en cabinet d’exercice privé et traité exclusivement par le même opérateur (Dr Hervé BUATOIS). Elle comporte 31 patients (16 femmes, 15 hommes, âgés de 22 à 70 ans) et 35 sites traités pour greffe osseuse horizontale puis pose d’implants dans un second temps (à 6 mois) consécutivement entre mars 2014 et Février 2018 (Tab1).
Tableau 1 : Lis te des patients
La classification de résorption osseuse utilisée est la classification de Terheyden (Tab. 2).

Des critères d’inclusions et d’exclusions sont définis au cabinet pour toute procédure de greffe osseuses et donc dans la même logique pour cette série de greffes osseuses. Ce sont :
Critère d’inclusion
- Patient masculin ou féminin qui doit être capable, légalement de donner son consentement éclairé pour la procédure et avoir terminé sa croissance faciale.
- Bonne santé physique et psychologique selon le questionnaire médical.
- Patient en attente d’un traitement implantaire dans un secteur de la mandibule ou du maxillaire avec un défaut osseux 2/4 (classification de Terheyden) qui ne permet pas la pose simultanée du ou des implants (profil de l‘implant en dehors du profil osseux) d’un diamètre et longueur adapté à la fonctionnalité de la restauration prothétique.
- Les extractions dentaires doivent avoir eu lieu 3 mois avant l’intervention.
- L’anatomie intra buccale doit permettre la collection d’os dans la zone rétro molaire mandibulaire.
Critère d’exclusion
- Patient avec un historique médical contre indiquant la chirurgie orale (interférence avec la coagulation ou la cicatrisation osseuse).
- Patients souffrant de trouble psychologique altérant sa capacité de compréhension du consentement éclairé ou sa coopération tout au long de la procédure thérapeutique.
- Femme enceinte ou allaitante.
- Historique de radiothérapie dans la sphère orale.
- Patient immuno-déprimé.
- Patient sous anticoagulant non compatible avec une chirurgie orale (AVK avec un INR > à 3 /antiagrégant plaquettaire à une dose quotidienne > à 175 mg), ne pouvant pas être arrêté, diminué ou substitué par une héparine à bas poids moléculaire (HBPM).
- Patient fumeur de plus de 10 cigarettes /jour.
- Patient alcoolique ou sous dépendance de la drogue.
- Contexte parodontal non traité (Indice de saignement > à 10 %, indice de plaque > à 20 %, présence de poche > à 4 mm dans un secteur).
- Présence d’une gencive kératinisée limitée dans la zone d’édentement (< à 4 mm). Une greffe gingivale au préalable sera alors nécessaire.
- Présence de caries non traitées.
- Présence d’une infection endodontique dans le quadrant de la greffe.
L’indication de greffe osseuse pré-implantaire a été posée dès que la capacité à positionner l’implant dans un axe prothétique optimal n’était pas possible (stabilité primaire, profil de l’implant partiellement ou totalement en dehors du profil osseux environnant). Le défaut osseux initial à été mesuré à partir d’un examen tomographique réalisé au cabinet (Planmeca ProMax 3D). Le protocole de mesure initial et à 6 mois post greffe a été strictement le même pour les 31 patients.
Le protocole de chirurgie a été strictement le même pour les 31 patients. La pose d’implants a eu lieu à 6 mois post greffe. Tous les implants posés sont des implants STRAUMANN TL avec des plateformes NNC ou RN en fonction des dents à remplacer.
Protocole de mesure
Un protocole de mesure le plus précis possible et le plus standardisé possible à été défini au préalable de cette série de greffe. L’objectif est de pouvoir évaluer la largeur optimale de la crête par rapport au contexte anatomique environnant, de définir la largeur de la crête résiduelle la plus défavorable sur une hauteur de 10 mm et ce, en trois points (1,5 et 10 mm), et d’en déduire le défaut maximal à traité.
A 6 mois, les mesures sur la nouvelle acquisition tomographique, vont pouvoir nous donner la largeur de la crête obtenue dans la zone la plus défavorable initialement identifiée, d’en déduire le gain obtenu, et de calculer le déficit résiduel par rapport à l’objectif optimal ou l’excédent obtenu. A l’issue de ce gain, et lors de la chirurgie implantaire, le bénéfice clinique de cette procédure de greffe a été évalué en validant la possibilité de pose de l’implant selon les règles de positionnement tridimensionnel et la nécessité éventuel d’une ROG complémentaire pour finaliser l’environnement osseux compatible avec une implantologie pérenne.
Le protocole de mesure radiologique peut se résumer comme suit :
- Positionnement d’une ligne de référence aux pics osseux proximaux sur la coupe coronale
- déterminer la zone la plus résorbée sur la coupe axiale et se reporter sur la coupe sagittale correspondante
- déterminer le profil d’émergence idéal par une ou plusieurs tangentes aux dents proximales en fonction de la situation du défaut osseux (antérieur ou postérieur) sur la coupe axiale
- reporter verticalement le profil d’émergence idéal sur la coupe sagittale sélectionnée.
- sur cette ligne verticale, se placer successivement à 1 mm ; 5mm ; 10 mm, en partant du plan horizontal
- mesurer les distances horizontales correspondant au profil d’émergence idéal à 1mm, 5 mm, 10 mm : obtention
- Objectif de crête
- mesurer les distances horizontales de la crête osseuse initiale en ces mêmes points (1mm, 5mm, 10mm) : obtention Mesure de la crête
- effectuer la soustraction : objectif de crête – mesure de crête = mesure du défaut
- afin de retrouver une coupe sagittale identique lors de la mesure post opératoire à 6 mois : à partir d’un repère anatomique, sur la coupe horizontale, déterminer une mesure jusqu’au plan sagittal souhaité. Faire une capture d’écran de l’ensemble des 3 coupes lors des mesures à 6 mois, cette capture d’écran nous permettra d’avoir toutes les informations nécessaires pour retrouver une coupe sagittale identique sur laquelle effectuer les mesures post opératoires.
Protocole de chirurgie
Tous les patients ont reçu la même prescription préopératoire à savoir : amoxicilline 1g matin et soir pendant 8 jours à commencer 48 heures avant l’intervention (aucun patient ne présentait d’allergie aux pénicillines). Prednisone 20 mg (Cortancyl 20 mg) 40 à 80 mg/jour en fonction du poids du patient (maximum 1mg/kg/j) à prendre le matin, à commencer 24 heures avant l’intervention pour une durée de 4 jours.
Paracétamol 1g (Doliprane 1000 mg) en post opératoire pour la gestion antalgique. Chlorexidine (Eludril Ge) dilution à 15 ml trois fois par jours pendant 10 jours. Brosse à dent INAVA post opératoire 6,5/100.
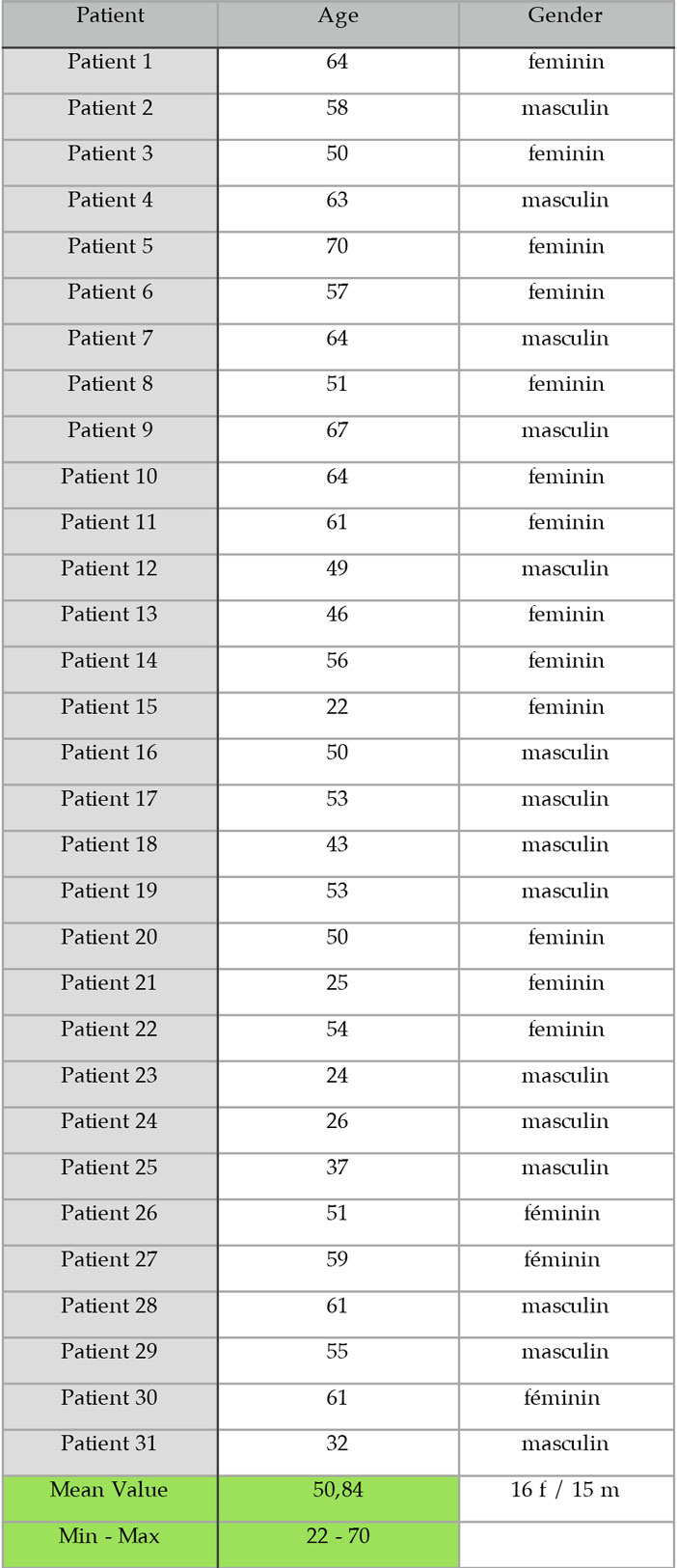
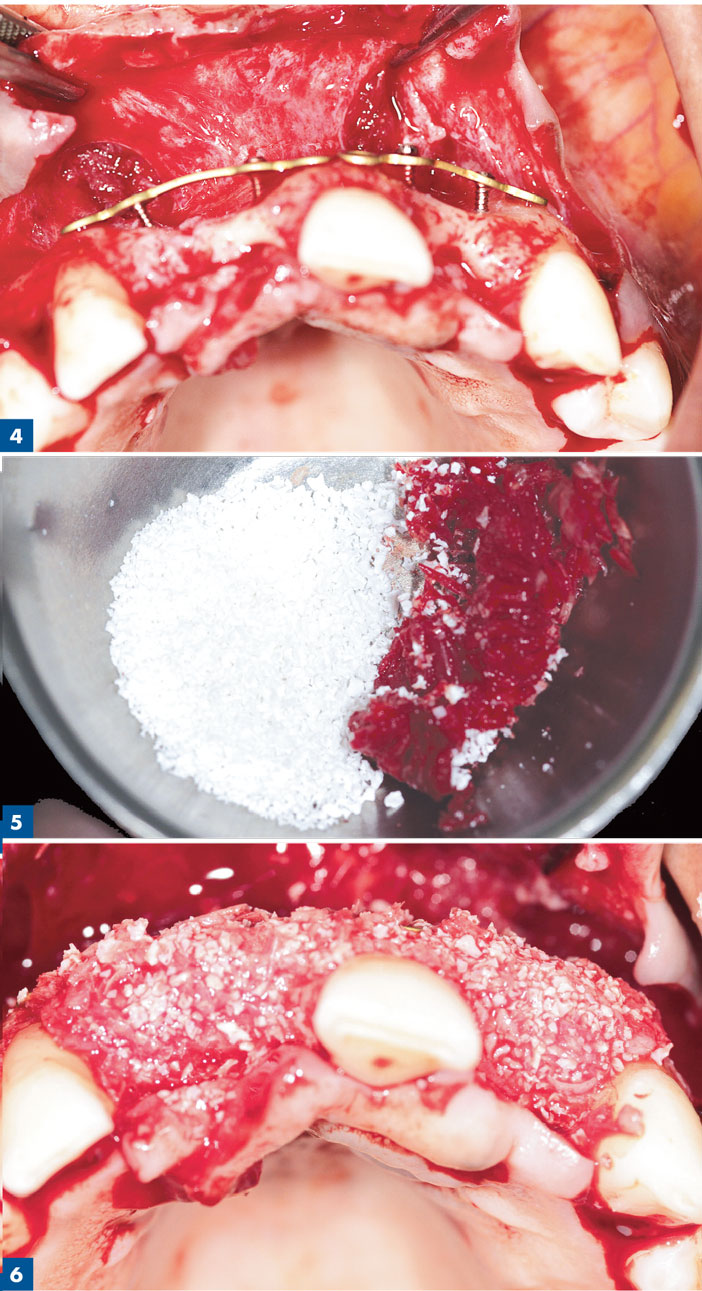
L’anesthésie se fait par injection locale para apicale d’Alphacaine SP (Dentsply®). Une incision crestale de la zone édentée, poursuivie par une incision sulculaire d’une dent minimum en proximal de la zone édentée est réalisée avec une lame 15C (Swann Morton®). Cette incision est complétée par deux incisions de décharge verticales droites au-delà de la jonction muco-gingivale et dépassant d’au moins 5 mm la zone à greffer. Le lambeau vestibulaire est décollé de pleine épaisseur dépassant d’au moins 5 mm la zone à greffer. Le lambeau lingual ou palatin est décollé de pleine épaisseur afin d’isoler le défaut d’au moins 5 mm. La corticale osseuse vestibulaire est nettoyée de tout résidu fibreux. Les plaques d’ostéosynthèse droite (Mondeal Medical System GMBH) sont choisis en fonction de l’étendue mésio distale du défaut à traiter. Les plaques peuvent être courbées pour suivre le profil d’arcade idéal à coffrer et définis à l’examen topographique.
Elles sont fixées par des vis d’ostéosynthèse de 4 à 8 mm de long et 1 mm de diamètre en fonction des nécessités anatomiques (Stoma GMBH jusqu’à Janvier 2106 puis Mondeal GMBH depuis Février 2016). Une incision de demie-épaisseur à la base du lambeau et s’étendant 5 à 10 mm au-delà des incisions de décharges en proximal va permettre d’obtenir la laxité nécessaire pour le repositionnement coronaire indispensable à la fermeture passive du lambeau après comblement. Des incisions horizontales complémentaires peuvent être faites dans le périoste du lambeau afin d’augmenter si nécessaire la laxité. Le prélèvement de copeaux corticaux autogènes se fait alors sur la zone rétro molaire mandibulaire suite à une incision à la lame 15C le long de la ligne oblique externe, poursuivie en antérieur par une incision sulculaire sur les molaires éventuellement présentes avec une décharge en mésiale de la première molaire. La collecte osseuse se fait sur la corticale à l’aide d’un collecteur Safescraper Twist (Meta Italy – IPP Pharma). La zone de prélèvement est suturée en points simples (Fil 4/0 Ethicon vicryl rapide) Les copeaux d’os cortical récupérés sont mélangés avec une trame minérale d’origine bovine anorganique (Bio-Oss Geistlich Pharma France) d’une granulométrie fine (0,25 – 1 mm) humidifiée avec le sang du patient récolté lors de l’incision de demie épaisseur. Le ratio varie de 75 % autogène – 25 % substitut à un ratio de 50:50.
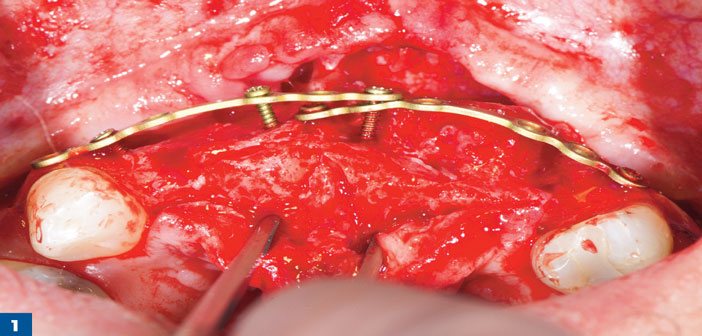
Le greffon composite est alors disposé entre la crête résiduelle et la plaque d’ostéosynthèse en s’appliquant à reconstruire le volume en apical et crestal de la plaque. L’ensemble est recouvert par une membrane collagène résorbable bicouche non réticulé (Bio-Gide Geistlich France). La membrane est alors étendue au minimum à 5 mm au-delà de la périphérie du comblement et stabilisé par des clous impactés sur la corticale (Geistlich Pharma France) (Fig 1 et 2).
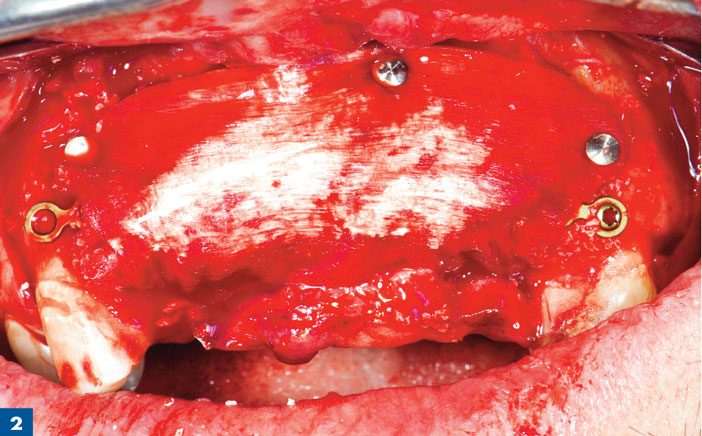
Le lambeau précédemment testé est plaqué après traction coronaire et suturé passivement par des points simples (Ethicon 5/0 monocryl résorbable) tant au niveau des décharges qu’au niveau crestal. Le patient reçoit les consignes post opératoire en termes d’hygiène (Bain de bouche et nettoyage des sutures à la brosse à dent INAVA 6,5/100). Un contrôle à 8 jours permet de valider la parfaite fermeture du lambeau et la dépose des sutures. Le patient est alors revu à 6 mois pour un nouvel examen tomographique. Les mesures sont alors répétée selon le protocole précédemment décrit.
L’intervention implantaire est programmée avec une prémédication comprenant de l’amoxicilline 2 g une heure avant l’intervention, du paracétamol 1 g en post opératoire, associé à des bains de bouche à la chlorexidine ( ELUDRIL Ge) et brosse à dent post opératoire (INAVA 6,5/100). Les implants posés sont des implants STRAUMANN TL en accord avec le positionnement tridimensionnel décrit par Buser et col (20).
Le choix des plateformes implantaires (NNC ou RN) se fait selon le profil d’émergence de la dent à remplacer. Les plaques d’ostéosynthèse sont déposés avant la réalisation du forage implantaire . L’objectif est d’assurer un positionnement optimal sans complément de ROG de l’implant afin de valider le plein bénéfice de la greffe pré implantaire. A deux mois post chirurgie, les implants sont testés et validés pour la phase prothétique réalisée au cabinet ou par des consœurs ou confrères correspondants. Deux cas cliniques viennent illustrer le protocole décrit. Le premier cas concerne le maxillaire supérieur en zone esthétique et la seconde application clinique implique la zone mandibulaire postérieure.
Patiente de 46 ans avec perte de 11 et 21 et échec implantaire en 11 et 21. L’image radio confirme le déficit osseux majeur avec un contexte osseux résiduel cortical peu favorable à la greffe osseuse. La procédure a permis de recouvrir une crête osseuse compatible avec un pose d’implant selon les critères tridimensionnels établis par le ITI. (International Team for Implantology) Le bénéfice de copeaux osseux avec un schéma de revascularisation plus favorable que le bloc osseux sur un tel support plaide pour cette approche (fig 3 à 12).
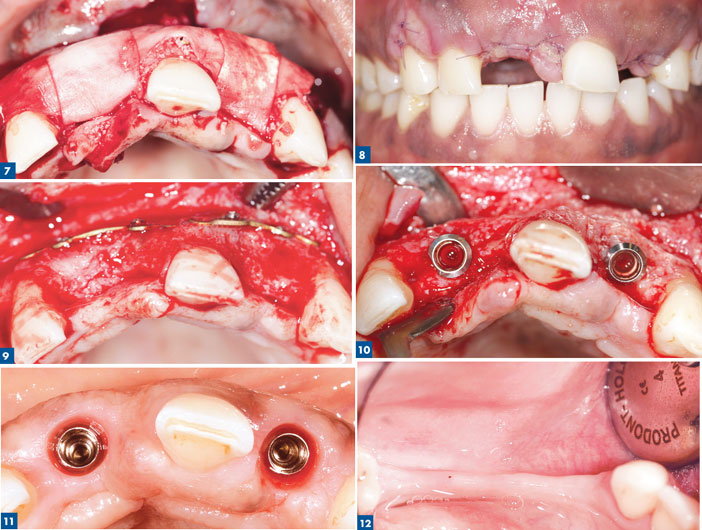
Autre patiente de 51 ans, avec une édentation en 34 35 et 36.
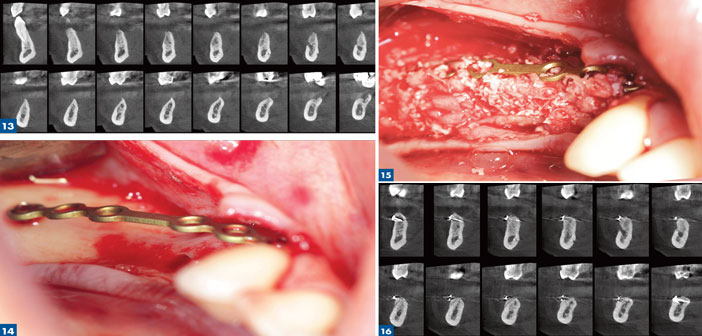
Le même protocole est appliqué à la région mandibulaire postérieure, avec un gain osseux en parfaite adéquation avec le positionnement implantaire guidé par la prothèse. (fig. 12 à 17)
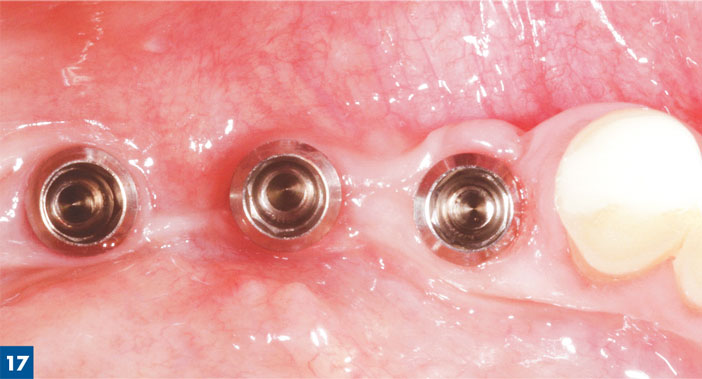
Résultats
Aucun patient n’a présenté de complications post opératoires à savoir exposition de membrane, nécrose gingivale, douleurs post opératoires obligeant à un arrêt de l’activité professionnelle, une remise en question du plan de traitement initialement proposé ou une modification dans le positionnement des implants initialement prévus. Le taux d’ostéointégration secondairement à la greffe est de 100 %. La dépose de plaque au moment de la chirurgie implantaire a permis de contrôler le volume osseux obtenu à l’intérieur de l’espace délimité par la plaque. Pour 29 patients, le volume osseux obtenu correspondait à l’espace créé. Chez deux patients et sur trois sites, nous avons dû compléter par une ROG, une réaction fibreuse limitée. Elle a permis de corriger une déhiscence vestibulaire de 5 mm après pose de l’implant selon l’axe souhaité sur un site, une déhiscence de 7 mm sur un second site et une fenestration apicale sur un troisième site.
Tableau 3 : Crête à 1 mm
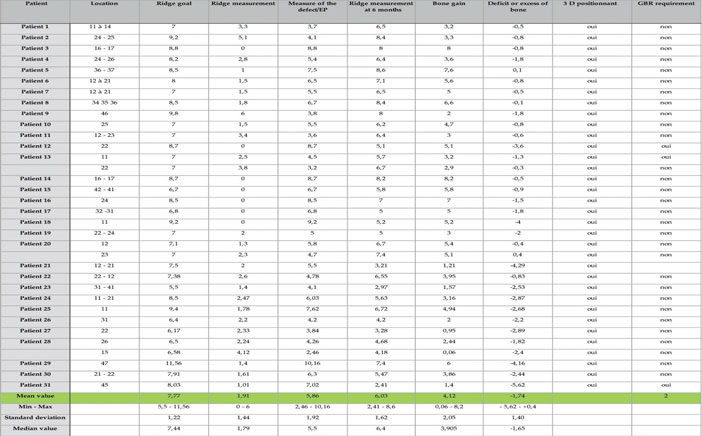
Tableau 4 : Crête à 5 mm
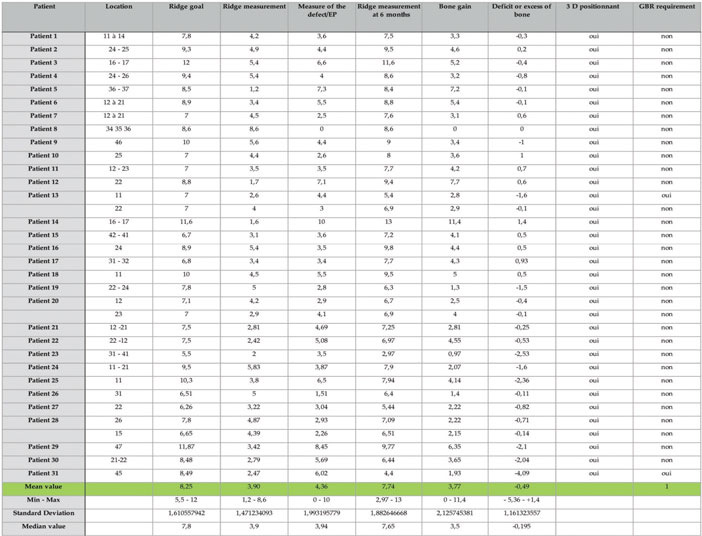
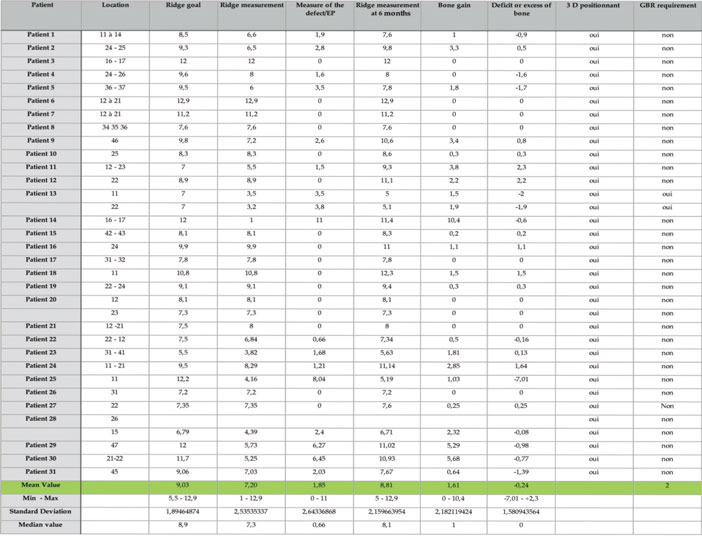
Tableau 5 : Crête à 10 mm
Discussion
Une série de cas rétrospectifs présente un niveau de preuve limité. Cependant ces cas ont été consécutifs. Tous les cas de greffe osseuse horizontale traités au cabinet depuis Mars 2014, l’ont été avec ce protocole. Ce dernier a été défini précisément et appliqué de la même manière pour les 31 patients et sur les 35 sites, par le même opérateur afin de limiter au mieux les biais. L’évaluation radiographique de la situation de départ et du gain obtenue à 6 mois nous a semblé la procédure la plus précise et reproductible d’une situation clinique à une autre.
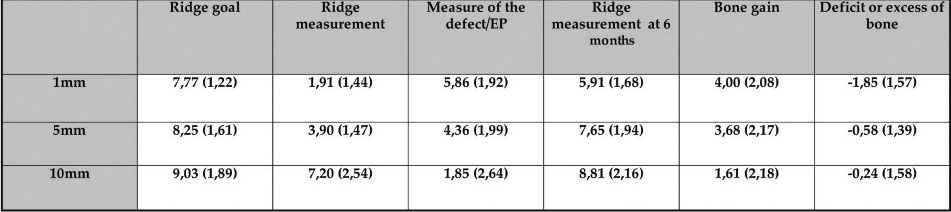
Les résultats obtenus sont à discuter dans ce contexte mais néanmoins le gain moyen obtenu est tout à fait encourageant et supérieur au gain moyen en horizontal que l’on peut retrouver dans la littérature. La revue de littérature de Millincovic et Cordaro reporte un gain moyen horizontal de 3,31 mm pour une crête résiduelle de 2,9 mm avec un taux de complication de 15 % (21)(22). Dans cette série de cas, nous retrouvons un gain moyen supérieur sur les hauteurs coronaires et médianes (4mm et 3,68) pour des crêtes résiduelles plus faibles en coronaire (1,91 mm). La mesure du défaut à corriger est une évaluation précise en fonction du profil de crête idéale selon la tangente du profil osseux proximal. Nous avons donc là un objectif de résultat évoqué avant la greffe par rapport à un idéal implanto-prothétique. Le gain obtenu et la largeur de crête après la greffe ont été évalué par rapport à cet objectif initial. Le gain apical à 10 mm est plus limité car le déficit était aussi plus limité du fait du profil des crêtes osseuses. Elle présente aussi l’intérêt d’isoler le gain horizontal. Dans la limite du groupe de patients traités, on peut rapporter un taux de complication de 0 % , constater que le comblement entre la plaque et crête résiduelle devient un volume osseux totalement exploitable pour la mise en place d’un implant selon des critères de positionnement tridimensionnel précis. Il apparait que la procédure est moins invasive pour le patient (durée d’intervention, morbidité du prélèvement, suites post opératoire). La mise en place de cette plaque façonnée permet de créer un espacement sur mesure avec un gain osseux fiable. L’application clinique ainsi que l’étude confirment les résultats initialement décrit par Merli et col dans leurs différentes publications. Le forage lors de la chirurgie implantaire dans les sites greffés confirme un processus de revascularisation de ces greffons composites à base de copeaux, plus satisfaisant que dans les blocs osseux corticaux autogènes et nettement supérieur aux blocs osseux allogéniques. Cette procédure cliniques par coffrage a l’intérêt d’être beaucoup moins invasive que la reconstruction décrite par Khoury et col ( ) avec un temps opératoire plus court. Cette procédure doit être encore suivie par des études sur de plus larges volumes. Nous préparons sur le même principe une étude sur les gains verticaux seuls afin de confronter cette procédure à un traitement plus inconstant. Nous avons séparé volontairement les gains horizontaux, des gains verticaux afin de minimiser les interférences dans les résultats et permettre une analyse plus ciblée de la pertinence de cette approche pour une indication clinique donnée. Il est à noter que d’un point de vue clinique, aucun plan de traitement initialement prévu n’a été modifié tant dans son objectifs, que dans la position des implants ou dans son déroulement temporel.
Bibliographie
1. Dahlin C, Linde A, Gottlow J, Nyman S.Healing of bone defects by guided tissue regeneration. Plast Reconstr Surg. 1988 May;81(5):672-6.
2. Buser D , Brägger U , Lang NP , Nyman S. Regeneration and enlargement of jaw bone using guided tissue regeneration. Clin Oral Implants Res 1990 Dec;1(1):22-32. (1990 Dec)
3. Becker W , Becker BE , McGuire MK. Localized ridge augmentation using absorbable pins and e-PTFE barrier membranes: a new surgical technique. Case reports. Int J Periodontics Restorative Dent 1994 Feb;14(1):48-61. (1994 Feb)
4. Nyman S, Lang NP, Buser D, Bragger U Bone regeneration adjacent to titanium dental implants using guided tissue regeneration: a report of two cases. . Int J Oral Maxillofac Implants. 1990 Spring;5(1):9-14.
5. Becker W , Becker BE , Handlesman M , Celletti R , Ochsenbein C , Hardwick R , Langer B Bone formation at dehisced dental implant sites treated with implant augmentation material: a pilot study in dogs. Int J Periodontics Restorative Dent 1990;10(2):92-101. (1990)
6. Aghaloo TL, Moy PK. Which hard tissue augmentation techniques are the most successful in furnishing bony support for implant placement? Int J Oral Maxillofac Implants. 2007;22 Suppl:49-70.
7. Buser D. Chapter 6: Implant placement with simultaneous guided bone regeneration: Selection of biomaterials and surgical principles- In 20 Years of Guided Bone Regeneration in Implant Dentistry, Second Edition. Quintessence Publishing Co. Ltd., Berlin, 2009.
8. Lang NP , Brägger U , Hämmerle CH , Sutter F. Immediate transmucosal implants using the principle of guided tissue regeneration. I. Rationale, clinical procedures and 30 monts result… Clin Oral Implants Res 1994 Sep;5(3):154-63. (1994 Sep)
9. Hämmerle CH1, Jung RE, Feloutzis A. A systematic review of the survival of implants in bone sites augmented with barrier membranes (guided bone regeneration) in partially edentulous patients. J Clin Periodontol. 2002;29 Suppl 3:226-313.
10. Lynch, R. J. Genco, R. E. Marx. Tissue engineering – Applications in Maxillofacial Surgery and Periodontics. Quintessence Publishing Co, Inc . Chicago.
11. Jensen SS, Terheyden H. Bone augmentation procedures in localized defects in the alveolar ridge : clinical results with different bone grafts and bone substitute materials. Int J of Oral and Maxillofac Surg Vol 24 (Suppl) 2009 ; 218 – 232.
12. Hammerle CHF, Jung RE, Feloutzis A. A systematic review of the survival of implants in bone sites augmented with barrier membranes (guided bone regeneration) in partially edentulous patients. J Clin Periodontol 2002;29 : 226 – 231.
13. Esposito M, Grusovin MG, Coulthard P, Worthington HT. The efficiency of various bone augmentation procedures for dental implants : A Cochrane systematic review of randomized controlled clinical trials. Int J Oral Maxillofac Implants. 2006; 2 : 696-710.
14. Machtei EE. The effect of membrane exposure on the outcome of regenerative procedures in humans : a meta-analysis. J Periodontol 2001, Apr ; 72 (4) : 512-6.
15. Merli M, Mignani M, Bernardelli F, Esposito M. Horizontal and vertical ridge augmentation : a novel approach using osteosynthesis micro plates, bone grafts and resorbable barriers. Int J Periodontics Restorative Dent. 2006; 26:581-587.
16. Merli M, Mignani M, Bernardelli F, Esposito M. Vertical bone augmentation with dental implant placement: Efficacy and complications associated with 2 different techniques. A retrospective cohort Study. Int J Oral Maxillofac Implants 2006; 21: 600-606.
17. Merli M, Mignani M, Esposito M. Vertical ridge augmentation with autogenous bone grafts : Resorbable barriers supported by osteosynthesis plates versus titanium -reinforced barriers. A preliminary report of a blinded, randomized controlled clinical trial. Int J Oral Maxillofac Implants 2007; 22: 373-382.
18. Merli M, Moscatelli M, Mazzoni A, Mazzoni S, Pagliaro U, Breschi L, Motroni A, Nieri M. Fence technique : Guided bone regeneration for extensive three dimensional augmentation. Int J Periodontics Restorative Dent 2013; 33: 129-136
19. Merli M, Moscatelli M, Mariotti G, Rotundo R, Bernardelli F, Nieri M. Fence technique : Bone level variation after vertical ridge augmentation : resorbable barriers versus titanium reinforced barriers. A 6 years double-blind randomized clinicat trial. Int J Oral Maxillofac Implants 2014, 29:905-913.
20. Buser D. , Martin W., Belser U. Optimizing esthetics for implant restoration in the anterior maxilla : anatomic et surgical considerations. Int J Oral Maxillofa Implants 2004;19(Suppl):43–61.
21. Milinkovic I, Cordaro L. Are there specific indications for the different alveolar bone augmentation procedures for implant placement? A systematic review.Int J Oral Maxillofac Surg. 2014 May;43(5):606-25
22. Cordaro L, Terheyden H. ITI Treatment guide, volume 7. Ridge augmentation procedures in implant patients – Staged approach. Ed : Chen S, Buser D, Wismeijer D. Berlin 2014 Quintessence Publishing .






