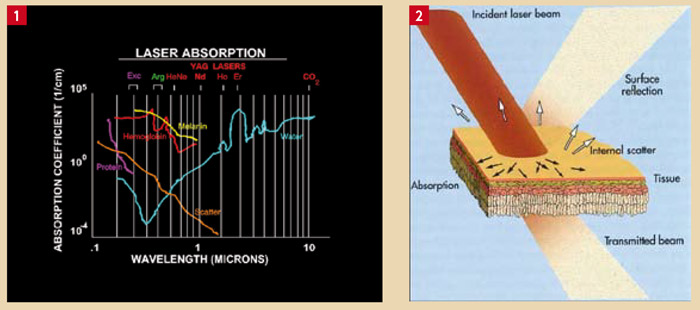
Le terme « Laser » est l’acronyme de « Light Amplification by Stimulated Emission of Radiation » (Amplification de la lumière par émission stimulée de rayonnement). Il s’agit d’un système optico-électronique qui produit un rayon lumineux étroit et précis (collimaté), possédant une longueur d’onde unique. Ce rayon lumineux concentre une très grande quantité d’énergie, qui, après absorption par les tissus cibles, agit comme un «bistouri lumineux». Le degré d’absorption du faisceau lumineux dépend de la longueur d’onde utilisée (Fig. 1). C’est le cas du laser Er–YAG qui est très absorbé dans l’eau et l’hydroxyapatite.
Quelle serait la place aujourd’hui de l’usage des lasers dans le traitement dans le traitement des maladies parodontales ? En d’autres termes et au delà de la pression marketing, la thérapeutique au Laser a-t-elle démontré une efficacité supérieure aux techniques conventionnelles ?
Mode d’action
Lorsque la lumière laser atteint un tissu, elle peut être réfléchie, éparpillée (diffusée), absorbée ou transmise aux tissus voisins (Fig. 2). Dans les tissus biologiques, la présence de molécules d’eau, de protéines, de pigments et d’autres macromolécules détermine un coefficient d’absorption caractéristique qui dépend de la longueur d’onde de la source laser utilisée (Fig. 1). L’os est constitué de 67 % de phase minérale alors que la gencive est constituée de 70 % d’eau. Les pics d’absorption de ces deux tissus seront donc différents.
Pour les tissus mous
Différents types de lasers avec différentes longueurs d’ondes ont été décrits et utilisés pour la chirurgie des tissus mous en alternative à la lame froide.
Les lasers CO2 (10600 nm) et Nd : YAG (1064 nm, proche du rayonnement infra rouge) sont capables d’une excellente ablation des tissus mous. De plus, ils possèdent un très bon effet hémostatique. Ces types de lasers sont donc efficaces pour les petites interventions de chirurgie parodontale et buccale (2). Jusqu’au début des années 1990, l’utilisation de ces lasers était limitée aux gingivectomies et aux frénectomies (2 ;9).
Cependant, ces longueurs d’onde ne permettent pas de travailler sur la surface des racines ni au niveau de l’os alvéolaire à cause de la carbonisation des tissus (cas du laser CO2) et les effets thermiques secondaires majeurs sur et autour de la zone traitée (Rossman et Cobb, 2000). Le laser Diode (800-980nm, longueur d’onde très absorbée dans l’hémoglobine et autres pigments) est un très bon laser pour la chirurgie des tissus mous avec une pénétration tissulaire inférieure à celle observée avec le laser Nd : YAG (Romanos et Nentwig, 1999).
Pour les tissus durs
L’élévation de température engendrée par l’irradiation laser (effet photo thermique) dépend de la longueur d’onde utilisée. Au-delà de 47° C, l’os se résorbe et se nécrose au delà de 60°C. Seuls les lasers Er : YAG et Er, Cr : YSGG présentent des longueurs d’onde compatibles avec l’application sur les tissus osseux (ces lasers sont couplés à des sprays d’air et d’eau). L’ostéotomie avec le laser Er : YAG semble comparable à l’ostéotomie à la fraise rotative (Sasaki et al., 2002a) (Sasaki et al., 2002b) alors que le laser CO2 produit des dommages tissulaires.
Le laser Er : YAG possède une efficacité identique aux techniques classiques lors des plasties osseuses, mais aucune étude ne démontre un bénéfice supérieur à son utilisation par rapport aux instruments rotatifs classiques. Le laser Erbium (Er-YAG) génère un rayon possédant une longueur d’onde de 2940 nm qui est très bien absorbée par l’eau des tissus de l’organisme. En outre, compte tenu de sa forte absorption dans l’eau, le rayon pénètre peu profondément dans les tissus. Ces lasers sont dits « athermiques ». Ils sont les seuls lasers dentaires à pouvoir traiter aussi bien les tissus mous (gencive, langue) que les tissus durs (émail, os) de la cavité buccale.
Indications du laser en parodontie
Des travaux récents (5 ;10) ont étudié l’application du laser Er : YAG dans le traitement parodontal des tissus durs, tels que l’élimination du tartre et la décontamination des racines.
Surfaçage radiculaire
L’élimination des dépôts tartriques à l’aide du laser résulte de la vaporisation de l’eau contenue dans les calculs tartriques provoquant ainsi une augmentation de pression et des micro-explosions des calculs. La longueur d’onde utilisée doit coïncider avec le pic d’absorption de l’eau afin d’éviter les dommages thermiques sur les tissus périphériques (cément et pulpe). En effet, de nombreuses études in vitro et in vivo montrent que le laser Nd : Yag et le laser CO2 génèrent des zones de carbonisation ou de fusion de la surface cémentaire (« cracking ») ainsi que la production de cyanates cytotoxiques, incompatibles avec l’attache des fibroblastes (7) (Spencer et al., 1996). Quel que soit le niveau d’énergie utilisé dans les différents protocoles, les résultats cliniques obtenus par surfaçage avec les laser CO2 et Nd : YAG n’égalent pas ceux obtenus avec un surfaçage mécanique (3).
La longueur d’onde la plus propice pour l’élimination des calculs est celle des lasers Er : YAG mais avec une action délétère sur le cément. L’équipe d’Aoki a observé, in vitro, que le surfaçage aux ultrasons est identique à celui réalisé avec le laser Er : YAG avec un état de surface présentant des irrégularités comparables à celles obtenues avec les ultrasons (4). Les résultats sont comparables en terme de qualité de surface avec l’utilisation de laser Er, Cr : YSGG de longueur d’onde proche (Stock et al., 1997). Seules les études in vivo sur des dents vouées à l’extraction montrent que le laser Er : YAG présente une efficacité supérieure ou identique en terme d’élimination de calculs tartriques sans altération de surface, comparé à un surfaçage manuel à l’aide de curettes (Schwartz et al., 2001) (Sculean et al 2004) (Schwarz et al. 2003). Actuellement, seul le laser Er : YAG représenterait donc une alternative au débridement radiculaire conventionnel.
Décontamination radiculaire
L’activité antimicrobienne de la plupart des lasers (sauf pour le Laser Er : YAG) est basée sur les effets thermiques. La décontamination bactérienne réalisée par l’irradiation laser apparaît séduisante pour différentes raisons. Elle présente l’avantage, par rapport aux antibiotiques, de ne pas créer de phénomènes de résistance puisqu’il s’agit d’un processus physique. Elle évite également tout risque d’hypersensibilité (allergie) rencontrée avec certains antibiotiques. Il n’existe aucune contre-indication d’origine systémique ou médicamenteuse à l’utilisation du laser (à l’exception des patients ventilés ou des interventions sous sédation consciente).
Les études in vitro ont démontré le pouvoir bactéricide du laser avec une relation entre l’énergie délivrée et l’efficacité antibactérienne (Tucker et al., 1996a). Cependant, les études sont difficiles à comparer compte tenu de l’hétérogénéité des paramètres utilisés.
Les études in vivo ont montré une meilleure réduction des bactéries pathogènes lors de l’utilisation du laser par rapport au surfaçage seul, mais la recolonisation bactérienne s’opère de façon identique dans les deux cas (6). Les études réalisées avec le laser Nd : YAP couplé à un surfaçage classique ne démontrent aucun avantage en terme de résultats cliniques et de comptage bactérien après trois mois du fait d’une recolonisation bactérienne identique (1). De même, le laser Er : YAG donne des résultats similaires au surfaçage par ultrasons en terme de réduction de pathogènes (8).
Une étude in vitro avec le laser CO2 montre la nécessité d’un contact du faisceau laser avec les bactéries pour obtenir un effet bactéricide (Tucker et al., 1996b). D’autres études in vitro utilisant des diodes révèlent des effets différents sur le morphotype des bactéries en fonction de l’énergie délivrée, pouvant aller jusqu’à stimuler leur développement (Nussbaum et al., 2002). Ces études actuelles sont difficiles à comparer, une fois encore, car les protocoles diffèrent d’une étude à l’autre.
En conclusion, les parodontites étant de nature infectieuse, le traitement laser – seul – ne peut pas remplacer les traitements parodontaux existants, mais peut venir en complément.

Biostimulation
L’effet photo-électrique repose sur le principe de la polarisation cellulaire et entraînerait une biostimulation des tissus. Les rayons laser ont été décrits comme favorisant la cicatrisation grâce à la stimulation de la synthèse de collagène. La stimulation tissulaire ou « biostimulation » ou mieux encore « biomodulation » obtenue à faible énergie avec différents types de Laser permet d’orienter les phases de cicatrisation gingivales et osseuses. À ce jour, seules des études in vitro mettent réellement en évidence ce phénomène.
Conclusions
En raison de nombreux avantages tels que l’ablation, la vaporisation, l’hémostase, la stérilisation et les effets bactéricides, le laser est apparu comme une alternative ou comme une thérapie complémentaire aux techniques conventionnelles. Cependant, l’ablation directe et les effets thermiques peuvent entraîner une destruction excessive des tissus ce qui limite les applications des lasers en parodontologie. Le coût élevé des lasers reste également une barrière au développement des utilisations des lasers chez les omnipraticiens. Les thérapeutiques « LASER » sont à ce jour des adjuvants prometteurs dont les protocoles opératoires restent à affiner pour qu’ils deviennent des traitements reproductibles et fiables. Des études multi-centriques devront être réalisées par des cliniciens indépendants, détachés de toute emprise industrielle. Les paramètres d’utilisation des générateurs (temps d’utilisation, énergie délivrée, mode opératoire utilisé) pourront ainsi être précisés et validés. À ce jour, les systèmes soniques (ultrasoniques ou infrasoniques) avec les microinserts restent la thérapeutique non chirurgicale la plus rapide et la moins onéreuse pour l’élimination des dépôts tartriques supra ou sous gingivaux.
Bibliographie sélective
1. Ambrosini P., Miller N., Briancon S., Gallina S., Penaud. J. Clinical and microbiological evaluation of the effectiveness of the Nd : YAP laser for the initial treatment of adult periodontitis : A randomized controlled study. J Clin Periodontol 32 : 670 – 676, 2005
2. American Academy of Periodontology. Lasers in periodontics. J Periodontol 73 : 1231 – 1239, 2002
3. Aoki A, Sasaki K.M., Watanabe H., Ishikawa I. Lasers in nonsurgical periodontal therapy. Periodontol 2000 36 : 59 – 97, 2004
4. Aoki A., Miura M., Akiyama F. In vitro evaluation of Er : YAG laser scaling of subgingival calculus in comparison with ultrasonic scaling. J Periodontal Res 35 : 266 – 277, 2000
5. Aoki A., Ando Y., Watanabe H., Ishikawa I.() In vitro studies on laser scaling of subgingival calculus with an Er:YAG laser. J Periodontol 65 (12) : 1097 – 1106, 1994
6. Ben Hatit Y., Blum R., Severin C., Maquin M., Jabro M.H. The effects of a pulsed Nd : YAG laser on subgingival bacterial flora and on cementum : An in vivo study. J Clin Laser Med Surg 14 : 137 – 143, 1996
7. Crespi R, Barone A, Covani U, Ciaglia RN, Romanos GE. Effects of CO2 laser treatment on fibroblast attachment to root surfaces. A scanning electron microscopy analysis. J Periodontol 2002;73:1308-1312
8. Folwaczny M., Mehl A., Aggstaller H., Hickel R. Antimicrobial effects of 2.94 mm Er : YAG laser radiation on root surfaces: An in vitro study. J Clin Periodontol 29 : 73 – 78, 2002
9. Gottsegen R., Ammons W.F. Lasers in periodontics (position paper). AAP (The American Academy of Periodontology).The research Science and Therapy Committee of the American Academy of Periodontology, Chicago, AAP 1 – 5, 1991
10. Keller U., Hibst R. Experimental remova of subgingival calculus with an Er : YAG laser. Lasers in Dentistry, SPIE 2623 : 189 – 198, 1995