L’anesthésie locale chez l’enfant et l’adolescent est un problème à plusieurs niveaux. Comment la faire accepter par l’enfant ? Comment la faire sans faire mal ? Comment être efficace ? Quels sont les risques chez l’enfant ?
Comment la faire accepter ?
L’approche de l’enfant n’est pas facile, soit parce qu’il a peur de l’inconnu, soit parce qu’il a peur de l’aiguille, de la piqûre. La phobie de l’aiguille est d’ailleurs un phénomène répandu à tout le domaine médical1. Il existe différentes façons d’aborder cet acte, qui dépendent de la psychologie du praticien et du patient. Quelques règles générales peuvent être retenues :
- Ne pas employer de terme « douloureux ». Chaque mot est porteur de son sens littéral et de ce que chaque personne y met, issu de son histoire ou de ses fantasmes personnels. Les mots « mal », « piqûre », « aiguille », « piquer », « seringue » sont à éviter.
- Ne pas utiliser de négation. En psychologie, la négation n’existe pas. Si nous disons à une personne « Ne pensez pas à un chat », cette personne a instantanément l’image d’un chat à l’esprit. Le même principe s’applique avec nos patients. La phrase « N’aie pas peur, ça ne fera pas mal » est en fait traduite en « Tu as raison d’avoir peur, ça va faire mal » et a pour effet d’associer la peur et la douleur à l’acte effectué.
Chaque praticien doit donc trouver les mots qui correspondent à sa personnalité et à celle de l’enfant en utilisant des termes positifs ou au moins neutres pour véhiculer son message.
Ces précautions permettent dans la plupart des cas de réussir à passer la barrière de la crainte. Il reste cependant des situations où la peur est trop importante ou les capacités de raisonnement pas assez développées chez le patient. Avant d’arriver à l’anesthésie générale, plusieurs méthodes de sédation consciente s’offrent à nous incluant le MEOPA (Mélange Equimoléculaire Oxygène-Protoxyde d’Azote), la sédation médicamenteuse en particulier
par les benzodiazépines et l’hydroxyzine (Atarax®)2, différentes méthodes comportementales et l’hypnose3 qui possède un potentiel intéressant. Parmi les benzodiazépines, le midazolam (Versed®, Hypnovel®) est très efficace et possède un effet amnésiant mais n’est pas recommandé en cabinet à cause du risque de dépression respiratoire.
Comment la faire sans faire mal ?
Un patient et un opérateur détendus sont le premier gage d’absence de douleur. Néanmoins, deux étapes sont potentiellement douloureuses : le passage de l’aiguille à travers la muqueuse et les premiers temps de l’injection intra-tissulaire. En muqueuse libre (para-apicale, tronculaire), l’anesthésie de surface (anesthésie topique) est très efficace4. L’efficacité est liée à la molécule utilisée, sa concentration, le pH du produit, la zone à anesthésier et le temps d’application.
Plus l’anesthésique topique est appliqué longtemps et plus il agit profondément et longtemps. La lidocaïne seule (Xylocontact®, Xylonor®…) ou associée à de la prilocaïne (EMLA®) est la molécule la plus répandue.
L’association lidocaïne-prilocaïne est très efficace mais n’existe pas sous forme de gel ou de pommade orale en France. D’autres molécules sont utilisées comme la benzocaïne (Topex®).
En muqueuse attachée, les topiques sont également intéressants mais plus difficiles à utiliser au palais ou en lingual à cause de la langue. Une solution est de réaliser l’anesthésie avec un angle d’approche très faible (≤ 20°) en appliquant la partie plane du biseau sur la muqueuse et insérant l’aiguille sous la surface. L’injection doit alors être réalisée lentement5 (illustration avec le cas d’anesthésie transcorticale).
Une fois la pénétration de l’aiguille effectuée, l’injection doit être réalisée le plus lentement possible pour éviter la surpression tissulaire génératrice de douleur. Le contrôle de la pression est difficile avec les seringues habituelles, en métal ou plastique, à cause de la pression initiale nécessaire pour « lancer » l’anesthésie6 et de la difficulté à contrôler au début la force exercée avec la paume de la main lorsque le piston de la seringue est totalement hors du corps de celle-ci. Des systèmes d’assistance électronique à l’injection existent (Sleeper One®, The Wand®, Anaeject®, Quick Sleeper®) (Fig. 1 et 2) qui permettent de débuter avec un rythme lent (goutte à goutte) et d’accélérer progressivement. Ces systèmes sont efficaces7 et l’aspect moins agressif de certains d’entre eux est mieux accepté par les enfants8. Leur intérêt reste cependant discuté chez les enfants les plus craintifs7,8. Cette injection contrôlée est aussi efficace en tissus mous (para-apicale, tronculaire, intra-ligamentaire) que dans les techniques intra-osseuses (transcorticale, ostéocentrale)7,9.
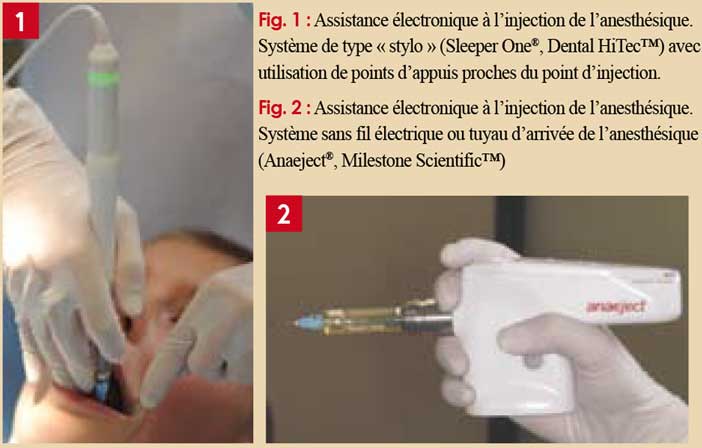
Comment être efficace ?
Les anesthésies locales peuvent être réparties en deux grands groupes : anesthésies par infiltration et anesthésies intra-osseuses (Tableau 1). Du fait des nombreuses relations vasculaires à la surface de l’os autorisant le passage de l’anesthésique dans les deux sens, la plupart des anesthésies possèdent une action intra-osseuse et muqueuse.
L’anesthésie para-apicale reste l’anesthésie préférentielle de nombreux praticiens pour les zones antérieures, latérales et maxillaires postérieures. Elle nécessite dans un certain nombre de cas un complément, notamment palatin au maxillaire, qui peut être douloureux et mal accepté par les enfants. Son efficacité dans les régions molaires mandibulaires est moins bonne. Elle est également dépendante de la molécule utilisée. Une anesthésie para-apicale réalisée avec de l’articaïne aurait une efficacité équivalente à une tronculaire utilisant de la lidocaïne6. Quel que soit le site d’injection, il est essentiel d’être situé bien distalement par rapport à la ou les dents concernées. Tendre la lèvre ou la joue du patient est un bon moyen de bien repérer ce site.
Trois anesthésies tronculaires sont possibles pour les molaires mandibulaires (Tableau 1). Leurs taux d’échecs restent importants chez l’enfant, allant de 15 à 75 % en fonction des études9 et sont associés à un plus grand risque d’injection dans les vaisseaux sanguins : le taux d’aspiration positive monte à 36 % chez l’enfant7. Les échecs dans la technique à l’épine de Spix s’expliquent par la difficulté à bien repérer l’épine de Spix qui est située d’autant plus bas et en arrière que l’enfant est jeune. Il s’y ajoute les problèmes de déflexion de l’aiguille qui provoquent un déplacement de la pointe de l’aiguille de plusieurs millimètres. Le praticien doit donc adapter sa technique à l’âge du patient. A 6 ans, le point d’injection est à hauteur du plan d’occlusion et sera progressivement élevé pour atteindre à l’adolescence le niveau équivalent à celui de l’adulte (environ un centimètre au-dessus du même plan).
La technique d’Akinosi se fait arcade en occlusion et peut représenter une solution alternative en cas d’impossibilité d’ouverture correcte de la bouche du patient.
Les anesthésies intra-osseuses, en particulier transcorticale (Fig. 3 à 5) et ostéocentrale (Fig. 6 à 8), représentent une alternative intéressante. Fondées sur l’injection de l’anesthésique dans l’os spongieux entourant la dent, elles utilisent la circulation sanguine au sein des canaux de Volkman pour diffuser aussi bien mésialement que distalement. Du fait de leur faible diffusion vers les muqueuses, il y a très rarement anesthésie des tissus mous, ce qui évite de perturber les plus jeunes enfants et éloigne le risque d’auto-morsure si fréquent avec les techniques par infiltration7. Chez le jeune enfant, la corticale osseuse est fine et son passage se fait par simple pression9,10. Chez l’enfant plus âgé et l’adolescent, la corticale (ou le septum dans l’ostéocentrale) est passée par rotation de l’aiguille (Quick Sleeper®) ou d’un système de forage (X-Tip®, Stabident®). Seule la transcorticale a été évaluée à ce jour chez l’enfant. Elle présente, avec le système Quick Sleeper ®, un taux de réussite de 92 % (denture temporaire : 95 %, denture permanente : 88 %)11 et est bien acceptée : pas ou très peu de sensibilité pour 84 % d’entre eux12.
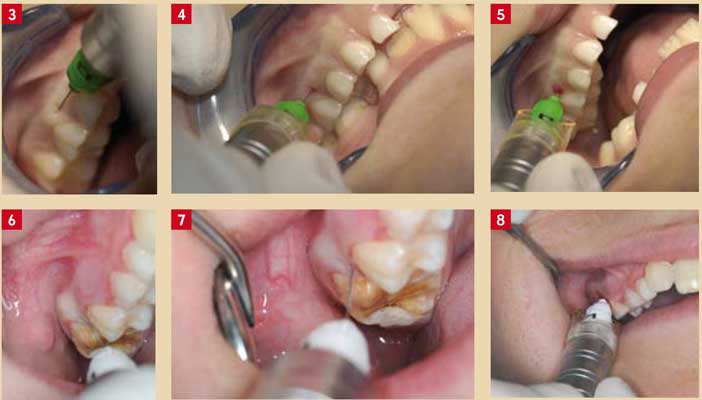
Fig. 3 : Anesthésie transcorticale. Premier temps : anesthésie de la gencive en utilisant un angle d’approche faible, la partie plane du biseau de l’aiguille appliquée sur la muqueuse. L’injection est faite en sub-surface, de préférence avec un système d’assistance électronique à injection de l’anesthésique. L’aiguille est courte (Intralig-S®, 9 mm) Fig. 4 : Anesthésie transcorticale. Deuxième temps : pénétration jusqu’au contact avec l’os cortical. L’aiguille est perpendiculaire à la surface osseuse. La bague de plastique autour de l’aiguille protège les muqueuses (joue, lèvre) lors de la rotation de l’aiguille. Fig. 5 : Anesthésie transcorticale. Troisième temps : passage de la corticale osseuse, ici par rotation de l’aiguille (système Quick Sleeper®, Dental HiTec™) et injection intra-osseuse, de préférence avec un système d’assistance électronique à injection de l’anesthésique. Fig. 6 : Anesthésie ostéocentrale (ou trans-septale). Le premier temps est identique à celui de la transcorticale. L’aiguille est plus longue (Intralig-S®, 16 mm). Fig. 7 : Anesthésie ostéocentrale (ou trans-septale). Contact avec l’os cortical au niveau du septum. Fig. 8 : Anesthésie ostéocentrale (ou trans-septale). Le passage vers l’os spongieux se fait par le septum, ici aussi par rotation de l’aiguille dont l’angulation est de 30 à 45°.
Une injection intra-osseuse lente, de préférence avec assistance électronique, est préférable : indolore et mieux tolérée sur un plan général9. Ces anesthésies nécessitent cependant une quantité suffisante d’os autour de la dent à traiter et ne peuvent être utilisées lorsque la résorption osseuse physiologique normale (liée à l’exfoliation des dents temporaires et l’éruption des dents permanentes) ou inflammatoire est trop importante.
Quels sont les risques chez l’enfant ?
Peut-il exister un risque de surdosage des anesthésiques ? Les doses maximales sont résumées dans le tableau 2.
Tableau 2 : Doses maximales recommandées en anesthésies loco-régionales chez l’enfant (adapté de Marie-Cousin et Sixou7). * Solution 1 % correspondant à 10 mg/ml
D’une manière générale, au-delà de 2 ou 3 cartouches d’anesthésie, la question doit être posée de l’indication de la technique utilisée, voire de la nécessité de continuer l’anesthésie ou le soin.
Il existe comme chez l’adulte des risques d’allergie. Ils sont rares mais posent problème car non encore diagnostiqués la plupart du temps. En cas de doute, une évaluation par un allergologue peut être utile.
Les risques d’injection dans un vaisseau lors d’une anesthésie tronculaire ont été évoqués précédemment et doivent conduire à la prudence lors de la réalisation d’une anesthésie tronculaire.
L’insensibilisation des tissus mous lors des anesthésies par infiltration est souvent mal vécue par les plus jeunes de nos patients. Indépendamment du désagrément lié à la perte des sensations habituelles, un réflexe de mordillement apparaît chez certains pouvant amener à des blessures parfois très importantes et mettant du temps à cicatriser. Ce phénomène apparaît essentiellement lors d’anesthésies effectuées à la mandibule. Il est nécessaire de prévenir systématiquement l’entourage et l’enfant de ce risque et de dépister dès les soins les signes d’automorsure.
Lorsque ce réflexe apparaît durant la séance, la pose d’une compresse entre la lèvre et les arcades permet de limiter l’aggravation des lésions. La réalisation d’une anesthésie intra-osseuse (transcorticale ou ostéocentrale) permet d’éviter ce risque.
Conclusion
Les anesthésies intra-osseuses ont permis une nouvelle approche de l’anesthésie chez l’enfant et doivent être mises en balance avec les anesthésies classiques par infiltration. Chacune des anesthésies possède ses indications.
Quelle que soit la technique choisie, celle-ci doit être appliquée en connaissance des risques reconnus chez l’enfant et nécessite un abord psychologique adapté au patient.
Bibliographie
1. Uman LS, Chambers CT, McGrath PJ, Kisely S. Psychological interventions for needle-related procedural pain and distress in children and adolescents. Cochrane database Syst Rev Cochrane Database Syst Rev. 2006 18 : CD005179
2. Berthet A, Droz D, Manière MC, Naulin-Ifi C, Tardieu C. Traitement de la douleur et de l’anxiété chez l’enfant.2007, Quintessence Internationale éditeur, Paris.
3. Huet A., Lucas MM, Robert JC, Wodey E. Soins dentaires chez l’enfant. Évaluation d’une technique hypnotique. Info Dent, 2007 ; 89 : 414-416
4. Meechan JG. Intraoral topical anesthesia. Periodontol 2000, 2008; 46: 56-79 5 Sixou JL Du bon usage du biseau lors de l’anesthésie. Info Dent, 2006, 88: 2286-2288
6. Meechan JG. Pain control in local analgesia. Eur Arch Paediatr Dent, 2009; 10: 71-76
7. Marie-Cousin A, Sixou J.L. Evolutions de l’anesthésie dentaire chez l’enfant. Clinic, 2008, 29 : 434-442
8. Kuscu OO, Akyus S. Children’s preferences concerning the physical appearance of dental injectors. J Dent Child 2006;73:116-121.
9. Sixou JL, Marie-Cousin A. Anesthésies intra-osseuses chez l’enfant. Le Fil Dentaire, 2009 ; 43 : 32-33
10. Marie-Cousin A, Huet A, Robert JC, Sixou JL. L’anesthésie transcorticale sans rotation chez l’enfant. Info Dent, 2009; 91: 1953-1956
11. Sixou J.L., Barbosa-Rogier M.E. Efficacy of intra-osseous injections of anesthetic in children and adolescents. Oral Surg, Oral Med, Oral Pathol, Oral Implanty Endod, 2008; 106: 173-178
12. Sixou JL, Marie-Cousin A, Huet A, Hingant B, Robert JC. Assessment of pain sensation by children and adolescents during intra-osseous anaesthesia with a computerized system (Quick Sleeper™). Int J Paediatr Dentist, 2009; 19: 360-366




Un commentaire
salutations confraternelles.praticien hospitalo universitaire cherche nouveautees en pathologie et chirurgie buccale…anesthesie …….mes remerciements.