Depuis de nombreuses années, l’implantologie moderne évolue vers un positionnement des implants dicté par la prothèse, permettant et garantissant ainsi un meilleur résultat esthétique, une meilleure distribution des forces et une hygiène facilitée.
La combinaison de l’imagerie 3D et de logiciels de planification permet de faire des études préliminaires d’une grande finesse et de visualiser la faisabilité prothétique des plans de traitements implantaires.
Différentes solutions sont proposées par les industriels pour le transfert de ces planifications numériques en bouche. Parmi ces solutions, 2 grandes familles: la chirurgie dynamique assistée par ordinateur ou la chirurgie assistée par ordinateur de façon statique, c’est à dire à l’aide de guides chirurgicaux.
Notre attention va se porter sur la chirurgie guidée statique.
Ce protocole comporte plusieurs étapes depuis l’acquisition de l’imagerie jusqu’à l’acte chirurgical à proprement parlé, en passant par la fabrication des guides radiographique et chirurgicaux.
Chaque étape pouvant être source d’erreur, la précision finale de la technique sera la différence entre la planification virtuelle et la somme des erreurs de chaque étape.
Les caractéristiques des guides étant multiples, il est très difficile à travers la littérature de comparer les études individuelles.
Cependant un ensemble de données peut être affirmé.
Que dit la littérature ?
De nombreuses études ont été menées afin d’évaluer la précision de la chirurgie guidée et de déterminer l’écart entre la planification et le résultat obtenu en bouche.
Van Assche et ses collaborateurs en 2012 ont fait une synthèse de l’ensemble des travaux qui a fait l’objet d’un consensus lors de l’EAO 2012.
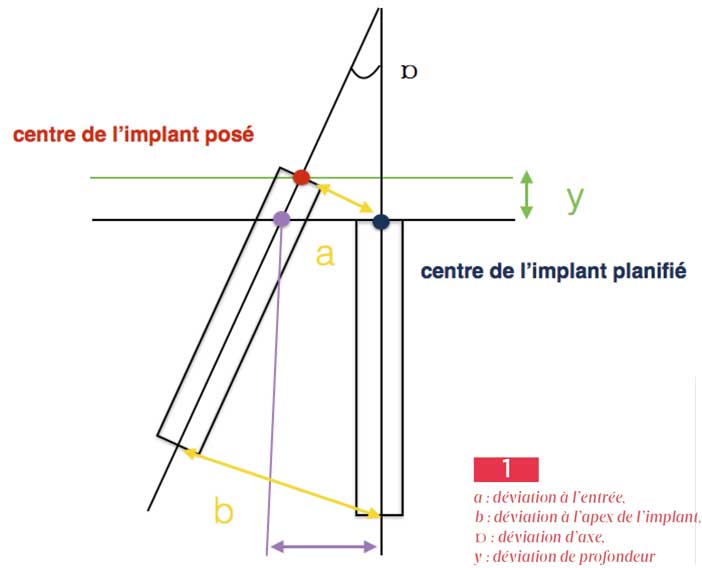
Quatre paramètres ont été évalués entre la planification et le résultat clinique [Fig.1]
Résultat

- la déviation moyenne à l’entrée a été de 0,99 mm (0 à 6,5 mm).
- la déviation moyenne à l’apex a été de 1,24 mm (0 à 6,9 mm)
- la déviation angulaire moyenne a été 3,81° (0 à 24,9°)
- la déviation en profondeur moyenne a été de 0,46mm (0,33 à 4,2 mm)
D’autres études, plus récentes, vont dans le même sens (8, 15, 16).
On constate que « l’intervalle de confiance » dans lequel se situent 95 % des valeurs se trouve dans la zone de sécurité de 2 mm prévue par les logiciels de planification. [Fig.2]
Il est néanmoins nécessaire de comprendre les erreurs pour éviter les déviations extrêmes et de se situer dans les zones de danger.
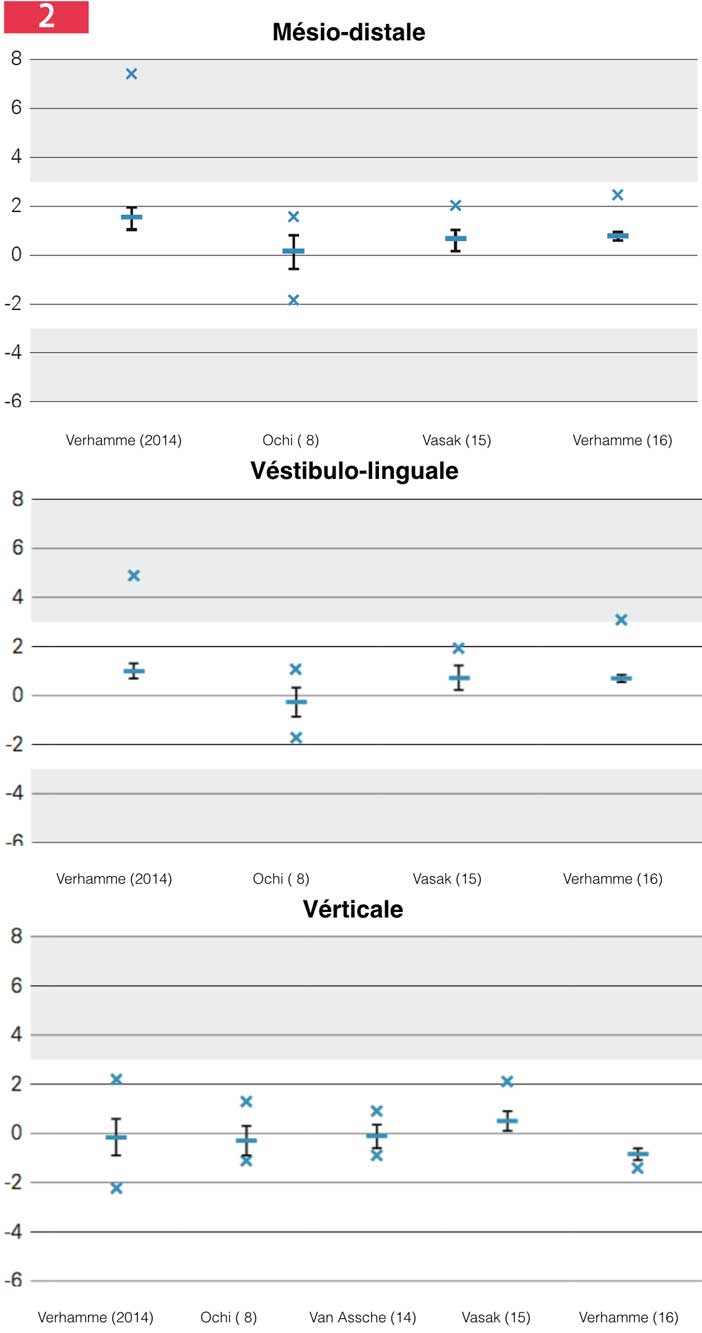
mésio-distales, verticales et vestibulo-linguales.
Sources d’erreurs
1- L’imagerie
Le cone beam est-il un examen fiable par rapport au scanner?
Depuis 2010 (5), de part sa précision et sa moindre irradiance, il est admis que l’examen cone beam remplit les conditions requises pour être considéré comme une norme de soin dans le diagnostic et la planification des traitements implantaires.
Selon une étude réalisée en 2007 par Van Assche (14), les images issues de cone beam peuvent être utilisées pour la planification par logiciel des implants. Le transfert se fait en bouche grâce à un guide chirurgical réalisé par stéréolithographie, en tenant compte d’une marge de sécurité maximum de 4 ° angulaire et de 2,4 mm d’écart linéaire à l’apex de l’implant (pour des implants de 10 à 15 mm de long).
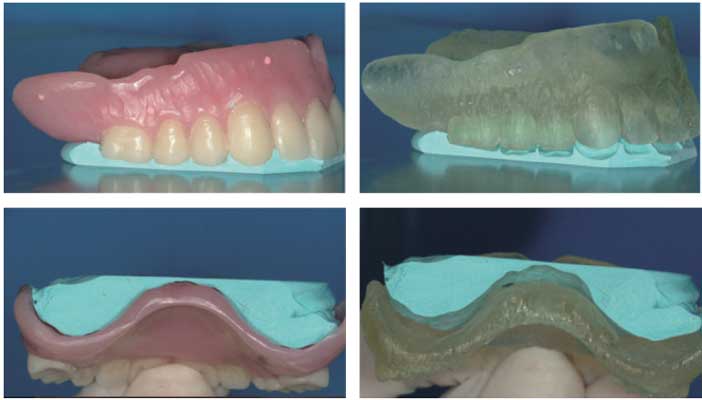
Guide radiographique et cale VPS (vinyl polysiloxane), vues latérale et postérieure. Guide chirurgical réalisé par stéréolithographie à partir du guide radiographique
Une étude de Stumpel en 2010 (12) avait montré des déformations entre le guide radiographique et le guide chirurgical dans certains cas.
On constate les différences d’adaptation de la cale VPS initialement réalisée
Pour avoir une segmentation parfaite de l’examen cone beam, il est donc impératif de procéder à une calibration du logiciel de planification. De ce fait, certains fabricants comme NobelBiocare ont développé des outils de calibration spécifique [Fig.3] à utiliser pour paramétrer les données de la machine avec celles du logiciel et minimiser ainsi les déformations décrites par Stumpel.
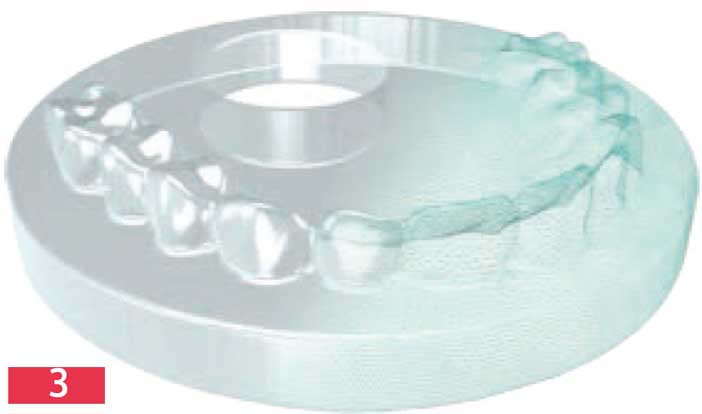
Outil de calibration
2- Le guide radiographique
Son adaptation et son bon positionnement en bouche sont primordiaux.
Un mouvement du patient lors de l’acquisition de l’imagerie 3D peut entrainer des erreurs dans la perception des volumes. Il est donc essentiel de positionner correctement le guide radiographique et de bien le stabiliser.
3- Le guide chirurgical
L’offre actuelle sur le marché des guides chirurgicaux statiques est très variée. Leur fabrication peut se faire par stéréolithographie ou au laboratoire avec perçage manuel ou à l’aide de machines. Ces guides peuvent servir tantôt à passer le premier foret, tantôt à passer toutes les séquences de forages. Le guidage des forets dans les gaines varie également d’un système à l’autre. Certains systèmes imposant de changer de guide à chaque diamètre de foret, d’autres permettant le passage de l’ensemble des séquences avec un guide unique. Enfin, la mise en place des implants peut se faire selon les systèmes à travers le guide ou après dépose de celui-ci.
Dans une étude in vitro de Jung et Schneider (5), il a été montré une différence de positionnement tridimensionnel, pour des implants de 13 mm de long, de 0.17 ± 0.08mm au collet, de 0.32 ± 0.15 mm à l’apex et une différence angulaire de 0.67 ° ± 0.35 °.
Ces erreurs, très faibles, et largement en dessous des marges de sécurité à prévoir lors de la planification sont imputables aux algorithmes qui permettent la conception du guide, aux processus de fabrication et à la mise en place des gaines.
D’haese lors d’une étude en 2009 (2) sur des guides pour des réhabilitations complètes, a évalué pour un même patient la déviation de l’ensemble des implants par rapport à la planification et la déviation des implants individuellement par rapport à ceux de la planification. Ceci afin d’évaluer si les erreurs provenaient de l’ensemble du guide (donc de la fabrication du guide) ou des déviations de chaque implant séparément (donc de la technique chirurgicale). La différence globale observée est de 1,3mm alors que la différence implant par implant n’est que de 0,3 mm. La conclusion de cette étude est que la précision totale de la chirurgie à appui muqueux est essentiellement dépendante du bon positionnement du guide.
L’épaisseur de la gencive dans les cas de guide à appui muqueux est également un facteur à prendre en considération.
D’hasse (2) et Vasak (15) ont montré des écarts au collet entre la planification et la pose de 1,04 mm dans les cas de parodonte épais contre 0,08 mm dans les cas de parodonte fin.
Pour certains auteurs, l’arcade traitée semble également jouer un rôle puisque pour Petterson 2010 (9,10), Vasak 2011 (15), Di Giacomo 2011(3), la précision est très nettement supérieure à la mandibule qu’au maxillaire. Pour d’autres comme Erosy (4) et Arisan (1), elle ne jouerait aucun rôle.
Les guides à appuis dentaires sont les plus précis de part leur stabilité. Les guides à appuis osseux semblent donner les moins bons résultats.
Le bon positionnement du guide est un élément essentiel du système : c’est pourquoi garder quelques références dentaires ou autre (placement préalable de mini-implant par exemple) ne ferait qu’améliorer la précision de l’ensemble.
4- La chirurgie
Comme toute technique spécifique, une courbe d’apprentissage est nécessaire.
Il faut veiller à bien positionner le guide chirurgical en bouche, bien le stabiliser, à respecter les séquences de forages, à ne pas trop sous-forer, à ne pas chauffer l’os (technique sans lambeau).
Le guidage de l’implant tout au long de son insertion semble également être un élément capital.
L’usure de l’ancillaire chirurgical et des forets peuvent être une source d’imprécision. Il faut s’assurer de les renouveler selon les consignes des fabricants.
Planification logicielle du positionnement implantaire par rapport au projet prothétique
Cas clinique
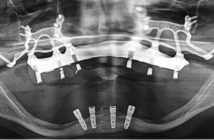
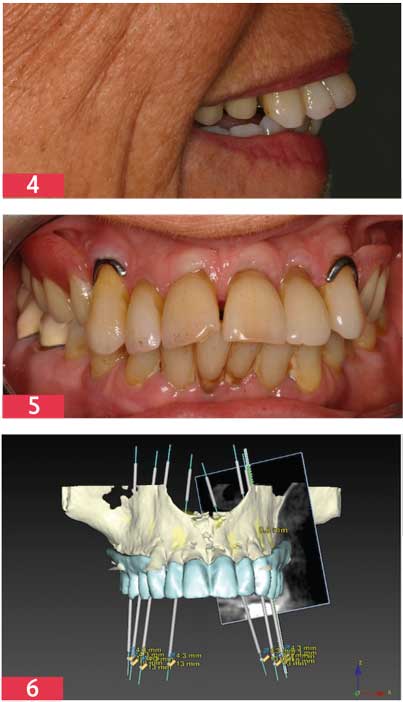
Patiente de 62 ans, sans antécédents médicaux, porteuse d’un appareil mobile remplaçant les secteurs prémolaires-molaires maxillaires [Fig.4-5].
L’absence de calage postérieur ayant entrainé une vestibulo-version des dents restantes impose une réhabilitation globale du maxillaire supérieur.
L’examen clinique (soutien de la lèvre, ligne du sourire) et l’examen radiographique mettent en évidence un volume osseux suffisant pour satisfaire les demandes esthétiques de la patiente par la réalisation d’un bridge à émergence implantaire.
De fait, pour obtenir un résultat d’une plus grande précision et prévisibilité, la technique de chirurgie assistée par ordinateur s’impose.
Une intervention d’extraction-implantation-mise en charge immédiate est préférée pour éviter à la patiente le passage par une prothèse provisoire amovible.
L’acquisition des données radiographiques de la patiente est obtenue par la réalisation de deux examens volumiques : le premier avec un guide radiographique partiel (remplaçant les dents manquantes) en bouche, le second du guide radiographique matérialisant toutes les dents, seul.
La planification implantaire
8 implants ont été planifiés en positions de 16_15_14_12_22_24_25_26.[Fig.6]
La chirurgie
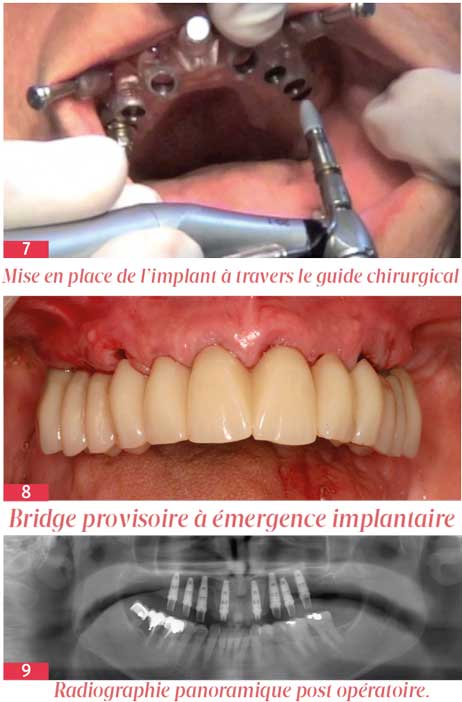
La totalité des dents restantes est extraite en début de chirurgie. Mobiles, aucune n’est utilisable en tant qu’appui dentaire fiable pour parfaire la stabilisation du guide chirurgical dans sa bonne position.
Le guide chirurgical à appui muqueux est positionné en bouche, maintenu dans sa position à l’aide d’une clef de calage en silicone sur l’arcade antagoniste, stabilisé par 3 clavettes et fermement maintenu par les opérateurs pendant toute la durée de l’intervention.
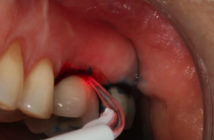
Deux implants en position de 15 et 25 sont placés en premier [Fig. 7] permettant la mise en place de piliers de stabilisation qui assurent le bon maintien du guide au niveau postérieur avant la mise en place des implants restants, en respectant le protocole de forage pour ce type d’implant. Il est à noter que de part la précision de l’ancillaire chirurgical et pour éviter toute déviation des implants lors de leur insertion, il est fortement conseillé de ne pas sous-forer les préparations. Les implants sont posés à travers le guide.
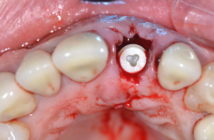
Grâce à la précision de la chirurgie, le bridge provisoire à émergence implantaire réalisé en amont est positionné immédiatement après l’intervention [Fig. 8], rétablissant ainsi l’esthétique et la fonction. La solution de prothèse provisoire scellée sur des piliers provisoires ayant été dictée par les exigences de la patiente.
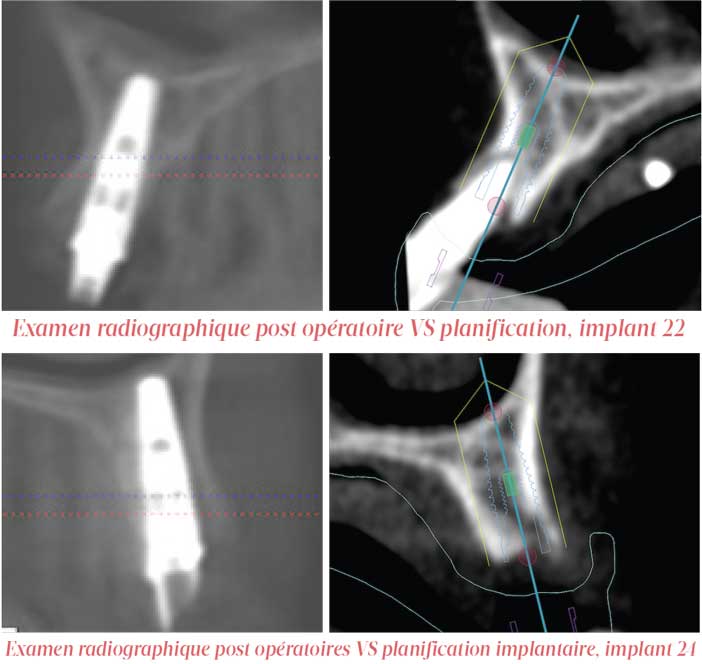
Conclusion
Différents systèmes de chirurgies guidées existent sur le marché se différenciant par les logiciels de planification, par la technique de fabrication de guide, par l’ancillaire ou par le dispositif de fixation du guide en bouche. Malheureusement, il n’existe pas encore dans la littérature d’étude comparative in vivo randomisée contrôlée (la référence en matière d’essai clinique) entre la chirurgie guidée et la chirurgie à main levée.
Seul, deux études in vitro randomisées contrôlées (11, 13) montrent une amélioration significative pour toutes les déviations en faveur de la chirurgie guidée comparée à la chirurgie à main levée.
Bibliographie
1. Arisan, V., Karabuda, Z.C. & Ozdemir, T. (2010)Accuracy of two stereolithographic guide systems for computer-aided implant placement: a computed tomography-based clinical comparative study. Journal of Periodontology 81: 43–51.
2. D’haese, J., Van De Velde, T., Elaut, L. & De Bruyn,H. (2009) A Prospective study on the accuracy of mucosally supported Stereolithographic Surgical Guides in Fully Edentulous Maxillae. Clinical Implant Dentistry and Related Research 14: 321–335.
3. Di Giacomo, G.D., da Silva, J.V., da Silva, A.M., de L Pasgual, G.H., Cury, P.R. & Szarf, G. (2011) Accuracy and Complications of Computer-Designed Selective Laser Sintering SurgicalGuides for Flapless Dental Implant Placement and Immediate Definitive Prosthesis Installation. Journal of Periodontology in press 83: 410–419.
4. Ersoy, A.E., Turkyilmaz, I., Ozan, O. & McGlumphy, E.A. (2008) Reliability of implant placement with stereolithographic surgical guides generated from computed tomography: clinical data from 94 implants. Journal of Periodontology 79: 1339–1345.5. Müller F(1). Interventions for edentate elders what is the evidence? Gerodontology. 2014 Feb;31 Suppl 1:44-51.
5. Guidelines of Academy of Osseointegration for the provision of dental implants and associated patient care; IJMOI, 2010 May-June
6. Jung, R.E., Schneider, D., Ganeles, J., Wismeijer, D., Zwahlen, M., Hammerle, C.H. & Tahmaseb, A. (2009) Computer technology applications in surgical implant dentistry: a systematic review. International Journal of Oral and Maxillofacial Implant 24: 92–109[…]
La bibliographie intégrale de cet article est disponible sur la version en ligne de notre site www.lefildentaire.com