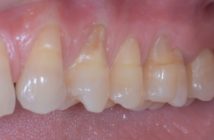
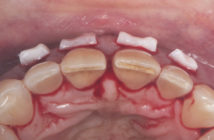
Les traitements parodontaux « non-chirurgicaux » ont longtemps été considérés comme une étape initiale et donc comme un traitement incomplet s’ils ne sont pas suivis d’une thérapeutique chirurgicale résective ou régénérative. La littérature récente tend à démontrer qu’une attitude non chirurgicale peut atteindre à elle seule les objectifs de gains d’attache même dans les cas de parodontites sévères.
La séquence thérapeutique conventionnelle des maladies parodontales inclut la phase non chirurgicale comme une étape initiale de « nettoyage » en vue de thérapeutiques chirurgicales résectives ou régénératives. Menés de manière réfléchie en comprenant les mécanismes étio-pathogéniques des pertes d’attaches, les traitements non-chirurgicaux peuvent s‘avérer suffisants et efficaces dans la réduction des signes cliniques d’inflammation, des profondeurs des poches et des gains d’attache clinique et radiologique satisfaisants. Cependant, les traitements non-chirurgicaux requièrent :
- La pose d’un diagnostic étiologique précis ;
- L’éradication des bactéries non compatibles avec la santé parodontale, supra-gingivales (avec ou sans recours à l’utilisation d’antiseptiques) et sous-gingivales (avec ou sans l’utilisation raisonnée et ciblée d’antibiotiques) ;
- L’élimination méticuleuse atraumatique (i.e. non iatrogénique) des dépôts de tartre sur les surfaces dentaires ;
- Une maintenance personnalisée reposant sur l’évaluation du risque de récidive.
Intérêt d’un diagnostic étiologique
La pose d’un diagnostic étiologique est le préalable à tout traitement parodontal. Le diagnostic ne peut se résumer au simple « état des lieux » (i.e. la mesure de la profondeur de poche, de la « résorption osseuse », de l’indice de plaque ou des mobilités) (2). Il est donc important, lors de la consultation, de pouvoir répondre à six questions clés (Van Dyke et coll., 2000) :
- Quel est le type de maladie ?
- Quelle est la nature de la flore buccale ?
- Quel est l’état d’activité ?
- Quel est le stade d’avancement ?
- Quelle est l’intensité du risque de récidive ?
- Quelles sont les conditions qui vont compliquer le traitement ?
Il sera alors possible d’entreprendre un traite ment étiologique agissant sur les causes et non sur les conséquences des pertes d’attache.
Étiologie des maladies parodontales
Il est aujourd’hui clairement reconnu que les maladies parodontales sont des maladies infectieuses reposant sur un modèle étio-pathogénique (Voir l’article de Joël Beaulieu en p. XX de ce numéro).
En résumé, les pertes d’attaches sont déclenchées par la présence obligatoire et simultanée de quatre conditions :
- La présence de bactéries virulentes
- L’absence de bactéries protectrices
- Un environnement dento-gingival défavorable
- Une défaillance du système immunitaire.
L’élimination – la plus rapide et efficace – d’une de ces quatre conditions consiste en l’éradication des bactéries incompatibles avec la santé parodontale ce qui entraîne l’arrêt quasi instantané des pertes d’attaches.
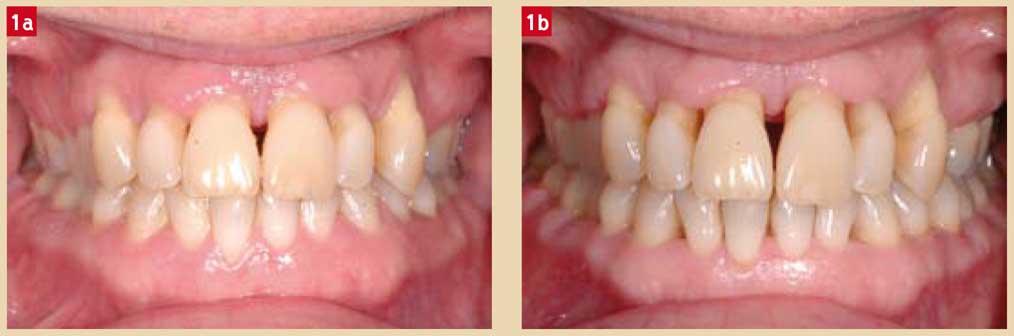
Fig. 1 : Effet du contrôle de plaque supraet sous-gingival Fig 1a : Vue clinique d’une parodontite agressive sévère active à la première consultation. Fig. 1b : Vue clinique de la même patiente après prescription de 7 jours d’une association d’amoxicilline et de métronidazole et 7 semaines de soins locaux utilisant un mélange d’eau oxygénée à 5 % et de bicarbonate de soude suivis de bains de bouche à la chlorhexidine 0,12 %. Noter l’amélioration des signes cliniques avec disparition de l’inflammation et de l’oedème gingival.
Le contrôle de plaque
Après avoir déterminé que la flore sous-gingivale est incompatible avec la santé parodontale par l’utilisation de la microscopie à contraste de phase, la culture bactérienne, les tests enzymatiques ou les sondes nucléiques, le parodontiste pourra prescrire un panel d’agents anti-infectieux par voie locale et/ou par voie générale adapté au type de flore.
Les antiseptiques
L’incorporation de l’eau oxygénée (peroxyde d’hydrogène) et du bicarbonate de soude dans les procédures de contrôle de plaque par le patient a été popularisée il y a plus de 25 ans par Paul Keyes (1) (5) (Rams et coll., 1985). Alors que l’utilisation de cette seule technique comme soins locaux par le patient était sujette à controverse, des études cliniques mon traient que l’application combinée, par le praticien et le patient, de bicarbonate de soude et d’eau oxygénée améliorait de manière significative la cicatrisation de lésions parodontales sévères après détartrage/surfaçage (3) (8).
Les antibiotiques
La prescription d’antibiotiques en parodontie ne s’applique que si elle est justifiée (Sixou, 2005) (van Winkelhoff et coll., 1996). Elle ne doit en aucun cas être systématique ou définie à l’aveugle, mais doit être basée sur des critères médicaux solides. La cible des antibiotiques est la flore sous-gingivale, non accessible par le patient lors de la réalisation des soins locaux. Les bénéficiaires sont les tissus parodontaux dont les espaces intercellulaires de l’épithélium et du tissu conjonctif peuvent être envahis par les bactéries parodontogènes (6).
Les antibiotiques ne seront prescrits que si les lésions sont profondes et infectées par une flore non compatible avec la santé parodontale.
L’utilisation d’antibiotiques (en particulier l’administration conjointe d’amoxicilline et de métronidazole) est reconnue pour être significativement bénéfique dans la thérapie des maladies parodontales (4).
Il est intéressant de constater que l’administration périodique d’amoxicilline et de métronidazole, en l’absence de toute instrumentation mécanique, améliore les signes cliniques et entraîne la suppression des bactéries pathogènes du complexe rouge dans les cas de parodontites sévères non traitées. Ceci est vrai pour une période supérieure à 12 mois et de manière similaire aux traitements mécaniques conventionnels seuls (7). La grande majorité des bactéries associées aux lésions parodontales sont également sensibles à l’utilisation combinée de spiramycine et métronidazole (9) (Rotzetter et coll., 1994).
Il apparaît donc que les pathogènes-clés parodontaux peuvent être éliminés et conduire à la réduction de l’inflammation des tissus gingivaux par l’éventuelle administration d’antibiotiques systémiques (Fig. 1).
En conséquence, il est possible – si nécessaire – d’améliorer la séquence des thérapies parodontales en initiant une séquence antibiotique unique et de courte durée avant toute instrumentation mécanique.
Ceci permet de protéger et de préserver la partie la plus coronaire des tissus conjonctifs parodontaux des traumas iatrogènes que causerait l’instrumentation mécanique si elle était réalisée dans les poches parodontales infectées.
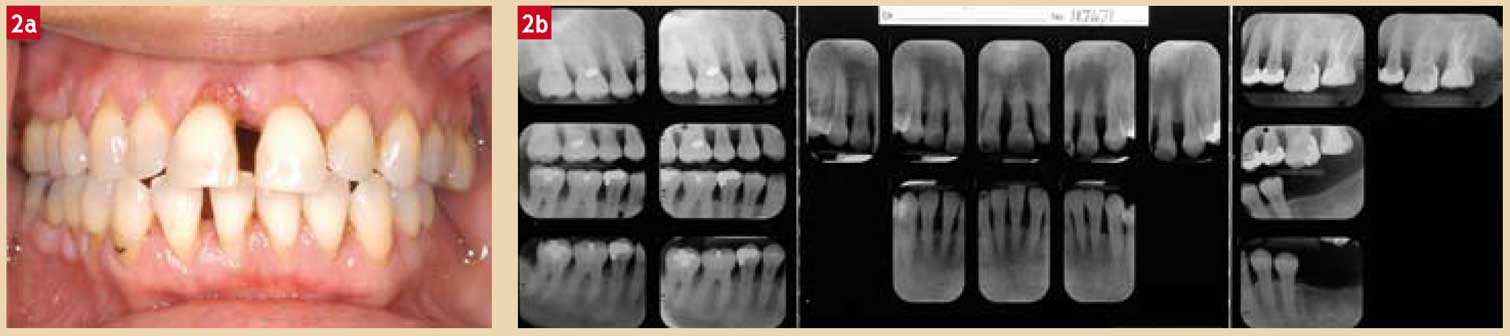
Fig. 2 : Parodontite agressive. Gain d’attache après lithotritie parodontale. Fig. 2 a : Vue clinique d’une parodontite agressive active à l’entretien. Fig. 2 b : Bilan radiographique longcône. Noter les sévères pertes d’attache.
La lithotritie parodontale¹
Les dépôts de tartre présents sur les surfaces radiculaires agissent comme un obstacle à la fermeture des poches parodontales. Son élimination doit se faire de manière méticuleuse et non iatrogène pour les tissus adjacents. Comme le tartre sous-gingival occupe, en moyenne, moins de la moitié de la surface radiculaire (Sherman et coll., 1990), il apparaît inutile d’instrumenter la totalité de celle-ci. L’attache épithélio-conjonctive ne doit en aucun cas être traumatisée lors des manœuvres d’élimination du tartre – d’autant plus qu’il n’en existe pas à ce niveau – de manière à éviter une prolifération apicale de l’épithélium de jonction (Bowers et coll., 1989). L’élimination du cément par surfaçage n’apparaît pas nécessaire à l’obtention des gains d’attache (Nyman et coll., 1988) (Fig. 2).
Maintenance
Il a été montré que le devenir du parodonte et des dents qu’il soutient dépend d’avantage de la qualité de la maintenance que du type de traitement dispensé (Gunsolley et coll., 1994).
La maintenance a donc pour buts de maintenir les gains d’attache acquis grâce au traitement actif et de prévenir le risque de récurrences des pertes d’attache. Elle est basée sur l’intensité du risque de récidive déterminée lors de l’entretien initial.
Les principales caractéristiques du risque de récidive sont : présence d’antécédents familiaux de parodontites sévères, tabagie, absence totale ou relative de caries dentaires, susceptibilité innée ou acquise aux infections et réponse défavorable au stress psychologique. Un suivi sera nécessaire pour évaluer toute modification dans l’historique médical du patient durant et suivant le traitement parodontal actif (2).
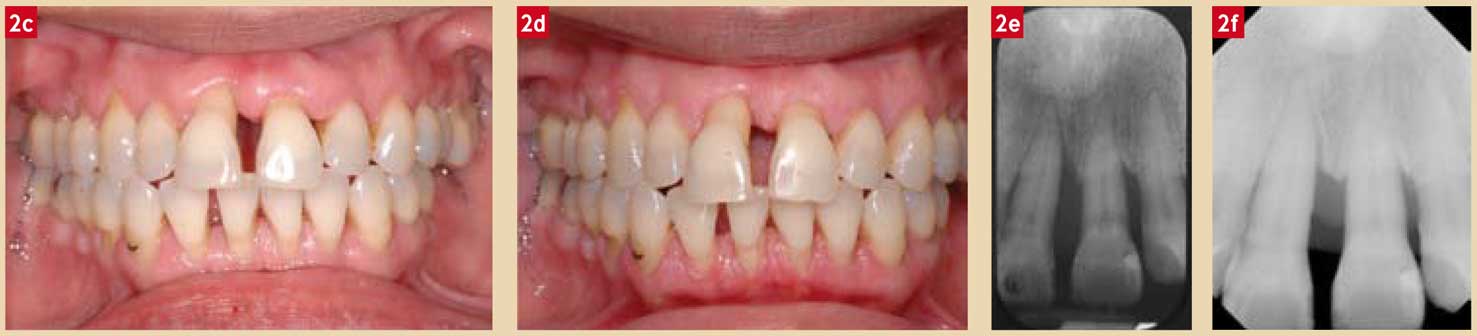
Fig. 2 c : Vue clinique à 8 semaines après prescription antibiotique et soins locaux de contrôle de plaque. Très nette résolution des signes inflammatoires qui avaient mené à la consultation. Fig. 2 d : 12 mois après lithotritie parodontale non chirurgicale. Fig. 2 e et f : Clichés radiologiques à la première consultation (e) et à 12 mois (f) après lithotritie parodontale. Les lésions parodontales sont fermées par gains d’attache.
Conclusions
Les maladies parodontales sont des maladies infectieuses qui se déclenchent chez des malades dont le système immunitaire est déficient. En conséquence, leur traitement doit avoir recours à des stratégies anti-infectieuses. Le détartrage/surfaçage et/ou les chirurgies parodontales ne peuvent être l’unique réponse à ces exigences. La résolution de l’inflammation des tissus gingivaux doit être obtenue avant toute instrumentation mécanique des surfaces dentaires.
Si nécessaire, il sera utile de prescrire des antibiotiques plus tôt qu’il ne l’est généralement admis. Il est classiquement décrit que seule la chirurgie d’exérèse peut éliminer les poches parodontales. Celles-ci peuvent pourtant se fermer (Loesche et coll., 2005) lorsque la flore est rendue compatible avec la santé parodontale (Roberts et coll., 2002) et que les obstacles à leur fermeture (essentiellement le tartre) sont éliminés. La parodontie moderne exige une « approche médicale » et non plus simplement « mécaniste ». Les formes sévères de parodontites peuvent être traitées avec succès (souvent avec conservation des dents déclarées non « sauvables ») par des thérapies parodontales non chirurgicales lorsqu’elles sont soutenues par des agents anti-infectieux délivrés de manière ciblée.
Bibliographie sélective
1. Bakdash M.B., Wolff L.F., Pihlstrom B.L., Aeppli D.M., Bandt C.L. Salt and peroxide compared with conventional oral hygiene. III. Patient compliance and acceptance. J Periodontol 58 (5) : 308 – 313, 1987.
2. Charon J., Joachim F., Dujardin S., Beaulieu J. Diagnostic en parodontie. Le Fil Dentaire 17 (Novembre) : 34 – 35, 2006.
3. Christersson L.A., Rosling B.G., Dunford R.G., Wikesjo U.M., Zambon J.J., Genco R.J. Monitoring of subgingival Bacteroides gingivalis and Actinobacillus actinomycetemcomitans in the management of advanced periodontitis. Adv Dent Res 2(2) : 382 -388, 1988.
4. Haffajee A.D., Socransky S., Gunsolley J.C., Systemic antiinfective periodontal therapy. A systematic review. Ann Periodontol 8 (1) : 115 -181, 2003.
5. Keyes P.H., Wright W.E., Howard S.A. The use of phasecontrast microscopy and chemotherapy in the diagnosis and treatment of periodontal lesions – An initial report (I). Quintessence Int Dent Dig 9 (1) : 51 – 56, 1978.
6. Listgarten M.A., Electron Microscopic Observations on the Bacterial Flora of Acute Necrotizing Ulcerative Gingivitis. J Periodontol 36 : 328 – 39, 1965.
7. Lopez N.J., Socransky S., Da Silva I., Japlit M.R., Haffajee A.D. Effects of metronidazole plus amoxicillin as the only therapy on the microbiological and clinical parameters of untreated chronic periodontitis. J Clin Periodontol 33 (9) : 648 – 660, 2006.
8. Pihlstrom B.L., Wolff L.F., Bakdash M.B., Schaffer E.M., Jensen J.R. Jr., Aeppli, D.M., Bandt C.L. Salt and peroxide compared with conventional oral hygiene. I. Clinical results. J Periodontol 58 (5) : 291 – 300, 1987.
9. Quee T.C., Rousso, T., Chan E.C. In vitro activity of Rodogyl® against putative periodontopathic bacteria. Antimicrob Agents Chemother 24 (3) : 445 – 447, 1983.
10. Rams, T.E., Keyes, P.H., Wright, W.E., Howard, S.A. Longterm effects of microbiologically modulated periodontal therapy on advanced adult periodontitis. J Am Dent Assoc 111 (3) : 429 – 441, 1985.
¹ Technique d’élimination du tartre sous-gingival utilisant une fibre optique, des instruments infra-soniques et des binoculaires (Charon et Mouton, 2003)