La dysplasie osseuse est une affection bénigne des maxillaires qui touche de manière générale les femmes d’origine africaine, d’âge moyen.
Cliniquement, la DO est la plupart du temps asymptomatique, les dents en rapport sont vitales. Dans son stade débutant, les lésions osseuses de la DO peuvent être confondues avec les lésions osseuses d’origine endodontique induisant ainsi un sur-traitement endodontique. Pour éviter ces erreurs, une connaissance des différentes caractéristiques cliniques et radiographiques de la dysplasie osseuse associée à une méthodologie rugueuse de diagnostic semble indispensable.
Introduction
Selon l’organisation mondiale de la santé OMS (Barnes et al. 2005), les lésions osseuses d’origine non endodontique peuvent être classées en fonction du sexe, de l’âge, de l’emplacement, de leurs caractéristiques cliniques, radiographiques et histopathologiques. Cette classification inclut les fibromes cémento-ossifiants, les cémentoblastomes bénins et les lésions fibro-osseuses bénignes.
La dysplasie osseuse (DO) fait partie des lésions fibro-osseuses bénignes, fréquemment retrouvée en pratique clinique. Anciennement appelée Dysplasie Cémento-Osseuse (Brannon et Fowler 2001), il s’agit d’une affection bénigne dans laquelle la structure osseuse normale est remplacée par un tissu minéralisé dont l’architecture ressemble à du cément. En tenant compte des caractéristiques cliniques et radiologiques, les DO se subdivisent en quatre types :
- La dysplasie cémento-osseuse périapicale,
- La dysplasie cémento-osseuse focale,
- La dysplasie cémento-osseuse floride (DOF),
- Le cémentome gigantoforme familial.
L’objectif de ce court manuscrit est d’une part de décrire les différentes formes de DO rencontrées en clinique, et d’autre part de décrire les stratégies diagnostiques qui nous aident à établir un diagnostic différentiel avec les lésions osseuses d’origine endodontique.
Etiologie
L’étiologie des DO reste mal connue et les facteurs initiateurs ne sont toujours pas identifiés (Wright 1999). Plusieurs auteurs considèrent que la DO provient du ligament parodontal (Summerlin 1994, Waldron 1993) ce qui expliquerait sa localisation en rapport avec les apex dentaires.
Prévalence
La dysplasie osseuse atteint principalement les femmes d’origine africaine âgées de 40 à 50 ans.
Cette pathologie peut se présenter dans certain cas chez les femmes caucasienne et asiatique. (MacDonald 2003, Alsufyani et Lam 2011).
Description des quatre formes de la dysplasie cémento-osseuse
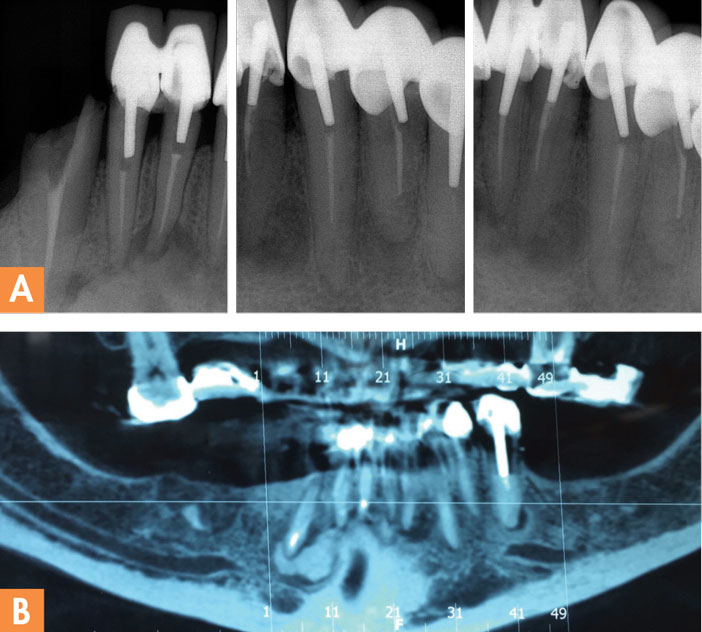
Fig. 1 : une patiente de 52 ans, d’origine africaine est adressée afin de reprendre les traitements endodontiques du secteur mandibulaire antérieure pour des raisons prothétiques. A – Radiographies retroalvéolaires mettant en évidence la présence de traitements endodontiques inadéquats et un aspect radioclaire – radioopaque des lésions périapicales
Quatre formes de dysplasie osseuse ont été décrites :
Un diagnostic provisoire d’une dysplasie osseuse est posé. B-C) La coupe frontale et les coupes sagittales de CBCT confirment l’alternance de lésions radioclaires et radio-opaques suggérant ainsi le diagnostic d’une dysplasie osseuse périapicale. Étant donné qu’il n’existe aucune symptomatologie, la reprise des traitements endodontiques sera réalisée pour des raisons prothétiques.
- La DO périapicale (Fig. 1) : il s’agit d’une lésion dysplasique localisée au niveau des dents mandibulaires antérieures et n’impliquant que quelques dents adjacentes.
- La DO focale : similaire à la DO périapicale, mais localisée en postérieure
- La DO floride et le cémentome gigantiforme familiale : il s’agit d’une forme plus étendue, bilatérale au niveau de la mandibule voire dans tous les quatre quadrants de la mâchoire.
Découverte de façon fortuite lors d’un examen radiographique de routine, la DO est la plupart du temps asymptomatique (Alsufyani et Lam 2011) et ne nécessite aucun traitement (Sadda et Phelan 2008). Les dents avoisinant la lésion répondent positivement aux tests de sensibilité.
Caractéristiques radiographiques
La DO se présente le plus souvent dans les régions périapicales des dents, et reste confinée à l’os alvéolaire (Lahbabi et al. 1998).
Les trois sous-types de la DO progressent à travers trois étapes de maturation, chacune avec des caractéristiques radiographiques uniques.
- Le stade débutant (dit stade ostéolytique), se présente radiologiquement par une lésion radioclaire bien définie, qui peut être ronde, ovale, ou de forme irrégulière et souvent entourée d’une bande d’os sclérotique d’épaisseur variable.
- Le stade mixte (dit cémentoblastique), s’accompagne de l’apparition de tissu radio-opaque au sein de la structure radioclaire.
- Le stade tardif (dit stade de maturation) : les aspects internes des lésions peuvent être totalement radio-opaques sans aucun motif évident. (Fig. 2)
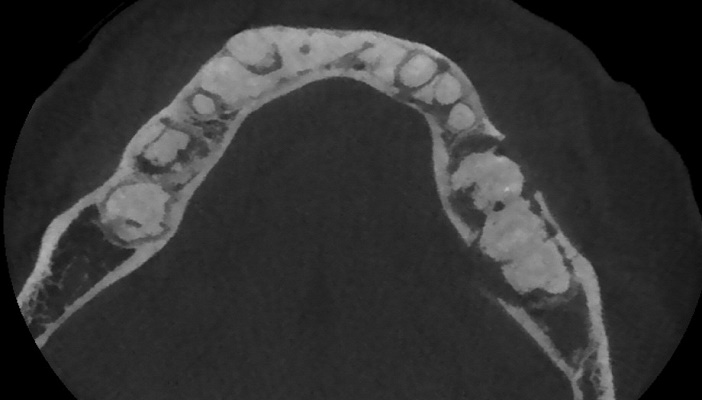
Fig. 2 : une coupe axiale d’un CBCT petit champ présentant un stade tardif d’une dysplasie osseuse floride. Noter la présence des lésions radio-opaques périapicales importantes. Les dents en rapport avec ces lésions répondent normalement aux tests de sensibilité.
Principaux diagnostics différentiels selon les trois stades radiologiques des dysplasies osseuses
Le diagnostic différentiel des DO varie avec le stade de la lésion. À son stade débutant, où la lésion apparait à l’apex d’une ou plusieurs dents, la forme ronde à ovalaire et la tonalité radioclaire peuvent être confondues avec des lésions périapicales d’origine endodontique ou parodontale.
Au stade cementoblastique et mature, le diagnostic différentiel doit être fait avec le cémentoblastome, le fibroma cémentoossifiant, la dysplasia fibreuse, la maladie de Paget, l’ostéomyélite diffuse sclérosante, le cementome, l’odontome, l’hypercémentose, un ostéosarcome ou encore le syndrome de Gradner.
Différencier le stade débutant de la dysplasie osseuse des lésions d’origine endodontique
Selon plusieurs auteurs, un diagnostic différentiel erroné entre les DO et les lésions d’origine endodontique implique un surtraitement endodontique (Rodrigues et Estrela 2009, Resnick and Novelline 2008, Huh et Shin 2013). Dans la majorité des cas rapportés dans la littérature, ce sont les DO au stade ostéolytique précoce qui induisent le plus souvent le praticien en erreur. (Senia et Sarao 2015).
Ces traitements inadaptés des lésions de la DO (y compris la biopsie) peuvent exposer ce tissu mal vascularisé à l’environnement buccal et favoriser une infection secondaire.
La lésion initialement asymptomatique est ainsi transformée en une lésion symptomatique se manifestant par une douleur ou un exsudat purulent avec fistulisation et formation de séquestre nécessitant ainsi une intervention supplémentaire.
Par conséquent, un diagnostic différentiel correct est important pour prévenir les traitements dentaires iatrogènes inutiles (Daviet-Noual et al. 2017). Face à une lésion radio-claire périapicale, l’hypothèse d’une lésion d’origine non odontogène doit toujours être considérée. Les tests de sensibilité pulpaire (test au froid, test électrique) sont dans ce cas suffisants (Senia et Sarao 2105). Les lésions d’origines endodontiques tel que le granulome, le kyste et l’abcès périapical sont des conséquences d’une infection intra canalaire, et dans ce cas, les tests confirment l’absence de vitalité intra-canalaire. Par contre, les dents en rapport avec les lésions de DO répondent normalement aux tests de sensibilité puisque la pulpe n’est pas impliquée.
En plus de l’examen clinique, certains critères radiographiques peuvent aider pour établir un diagnostic différentiel. L’une des critères est la présence ou l’absence des portes d’entrée dentaires tel que des caries ou des restaurations dentaires profondes (Resnik et Novelline 2008). Les données démographiques des patients peuvent également être très utiles pour confirmer le diagnostic, étant donnée la forte prévalence de ces pathologies chez les femmes d’âge moyen d’origine africaine. (Resnik et Novelline 2008).
Daviet-Noual et al (2017) ont proposé un algorithme de diagnostic radiologique permettant de différencier la dysplasie osseuse périapicale dans son stade ostéolytique de la parodontite apicale (Fig. 3).
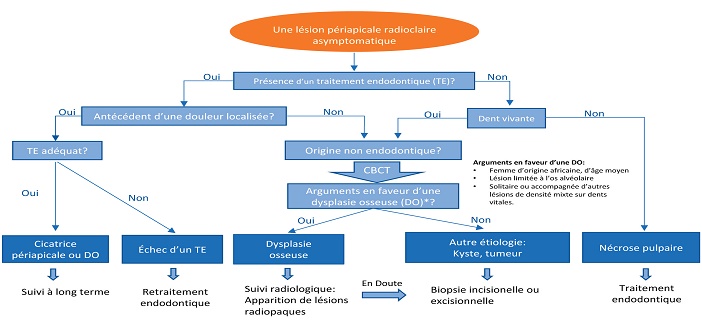
Fig. 3 : algorithme de diagnostic radiologique proposé par Daviet-Noual et al (2017) permettant de différencier la dysplasie osseuse périapicale dans son stade ostéolytique de la parodontite apicale
Associé à l’examen clinique et les antécédents de douleur du patient, ils considèrent que l’utilisation d’un CBCT petit champ est une aide significative, permettant de déterminer la nature de la pathologie périapicale observée chez ces patients.
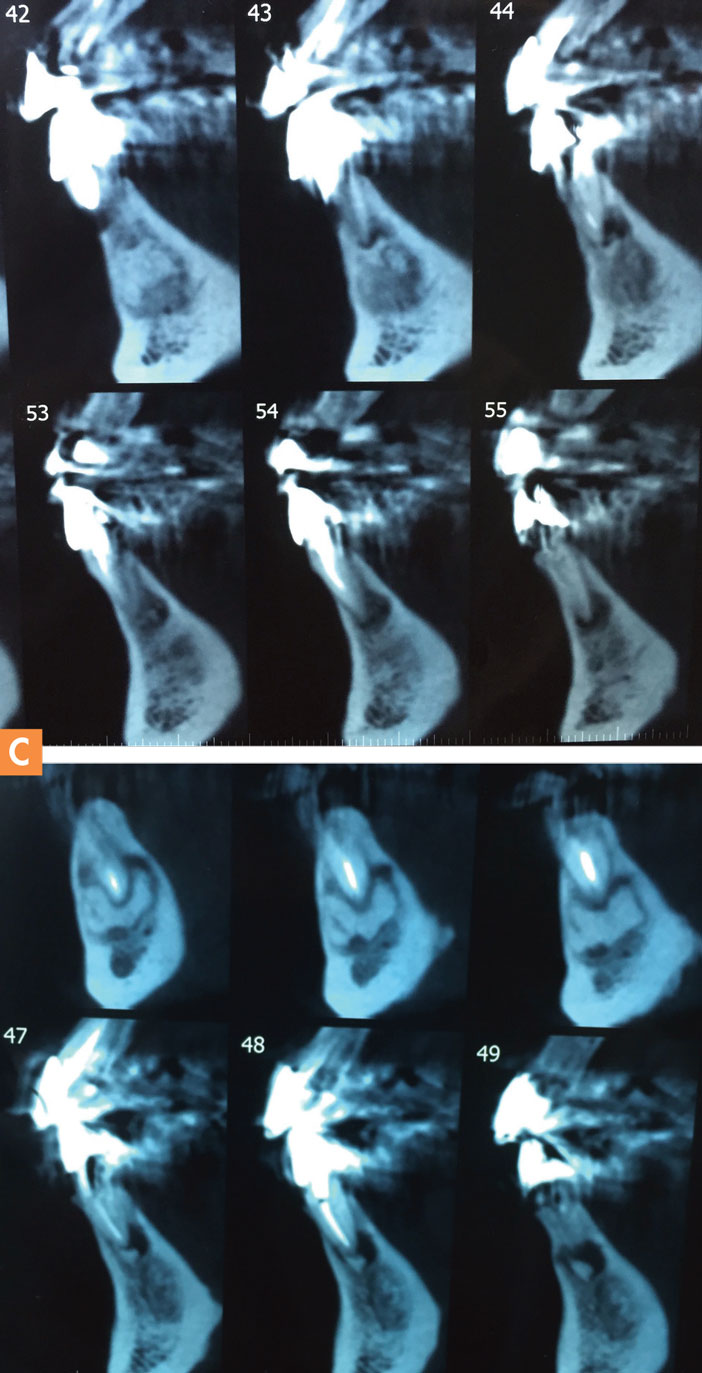
Le CBCT permet d’évaluer le profil interne de la lésion, en insistant sur les microcalcifications mineures (Fig. 4). Ainsi l’utilisation de CBCT pour aider au diagnostic définitif de DO est recommandée (Senia et Sarao 2015).
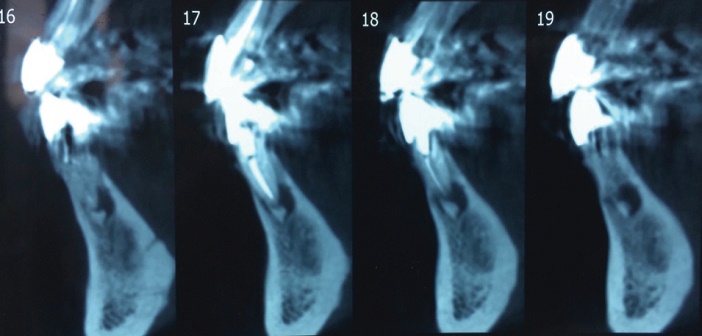
Fig. 4 : coupes sagittales d’un CBCT petit champ montrant la présence des microcalcifications mineures au sein des lésions périapicales.
Le diagnostic différentiel dans le cas de dents vivantes apparait relativement simple. En revanche, La situation est plus complexe lorsqu’un traitement canalaire est présent, en particulier si celui-ci est inadéquat (Daviet-Noual 2017).
Les futurs traitements endodontiques seront réalisés en se basant sur l’antécédent de douleur du patient, la présence de signes cliniques (Senia et Sarao 2015, Tonioli et Schindler 2004) ou bien en vue d’une restauration prothétique (Fig. 1).
Une dysplasie osseuse et une lésion d’origine endodontique peuvent également coexister chez un même patient voire sur la même dent. Face à une telle situation, le diagnostic, le pronostic et le suivi des lésions endodontiques sont influencés (Delai et al. 2015). Tonioli et Schindler 2004 dans un rapport de cas, rapportent quelques considérations à prendre en compte lors de la réalisation d’un traitement endodontique chez ces patients.
Lorsque les lésions DO deviennent radio-opaques, l’espace ligamentaire parodontal devient invisible sur les examens radiographiques. La détermination radiographique de la limite apicale de préparation et obturation devient alors compliquée.
Dans les cas de dents présentant une lésion periapicale, la réduction de la taille de la lésion initiale et sa guérison ultérieure sont difficiles à objectiver.
En outre, la nature avasculaire des lésions osseuses présentant des similitudes avec le cément et leur potentiel de guérison compromis doivent être pris en considération dans le cas de chirurgie périapicale.
Une fistule pourrait être la complication d’une infection chronique des lésions osseuses, c’est pourquoi il est nécessaire de déterminer l’état pulpaire des dents avoisinantes pour éviter une erreur de diagnostic.
Cependant le diagnostic de cette condition devient plus compliqué quand la fistule est en regard d’une dent présentant un traitement endodontique, surtout si celui-ci est inefficace.
Conclusion
En résumé, un diagnostic précis des DO est essentiel afin de réaliser le traitement approprié, qui est dans la plupart des cas l’abstention thérapeutique.
Ce diagnostic se base sur l’assimilation de différentes pièces du puzzle incluant : les résultats d’examens cliniques, la localisation de la lésion, l’âge du patient, le sexe et l’origine ethnique ainsi que les caractéristiques radiologiques.
Un mauvais diagnostic d’une lésion inflammatoire périapicale ou d’un kyste lorsque la pathologie est en fait une dysplasie osseuse peut entraîner un traitement inapproprié, des dépenses inutiles et des complications potentielles.
Bibliographie
1. Barnes, L., Eveson, J. W., Reichart, P., & Sidransky, D.(2005). Cancer Pathology and Genetics: Pathology and Genetics of Head and Neck Tumours (World Health Organisation Classification of Tumours).
2. Brannon RB, Fowler CB. Benign fibro-osseous lesions: a review of current concepts. Adv Anat Pathol. 2001; 8:126–43.
3. Waldron CA. Fibro-osseous lesions of the jaws. J Oral Maxillofac Surg 1993;51(8):828-35.
4. Wright JM. Reactive, dysplastic and neoplastic conditions of periodontal ligament origin. Periodont 2000 1999;21:7-15.
5. Summerlin D-J, Tomich CE (1994) Focal cemento-osseous dysplasia: a clinicopathologic study of 221 cases. Oral Surgery Oral Medicine and Oral Pathology 78, 611–20.
6. MacDonald-Jankowski DS. Florid cemento-osseous dysplasia: a systematic review. Dento Maxillo Facial Radiol 2003;32(3): 141-9.
7. Alsufyani, n. A., & Lam, E. W. (2011). Osseous (cementoosseous) dysplasia of the jaws: clinical and radiographic analysis. J Can Dent Assoc, 77, b70.
8. Sadda, R. S., & Phelan, J. (2014). Dental management of florid cemento-osseous dysplosia. The New York state dental journal, 80(3), 24-26.
9. Lahbabi M, Fleuridas g, Lockhart R, Delabrouche C, guilbert F, Bertrand J-Ch. La dysplasie cémento-osseuse floride : une entité́mal connue. A propos de cinq cas. Rev Stomat Chir Maxillofac 1998;99:33-9.
10. Huh, J. K., & Shin, S. J. (2013). Misdiagnosis of florid cemento-osseous dysplasia leading to unnecessary root canal treatment: a case report. Restorative dentistry & endodontics, 38(3), 160-166.
11. Resnick, C. M., & novelline, R. A. (2008). Cemento-osseous dysplasia, a radiological mimic of periapical dental abscess. Emergency radiology, 15(6), 367-374.
12. Rodrigues CD, Estrela C. Periapical cemento-osseous dysplasia in maxillary teeth suggesting apical periodontitis: case report. Gen Dent 2009;57: e21–e24.
13. Senia, E. S., & Sarao, M. S. (2015). Periapical cemento‐osseous dysplasia: a case report with twelve‐year follow‐up and review of literature. International endodontic journal, 48(11), 1086-1099.
14. Daviet-noual, V., Ejeil, A. L., gossiome, C., Moreau, n., & Salmon, B. (2017). Differentiating early stage florid osseous dysplasia from periapical endodontic lesions: a radiologicalbased diagnostic algorithm. BMC oral health, 17(1), 161.
15. Tonioli, M. B., & Schindler, W. g. (2004). Treatment of a maxillary molar in a patient presenting with florid cementoosseous dysplasia: a case report. Journal of endodontics, 30(9), 665-667.
16. Delai, D., Bernardi, A., Felippe, g. S., da Silveira Teixeira, C., Felippe, W. T., & Felippe, M. C. S. (2015). Florid Cemento-osseous dysplasia: a case of misdiagnosis. Journal of endodontics, 41(11), 1923-1926.




