L’objectif des techniques en chirurgie plastique parodontale est d’obtenir un recouvrement radiculaire complet ainsi qu’un épaississement du tissu gingival tout en redessinant un contour gingival harmonieux et esthétique.
L’objectif des techniques en chirurgie plastique parodontale est d’obtenir un recouvrement radiculaire complet ainsi qu’un épaississement du tissu gingival tout en redessinant un contour gingival harmonieux et esthétique.
Nous allons décrire une technique de greffe conjonctive par tunnelisation modifiée impliquant une préparation radiculaire spécifique, ménageant un profil concave, associée à une technique de suture croisées suspendues.
Ces 2 gestes combinés nous permettent une meilleure stabilité et adaptation du greffon en créant, après la cicatrisation du tissu, un profil gingival favorable et prédictible dans les 3 dimensions.
Cette technique de chirurgie plastique parodontale, reproductible, représente un facteur important dans la réussite et la prévisibilité des traitements à moyen et long terme. Elle peut également être appliquée lors des aménagements tissulaires péri-implantaires.
Cette technique est présentée étape par étape au travers de photos cliniques.
Principe
L’épaisseur gingivale est un critère essentiel, tant au niveau de la qualité du recouvrement que la stabilité à long terme de notre intervention. Le rôle essentiel du greffon n’est plus à démontrer comparativement à la technique de lambeau seul ( Piniprato 2010, Cairo 2014, Rocuzzo 2002).
La présence d’une épaisseur d’environ 1mm est garante de la stabilité a long terme ( Baldi et Pini-Prato 1999 ).
De plus les travaux de Jung (2007) ont montrés tout l’intérêt que pouvait représenter la présence d’un tissu épais dans l’optique de masquer la coloration du support sous-jacent.
La technique présentée est une évolution de la technique de tunnelisation présentée par Allen en 1984, puis modifiée par Azzi et Etienne (1998).
L’apport de la microchirurgie et des aides optiques ont permis à certains auteurs dont Zuhr et Coll (2010) d’améliorer la technique afin de la rendre plus prédictible, en limitant le caractère invasif de notre intervention.
Nous nous sommes basés sur les différentes améliorations de cette technique afin de vous en proposer une nouvelle approche.
Présentation du cas N°1
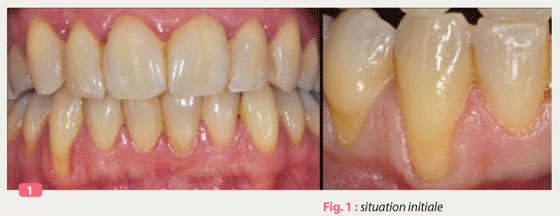
Patient âgé de 42 ans, présente une inflammation gingivale généralisée ainsi qu’une récession importante sur 43 et 44 ( Fig 1).
Cette récession de classe 2 de Miller est de 4mm sur la 43, 3mm sur 44.
Le patient souhaite harmoniser la ligne des collets et diminuer les sensibilités.
L’examen radiologique ne révèle aucune lésion parondontale.
Plan de traitement
- Mise en place d’un traitement parodontal et d’une motivation à l’hygiène visant à diminuer l’inflammation.
- Suite à l’obtention d’un parodonte sain, nous allons réaliser la correction des récessions sur 43 et 44 grâce à une greffe tunnélisée modifiée selon la technique présentée par Zuhr et Coll (2010)
Dans cette technique, nous réaliserons une suture double croisée suspendue, ajouter à cela une préparation radiculaire et intra-sulculaire particulière, que nous allons décrire.
La zone d’intervention se situe dans la courbure mandibulaire . Associé à cela , le patient présente un vestibule peu profond et une quasi absence de gencive adhérente ; il nous apparaît impossible d’envisager un technique de lambeau d’avancée coronaire, car les tensions ne pourraient être supprimer, altérant ainsi la garantie de succès (Burkhardt 2008).
Déroulement de l’acte chirurgical
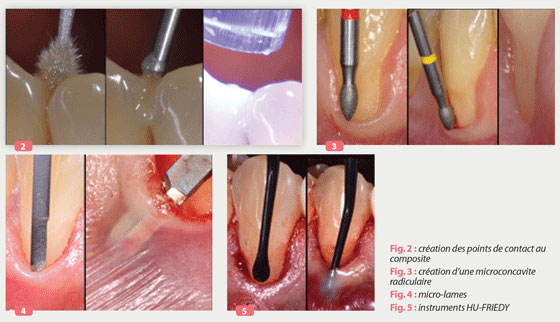
A. Après anesthésie et élimination de la plaque, des plots de composites collés (adhésif MR3 sans mordançage préalable) sont mis en place au niveau interproximal afin de pouvoir suspendre les sutures, dans un positionnement légèrement lingual afin de ne pas perturber l’occlusion (Fig 2)
B. La préparation radiculaire est réalisée à l’aide de fraises KOMET Bague rouge n°836831401 et bague jaune n°368EF314016 (Fig 3).
Aucune préparation chimique n’ayant prouvé leur intérêt dans le traitement des récessions ((Roccuzzo et al. 2002, Oates et al. 2003, Cortellini & Pini Prato 2012), seule cette préparation mécanique est réalisée .
L’intérêt de l’utilisation de ces fraises est multiple. Elles permettent de:
- Surfaçer la partie radiculaire exposée
- Créer une microconcavité. Nous allons inverser le profil convexe de la racine en profil concave, favorable à la stabilisation du greffon
- Eliminer l’épithélium intrasulculaire ; cela aura pour but de favoriser l’échange vasculaire, et ainsi optimiser l’intégration esthétique
C. Préparation du lit receveur :
Nous utilisons des microlames (Fig 4) afin de préparer la réalisation des « poches » en épaisseur partielle .
Celles-ci nous permettent en alternant progression apicale, mésiale et distale d’obtenir un relâchement des tissus.
Afin de passer la concavité vestibulaire apicale sans risque de déchirure, mais également sans risque de lésion de l’émergence du nerf mandibulaire, nous utilisons des instruments spécifiques à cette technique.
Les instruments Hu Friedy Black Line Tunneling Knife (TKN1X) Fig5 permettent une pénétration aisée.
Ces instruments assurent également un contraste très confortable avec l’utilisation d’aide optique à fort grossissement.
Les papilles interdentaires sont, elles, mobilisées en pleine épaisseur à l’aide des instruments décolleur à papille Hu Friedy Black Line .
Une attention particulière est portée sur la libération de toute tension sur les tissus. Il est avéré que les tensions résiduelles sont néfastes sur le résultat ( Burkhardt( 2010) Piniprato(2000) Nous utilisons la sonde parodontale afin de contrôler l’absence de tension résiduelle et la bonne réalisation de cette « poche » sans bride résiduelle.
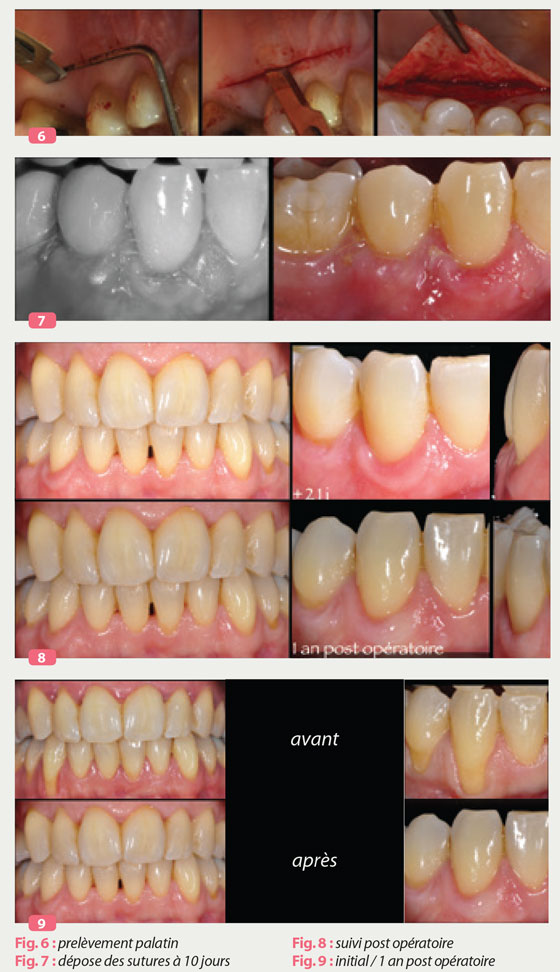
Le prélèvement palatin est effectué selon la technique de Hurzeler ( 1999), grâce à une mono incision horizontale, perpendiculaire au grand axe des dents (Fig6). La lame est ensuite insérée le long de cette incision, parallèlement au grand axe des dents. Le décollement du greffon est effectué en pleine épaisseur ou disséqué à la lame au contact osseux.
Le greffon est prélevé à l’aide de précelle de microchirugie à griffe courbe Hu-Friedy (K7 microchirurgie Académie de Paro) . Des sutures simples sont réalisées afin de refermer le trait d’incision.
D. L’étape suivante consiste à positionner le greffon. Celui-ci va être introduit dans la poche par traction grâce à un fil positionné en mésial et un autre à l’extrémité distale, associée à l’utilisation d’un instrument favorisant l’insertion permettant de positionner le greffon correctement. Ces 2 fils permettent ensuite de positionner et stabiliser le greffon.
E. Les sutures doubles croisées suspendues sont alors réalisés grâce au point de composite mis en place.
Ces sutures ont pour avantages d’assurer :
- Une traction coronaire
- Une stabilisation des tissus
- Une compression des tissus
- Une répartition de la tension sur les tissus
Cette répartition des tensions associées à l’utilisation de fil de sutures de décimale 6/0 est garante de la plus faible tension sur les tissus.
Burkhardt ( 2008) nous a démontré l’influence primordiale de l’absence de tension avant et après sutures dans l’optimisation des résultats esthétiques. En effet toute tension sera à l’origine d’un manque de recouvrement.
Traitement Post-opératoire
Un traitement post opératoire est donné au patient, comprenant de l’ibuprofène 400mg , Eludril Perio, Hyalugel Spray (favorisant la cicatrisation et permettant un maintient du site propre en l’absence du brossage
Dépose des sutures (FIG7)
Celle-ci s’effectue à 10 jours. Nous pouvons noter une intégration parfaite du greffon, avec une réhépitalisation de la partie restée exposée du greffon.
Nous prescrivons l’utilisation pendant 15 jours d’une brosse post chirurgicale 7/100ème, puis 15 jours suivant pendant 15/100ème. A 21 jours post opératoire on peut noter une intégration optimale, associée à un gain de gencive adhérente et une épaisseur tissulaire favorable au maintien à long terme de résultat. Aucune différence n’est notable entre la partie greffée et le site receveur.
On peut noter la qualité du résultat obtenu à un an post-opératoire (Fig 8) ainsi que la stabilité de celui-ci ( Fig 8).
 Présentation cas N°2
Présentation cas N°2
Il s’agit d’une patiente de 42 ans, venue consulter après un lourd traitement orthodontique associé à de la chirurgie maxillo-faciale.
La patiente présente des récessions de classe 3 de Miller d’environ 5 mm sur 31et 41 (Fig 9).
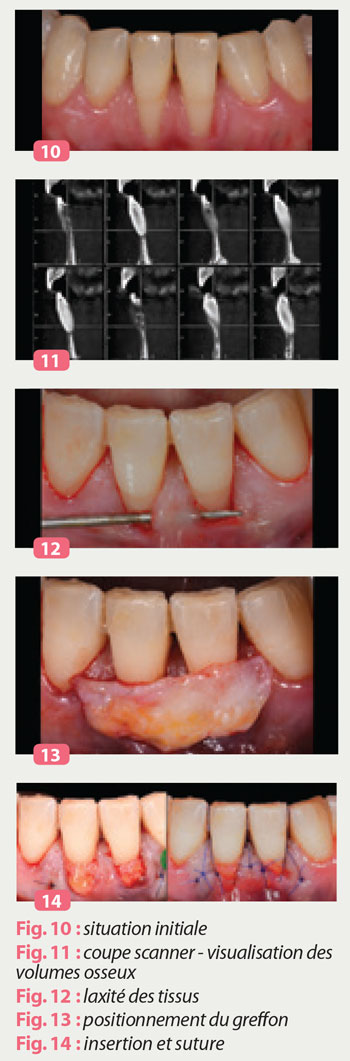
L’examen scanner réalisé pour la pose d’un implant en remplacement de 45 nous permet d’appréhender le volume osseux extrêmement réduit dans cette zone (Fig10)
Plan de traitement
Suite à l’obtention d’un parodonte sain, nous allons réaliser la correction des récessions sur 43 et 44 grâce à une greffe tunnélisée modifiée selon la technique présentée par Zuhr et Coll (2010).
Comme dans le cas précédent, nous réaliserons une suture double croisée suspendue.
le patient présente un vestibule peu profond et une quasi absence totale de gencive adhérente ; il nous apparaît impossible d’envisager un technique de lambeau d’avancée coronaire, car les tensions ne pourraient être supprimer, altérant ainsi la garantie de succès (Burkhardt 2008).
Toute technique entrainant une exposition osseuse et radiculaire apparaît très risqué quant on apprécie le très faible volume osseux sur l’image scanner.
Déroulement de l’acte chirurgical
Après anesthésie et élimination de la plaque, des plots de composites collés ne sront pas nécessaires dans ce cas. En effet la contention orthodontique nous permet de suspendre les sutures, sans perturber l’occlusion .
La préparation radiculaire est réalisée à l’aide de fraises KOMET Bague rouge n°836831401 et bague jaune n°368EF314016 .
Aucune préparation chimique n’ayant prouvé leur intérêt dans le traitement des récessions ((Roccuzzo et al. 2002, Oates et al. 2003, Cortellini & Pini Prato 2012), seule cette préparation mécanique est réalisée .
Préparation du lit receveur
Nous utilisons des microlames afin de préparer la réalisation des « poches » en épaisseur partielle.
Celles-ci nous permettent en alternant progression apicale, mésiale et distale d’obtenir un relâchement des tissus(Fig 11).
Afin de passer la concavité vestibulaire apicale sans risque de déchirure, mais également sans risque de lésion de l’émergence du nerf mandibulaire, nous utilisons des instruments spécifiques à cette technique.
Les instruments Hu Friedy Black Line Tunneling Knife (TKN1X) permettent une pénétration aisée.
Le contraste apporté par ces instruments associés à la finesse des tissus nous permet de vérifier la pénétration l’utilisation, sous contrôle visuel grâce d’aide optique à fort grossissement.
Une attention particulière est portée sur la libération de toute tension sur les tissus. Il est avéré que les tensions résiduelles sont néfastes sur le résultat ( Burkhardt( 2010) Piniprato(2000) Nous utilisons la sonde parodontale afin de contrôler l’absence de tension résiduelle et la bonne réalisation de cette « poche » sans bride résiduelle( FIG 12).
Le prélèvement palatin est effectué selon la technique de Hurzeler ( 1999), précédemment décrite.
L’étape suivante consiste à positionner le greffon.
Le bon positionnement du greffon est essentiel ; il convient de le visualiser en le disposant sur les tissus afin de définir le bon positionnement des points distaux et mésiaux (fig 13) (ZUHR 2014).
Celui-ci va être introduit dans la poche par traction grâce à un fil positionné en mésial et un autre à l’extrémité distale, associée à l’utilisation d’un instrument favorisant l’insertion permettant de positionner le greffon correctement. Ces 2 fils permettent ensuite de positionner et stabiliser le greffon.
Les sutures doubles croisées suspendues sont alors réalisés grâce au point de composite mis en place.
Ces sutures ont pour avantages d’assurer :
- Une traction coronaire
- Une stabilisation des tissus
- Une compression des tissus
- Une répartition de la tension sur les tissus.
Cette répartition des tensions associées à l’utilisation de fil de sutures de décimale 6/0 est garante de la plus faible tension sur les tissus(fig 15)
Burkhardt ( 2008) nous a démontré l’influence primordiale de l’absence de tension avant et après sutures dans l’optimisation des résultats esthétiques. En effet toute tension sera à l’origine d’un manque de recouvrement.
 Traitement Post-opératoire
Traitement Post-opératoire
Un traitement post opératoire est donné au patient, comprenant de l’ibuprofène 400mg , Eludril Perio, Hyalugel Spray (favorisant la cicatrisation et permettant un maintient du site propre en l’absence du brossage.
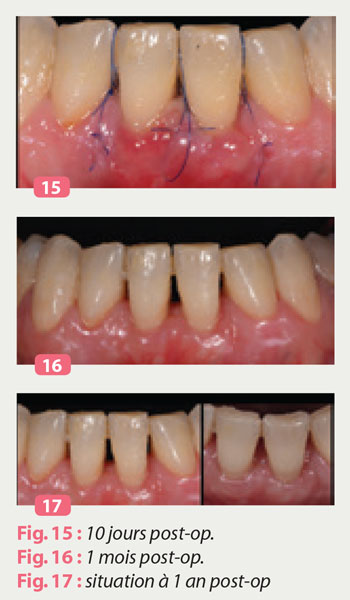
Dépose des sutures (FIG15)
Celle-ci s’effectue à 10 jours.
Nous pouvons noter une intégration parfaite du greffon, avec une réhépitalisation de la partie restée exposée du greffon.
Nous prescrivons l’utilisation pendant 15 jours d’une brosse post chirurgicale 7/100ème, puis 15 jours suivant pendant 15/100ème.
A 1 mois post opératoire on peut noter une intégration optimale, associée à un gain de gencive adhérente et une épaisseur tissulaire favorable au maintien à long terme de résultat ( Fig 16).
Aucune différence n’est notable entre la partie greffée et le site receveur.
On peut noter la qualité du résultat obtenu à un an post-opératoire ainsi que la stabilité du résultat ( Fig 17).
Conclusion
Cette technique permet d’obtenir une augmentation de l’épaisseur gingivale, garante de la pérennité de notre résultat au fil du temps. L’obtention de l’épaisseur est obtenue grâce à un prélèvement optimal et la stabilité initiale du greffon est essentielle durant la phase de cicatrisation. Celle-ci est assurée par la par la préparation radiculaire modifiant le profil et des sutures qui ont pour but de plaquer le greffon dans une position optimale.
Ce greffon est bien vascularisé, une surface de contact étendue, la partie de l’épithélium intra créviculaire éliminé grâce aux instruments rotatifs assurent elles aussi les échanges et favorisent l’intégration esthétique.
Bibliographie
1. Azzi R, Etienne D. Recouvrement radiculaire et reconstruction papillaire par greffon conjonctif enfoui sous un lambeau vestibulaire tunnelisé et tracté coronairement . J Parodontol Implantol Orale 1998 ; 17 :71-7 .
2. Baldi et Piniprato. Coronally Advanced flap procedure for root coverage.Is flap thickness a relevantpredictor to achieve root coverage ? A 19 case series. J. Parodontol 1999 ; 70 :1077-1084
Jung, R. E., Sailer, I., Hammerle, C. H., Attin, T. & Schmidlin, P. (2007) In vitro color change of soft tissues caused by restorative materials. The International journal of periodontics & restorative dentistry 27, 251–257.
3. Cortellini, P. & Pini Prato, G. (2012) Coronally advanced flap and combination therapy for root coverage. Clinical strategies based on sci- entific evidence and clinical experience. Peri- odontology 2000 59, 158–184.
4. Pini Prato, G., Pagliaro, U., Baldi, C., Nieri, M., Saletta, D., Cairo, F. & Cortellini, P. (2000) Coronally advanced flap procedure for root coverage. Flap with tension versus flap without tension: a randomized controlled clinical study. Journal of Periodontology 71, 188–201.
5. Zuhr,O.&Hu€rzeler,M.(2012)Plastic-Esthetic Periodontal and Implant Surgery – A Microsur- gical Approach. Ltd: Quintessence Publishing Co.
6. Cairo, F., Pagliaro, U. & Nieri, M. (2008) Treatment of gingival recession with coronally advanced flap procedures: a systematic review. Journal of Clinical Periodontology 35, 136–162
7. Allen, A. L. (1994) Use of the supraperiosteal envelope in soft tissue grafting for root cover- age. I. Rationale and technique. The Interna- tional journal of periodontics & restorative dentistry 14, 216–227.
8. Bruno, J. F. (1994) Connective tissue graft tech- nique assuring wide root coverage. The International journal of periodontics & restorative dentistry 14, 126–137.
9. Burkhardt, R. & Lang, N. P. (2005) Coverage of localized gingival recessions: comparison of micro- and macrosurgical techniques. Journal of Periodontology 32, 287–293.
10. Roccuzzo, M., Bunino, M., Needleman, I. & Sanz, M. (2002) Periodontal plastic surgery for treatment of localized gingival recessions: a sys- tematic review. Journal of Clinical Periodontol- ogy 29 Suppl 3, 178–194; discussion 195–176.
11. Burkhardt, R. & Lang, N. P. (2010) Role of flap tension in primary wound closure of mucope- riosteal flaps. Clinical Oral Implants Research 21, 50–54.
12. Oates, T. W., Robinson, M. & Gunsolley, J. C. (2003) Surgical therapies for the treatment of gingival recession. A systematic review. Annals of Periodontology 8, 303–320.
13. Pini-Prato, G., Pagliaro, U., Baldi, C., Nieri, M., Saletta, D., Cairo, F. & Cortellini, P. (2000) Coronally advanced flap procedure for root coverage. Flap with tension versus flap without tension: a randomized controlled clinical study. Journal of Periodontology 71, 188–201.
14. Burkhardt, R., Preiss, A., Joss, A. & Lang, N. P. (2008) Influence of suture tension to the tearing characteristics of the soft tissues: an in vitro experiment. Clinical Oral Implants Research 19, 314–319.
15. Hurzeler, M. B. & Weng, D. (1999) A single-inci- sion technique to harvest subepithelial connec- tive tissue grafts from the palate. The International journal of periodontics & restor- ative dentistry 19, 279–287.
16. Zuhr O, Ba€umer D, Hu€rzeler M. The addition of soft tissue replacement grafts in plastic periodontal and implant surgery: critical elements in design and execution. J Clin Periodontol 2014; 41 (Suppl. 15): S123–S142. doi: 10.1111/jcpe.12185.