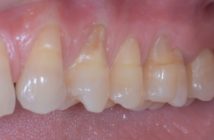
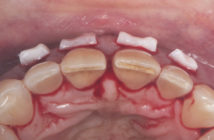
Le surfaçage radiculaire non chirurgical est la technique princeps de la prise en charge de la parodontite. Chronologiquement, elle fait suite à la préparation parodontale et au détartrage supra-gingival.
Cette phase d’assainissement radiculaire ne peut être envisagée qu’à partir du moment où la coopération du patient est complète. En effet, les manœuvres d’hygiène faites par le patient doivent être irréprochables afin de favoriser le succès de cette thérapeutique.
Le traitement non chirurgical des parodontites présente deux versants : l’un, médicamenteux ; l’autre, mécanique : le surfaçage.
Le surfaçage radiculaire : c’est l’élimination chimique et mécanique de la flore microbienne présente dans les poches parodontales et adhérente aux surfaces radiculaires. Il prend en compte l’élimination de la plaque, du tartre radiculaire, du cément infiltré ainsi que de la dentine contaminée par les bactéries (1).
Le biofilm : c’est une couche de micro-organismes, contenus dans une matrice solide, se formant sur des surfaces en contact avec de l’eau. Au niveau du parodonte, cela correspond à la population bactérienne présente sur la surface radiculaire et le tartre. C’est le biofilm, appelé aussi plaque dentaire, qui possède le potentiel pathogénique.
De la notion de biofilm découle le « débridement parodontal » (2) qui est le terme utilisé actuellement. Il correspond à un surfaçage doux et conservateur des racines sans élimination de la dentine ou du cément. Le but est alors de désorganiser la flore bactérienne en décontaminant les surfaces radiculaires et en éliminant les agents toxiques. L’aspect lisse de la racine n’est pas recherché. Cette approche conservatrice est celle utilisée aujourd’hui.
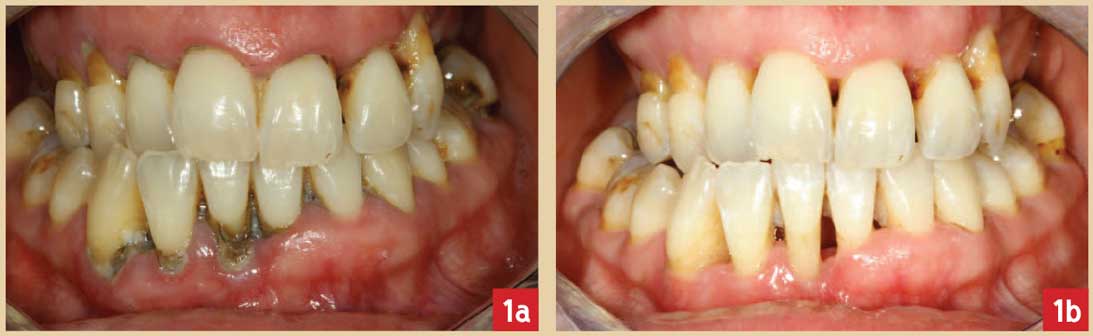
Fig. 1a et 1b : effet d’un détartrage-surfaçage (Dr Colomb) ; a : avant traitement ; b : 3e mois post-opératoire.
Objectifs et indications
Les objectifs du surfaçage non chirurgical sont :
- l’élimination des facteurs étiologiques de la parodontite qui sont : le biofilm, les toxines bactériennes et le tartre radiculaire
- l’arrêt de la progression de la maladie parodontale
- la réduction de l’inflammation gingivale et du saignement
- le remplacement de la flore paropathogène par une flore compatible avec la santé parodontale
- l’assainissement des poches parodontales et la diminution de la profondeur de celles-ci
- la création d’une nouvelle attache
- l’obtention d’une surface radiculaire lisse et biocompatible
- favoriser l’hygiène du patient
Le surfaçage non chirurgical est indiqué pour tout type de parodontite associé ou non à un traitement antibiotique. La limite de ce traitement se trouve dans le débridement des poches profondes. Il existe en effet une corrélation directe entre la profondeur de poche et la présence de tartre résiduel après un surfaçage.
Une réévaluation 2 mois après le surfaçage est réalisée afin de déterminer si celui-ci a été suffisant ou si une technique d’abord chirurgicale est à envisager.
Si la parodontite initiale est légère voire modérée avec des poches inférieures à 5 mm, la thérapeutique par surfaçage non chirurgical est généralement suffisante.
Si la parodontite est modérée à sévère avec des poches de plus de 5 mm, une thérapeutique de surfaçage par voie d’abord chirurgical peut être envisagée après réévaluation de la thérapeutique initiale (3). Lors de cette réévaluation certaines zones peuvent en effet présenter une réinfection des poches et une absence de régénération de l’attache. Ces zones se caractérisent par des poches profondes ou des particularités anatomiques radiculaires difficilement accessibles lors du surfaçage telles que les furcations, les racines fusionnées, les concavités.
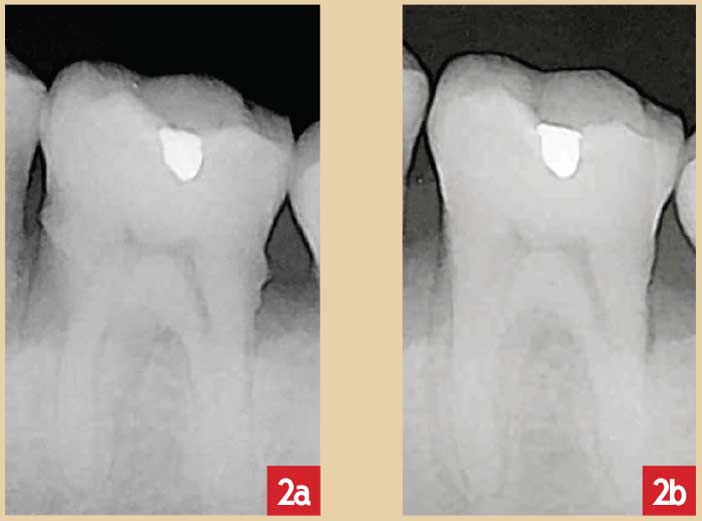
Fig. 2a et 2b : visualisation radiographique de l’élimination du tartre ; a : avant surfaçage b : après surfaçage
Contre-indications
Celles-ci sont majoritairement d’ordre général, la seule contre-indication locale concerne les dents non conservables. Le surfaçage radiculaire est un acte provoquant un saignement et le passage d’agents microbiens dans le sang.
Il existe donc des contre-indications relatives pour le patient présentant un risque de groupe B selon l’Afssaps (4). Celles ci sont liées à la bactériémie et indiquent la mise en place d’un traitement antibio tique prophylactique. Le risque dû au saignement est à prendre en compte chez les patients sous anticoagulant ou présentant un défaut de cicatrisation.
Protocole opératoire
Instrumentation manuelle
Longtemps considéré comme le matériel de référence pour le surfaçage (5), l’instrumentation manuelle tend à être délaissée au profit de l’instrumentation mécanisée comme les ultrasons. De nombreux instruments sont utilisés pour ce type de thérapeutique, les plus communs sont les curettes de Gracey et les curettes universelles qui, à elles seules, permettent de surfacer l’intégralité des surfaces radiculaires. Ces curettes doivent être affûtées régulièrement afin de conserver le caractère tranchant de la partie active. La morphologie du bras varie en fonction de la zone à traiter, plus celui-ci est angulé plus l’instrument est indiqué pour les secteurs postérieurs. Le manche est toujours rigide afin de transmettre les forces et répercuter les sensations de rugosité à la main de l’opérateur. La partie active présente, elle, un bord tranchant pour les curettes de Gracey et deux bords tranchants pour les curettes universelles.
Fig. 3 : système piézoélectrique : PMAX Newtron XS Acteon Satelec®
Instrumentation mécanisée ultrasonique
Il existe trois types de systèmes mécanisés pour la mise en œuvre des surfaçages : les systèmes soniques, les systèmes magnétostrictifs et les systèmes piézoélectriques.
Pour ces derniers, l’appareil ultrasonique transforme un courant électrique de fréquence de 25 000 à 50 000 Hz en vibrations par un système piézoélectrique à cristal de quartz. La partie active des inserts permet de fragmenter le tartre. Associées à une solution d’irrigation, ces vibrations créent un phénomène de cavitation. La cavitation correspond à la formation de bulles de vapeur dans le liquide d’irrigation par phénomène de micro-vibrations et cela, sans augmentation de température. En implosant, ces bulles créent des ondes de choc favorisant l’élimination de la plaque et du tartre. La solution d’irrigation peut être antiseptique afin de favoriser la désinfection des poches pendant le surfaçage.
La morphologie des inserts utilisés varie en fonction de la zone à traiter, la tige terminale devant être parallèle à l’axe de la dent. La partie active est utilisée contre les racines dentaires sans pression et par des mouvements de va-et-vient verticaux et non pas uniquement en traction comme pour les curettes de Gracey.
Les principaux avantages des systèmes mécanisés sont :
- la vitesse et l’ergonomie d’utilisation
- l’effet de cavitation qui permet la désorganisation et la dispersion des bactéries
- l’effet antibactérien des solutions d’irrigation
- l’effet de détersion du spray permettant de disloquer le biofilm
- l’apport d’oxygène dans les poches parodontales qui modifie le milieu et tend à dégrader la flore anaérobie paropathogène
Le principal inconvénient de ces systèmes est la perte de sensation tactile présente lors de l’utilisation de curettes manuelles.
L’assainissement parodontal par surfaçage peut entraîner l’apparition de récessions gingivales. En effet, la gencive étant initialement oedématiée, son volume corrige visuellement la migration apicale de l’attache. Une fois l’inflammation éliminée, celle-ci reprend une morphologie physiologique et se place au niveau de la nouvelle attache apicalisée. Cet élément est à prendre en compte lors de l’entretien initial avec le patient afin qu’il ne soit pas surpris par l’aspect de « dents longues » obtenu après traitement.
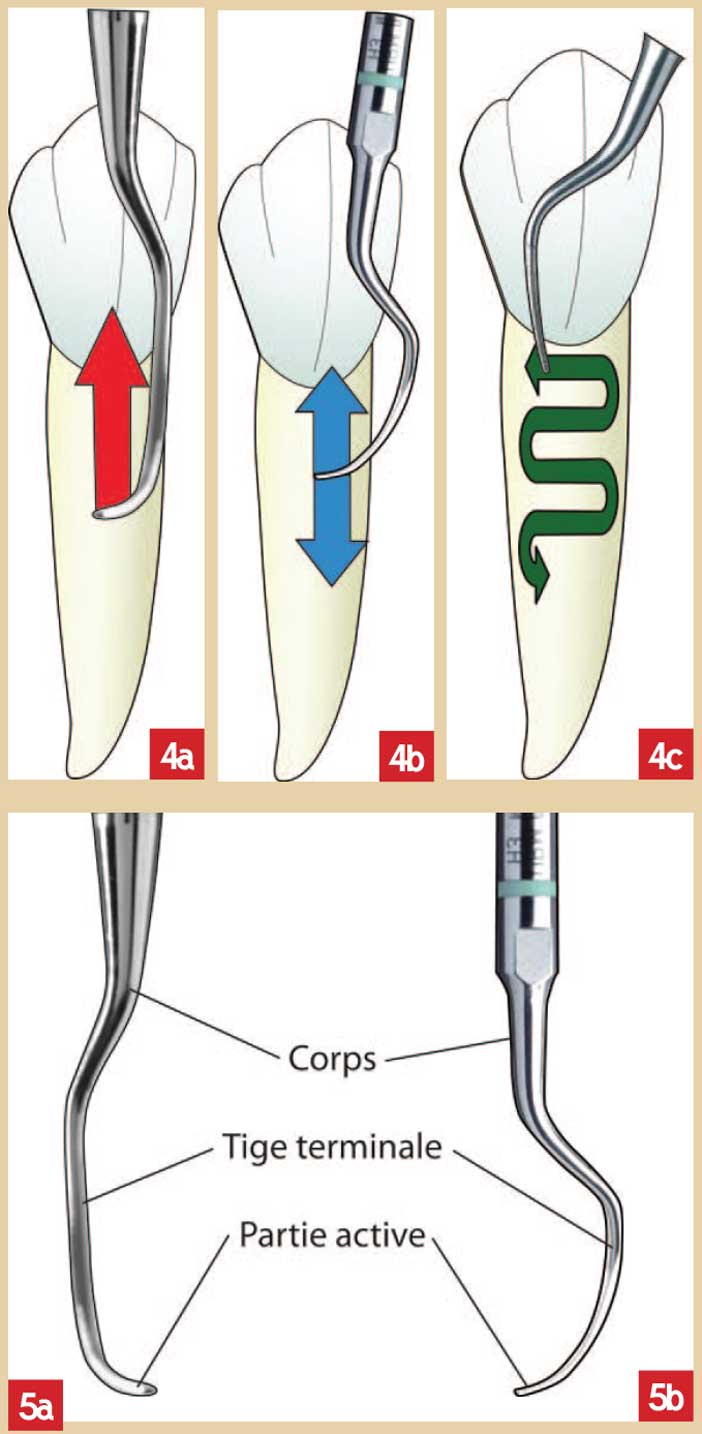
Fig. 4a, 4b, 4c : différence de mouvement de la partie active ; a : en traction pour les curettes manuelles b : en va-et-vient pour les ultra- sons insert H3 c : en ellipse pour le polissage au H1 Fig. 5a et 5b : différentes parties des instruments ; a : curette de Gracey b : insert ultrasonique H3 Satelec®
Modalité de traitement
Le surfaçage radiculaire est une thérapeutique minutieuse et longue à réaliser. En effet, le temps de travail recommandé est de 2 minutes par face pour chaque dent. L’organisation des séances est intimement liée à la segmentation virtuelle de la cavité buccale. Celle-ci peut être divisée en six parties appelées « sextants » ou en 4 parties appelées « quadrants » (7). Chaque secteur est traité en une séance avec une période de 1 à 2 semaines entre chaque partie.
La technique de « full mouth therapy » (8) consiste en la réalisation d’un traitement antibactérien complet de l’ensemble de la cavité buccale dans un délai le plus restreint possible. Celle-ci se réalise en trois phases :
- phase d’hygiène réalisée par le patient par un brossage adapté associé à une décontamination des tissus mous et de la langue ; des solutions antibactériennes en bain de bouche et en gel sont utilisées associées à une brosse à dent et à un gratte-langue
- phase de débridement sous-gingival par surfaçage radiculaire associé à des agents antibactériens par bains de bouche et irrigation ; le débridement complet se réalise en moins de 24 heures et un traitement antibiotique complète la thérapeutique
- phase de surveillance associée à des bains de bouche et à l’application de gel de chlorhexidine sur la langue
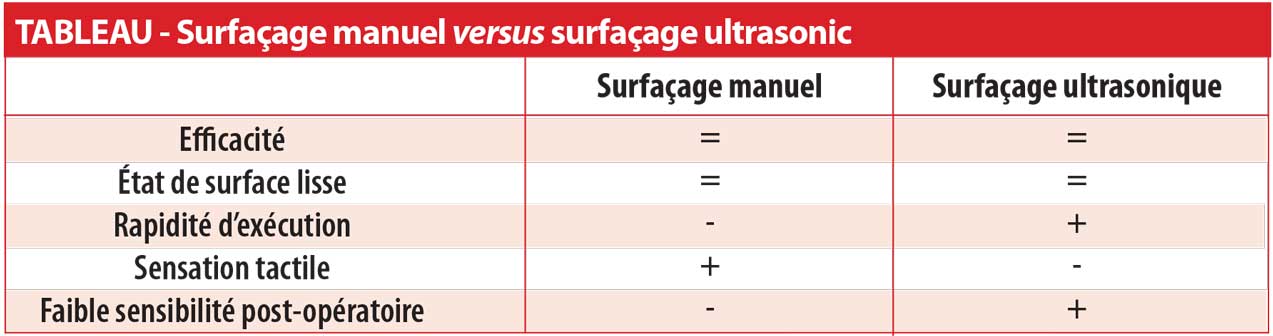

Fig. 6a et 6b : étude microscopique de l’état de surface après utilisation du système manuel ou ultrasonique (aspect craquelé dû à la préparation des dents extraites) (6) ; a : absence de stries après procédure complète aux ultrasons (H3+H2L ou H2R+H1 ; /100) ; b : absence de stries après procédure manuelle complète (CK6 + polissage ; /100)
Il n’a pas été montré de différence significative sur le long terme entre la technique en « full mouth » et les techniques par quadrants et sextants (9).
Cependant, les résultats d’un surfaçage dépendent de l’expérience du praticien. Il existe en effet une courbe d’apprentissage pour ce type de traitement (10). Cet acte n’étant pas pris en charge par les organismes de sécurité sociale, il est tarifé hors nomenclature et soumis à l’acceptation du devis par le patient.
Conclusion
Le surfaçage radiculaire s’inscrit donc comme la thérapeutique incontournable du traitement de parodontites. Il est admis que l’élimination du cément et de la dentine infiltrés n’est pas indiquée et le terme débridement parodontal semble donc plus indiqué. Le but est alors de désorganiser le biofilm sous-gingival plus que d’éliminer le tissu infecté. Le curetage gingival n’est donc plus approprié. L’approche médicale de la parodontite permettant d’aborder celle-ci comme une maladie bactérienne, la technique de « full mouth therapy » semble répondre à cette approche.
Bibliographie
1. O’Leary TJ. The impact of research on scaling and root planing. J Periodontol 1986; 57: 59-65.
2. Smart GJ, Wilson M, Davies EH, Kiser JB. The assessment of ultrasonic root surface debridement by determination of residual endotoxin levels. J Clin Periodontol 1990; 17: 174-178.
3. Caffesse RG, Sweeney PL, Smith BA. Scalling and root planning with and without périodontal flap surgery. J Clin Periodontol 1986; 13: 205-210.
4. Prescription des antibiotiques en odontologie et stomatologie – recommandations et argumentaire – Agence française de sécurité sanitaire des produits de santé (Afssaps) – Juillet 2001.
5. Garett JS. Root planning: a perspective. J Periodontol 1977; 48: 553-557.
6. Da Costa Noble, R., Soustre, E. & Lauverjat, Y. (1993) Utilisation de nouveaux inserts ultrasoniques dans le surfaçage radiculaire: Étude en M.E.B.. Journal de Parodontologie 12, 41-46.
7. Badersten A, Nilveus R, Egelberg J. Effect of non surgical periodon- tal therapy. 2. Severely advanced periodontitis. J Clin Periodontol 1984 ; 11 : 63-76.
8. Quirynen M, Bollen CM, Vandekerckhove BN, Dekeyser C, Papaioannou W, Eyssen H. Full- vs. partial-mouth disinfection in the treatment of periodontal infections: short-term clinical and microbiological observations. J. Dent. Res. 1995 Aoû;74(8):1459- 1467.
9. Wennström JL, Tomasi C, Bertelle A, Dellasega E. Full-mouth ultra- sonic debridement versus quadrant scaling and root planing as an initial approach in the treatment of chronic periodontitis. J Clin Periodontol. 2005; 32: 851-859.
10. Kocher T, Rühling A, Momsen H, Plagman HC. Effectiveness of sub- gingival instrumentation with power-driven instrumentation in the hands of experienced and inexperienced operators. A study on manikins. J Clin Periodontol 1997; 24: 498-504.