Effectuer un contrôle de la douleur de manière régulière et constante en odontologie est un réel pré-requis qui dépend de plusieurs facteurs : le matériel, la technique, le patient (variation anatomique). Les professeurs Pierre Carpentier et Pierre Machtou, qui travaillent sur la question de l’anesthésie depuis longtemps, ont été invité par la société scientifique dentaire du net, ZEDENTAL.com, à faire le point sur les nouvelles techniques et matériels d’anesthésie lors d’une conférence interactive en direct, qui s’est déroulée le 12 décembre dernier. Modérée par le professeur Patrick Missika, elle a été suivie par plusieurs centaines d’internautes. La conférence est désormais accessible en différé sur www.ZEDENTAL.com
Le matériel
Même si les praticiens disposent tous d’un même matériel qui n’a pas beaucoup évolué, outre le matériel stérile jetable et le matériel d’injection contrôlé électroniquement, rien ne peut remplacer une bonne technique.
L’injection de volumes importants et de solutions plus concentrées ne font qu’augmenter les risques et n’amélioreront pas la qualité de l’anesthésie.
- L’Anesthésique de contact
C’est une étape importante. Cet anesthésique doit être placé avec une coton tige sur la région à anesthésier. - Trois types de solutions anesthésiques sont utilisés
Elles sont sans vasoconstricteur, celles avec des concentrations de vasoconstricteurs aux 100/1000èmes et aux 200/1 000èmes. - Le SOFICONCEPT
De Septodont, dispositif jetable, qui permet d’éviter les piqûres accidentelles. - L’ANAEJECT
Il permet de contrôler parfaitement le débit de la solution et de réaliser essentiellement des anesthésies palatines quasiment indolores, car le doigt n’est plus crispé sur la poignée de la seringue et l’injection se fait extrêmement lentement ; l’attention de l’opérateur est focalisée uniquement et strictement sur le point d’impact.
Les produits
Les anesthésiques
Tous les anesthésiques locaux sont des dérivés synthétiques de la cocaïne et sont composés en général de 3 trois parties : un noyau benzénique lipophile (la partie active de l’anesthésie) et une chaîne intermédiaire qui se termine par une fonction amide hydrophile avec deux radicaux de substitution.
Selon le type de liaison qui va rattacher le noyau benzénique à la chaîne intermédiaire, nous aurons les 2 deux grandes familles anesthésiques :
La première famille, à liaison ester, dont le chef de file est le premier anesthésique qui a été mis sur le marché en 1904, la procaïne. Aujourd’hui, les anesthésiques à liaison ester ne sont plus utilisés.
La deuxième famille, à liaison amide, la plus utilisée aujourd’hui, dont le chef de file est la lysocaïne.
Aujourd’hui, la solution anesthésique qui est la plus utilisée est l’articaïne, qui est en fait une lysocaïne modifiée avec un groupe thiophène sur le noyau benzénique. Il est plus efficace que la xylocaïne puisqu’il est déjà à 4 % au lieu de 2%.
Les vasoconstricteurs
Les vasoconstricteurs sont indispensables. Ils sont comparables aux neuromédiateurs du système. LE vasoconstricteur est l’adrénaline. La noradrénaline encore extrêmement utilisée est bien moins efficace et beaucoup plus toxique (cardio toxiques et hypertensives).
Concernant la concentration, celle aux 200 millièmes est la concentration idéale en soin classique. Le 100 millième peut être intéressant lorsque l’on a besoin d’avoir une hémostase en chirurgie.
Les vasoconstricteurs présentent plusieurs avantages : Ils vont réduire la toxicité de la solution anesthésique, la concentration va être maintenue localement. On aura un meilleur temps de contact avec la fibre nerveuse avec des quantités moindres d’anesthésiques, puisque les solutions restent sur place.
Si l’on a besoin d’hémostase, on aura une vasoconstriction qui permettra de travailler efficacement. Concernant l’environnement anatomique, pour une anesthésie réussie, la solution doit être déposée le plus près du tronc nerveux, car l’efficacité de l’anesthésie va dépendre de la concentration.
Pour les vasoconstricteurs, il existe des contre-indications absolues ainsi que des interactions médicamenteuses à éviter.
Concernant les interactions médicamenteuses, il n’y a pas de contre-indication avec l’adrénaline (bêta-bloquant, IMAO). On peut utiliser une concentration d’adrénaline au 200 millième, mais surtout pas de noradrénaline lorsque les patients sont sous antidépresseurs.
Pour les Contre-indications absolues : Le phéochromocytome est une contre-indication absolue. Les vasoconstricteurs sont évidemment contre-indiqués pour les patients qui ont été irradiés dans la région des maxillaires, pour ceux souffrant d’arythmie, de crise quotidienne d’angine de poitrine, et ceux ayant eu un infarctus au cours des six derniers mois.
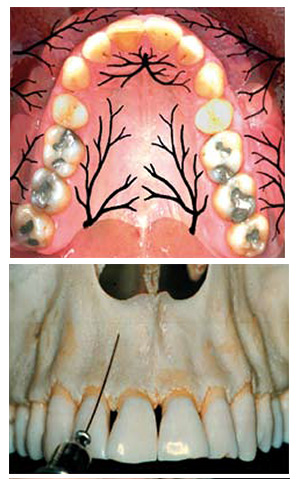
Le Maxillaire
L’anesthésie fonctionne bien aux maxillaires parce que la corticale externe et vestibulaire est mince, les fibres nerveuses sont réellement accessibles et de faible diamètre, les muscles qui s’insèrent sont peu épais, et les apex sont en position vestibulaire. Tout concourt à ce que tout marche, mais chacun d’entre nous a pu pourtant rencontrer des difficultés.
Les incisives centrales et latérales
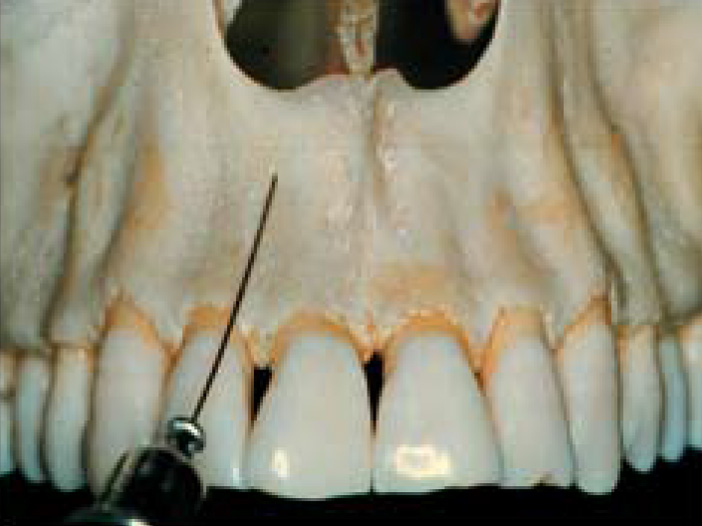
L’anesthésie de choix est l’anesthésie para apicale, qui se réalise très simplement dans le vestibule en longeant parallèlement l’axe de la corticale. Il n’est pas nécessaire de piquer obliquement pour déposer la solution : On arrive en regard des apex, en général distalement par rapport à la dent que l’on veut anesthésier, et on fait une aspiration qui est fréquemment négative dans cette région. On dépose alors la solution extrêmement lentement. Pour les incisives médianes, si l’on pique trop haut et trop médian, l’on va se retrouver sur l’épine nasale antérieure, avec un os compact qui empêchera la diffusion de l’anesthésie. Le patient qui aura mal va nous prévenir immédiatement. L’injection est dure sur le piston de la seringue, il faut alors retirer l’aiguille et piquer plus latéralement.
Les canines et les prémolaires
Nous aimons bien utiliser l’anesthésie dans la fosse canine car elle va bloquer les rameaux des branches alvéolaires moyens et antérieurs. On va piquer parallèlement à la corticale selon le grand axe de la première prémolaire. On pique donc bien plus haut que les apex, et on dépose la solution sans chercher à avoir le contact osseux pour anesthésier les branches alvéolaires. Pour ce faire, il faut une aiguille longue à tronculaire de 50 centièmes de diamètre, totalement indolore. Quand on utilise ces aiguilles, on pique dans des tissus qui sont lâches, ce qui ne pose aucun problème.
Mais si l’on pique trop haut dans la région canine, on sera encore dans une région d’os compact et la solution ne diffusera pas. Au niveau de la fosse canine, il faut piquer plus distalement au niveau de la première prémolaire, et non pas en regard de la canine.
L’anesthésie palatine
Il existe une technique récente qui permet de bloquer le secteur prémolaire, canine et incisive avec seulement une injection d’une demi-cartouche, mais en palatin. Cette technique de l’anesthésie palatine est très intéressante dans le cas de restauration esthétique, lorsque l’on a besoin d’avoir la ligne du sourire du patient et non pas ses lèvres endormies. Utiliser ce bloc va bloquer les branches antérieures et moyennes du nerf maxillaire supérieur. L’anesthésie est très simple à réaliser : On va se situer entre la première et la seconde pré-molaire exactement à mi-distance entre le collet et la suture palatine, et on injecte une demie-carpule, ce qui nous permet d’obtenir une anesthésie pulpaire de tout le secteur de la deuxième prémolaire jusqu’à l’incisive centrale, la muqueuse palatine et la muqueuse vestibulaire.
Une anesthésie qui mérite qu’on s’y intéresse, notamment pour les praticiens qui font des réparations esthétiques dans le secteur antérieur.
Les molaires
Pour les molaires, pour avoir des anesthésies profondes et longues, on privilégie toujours les blocs. Aux maxillaires, il existe :
- Une anesthésie dite tubérositaire, indolore et facile, où on anesthésie les branches alvéolaires postérieures du nerf maxillaire. La première chose à faire est de demander au patient de déporter sa mandibule un tout petit peu du côté vers lequel on va anesthésier, et de ne pas ouvrir la bouche très grand, de manière à pouvoir tracter le vestibule et avoir un accès extrêmement clair et fiable à cette région vestibulaire en regard de la deuxième molaire maxillaire.
L’aiguille est introduite au fond du vestibule en regard de la 17 à 45° par rapport au plan de la deuxième molaire en arrière. On va utiliser une aiguille de 20 mm à peu près, que l’on va insérer en laissant 3 ou 4 mm en dehors de la muqueuse. La plupart du temps la racine mésiale reçoit une innervation annexe du rameau alvéolaire moyen, qui n’est pas toujours constant, c’est pourquoi il est recommandé de faire un rappel en regard de la deuxième prémolaire.
On voit la branche externe de la sphère alvéolaire qui descend obliquement à 45° vers la première molaire, ce qui signifie qu’elle se trouve idéalement sur le trajet de l’aiguille. C’est pour cette raison qu’il ne faut pas longer la table osseuse à ce niveau, au risque d’embrocher cette artère et d’entraîner des liaisons vasculaires. - L’anesthésie du nerf maxillaire supérieur utilise la même technique que l’anesthésie tubérositaire. On utilise une aiguille de 36 mm, enfoncée plus loin, en laissant environ 3 à 4 mm d’aiguille en dehors du vestibule, toujours en longeant la corticale. Il ne faut jamais faire pénétrer l’aiguille jusqu’à la garde, parce que la jonction entre l’aiguille et l’embout en plastique est la zone la plus fragile, qui risque de se fracturer. On ne pourrait alors pas récupérer l’aiguille.
Enfin, il est impératif d’évaluer la hauteur du maxillaire chez le patient, car cette hauteur peut varier du simple au double : Vous pouvez avoir un maxillaire de 4 cm et un maxillaire de 8 cm. Si vous avez une profondeur de pénétration trop importante sur un maxillaire peu développé dans le sens vertical, vous risquez d’avoir une diffusion de la solution anesthésique vers la cavité orbitaire. Vous aurez à ce moment là une diplopie et un strabisme passager.
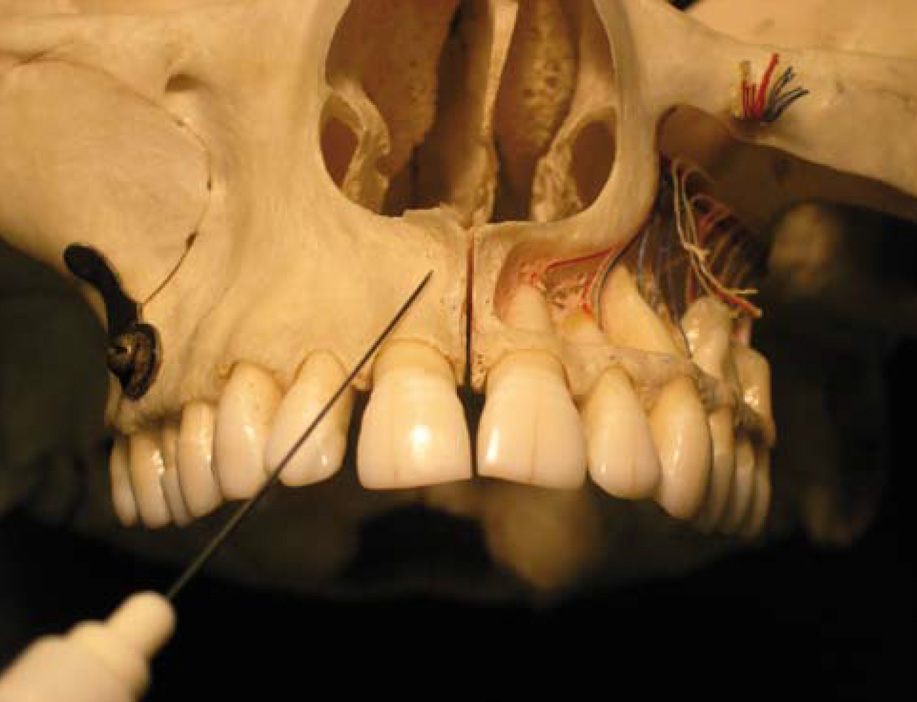
La Mandibule
Les incisives et les canines
Les échecs se rencontrent plus souvent à la mandibule qu’aux maxillaires, mais pas dans toutes les régions : En ce qui concerne le groupe incisivo-canin, on a assez peu de problème. Il y a une certaine similitude entre ce secteur antérieur de la mandibule et le maxillaire. La corticale est mince, il y a fréquemment des fenestrations et des déhiscences, et on va utiliser classiquement l’anesthésie locale para apicale. Une des erreurs classiques consiste à vouloir enfoncer trop profondément l’aiguille. Dans ce cas, les conditions anatomiques ne sont plus du tout les mêmes car l’on va se retrouver en rapport avec un os cortical relativement épais. Il faut bien déposer la solution en regard des apex, et ne pas oublier de tracter également la lèvre inférieure vers l’avant pour éviter une possible infiltration du muscle mentonnier.
En cas d’échec, si vous injectez en regard de la 42, il faut faire un complément du côté opposé, parce qu’il est montré que le nerf incisif croise la ligne médiane. Il faut savoir que la première attitude à adopter est de compléter du côté opposé. Si vous êtes toujours face à un échec, il faut alors faire un complément lingual, de part et d’autre du frein de la langue, pour venir bloquer le nerf du mylo-hyoïdien, et du ventre antérieur du digastrique, qui pénètre la région symphysaire.
Cette suppléance nerveuse existe dans 50 % des cas. Malgré cela, si vous êtes toujours face à un échec, il faut savoir que le nerf mentonnier, qui est principalement dédié aux tissus mous de la lèvre et du menton, donne également des rameaux osseux qui viennent s’anastomoser avec le plexus incisif, donc : anesthésie bilatérale des deux nerf mentonniers.
L’anesthesie pas a pas
- Demander aux patients de se rincer la bouche avec de la chlorhexidine, ce qui évitera de devoir faire une désinfection spécifique de la zone à anesthésier.
- Vérifier le fonctionnement de la seringue et, très important, sécher les tissus avec une compresse de gaz pour éliminer d’éventuels débris et avoir une vision absolument précise. Appliquer ensuite un anesthésique de contact et laisser agir pendant environ une minute. Toujours informer le patient de ce qu’on lui fait de manière à ce qu’il n’ait ni appréhension, ni douleur.
- Attention : Les anesthésiques de contact sont des produits très concentrés (jusqu’à 15%) et cela peut être extrêmement toxique si la diffusion du produit n’est pas contrôlée. On préfère pour cela le gel au spray. Au niveau du coton-tige, badigeonner et ne pas le laisser en contact, comme beaucoup le font : une diffusion dans la salive est probable et une toxicité systémique possible.
- Ensuite, très important, tracter réellement les tissus, les tirer comme une peau de tambour. Ainsi, lorsque l’on insère l’aiguille au niveau du vestibule, l’impact de l’aiguille ne sera pas ressenti par le patient. Dès que l’aiguille a traversé la muqueuse, injecter immédiatement quelques gouttes, et avancer très lentement vers la cible.
- Puis, étape incontournable, surtout lors de la réalisation d’un bloc, aspirer, de manière à ne pas effectuer une injection intra-vasculaire qui, en raison de la toxicité des molécules anesthésiques, peut créer une overdose.
- Injecter lentement 1 ml par minute. Une cartouche doit être injectée en deux minutes, elle comprend 1,8 ml de solution. Deux minutes est le temps nécessaire exact à l’injection de la solution.
Les prémolaires
En ce qui concerne les prémolaires, on va utiliser cet orifice naturel qu’est le foramen mentonnier pour faire pénétrer la solution et les problèmes seront principalement dans le secteur molaire.
Concernant l’anatomie : Le nerf mandibulaire, qui est le V3, troisième branche de division du trijumeau, et qui va donner différentes branches dont le nerf lingual, le nerf auriculo temporale et celui qui nous intéresse particulièrement : le nerf alvéolaire inférieur qui pénètre la mandibule. Ce nerf alvéolaire inférieur va bien sûr innerver toutes les dents mandibulaires. Il est formé de fines branches qui vont se détacher du tronc principal, ce nerf alvéolaire inférieur va se diviser en donnant une branche mentonnière et une branche incisive, qui s’individualisent plus ou moins rapidement.
Cela veut dire que la branche mentonnière peut pratiquement être individualisée dans certaines conformations, dès l’entrée du nerf alvéolaire inférieur dans la mandibule, autrement dit au foramen mandibulaire.
Les indications sont très limitées. L’indication principale est l’anesthésie de la 44. L’anesthésie de la 45, en fonction des techniques, n’est pas toujours obtenue, tout comme celle de la 43.
D’autre part, il est évident que l’inconvénient de cette anesthésie est bien sûr l’anesthésie des rameaux labiaux : Notamment chez les enfants, il y a un risque de morsure, au point qu’on est forcé de déposer un coton salivaire dans le vestibule pour éviter cet inconvénient.
Pour la technique : La position du foramen mentonnier est extrêmement variable. En première intention, contrairement à ce qui est dit dans les manuels, il se situe au niveau de la deuxième prémolaire. Ce n’est que de deuxième intention qu’on va le trouver entre les deux prémolaires, à savoir qu’il y a des localisations exotiques, comme par exemple la racine mésiale de la 6, voire la première prémolaire. Donc, la meilleure solution consiste à prendre une radiographie rétro alvéolaire.
Pour commencer, afin d’éviter les lésions vasculaires et les douleurs, il est recommandé de ne pas pénétrer dans l’orifice. Dans ce cas, on va déposer la solution anesthésique à proximité de l’orifice et on va masser les tissus pour que la solution pénètre à l’intérieur de l’os alvéolaire. Si on injecte de l’avant vers l’arrière, on n’a quasiment aucune chance de pénétrer.
Pour la 44, si l’on rentre ou pas dans le foramen, les résultats seront à peu près équivalents ; par contre, lorsque l’on cherche une anesthésie de la 45, voire de la 43, on est plus efficace en rentrant dans le foramen. Par conséquent, il faut savoir que l’on va « payer » l’efficacité de l’anesthésie, en prenant un risque de lésion vasculaire. Et dans cette région, lorsqu’il y a un hématome qui s’installe, il est fort disgracieux pour le patient, et dure pratiquement une semaine. En première intention, je conseille donc de déposer la solution à proximité (une carpule, une demie-carpule) et de masser.
Les molaires
On va être en présence d’un étui cortical relativement épais, surtout vestibulairement, ce qui veut dire que l’injection vestibulaire sera peu efficace pour les soins dentaires. Dans ce contexte, l’on est amené classiquement à faire une anesthésie à distance, bloquer le nerf alvéolaire inférieur avant qu’il ne pénètre dans la mandibule, dans la fosse ptérigomaxillaire, que l’on appelle maintenant la fosse infra-temporale.
Conseils pratiques
- Il ne faut pas utiliser les systèmes de préchauffage. Si les cartouches sont maintenues à température ambiante, le système de préchauffage n’est pas nécessaire. Cela évitera d’autre part les brûlures.
- Par ailleurs, il ne faut pas immerger les carpules dans de l’alcool, pratique répandue chez les praticiens, mais utiliser une compresse imbibée d’alcool et essuyer la partie en silicone de la carpule.
- Il est inutile de faire des anesthésies sous-périostée puisque les anesthésies vont diffuser très facilement au travers du périoste. Rappelons encore une fois que ces anesthésies sont trop douloureuses pour le patient.
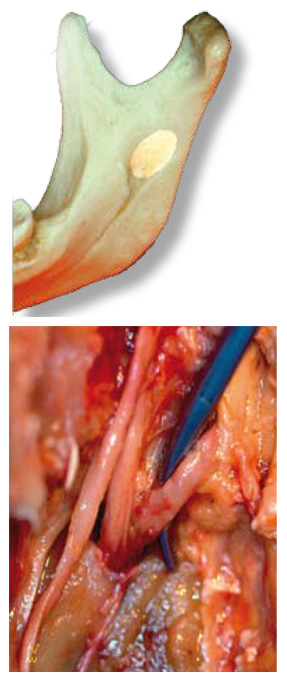
La technique anatomique : Dans cette technique classique au foramen mandibulaire, on va chercher à déposer la solution dans la dépression qui est située juste au-dessus et en arrière du foramen mandibulaire, à l’entrée du canal mandibulaire.
On la repère par des éléments osseux, la solution la plus simple et aussi la plus fiable. Dans ce secteur, l’élément qui pose problème est le ligament sphéno-mandibulaire. Sans faire un cours d’anatomie, je voudrais simplement rappeler, d’une part, que ce ligament est constant et qu’il s’insère sur le sphénoïde au niveau de la base du crâne. A ce niveau, il est relativement grêle, par contre, vous voyez son importance quand il vient s’insérer sur la mandibule. On voit la largeur de ce ligament qui s’insère sur la lingula, c’est-à-dire sur l’épine de Spix. Il faut bien comprendre que l’on va déposer cette solution entre deux plans : un plan osseux latéral, qui est la face interne de la branche mandibulaire, et un plan ligamentaire médial, qui est le ligament sphéno-mandibulaire.
Un des problèmes à la mandibule est que l’on a affaire à un os mobile par rapport à la base du crâne. Cette mobilité est extrêmement importante sur la diffusion de la solution anesthésique. Ceci amène une remarque : lorsque vous faites une anesthésie au foramen mandibulaire, cette injection doit être impérativement lente, car si vous avez fait une anesthésie en trente secondes, que le patient avale sa salive ou se rince la bouche, la solution anesthésique n’est plus à l’endroit où vous l’avez déposée.
Les éléments importants, en terme de repères, sont les éléments musculaires : le tendon profond du temporal, qui s’insère sur la crête temporale, et le tendon superficiel, qui s’insère sur le bord antérieur de la branche mandibulaire. L’anesthésie régionale du nerf alvéolaire inférieur nécessite de déposer la solution dans un entonnoir anatomique, situé entre la face médiale de la branche montante de la mandibule et le ligament sphénomandibulaire, qui s’insère entre la lingula et l’antilingula sur la berge bordant le foramen mandibulaire.
Il est donc nécessaire que l’aiguille passe au minimum 5 mm au dessus de l’épine de Spix, pour que l’angle entre ces deux plans s’ouvre suffisamment.
Pour atteindre cet objectif, les repères osseux sont les plus fiables, et toujours utilisables contrairement aux références dentaires.
Le bord antérieur présente une concavité dont la partie la plus profonde permet de situer la position de l’aiguille dans le sens vertical, son relief est aisément identifiable à la palpation intra-orale. La crête temporale, située en arrière et en dedans du bord antérieur, constitue le deuxième repère car elle est située à 12 mm de la lingula, quelle que soit la largeur de la branche mandibulaire. Une première correction porte cette distance à 20 mm, pour atteindre l’échancrure mandibulaire. Une seconde intègre l’épaisseur des tissus mous et établit la profondeur maximale de pénétration de l’aiguille à 25 mm.
La palpation du bord antérieur s’effectue à travers le buccinateur, à l’aide du pouce ou de l’index pour identifier la partie la plus concave et immobiliser le doigt à ce niveau.
À partir de ce repère, une palpation transversale est effectuée pour repérer le relief de la crête temporale sur laquelle s’insère le tendon profond du muscle temporal. Les tissus sont plaqués latéralement contre la face médiale de la branche mandibulaire pour situer le point de pénétration de l’aiguille immédiatement en arrière de la crête temporale.
ZEDENTAL.COM propose aux praticiens une formation éthique rigoureuse, sécurisée qui vient à lui : se former en restant confortablement chez soi, avoir accès immédiat à un large catalogue de formations multimédias assurées par les scientifiques les plus prestigieux, participer à des conférences en direct sur Internet et poser des questions au conférencier…
Plus de 17 conférences (Jean-Marie Rignon-Bret, Jean-Pierre Ouhayoun, Serge Armand, Joël Itic, Frédéric Chiche, Pierre Machtou…) et 190 sujets dans l’espace e-Formation sont actuellement disponibles.





Un commentaire
Je vous présente mes sincères salutations depuis la R.D.Congo.Je voulais avoir les explications claires avec des croquis de la technique de l’anesthésie des molaires inférieures.
Merci!!!!