Rédacteur en chef invité de notre numéro consacré à l’anesthésie, le Docteur Alain Villette fait le point sur cette discipline, ses fondamentaux et son avenir. Une lecture indispensable.
Où en sommes-nous en anesthésie ?
Tous les manuels d’anesthésie, quel que soit le pays concerné, suivent le même plan (1,3,4,5, 6,7) : d’abord une étude anatomique, puis l’anesthésie maxillaire, enfin l’anesthésie mandibulaire.
La lecture comparée de ces différents manuels n’apporte rien de vraiment novateur et l’on se pose alors la question : l’anesthésie dentaire restera-t-elle une suite de recettes à appliquer ? Sera-t-il toujours nécessaire d’additionner plusieurs recettes pour venir à bout d’une dent en pulpite (3, p. 117) ? Est-ce que l’anesthésie sera toujours aussi peu prédictible ?
Si l’on dissèque un petit peu plus les différents plans des différents chapitres de ces différents livres…on arrive à définir une technique anesthésique à travers tous les éléments suivants : elle est soit mandibulaire, soit maxillaire. Elle dépend de l’acte envisagé (chirurgie buccale ou soin dentaire), de la position de la dent sur l’arcade, de la durée de l’acte, de sa réalisation en urgence ou pas, du patient (adulte ou enfant) et l’ensemble se doit d’être replacé dans le cadre d’une pathologie générale présente ou non ou d’états physiologiques pouvant porter à conséquence.
Cette approche donne une suite de recettes quasiment infinie où l’étudiant a beaucoup de mal à se retrouver, où le praticien expérimenté, confronté à un échec, cherche toujours la bonne formule. En effet, dans l’ensemble de ces manuels, les recettes de substitution sont la règle lorsque l’on évoque la possibilité d’un échec.
Les questions qui viennent à l’esprit après ce constat sont : existe-t-il vraiment autant de recettes ? Si je veux réussir mes anesthésies, devrais-je les connaître toutes par coeur ?
N’existe-t-il pas une base commune à toutes ces techniques ?
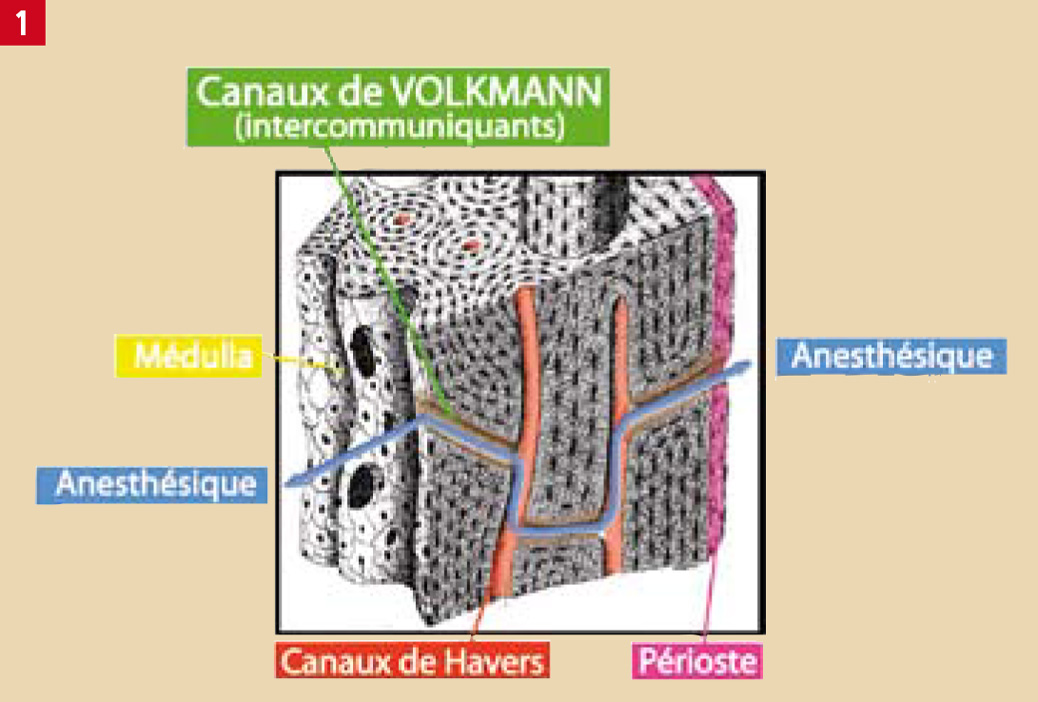
Fig. 1 : Les canaux de Volkmann permettent au liquide anesthésique de passer du périoste vers la médulla et inversement.
Nouveau regard sur les anesthésies dentaires
On peut, sans risque de se tromper, séparer les anesthésies dentaires en deux familles :
– selon qu’il s’agisse d’anesthésier un tronc nerveux, qui est la cible visée (nerf alvéolaire, mentonnier, sous-orbitaire, lingual, buccal, nasopalatin, palatin antérieur). L’anesthésie réussie de ce tronc nerveux permet de travailler sur les dents et les tissus innervés par ce tronc. Nous réalisons dans ce cas une tronculaire ;
– selon qu’il s’agisse d’anesthésier – directement et uniquement – une ou plusieurs dents, celle-ci étant fixée dans l’os, qui est son support. Pour atteindre sa cible (l’apex de la dent), l’anesthésique, doit transiter par l’os environnant et l’anesthésier. Nous réalisons alors une anesthésie de l’os dans lequel se trouve la dent, donc une anesthésie intra-osseuse.
L’ensemble des anesthésies dentaires est par conséquent composé fondamentalement de deux familles : les anesthésies tronculaires et les anesthésies intra-osseuses.
Nous savons comment fonctionnent les anesthésies tronculaires et quelles sont les raisons de leurs échecs potentiels (voir l’article du Pr Aps, L’anesthésie locale de la mandibule et ses problèmes spécifiques en p.16-18 de ce numéro). Par contre, quel est le mode de fonctionnement de l’anesthésie intra-osseuse, quels sont les paramètres intervenants dans ses performances ? Aucun manuel d’anesthésie n’aborde cette question.
Les canaux de Volkmann
Si l’on étudie le mode de fonctionnement d’une anesthésie para-apicale, on se rend compte que l’anesthésique placé dans les tissus mous à proximité de la corticale et des apex de la dent concernée, doit traverser la corticale pour anesthésier la dent.
Cette traversée de la corticale est réalisée grâce aux canaux de Volkmann appelés aussi canaux intercommunicants.
Ces canaux relient les canaux de Havers et font communiquer le périoste et la médulla (diploé), et inversement (Fig. 1).
L’anesthésique, au lieu d’être placé dans les tissus mous, est placé à l’intérieur de la médulla, tel que décrit par Nogué en 1906 (2). Dans cette configuration, l’anesthésique est placé directement dans l’os spongieux entourant les dents. Nous venons de réaliser une anesthésie diploïque. L’anesthésique n’a pas traversé une corticale (anesthésie para apicale, anesthésie palatine), n’a pas transité par le ligament (anesthésie intraligamentaire) ou le sommet du septum (anesthésie intraseptale) (Fig. 2).
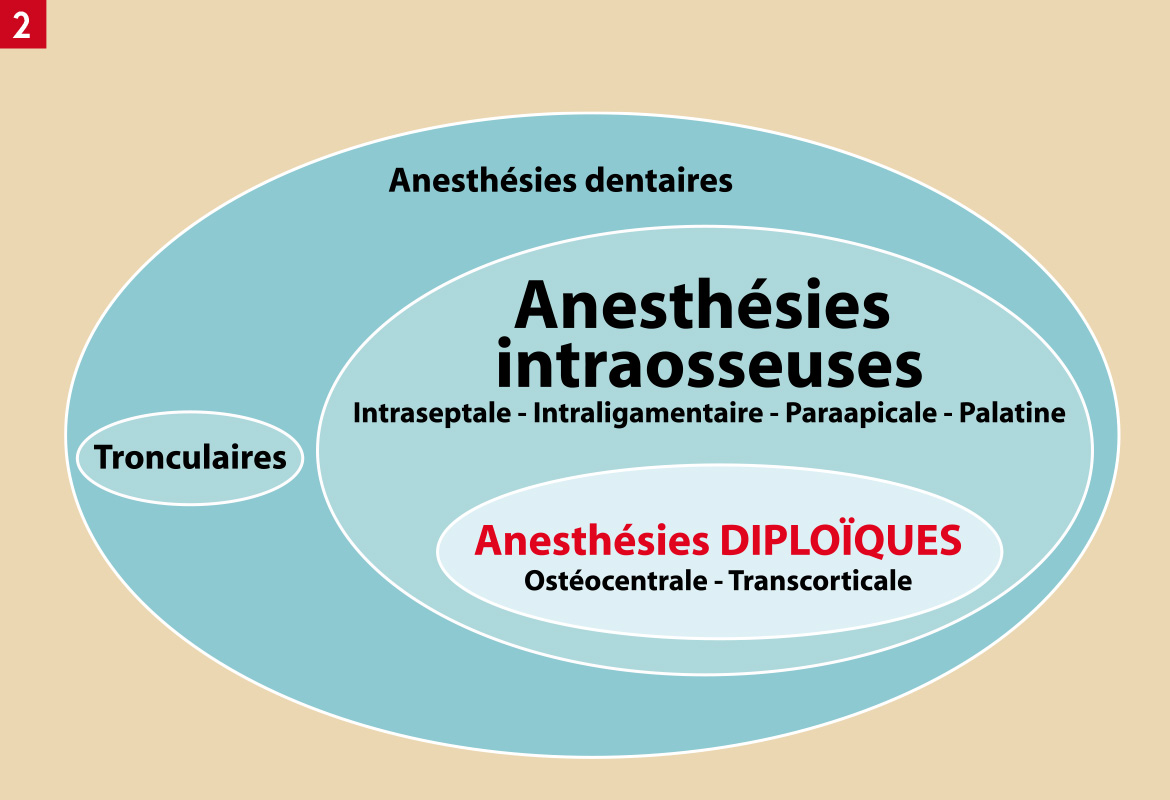
Fig. 2 : Diagramme de toutes les techniques anesthésiques
Le gradient de dilution
Si un tissu est anesthésié, quelle que soit la technique utilisée, c’est que l’on a placé en son sein un minimum de principe actif anesthésiant. La concentration en principe anesthésiant est maximale dans la cartouche d’anesthésique. Au sortir de l’aiguille, le principe actif anesthésiant va commencer à se diluer dans les liquides biologiques (cellulaires, extracellulaires, vasculaires) baignant le tissu dans lequel le produit est injecté. C’est ce qui s’appelle le gradient de dilution.
Sur le plan biologique, la définition du gradient de dilution est la suivante : « Variation, progressivement décroissante à partir d’un point maximal, de la concentration d’une substance dans un biotope, une cellule ou un organisme. » (Larousse).
La concentration varie en fonction de l’inverse de la distance séparant le point d’injection du point cible qui, en l’occurrence, sont des apex ou l’épine de Spix.
Comme l’injection se fait dans un volume, la concentration varie en fonction de l’inverse du cube de la distance séparant le point d’injection du point cible.
Cette décroissance de concentration se fait de façon exponentielle (Fig. 3).
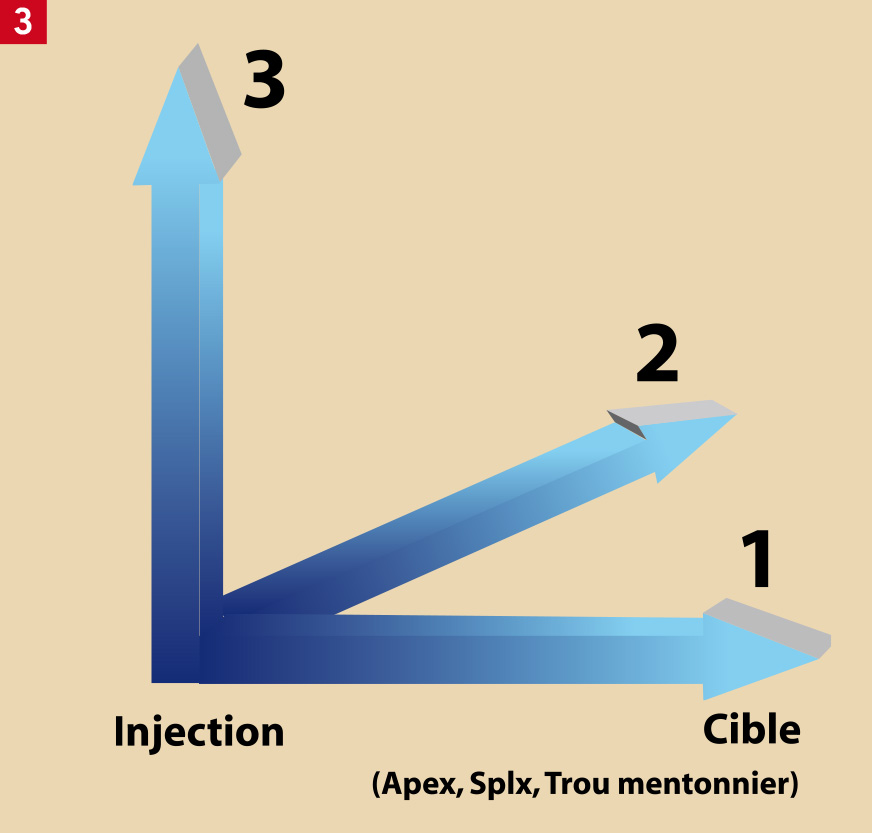
Fig. 3 : Schématisation d’un gradient de dilution en 3 dimensions
Ce paramètre est le seul à varier aussi rapidement.
Ceci souligne l’extrême importance de la proximité du point d’injection par rapport à la cible à anesthésier.
Cet éloignement est connu en ce qui concerne les tronculaires, et il est tout aussi valable pour les anesthésies intra-osseuses.
Quels sont les autres facteurs agissant sur le gradient de dilution – que l’on pourrait aussi, à l’inverse, appeler « gradient de concentration » – lorsque l’on veut augmenter la puissance d’une anesthésie ?
– la quantité de produit injecté : plus la quantité injectée est importante plus le rapport de dilution est faible. Plus la concentration en principe actif est augmentée, plus l’anesthésie est puissante.
– la masse liquidienne du tissu concerné : c’est la quantité de liquide contenu dans le tissu. Cette donnée est une caractéristique biologique du tissu infiltré.
Elle concerne les liquides cellulaires, extracellulaires et vasculaires dans lesquels le principe anesthésiant se dilue au fur et à mesure de sa diffusion. Une masse liquidienne faible (ligament, fibro muqueuse) dilue peu la concentration en principe actif. Donc la puissance et la durée de l’anesthésie sont renforcées par rapport à un tissu plus irrigué.
– le vasoconstricteur contenu dans le produit injecté : le vasoconstricteur agit sur le flux sanguin en le diminuant. Plus le flux sanguin est faible, plus le produit est concentré et met de temps à être métabolisé.
Le vasoconstricteur augmente la concentration en principe anesthésiant. Il renforce donc la puissance de l’anesthésie et augmente sa durée. Tout ceci était déjà parfaitement connu et décrit il y a un siècle (2).
L’ensemble de tous ces éléments peut être rassemblé dans la formule suivante (Fig. 4)
Cpa = (Vc/Ml) x nC x 1/(Dic)3
Cpa : Concentration en principe actif. Donne la « puissance de l’anesthésie »
Vc : Concentration en vasoconstricteur
Ml : «Masse liquidienne » du tissu concerné
nC : Quantité injectée (nombre ou partie de cartouche)
Dic : Distance entre le point d’injection et la cible
Nous rappelons que le paramètre « distance » varie très rapidement (de façon exponentielle). C’est donc lui qu’il faut optimiser pour obtenir une anesthésie performante. Un millimètre de variation au niveau du point d’injection a une extrême importance, les deux autres paramètres -vasoconstricteur et quantité ne faisant que renforcer l’anesthésie.
Les éléments que nous venons de voir agissent sur la biochimie de l’anesthésie. Et à travers cette formule, on comprend comment un produit (l’anesthésique), non biologique, de pH variant entre 3,5 et 5,5, placé dans un tissu peu irrigué, avec un vasoconstricteur trop concentré (pour la masse liquidienne du tissu concerné) peut générer une nécrose, ou une analgésie définitive du nerf alvéolaire. On sait donc, maintenant, comment éviter ces incidents.
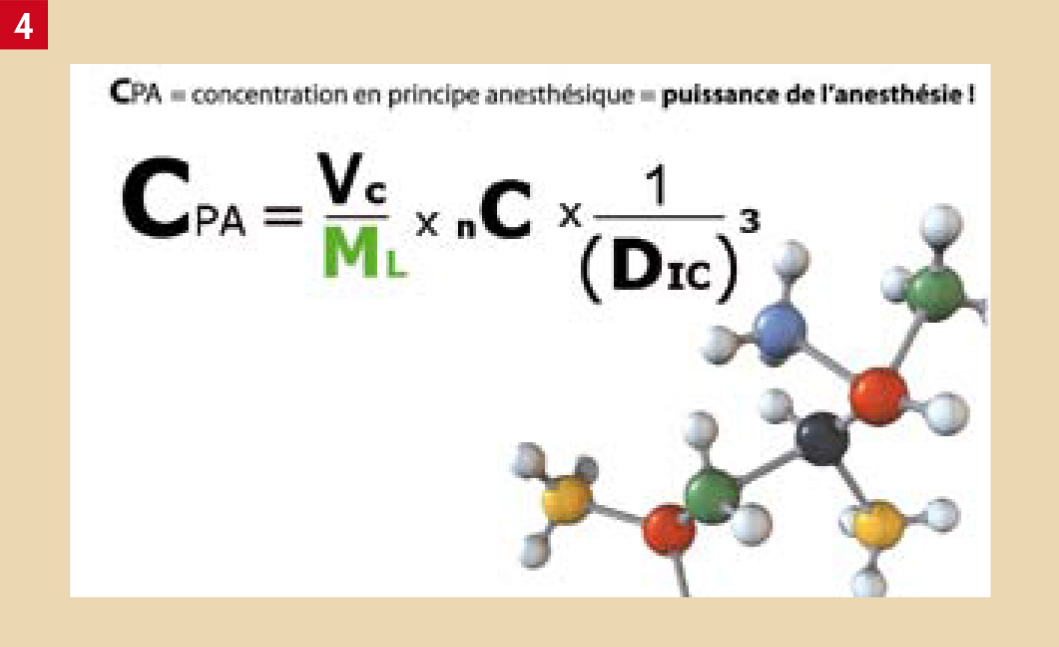
Fig. 4 : Le succès ou l’échec de toutes nos anesthésies sont régis par cette formule mathématique
Gestion de la puissance d’une anesthésie
Quand a-t-on besoin d’une anesthésie puissante ? Nous avons besoin d’une anesthésie puissante lorsque les conditions tissulaires perturbent la pharmacodynamie de l’anesthésie, autrement dit, là où une anesthésie dite normale
– une cartouche avec vasoconstricteur à 1/200 000e injectée en para apical avec complément lingual ou palatin
– ne fonctionne pas. On rencontre systématiquement ces conditions en présence de tissu inflammatoire (pathologie pulpo-parodontale) dans lequel le pH du tissu est abaissé. Dans ce cas, il faut concentrer au maximum le produit actif au plus près de la cible. On agira donc :
– d’abord sur la distance entre la cible et le point d’injection.
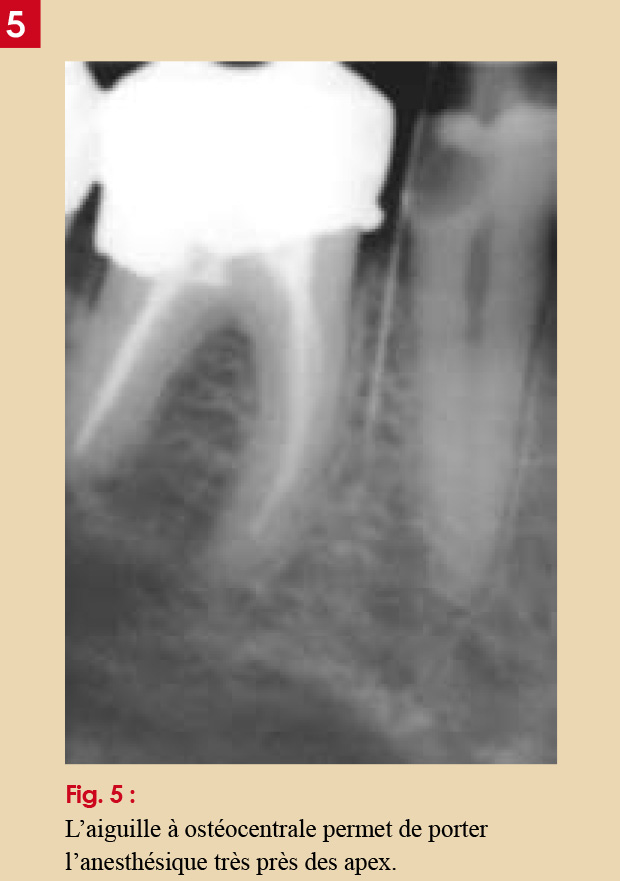
C’est pourquoi on préférera l’anesthésie ostéocentrale qui permet de placer l’anesthésique à environ 3 à 6mm des apex (Fig. 5) ;
– ensuite sur la concentration du vasoconstricteur que l’on augmentera jusqu’à 1/80 000 ;
– enfin sur la quantité que l’on augmentera jusqu’à une cartouche (Fig. 5).
À l’inverse, en tissus sains, lorsque l’on a besoin d’une puissance moindre, on diminuera les quantités (jusqu’à un quart de cartouche) et le vasoconstricteur sera ramené à un 1/100 000 ou 1/200 000.
Discussion
Les canaux de Volkmann et le gradient de dilution ne sont cités dans aucun manuel d’anesthésie. Par là même, le fonctionnement d’une anesthésie n’est pas évoqué. Si ces éléments nouveaux, qui permettent de comprendre le fonctionnement de toutes les anesthésies, sont bien intégrés, l’étudiant ne devrait plus être démuni devant une difficulté anesthésique et sera capable, au moins, de construire une stratégie efficace. Le praticien confirmé devrait être capable de réaliser la technique la mieux adaptée et ne multipliera pas les recettes qui, en général, ne mènent à rien sauf à augmenter la souffrance du patient et son appréhension pour les séances futures.
Conclusion
Oui, il y a bien des fondamentaux en anesthésie ! Leur connaissance, qui est indispensable comme pour tous les fondamentaux, fait de l’anesthésie un acte réfléchi.
Il est prédictible quant à sa puissance (efficacité), sa durée, son étendue. L’utilisation appropriée des différentes techniques et des différentes solutions anesthésiques, doit permettre de supprimer systématiquement les effets secondaires indésirables (morsures, nécroses). L’avènement de l’anesthésie ostéocentrale, qui est fondamentalement la plus puissante, doit signer l’élimination de l’anesthésie intrapulpaire de l’arsenal anesthésique.
Bibliographie
1. Evers H., Haegerstam G. Manuel d’anesthésie locale dentaire (traduit par Myriam Cathelin), MEDSI, six 1982
2. Gaillard et Nogué. Traité de stomatologie. –Anesthésie –. J.-B. Baillière et Fils, Paris, 1912
3. Gaudy J. F., Arreto C. D. Manuel d’analgésie en odontostomatologie. Masson, Paris, 2005.
4. Malamed S.F. Handbook of local anesthesia. 5e éd., Mosby, Saint-Louis, 2005
5. Meecham J.G. Pratical Dental local anesthesia. Quintessence publishing Co. Ltd., Londres
6. Peñarrocha Diago M., Martinez Gonzalez J.M., Sanchis Bielsa J.M. Anestesia local en odontologia. Promolibro, Valencia ,1999
7. Salagaray Lafargue F., Salagaray Lamberti V. M. La anestesia en odontostomatologia. Hoeschst Iberica, 1982