Introduction
Les résorptions cervicales externes sont la plupart du temps de découverte fortuite car elles sont asymptomatiques.
On les retrouve le plus souvent au maxillaire, sur les incisives centrales.
Les causes les plus probablement liées sont les traitements orthodontiques, les traumatismes ou parafonctions et l’hygiène insuffisante. Il existe une composante génétique peu claire. Il y a toujours une porte d’entrée desmodontale dans le sulcus pour les résorptions cervicales invasives. On voit très bien la pulpe entourée d’un petit liseré blanchâtre. La résorption cervicale invasive n’attaque que la dentine (tissu dur) et non pas la prédentine non minéralisée. Elle « ronge » la dentine tout autour de la pulpe, en directions coronaire, apicale et circulaire. La résorption externe est d’ordre inflammatoire et « ronge » la dentine dans une seule direction qui n’est jamais circulaire.
Images 1, 2 : photos prises lors de la première consultation. On voit nettement la lésion gingivale au niveau du collet de la 11.
Cas clinique 1 Docteur Thomas ROJAT
Présentation du cas
Madame N, 54 ans est adressée au cabinet pour la prise en charge d’une résorption externe au niveau de sa 11. Elle a consulté auparavant son praticien pour un « bouton » sur la gencive.
L’examen clinique montre une dent mobilité 1, un sondage parodontal à 4mm en mésial et vestibulaire, 2 mm en palatin et distal. Les tests de percussion sont négatifs, les tests de vitalité sont positifs.
La radio rétro-alvéolaire montre clairement la résorption externe. On note la persistance de l’image canalaire caractéristique. Dans les cas de résorption interne, le canal disparait au profit de la lésion (images 1, 2, 3, 4).
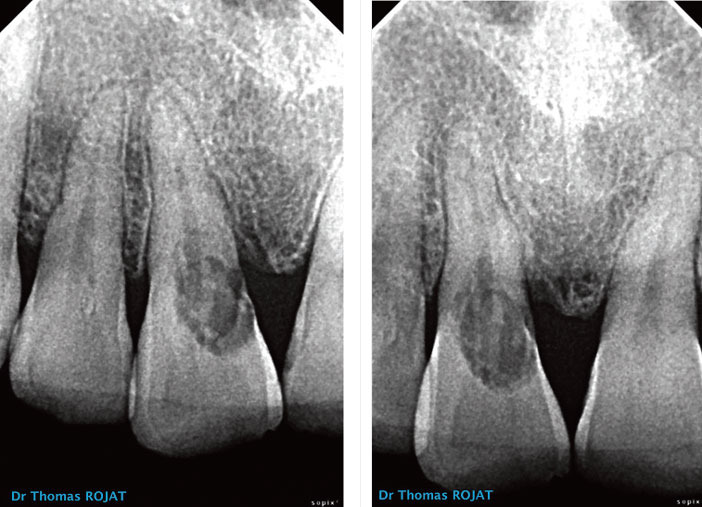
Images 3, 4 : radios rétro-alvéolaires initiales. La lésion semble envahir la totalité de la zone cervicale de la dent, on distingue la persistance de l’image du canal qui ne semble pas atteint.
Un examen complémentaire cone-beam est réalisé pour déterminer avec précision l’étendue de la lésion (images 5, 6).
On voit, sur la coupe axiale, qu’il reste environ 2 tiers du volume dentinaire là où la résorption est la plus importante. On voit également la persistance du canal radiculaire épargné par la lésion.
Notre patiente étant très motivée pour conserver sa dent, la décision est prise, après lui avoir expliqué les risques de fracture consécutifs au traitement, de soigner cette dent en une séance longue décomposée en 2 temps opératoires : le débridement chirurgical puis le traitement endodontique.
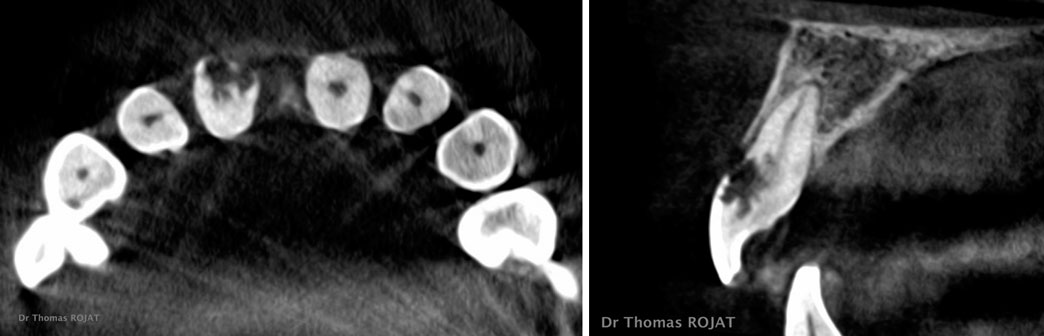
Images 5, 6: coupes extraites de l’examen tomodensitométrique à faisceau conique. La persistance du canal est confirmée. Il reste, en palatin, une quantité de dent saine qui permet d’envisager sa conservation.
Le débridement chirurgical
Après une anesthésie para-apicale et palatine (articaïne adrénalinée 1/100000) on réalise un lambeau de pleine épaisseur, sans décharge, de la dent 13 à la dent 22. Ceci permet d’avoir un accès direct à la totalité de la lésion (image 7).
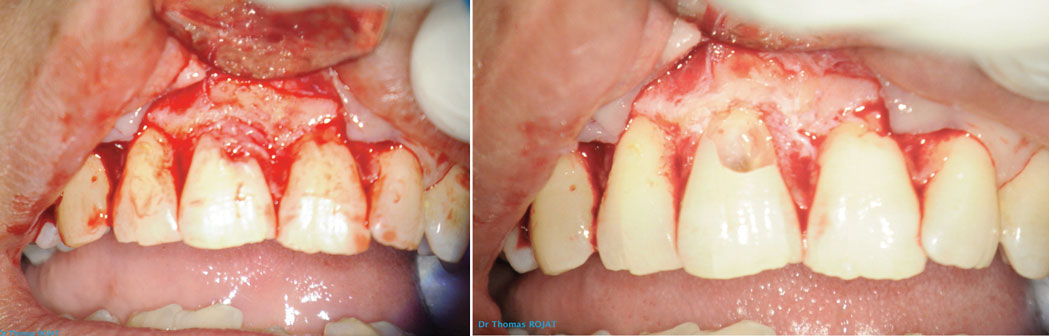
Image 7 : décollement du lambeau de pleine épaisseur, on découvre que la lésion est comblée par un tissu inflammatoire. Image 8 : visualisation du défaut dentaire après élimination des tissus mous inflammatoires.
On réalise ensuite le curetage des tissus mous à l’aide d’une petite curette chirurgicale (image 8).
Puis un curetage de la dentine lésée est effectué avec une fraise boule carbure de tungstène de gros diamètre montée sur un contre angle bague bleue. L’effraction pulpaire est inévitable. On réalise alors immédiatement une cavité d’accès palatine qui nous permettra de placer une pointe de gutta qui protègera l’accès au canal pour le traitement endodontique qui va suivre (images 9, 10).
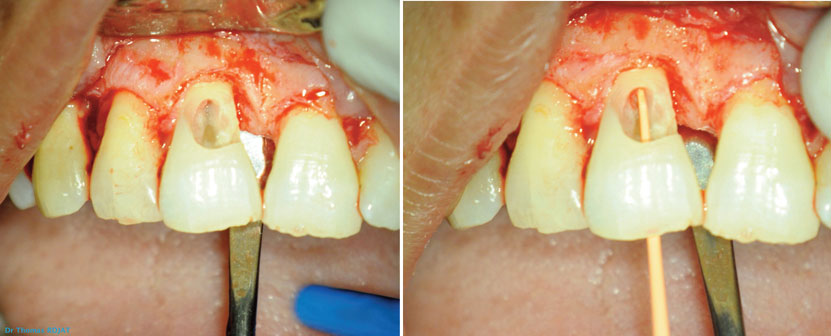
Image 9 : visualisation de la lésion après le curetage dentinaire. Image 10 : mise en place d’un cône de gutta après la réalisation de la cavité d’accès palatine afin de conserver l’accès à la racine lors de l’obturation.
On réalise ensuite l’obturation de la cavité avec un ciment verre ionomère modifié par adjonction de résine (Fuji Equia Forte, GC).
Ce dernier est poli avec une meulette caoutchouc après sa prise.
Enfin, on suture le lambeau par des points simples réalisés avec du fil 5/0 non résorbable. Il s’agit là de la dernière étape de la phase chirurgicale du traitement (images 11, 12, 13).
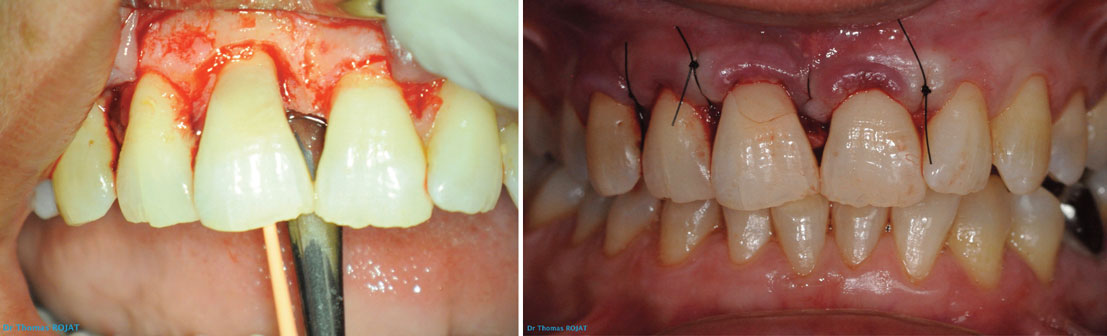
Image 11 : mise en place du CVIMAR puis polissage. Image 12 : sutures fil non résorbable.
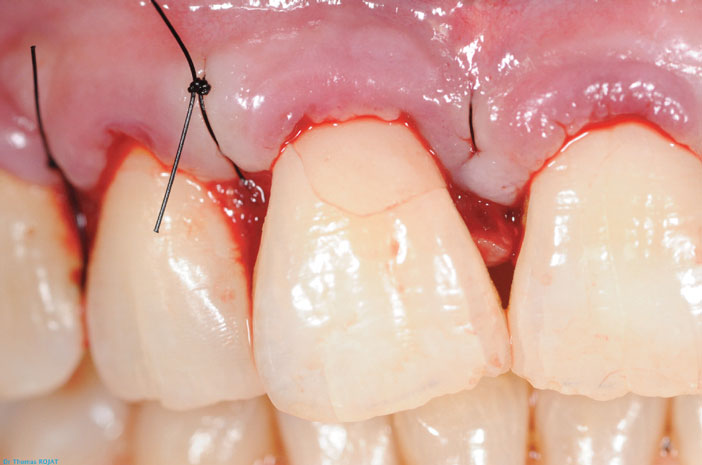
Image 13 : fin de la phase chirurgicale du traitement.
Le traitement endodontique
La seconde partie de la séance est consacrée au traitement endodontique.
La réalisation de ce dernier n’est pas systématique. Il n’est réalisé qu’en cas de nécrose pulpaire ou comme ici en cas d’effraction pulpaire lors de la phase chirurgicale. Si la résorption est de petite taille, le seul débridement chirurgical suffit à son traitement.
La biopulpectomie est réalisée de manière conventionnelle après mise en place du champ opératoire, cathétérisme manuel avec des limes 10 puis 15. Préparation mécanisée en réciprocité avec le système WaveOne Gold 25 (Dentsply Sirona), irrigation hypochlorite 3,5% et EDTA puis obturation par thermocompactage.
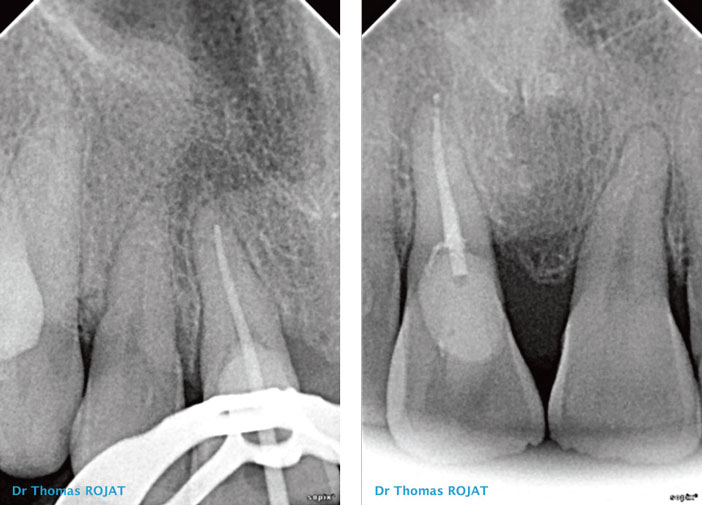
Image 14 : radio maître cône en place. Image 15 : radio post-opératoire.
La cavité d’accès palatine est obturée avant la dépose du champ opératoire avec un CVIMAR (Fuji Equia Forte) (images 14, 15).
Le traitement est terminé. La séance a duré 1H30 au total. On prescrit alors simplement du paracétamol, un bain de bouche antiseptique et une brosse à dent chirurgicale (7/100ème) en post-opératoire. La patiente est revue à 5 jours pour déposer les sutures. Elle ne présente plus aucune douleur.
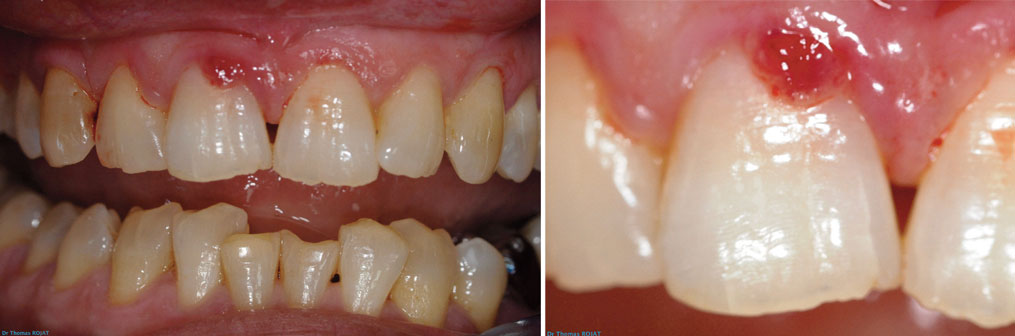
Un rendez-vous de contrôle est effectué à 6 mois. La dent est toujours asymptomatique. La gencive est saine, le CVI est invisible. La patiente nous dit avoir appris à ne pas forcer avec cette dent. Nous la suivrons dorénavant tous les 6 mois (images 16, 17).
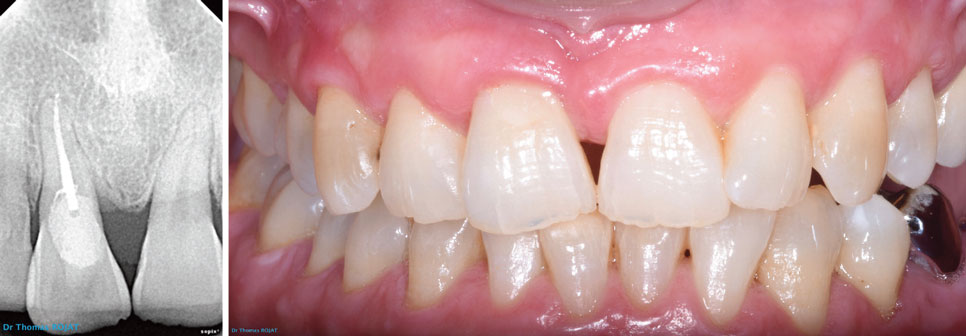
Image 16 : radio de contrôle à 6 mois. A noter la persistance du petit défaut osseux en mésial. Le sondage parodontal est à 3mm à cet endroit. Image 17 : contrôle à 6 mois. L’esthétique est satisfaisante, la gencive a un aspect normal.
Discussion
Il n’existe pas, dans la littérature, d’article à haut niveau de preuve indiquant le meilleur protocole de traitement pour ces situations cliniques. De nombreux case-reports ont par contre été publiés ces dernières années. Les soins proposés sont toujours les mêmes, les différences résident sur les matériaux d’obturation choisis par les équipes. Certaines utilisent le MTA, d’autres la Biodentine®, d’autres encore les CVIMAR comme dans notre cas.
Notre choix pour ce matériau a été guidé par la situation clinique.
En effet, il nous fallait un matériau simple à mettre en place, avec un temps de prise réduit pour pouvoir assurer la non contamination du champ opératoire par le sang et la salive pendant la prise. Il fallait que ce matériau garantisse un rendu esthétique acceptable étant donné l’emplacement sur et sous gingival de la lésion. Enfin, il fallait que ce matériau soit le plus compatible possible avec la physiologie parodontale.
Il est évident que cette lésion a beaucoup fragilisé la dent. Notre patiente est condamnée à y faire attention. En cas de fracture complète, il sera toujours envisageable de la remplacer par une reconstitution implanto-portée.
Cas clinique 2 Docteur Serge BAL
Présentation du cas
En 2004, Madame B, 38 ans est adressée par son praticien traitant pour un problème de résorption de son incisive centrale maxillaire droite (11). Le motif de sa consultation est « une gêne, une accroche, quand elle passe son ongle sur le collet de sa dent ».
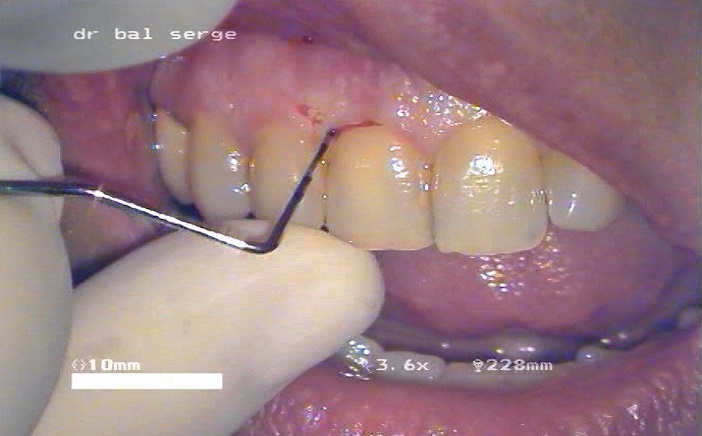
Image 18 : sondage parodontal vestibulaire montrant une petite perte d’attach
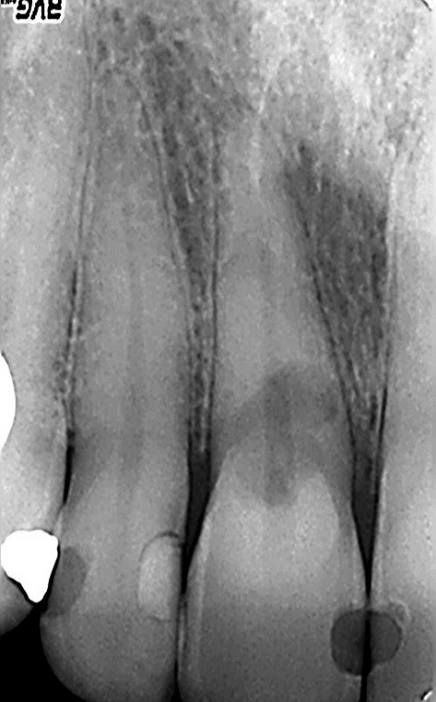
Image 19 : radio initiale : Petite LOE apicale, image de résorption au collet, persistance visuelle des parois canalaires, il s’agit bien d’une résorption externe.
A l’examen clinique, la palpation vestibulaire est à peine sensible, la palpation palatine négative, le test de percussion axiale est légèrement positif, le test de percussion latérale est négatif. Le test de vitalité au froid est négatif. La mobilité est normale, le sondage parodontal montre une petite perte d’attache régulière de 3 à 4 millimètres sur une partie de la face vestibulaire exclusivement (image 18).
La radio rétroalvéolaire montre une petite image apicale, un canal fortement rétracté dans sa partie coronaire et une image de résorption centrée sur le canal. On conserve la projection des parois canalaires sur cette image, il s’agit donc d’une résorption externe de type inflammatoire (image 19).
A l’époque, il n’y a pas d’examen cone beam possible. Un examen scanner est possible, mais il semble démesuré par rapport à la pathologie : principe ALARA, déjà en vigueur en 2004 ! Le plan de traitement sera dans un premier temps endodontique et dans une seconde période nous interviendrons par voie microchirurgicale.
Le traitement endodontique
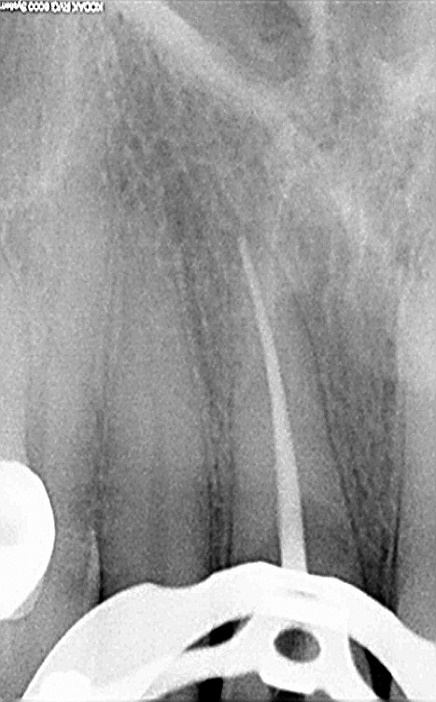
Image 20 : radio post opératoire immédiate.
Il est réalisé classiquement sous digue et microscope opératoire, préparation avec des HeroShaper 30/100 6 % à la longueur de travail, irrigation à l’hypochlorite à 2,5 % et essayage du maitre cône dans l’EDTA à 17 %, assèchement et obturation par thermocompactage (image 20).
Le traitement microchirurgical
Il est programmé une semaine plus tard. Après anesthésie locale à l’articaïne 4% adrénalinée au 1/100000, un lambeau de pleine épaisseur est récliné avec 2 incisions de décharge au niveau de 12 et 21 (image 21).
Le tissu inflammatoire est éliminé à la curette (images 22, 23).
Un peu de bleu de méthylène déposé à la brossette va nous permettre de visualiser les débris restants non curetés et de procéder à leur élimination (images 24, 25).
Une fois la cavité parfaitement nettoyée, elle est asséchée et remplie avec du FUJI IX. Après durcissement il est poli avec différentes fraises. Une radio est prise (images 26, 27).
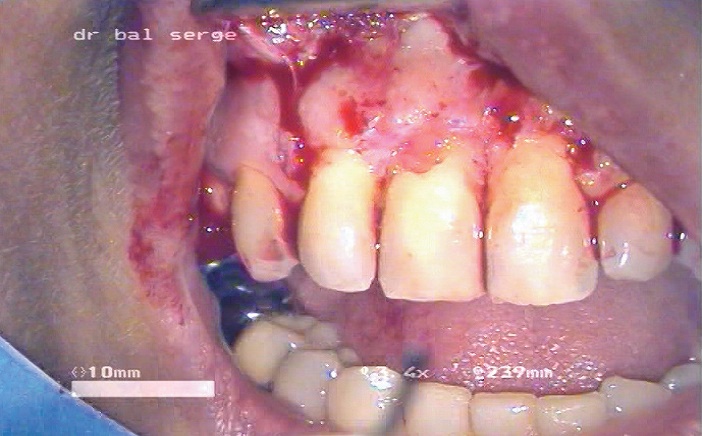
Image 21 : élévation du lambeau. On voit bien le tissu de granulation inflammatoire sur la moitié distale du collet de la face vestibulaire.
Le lambeau est repositionné et suturé avec du Vicryl 5/0 en points simples pour les 2 décharges et en suture suspendue autour de la 11. Ces sutures seront déposées une semaine plus tard (image 28).
Le rendez-vous de contrôle à 6 mois (image 29) est très satisfaisant. La gencive est à son niveau d’origine, il n’y a pas de perte d’attache, le sondage parodontal donne un sulcus régulier de 3 mm environ (image 30).
Le contrôle radiographique est excellent (image 31), la petite LOE préexistante est cicatrisée ad integrum. Il n’y a pas de récidive de résorption.
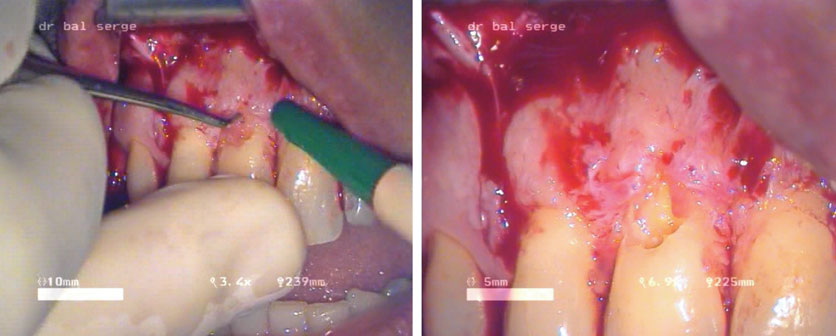
Image 22 : curetage du tissu de granulation. Image 23 : la résorption semble complètement nettoyée.
Discussion
Pour ce cas clinique nous avons commencé par le traitement endodontique parce que la dent était nécrosée avec une petite LOE. L’assainissement de l’endodonte nous semble prioritaire avant de vouloir intervenir chirurgicalement sur la résorption externe. Ceci permet également d’éviter toute contamination salivaire de l’espace endodontique.Le lambeau d’exploration est fait avec 2 traits de décharges mésiale et distale pour plus de confort lors de l’intervention.
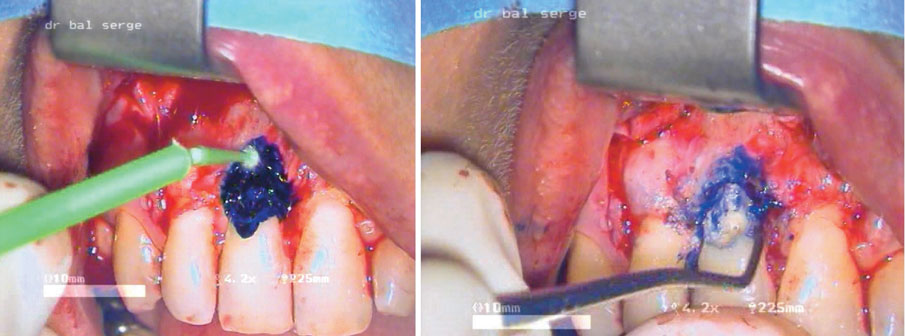
Image 24 : application de bleu de méthylène à la brossette. Image 25 : on voit les débris inflammatoires résiduels.
Le bleu de méthylène est un colorant biologique qui permet de mettre en évidence toute trace de tissus organique. La coloration avec ce produit ne laisse aucun doute sur d’éventuels résidus inflammatoires qui sont impitoyablement éliminés à la curette, mais encore plus facilement à la fraise boule tungstène montée sur contre angle bague bleue. Le choix du matériau d’obturation cavitaire s’est porté à l’époque sur le FUJI IX. Ce CVI permet un travail facile, une prise assez rapide, le rendu esthétique à 6 mois est correct. Qu’en est-il à plus long terme ? A 12 mois la radio de contrôle (image 32) ne montre aucun problème. Nous avons le plaisir de soigner à nouveau la patiente pour une autre dent 6 ans plus tard, nous en profitons pour faire une radio de la 11 (image 33). Il y a une stabilité parfaite, sans récidive ni reprise de la résorption externe.
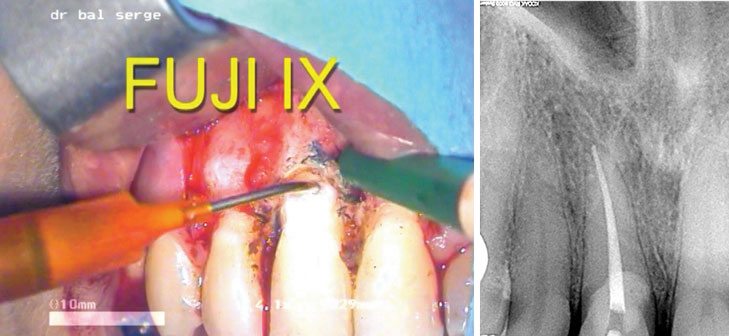
Image 26 : dépôt du FUJI IX dans la résorption. Image 27 : radio post opératoire après la micro chirurgie. On note parfaitement l’obturation au FUJI IX qui n’a pas la même radioopacité que la dentine.
La suture suspendue autour de la dent 11 permet un excellent placage de la gencive à sa position initiale et limite les petites déhiscences que l’on peut observer après de telles chirurgies. Les images de ce cas clinique sont issues d’une vidéo enregistrée sous microscope, ce qui peut expliquer l’impression de flou de certaines d’entre elle. Nous vous prions de bien vouloir nous en excuser.
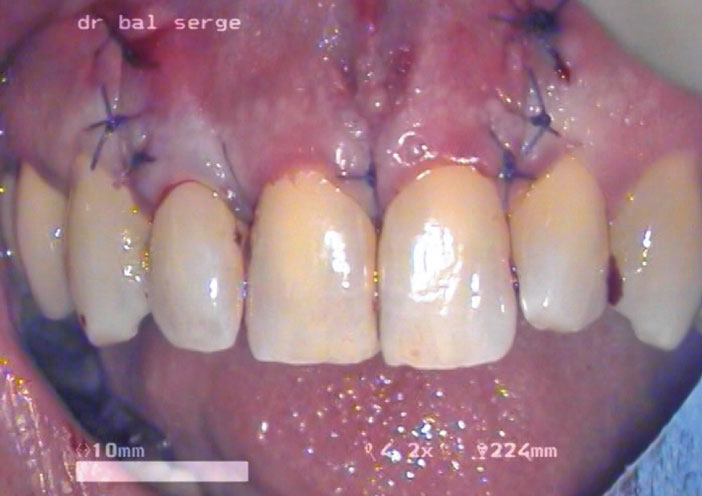
Image 28 : sutures au vicryl 5/0.
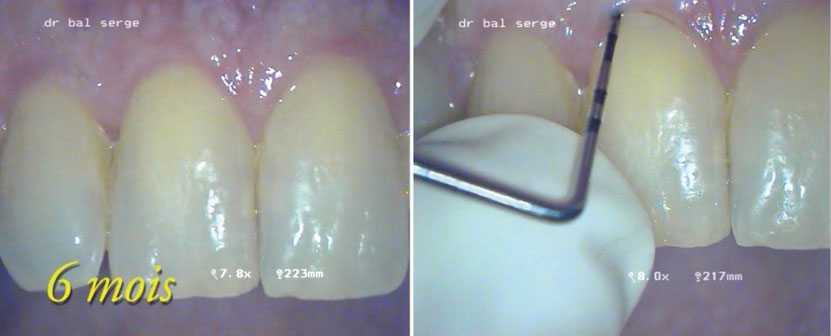
Image 29 : contrôle visuel à 6 mois. Image 30 : sondage parodontal à 6 mois.
Conclusion
Ce type de traitement reste exceptionnel, il est impératif de mesurer la motivation des patients avant de s’engager. La surveillance clinique et radiographique doit être bien programmée et comprise par le patient pour rechercher toute récidive compromettant la conservation de la dent.
Les auteurs déclarent ne pas avoir de liens d’intérêt relatif avec le sujet abordé
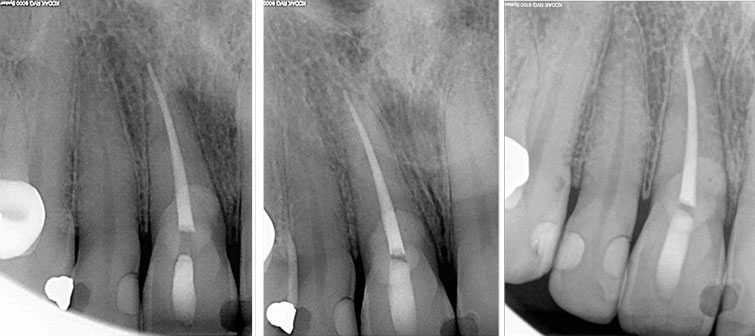
Images 31, 32 33 : contrôle à 6 mois. Guérison totale de la LOE. Pas de récidive de la résorption externes.
Bibliographie
1. Descriptive Analysis of Factors Associated with External Cervical Resorption. Mavridou AM, Bergmans L, Barendregt D, Lambrechts P. J Endod. 2017
Oct;43(10):1602-1610. doi: 10.1016/j.joen.2017.05.026. Epub 2017 Aug 12.
2. Management of invasive cervical resorption using a surgical approach followed by an internal approach after 2 months due to pulpal involvement., Marina Fernandes, Lilian Menezes, Ida De Ataide, J Conserv Dent. 2017 May-Jun; 20(3): 214–218.
3. Invasive Cervical Resorption: A Review Shilpa D Kandalgaonkar, Leena A Gharat, Suyog D Tupsakhare, Mahesh H Gabhane, J Int Oral Health. 2013 Dec; 5(6): 124–130
4. Understanding External Cervical Resorption in Vital Teeth. Mavridou AM, Hauben E, Wevers M, Schepers E, Bergmanss L, Lambrechts P. J Endod. 2016 Dec; 42(12): 1737-1751. doi: 10.1016/j.joen.2016.06.007. Epub 2016 Oct 21.
5. The Assessment and Management of External Cervical Resorption with Periapical Radiographs and Cone-beam Computed Tomography: A Clinical Study. Patel K, Mannocci F, Patel S. J Endod. 2016 Oct;42(10):1435-40. doi: 10.1016/j.joen.2016.06.014. Epub 2016 Aug 6.
6. Management of external invasive cervical resorption of tooth with Biodentine: A case report. Baranwal AK. J Conserv Dent. 2016 May-Jun;19(3):296-9. doi: 10.4103/0972-0707.181952.