Quand la situation clinique empire, que le patient vous sent tendu, que votre assistante vous dit que vous avez 4 patients en salle d’attente, qu’il fait chaud en plein hiver, qu’il vous arrive une mésaventure encore jamais rencontrée lors de votre longue carrière clinique et que vous ne savez pas comment l’annoncer à votre patient, c’est panique sous scialytique.
Nos 3 experts répondent spécialement pour vous à deux objectifs :
Comment gérer au mieux la situation ?
Comment faire en sorte qu’elle ne se reproduise jamais plus ?
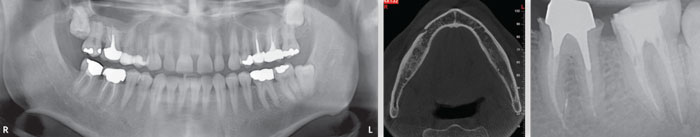
Le cas clinique relate l’histoire de M. André G., un patient âgé de 43 ans et en bonne santé générale. Il est venu en consultation pour cause de douleurs survenant à la mastication dans le secteur mandibulaire gauche. Suite aux examens cliniques ou radiologiques, le Dr Béatrice P. a décidé d’entreprendre les pulpectomies de 36 et 37 en raison des lésions carieuses volumineuses. Le traitement endodontique de la 36 a été réalisé dans une première séance. Mais l’incident va se dérouler lors du traitement de la 37. Après la mise en forme canalaire avec un système de rotation continue, l’obturation est réalisée avec une technique de condensation thermomécanique au Mac Spadden. À la radiographie postopératoire, on peut observer un dépassement de matériau d’obturation au-delà du foramen apical.
Le patient revient le lendemain pour des douleurs postopératoires intenses en regard de la 37, irradiant jusqu’à l’oreille, et source d’insomnies. Le Dr Béatrice P. décide alors de prescrire une couverture antibiotique (Amoxicilline 2 g/j/6 j, Metronidazole 1,5 g/j/6 j) et des corticoïdes (Prednisone 80 mg/j/2 j puis 20 mg/j/1 j et arrêt). Cette prescription permet de soulager le patient mais les douleurs réapparaissent dès la fin du traitement. La praticienne réalise alors une nouvelle prescription d’amoxicilline-acide clavulanique (2 g/j/7 j) et Prednisone (40 mg/j/7 j) ainsi qu’un scanner mandibulaire. L’examen radiologique conclut alors à la présence de matériau d’obturation endodontique dans le canal dentaire mandibulaire.
Comment gérer cette situation ?
Le dépassement de matériau d’obturation endodontique et sa présence dans le canal dentaire est une complication possible d’un traitement endodontique dans les secteurs postérieurs mandibulaires dont l’expression clinique est la présence de douleurs de type et d’intensité variables.
Dans la phase aiguë, elles sont dues à la souffrance du nerf alvéolaire inférieur (causticité du ciment d’obturation, brûlure et/ou compression du nerf par le matériau d’obturation endodontique). Dans la phase chronique, quand elles existent, ce sont des douleurs nerveuses en rapport avec la période de cicatrisation du nerf, alors que dans la phase séquellaire, elles sont dues aux lésions définitives des fibres nerveuses. Au cours de toutes ces phases, l’information et l’accompagnement du patient sont essentiels. Le suivi de ce type de situation clinique pourra être idéalement réalisé en étroite relation avec un chirurgien en maxillo-faciale. Le traitement initial sera principalement médicamenteux.
Dans la phase aiguë, on prescrit habituellement pendant 1 mois un traitement par Prégabaline, ou Clonazépam ou Carbamazépine (soit à dose progressive jusqu’à sé- dation de la douleur, soit à dose maximale d’emblée avec diminution progressive jusqu’à réapparition des signes cliniques) associé à un anti-inflammatoire stéroïdien (Prednisone : 1 mg/kg/j) avec un régime sans sel ; certains praticiens ajoutent également un anti-ischémiant (Naftidrofuryl : 400 mg/j) et des vitamines B1 et B6 (B1 : 1 g/j, B6 : 140 mg/j).
En cas de non réponse au traitement, il faut discuter de l’existence d’une compression du nerf par le matériau d’obturation endodontique pouvant indiquer une chirurgie décompressive nerveuse visant à aborder le canal dentaire et à retirer le matériau iatrogène.
Dans la phase chronique, un traitement par Prégabaline, ou Clonazépam ou Carbamazépine est à instaurer à dose efficace en ré- évaluant tous les mois la récupération nerveuse, la cicatrisation pouvant aller jusqu’à 18 mois.
Dans la phase séquellaire, un traitement par Prégabaline, ou Clonazépam ou Carbamazépine à dose efficace est prescrit à vie. Après le résultat du scanner, l’interrogatoire du patient Mr André G. montrait l’existence des douleurs décrites précé- demment avec sensations de brûlures ou de décharges électriques, permanentes. L’examen clinique était normal sans dysesthésie ni « trigger zone ».
Un traitement médicamenteux a été prescrit : Prednisone (80 mg/j/7 j) et Prégabaline (150 mg/j/7 j). Le patient a été revu en consultation 1 semaine plus tard, les douleurs avaient alors complètement disparu. Le traitement (assorti d’ un régime sans sel) a été poursuivi pendant 1 mois puis arrêté progressivement sans qu’aucune douleur ne réapparaisse.
Le point de vue de l’avocat
Quand un praticien découvre une « difficulté » dans le suivi thérapeutique du patient, il faut avant toute chose éviter la « politique de la chaise vide ». La première chose à faire est donc de prendre le temps d’informer le patient, de lui exposer la situation dans le cadre d’une information « claire, loyale et appropriée ».
C’est d’ailleurs en ce sens, que s’apprécie le critère de « loyauté » de l’information médicale, qui se renouvelle tout au long du plan de traitement. Critère de loyauté que nous retrouvons également dans le cadre de l’exécution du « contrat de soins », liant le praticien à son patient, lequel se doit, comme tout contrat ou convention, d’« être exécuté de bonne foi ».
Cette information s’accompagnera le cas échéant de l’accomplissement des actes cliniques ou de la thérapeutique adéquats. Bien pris en mains, le processus de médiation ainsi mis en œuvre rétablira le climat de confiance entre le docteur Béatrice P. et son patient et permettra ainsi de prévenir le risque d’un éventuel contentieux, ou d’éteindre les velléités naissantes.
Bien évidemment, toutes ces étapes et diligences seront notées au dossier médical. Dans l’expectative où le patient, revendicatif, commencerait à parler de « procès », de « tribunaux » ou autres terminologies désobligeantes, il convient de ne pas céder à la panique. Très souvent, ces propos demeureront du domaine verbal et ponctuel, si le praticien rebondit immédiatement sur un processus de communication et de médiation. On en revient à l’information. À défaut, il faudra indiquer au patient de procéder par une réclamation écrite, seule à même de permettre de cerner les limites du conflit.
Il conviendra alors de contacter son avocat et d’effectuer une déclaration de sinistre auprès de son assurance responsabilité civile professionnelle, en lui transmettant la réclamation reçue et les coordonnées de son conseil.
Comment prévenir un tel incident ?
Dans le cas présenté, on mesure qu’un dépassement de ciment endodontique, pourtant minime, est lourd de conséquences pour le patient et pour son praticien traitant. La prévention de cet accident passe par une analyse pré- opératoire du risque, une mise en oeuvre du traitement adapté à ce risque, sans oublier une information éclairée du patient lors de la consultation.
Analyse pré-opératoire
Comme pour tout traitement, l’analyse pré-opératoire doit faire ressortir la liste de tous les risques potentiellement encourus lors de la réalisation du geste endodontique. Elle repose en première intention sur l’examen clinique et les clichés rétroalvéolaires selon deux incidences.
Cette analyse est confrontée à nos connaissances, qui peuvent être :
- anatomiques : quelle est la configuration des canaux ? Quels sont les éléments nobles à proximité ?
- techniques : quelle anesthésie ? Quelle technique instrumentale ? Quelle temporisation ?
Dans le cas présent, quelques points paraissent importants à soulever : existe-t-il clairement des symptômes sur 37 ? Ceux-ci persistent-ils après le soin de 36 ?
Sur le cliché pré-opératoire, 37 est certes délabrée, mais aurait-on pu proposer une solution conservatrice : inlay-onlay, couronne sur dent vivante, coiffage pulpaire ? On note également la proximité du nerf mandibulaire avec les apex de la 37.
S’il était justifié de réaliser un traitement endodontique, alors il est pertinent, compte tenu de la proximité du nerf alvéolaire inférieur, de faire pratiquer une analyse CBCT, afin d’affiner la prise de risque que constitue le traitement endodontique, en particulier : quels sont les rapports anatomiques entre le nerf mandibulaire et les apex ? La situation la plus délicate étant celle où le nerf est dans la continuité de la trajectoire canalaire (risque de lésion instrumentale + risque de dépassement de matériau).
D’autre part, de façon générale, il faut noter que les apex des 2es molaires mandibulaires sont souvent très proches des corticales linguales, ce qui contre-indique la plupart du temps la chirurgie endodontique.
Dans ce cas clinique, il est à noter un point très positif : le traitement a été réalisé sous digue, ce qui limite les complications d’ordre infectieux. Cette rigueur dans la procédure nous permet également d’utiliser le localisateur d’apex de façon fiable et donc d’approcher plus délicatement et à moindre risque la constriction apicale.
Cathétérisme
Si le cathétérisme initial est réalisé préférentiellement avec des limes manuelles, l’utilisation d’instruments mécanisés dans le tiers coronaire permet de faciliter le passage des limes de cathéterisme dans le tiers médian et le tiers apical, sans forcer. En effet, lorsque le praticien force sur une lime de cathétérisme d’une part, il prend le risque de casser l’instrument endodontique, mais aussi de créer un faux canal, ou comme dans notre situation, de dépasser le foramen apical et de léser le nerf mandibulaire.
Une fois la longueur de travail trouvée, la mise en forme à proprement parler peut être réalisée, mais il convient de toujours vérifier cette longueur avec le localisateur d’apex, avec l’instrument utilisé en dernier (plus gros diamètre apical accepté par le canal). En effet, lors de la mise en forme, la trajectoire canalaire est redressée, donc logiquement « raccourcie » par rapport à la trajectoire originale. La longueur de travail en fin de mise en forme est donc souvent plus courte qu’en début de traitement pour un canal et pour un repère coronaire donnés. Les risques de travailler avec une longueur de travail surestimée sont: de refouler des débris dans le péri-apex, de faciliter un dépassement de cône lors de l’obturation, ou de faciliter un dépassement de ciment d’obturation.
Obturation
Toutes les techniques actuelles d’obturation nécessitent l’ajustage d’un maître-cône (ou l’utilisation d’un vérifieur pour les techniques de gutta chaude sur tuteurs). C’est une étape fondamentale. Ce maître-cône doit être adapté en longueur, en diamètre dans la zone apicale et souvent en conicité quand on travaille avec des instruments mécanisés qui ont une conicité majorée par rapport aux limes manuelles.
Un maître-cône bien ajusté présente une petite résistance au retrait lors de son essayage. Un cliché cône en place peut être réalisé si l’on veut s’assurer que le cône ne s’est pas plié sur lui-même ou qu’il est dans le bon canal. Il constitue ainsi un « bouchon », qui va verrouiller le tiers apical et limiter les fuites de ciment à ce niveau. Quelle que soit la technique d’obturation, la quantité de ciment sur le maître-cône doit être très faible : le ciment n’intervient que pour assurer l’interface entre la gutta et les parois canalaires et en aucun cas pour remplir le canal. Le recours aux bourre-pâte (type Lentulo) sont à proscrire car ils font prendre à la fois un risque de dépassement de ciment et un risque de fracture instrumentale.
Le canal D des molaires mandibulaires, s’il est unique, est souvent allongé dans le sens V-L. Dans ce cas, le foramen peut également être ovale. Le maître-cône peut alors donner la sensation de bloquer dans le canal alors qu’il existe des passages de ciment possibles de part et d’autre. Dans un tel cas, il est prudent, si l’on travaille par thermocompactage mécanique (Mc Spadden), de sécuriser la procédure en réalisant une technique mixte : condensation latérale à froid puis thermocompactage. Le thermocompactage est une procédure qui est rapide : une à deux secondes par canal, le temps de plastifier la gutta-percha pour qu’elle épouse les parois du canal. Attention : la pointe de l’instrument doit rester à 4 à 5 millimètres de l’apex et il est impératif de toujours vérifier le sens de rotation du contre-angle.
“Panique sous scialytique” n’est pas une fiction, cela aurait pu arriver à votre associé, votre collaborateur, votre meilleur ami de faculté, cela aurait pu vous arriver.
Envoyez vos situations “catastrophe” ainsi que les photos et radiographies à contact@fildentaire.com
Dans les prochains numéros, nos experts vous aideront à les résoudre et à vous en prémunir dans le respect de l’anonymat.





Un commentaire
j’aimerais bien voir les radios retro alvéolaire avant et après le traitement,
car ici sur la pano le dépassement n’est pas nettement visible.
Merci d’avance