Les traumatismes des dents temporaires sont fréquents (40 % des traumatismes faciaux) chez les enfants âgés de 1 à 3 ans qui s’initient à l’apprentissage de la marche. Les dents traumatisées sont principalement les incisives centrales maxillaires. Du fait de la plasticité des structures parodontales (os, ligament) chez le jeune enfant, les déplacements sont plus fréquents que les fractures. Les traumatismes en denture temporaire présentent une prise en charge particulière avec des conséquences parfois tardives en denture permanente, qu’il faudra prendre en compte du point de vue médico-légal.
L’objectif de cet article est de se concentrer sur les aspects pratiques applicables en exercice courant en fournissant des tableaux-guides de conduite à tenir. Nous ramenons le lecteur à des articles et ouvrages rappelant les règles générales de l’interrogatoire et de l’examen clinique d’un patient traumatisé 1, 2, 3. La classification utilisée est celle de l’Association Internationale de Traumatologie Dentaire (IADT) de 20074.
Conduite générale à tenir
Le premier objectif est de déterminer si l’enfant doit être vu par une autre structure que le cabinet dentaire (hôpital ou autre). Le plus souvent, l’enfant est dirigé directement vers un service d’urgences adapté lorsque l’atteinte générale est importante. Dans certains cas, l’urgence, même vitale, est mal évaluée. Les principaux points d’alerte sont résumés dans le tableau 1. Le premier contact, direct ou téléphonique est donc important. De même, certaines lésions doivent faire penser à une maltraitance à enfant5.
Points à évaluer avant l’examen dentaire
Il est nécessaire de vérifier l’ouverture buccale et l’articulé, en particulier lors d’un choc touchant le menton. Un trouble à ce niveau peut signifier une fracture au niveau du condyle mandibulaire. Un examen complémentaire d’imagerie (orthopantomogramme ou scanner) est alors recommandé, de même qu’une palpation des zones osseuses de la région. Les plaies de la face sont souvent impressionnantes. Si elles ne sont pas souillées ou ne touchent pas une structure sous jacente (os, vaisseau, nerf…) un nettoyage minutieux à l’aide d’une compresse imbibée de povidone iodée (Bétadine®), chlorhexidine 0,2 % ou simplement de sérum physiologique suffit. Au niveau des muqueuses, le saignement peut être arrêté par compression avec compresse pendant 5 minutes, s’il n’y a pas de trouble de l’hémostase. Toujours rechercher la présence d’un corps étranger dans les plaies muqueuses, en particulier des lèvres et de la langue. Un cliché de contrôle avec une intensité diminuée à 25 % de la valeur classique permet de mettre en évidence les corps étrangers et leur position par rapport aux limites muqueuses. La décision quant aux traitements à réaliser est fonction de l’âge de l’enfant et de sa compliance (coopération), de l’importance des lésions et du stade physiologique d’évolution de la dent temporaire.
Fracture coronaire simple d’une dent temporaire
Le traitement est fonction de la perte de tissu, pouvant être amélaire ou amélo-dentinaire, et de la coopération du jeune patient. À la radiographie il n’y a pas de relation avec la pulpe.
Fracture coronaire simple : conduite à tenir
- Si atteinte amélaire avec bords vifs, tranchant : polissage, gel fluoré.
- Si atteinte amélo-dentinaire : reconstitution cimentverre ionomère / CVI-MAR / composite, surveillance clinique à 3-4 semaines.
Fracture coronaire complexe d’une dent temporaire
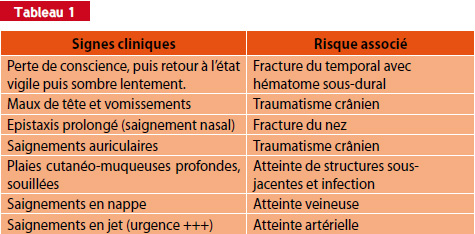
La perte de tissu est amélo-dentinaire avec exposition pulpaire. Le traitement à suivre est fonction du stade physiologique de la dent, du temps d’exposition de la pulpe et de son importance ainsi que de la coopération de l’enfant. Les complications seront au stade I (dent immature) l’absence d’édification radiculaire et aux stades II et III l’oblitération pulpaire, la résorption inflammatoire, la nécrose, le retard ou au contraire l’accélération de la résorption radiculaire (Fig. 1).
Fracture coronaire complexe : conduite à tenir
Effraction pulpaire minime et récente :
- Stade I : coiffage ou pulpotomie partielle (Ca(OH)2 ou MTA), reconstitution
- Stade II, début stade III : pulpotomie (eugénate ou MTA) ou pulpectomie (eugénate), reconstitution
- Stade III : extraction
- Effraction pulpaire importante, temps supérieur à 3 jours :
- Stade I : pulpotomie ou pulpectomie partielle (Ca(OH)2), reconstitution
- Stade II : pulpectomie (eugénate), reconstitution
- Stade III : extraction
Si le patient ne coopère pas, mieux vaut extraire. Suivi clinique et radiologique à 1 semaine puis à 6 semaines, puis tous les 6 mois.
Fracture corono-radiculaire d’une dent temporaire
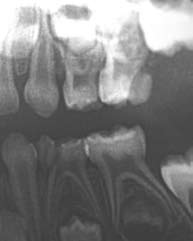
La fracture est amélo-dentino-radiculaire avec (ou non) exposition pulpaire. Les fragments de la dent restent attachés. On note un déplacement minime de la dent. L’extraction de la dent temporaire est le plus souvent préconisée (Fig. 2a et 2b).
Fracture corono-radiculaire : conduite à tenir
– Extraction de la dent fracturée
Surveillance clinique et radiologique à 1 mois, 2 mois, 6 mois, puis tous les 6 mois des dents adjacentes et du ou des germes sous-jacents.
Fracture radiculaire d’une dent temporaire
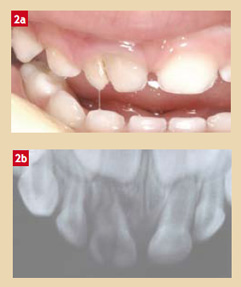
La partie coronaire de la dent est mobile et peut être déplacée selon le trait de fracture. À la radiographie, la fracture se situe généralement au niveau de la moitié de la racine ou au tiers apical (Fig. 3a, 3b).
Fracture radiculaire : conduite à tenir
- Déplacement du fragment coronaire : extraction du fragment coronaire. Surveiller et attendre la résorption naturelle du fragment apical si son extraction est impossible.
- Pas de déplacement (tiers moyen ; tiers apical) : surveillance de la consolidation et vitalité. Contention possible avec arc métallique et plots de composite lorsque le fragment coronaire est mobile lors de fracture du tiers moyen3. Si déplacement : surveillance clinique et radiologique à 1 mois, 2 mois, 6 mois, puis tous les 6 mois.
Si absence de déplacement : surveillance clinique à 1 semaine, suivi clinique et radiologique à 1 mois, 2 mois puis tous les 6 mois.
Fracture alvéolaire d’une dent temporaire
L’os alvéolaire, notamment au maxillaire antérieur, est fréquemment abimé lors d’un trauma. La lésion observée peut être la fracture nette d’un fragment de table osseuse ou au contraire une fracture en de multiples petits morceaux. Dans le premier cas, le fragment d’os alvéolaire contenant la dent est mobile et souvent déplacé. L’occlusion peut être perturbée. À la radiographie, la fracture horizontale peut intéresser les apex des dents temporaires et des germes des dents permanentes. Un examen radiographique complémentaire avec des angulations différentes est nécessaire afin de renseigner sur la situation des deux dentures et du déplacement du fragment alvéolaire. Quand la fracture est nette, le repositionnement se fait manuellement avec ou sans contention selon la qualité du blocage naturel par l’articulé.
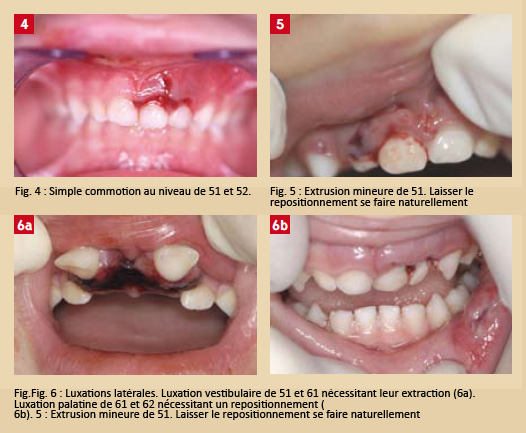
Commotion et sub-luxation d’une dent temporaire
La dent a subi le traumatisme sans être déplacée. Les tissus adjacents ayant souffert, il y a sensibilité à la percussion avec (sub-luxation) ou sans (commotion) mobilité légère. Il n’y a pas non plus de signe radiologique. Le terme de concussion, correspondant au même terme chez les anglosaxons, est parfois utilisé pour commotion (Fig. 4).
Commotion et sub-luxation : conduite à tenir
- Surveillance clinique à 1 mois, 3 mois, 6 mois, puis tous les 6 mois.
- Suivi régulier des dents adjacentes et des germes sous-jacents.
Luxation extrusive d’une dent temporaire
Le déplacement est axial (dans l’alvéole). La dent est sensible à la percussion et peut gêner l’occlusion et certaines fonctions. Radiographiquement, on note un élargissement ligamentaire au niveau apical. La conduite à tenir dépendra du degré de déplacement (3 mm), du stade de la dent, de la rapidité d’arrivée du patient et de la coopération de celui-ci. Le repositionnement d’une dent mature peut faire courir un risque au germe sousjacent (Fig. 5).
Luxation extrusive : conduite à tenir
- Dent immature (stade I) : repositionner doucement si déplacement mineur (< 3mm) ou laisser le repositionnement se faire spontanément en quelques semaines (patient arrivé tardivement).
- Dent mature : ne pas repositionner manuellement. Extraire si déplacement > 3mm Surveillance clinique à 1 semaine, suivi clinique et radiologique à 1 mois, 2 mois, 6 mois, puis tous les 6 mois
Luxation latérale d’une dent temporaire
Le déplacement est généralement lingual (palatin), parfois vestibulaire. La dent est sensible à la percussion et peut gêner l’occlusion et certaines fonctions. Radiographiquement, on note un élargissement ligamentaire. La conduite à tenir dépendra du degré de déplacement, du stade de la dent, de la rapidité d’arrivée du patient et de la coopération de celui-ci. Le repositionnement d’une dent mature peut faire courir un risque au germe sous-jacent (Fig. 6a et 6b).
Luxation latérale : conduite à tenir
- Si atteinte du germe, extraire.
- Déplacement sévère, fracture alvéolaire importante : extraire.
- Luxation légère sans interférence occlusale : laisser la dent se repositionner spontanément.
- Luxation légère avec interférence occlusale : repositionnement manuel doux après anesthésie locale avec contention de 1-2 semaines si nécessaire (et possible).
- Luxation importante : extraction.
Surveillance clinique à 1 semaine, suivi clinique et radiologique à 1 mois, 2 mois, 6 mois, puis tous les 6 mois.
Intrusion d’une dent temporaire
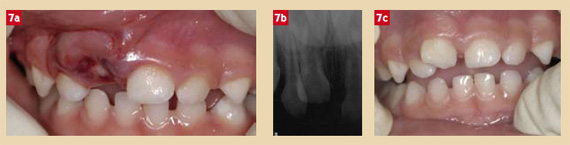
La dent est parfois invisible. Une radiographie est nécessaire pour le diagnostic différentiel avec l’expulsion et pour visualiser la relation avec le germe sous-jacent. Un apex proche du germe, donc en position palatine (couronne vestibulée, racine plus « longue » à la radiographie), peut faire courir un risque au germe. Quand l’apex est vestibulé (éloigné du germe) le repositionnement spontané se fait généralement dans les 2 à 3 mois, le plus souvent dans les 3 semaines. Il faut néanmoins éviter les habitudes de type succion de pouce ou d’objet pouvant s’opposer à la ré-émergence de la dent intrusée (Fig. 7a, 7b, 7c).
Intrusion : conduite à tenir
- Si atteinte du germe, extraire.
- Si apex vers le germe (racine « longue » à la radiographie) : extraire.
- Si apex vestibulé (racine « courte » à la radiographie) : surveiller le repositionnement naturel (2 à 3 mois).
Surveillance clinique à 1 semaine, à 1 mois, 3 mois, 6 mois puis tous les 6 mois.
Expulsion d’une dent temporaire
Du fait du risque de lésion du germe sous-jacent et de la difficulté à réimplanter chez un jeune sujet, une dent temporaire expulsée ne sera pas réimplantée (Fig. 8a, 8b, 8c).
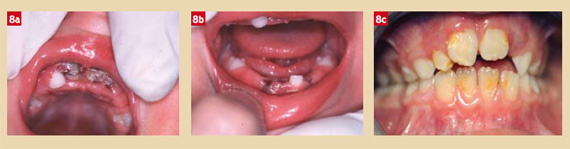
Dent temporaire expulsée : conduite à tenir
- Examen de la plaie, puis radiographie de la zone atteinte pour 1) diagnostic différentiel avec l’intrusion si la dent n’a pas été retrouvée, 2) détecter un corps étranger, 3) évaluer une atteinte potentielle du ou des germes sous-jacents.
Surveillance clinique à 1 semaine, suivi clinique et radiologique régulier des dents adjacentes et du ou des germes sous-jacents tous les 6 mois.
Prescription et conseils d’hygiène aux patients
Il est important de maintenir une bonne hygiène bucco dentaire lors d’un traumatisme : un brossage avec une brosse à dent souple après chaque repas et application de chlorhexidine topique sur la zone affectée 2 fois/j pendant 1 semaine. Lorsque l’atteinte est importante une diète ou alimentation molle est parfois conseillée. Une prescription est rédigée si nécessaire avec des soins locaux pour les plaies (antiseptique, povidone iodée (Bétadine®), un antalgique en fonction de la douleur (paracétamol) et une prescription d’antibiotique dans les cas de lésions muqueuses intrabuccales et souillées, d’atteinte osseuse et en fonction de l’état général du patient.
Complications suite aux traumatismes des dents temporaires
Un suivi clinique doit être instauré suite à un traumatisme. Des complications, à type de colorations (Tableau 2) ou nécrose et infection le plus souvent, peuvent survenir au niveau des dents temporaires concernées par un traumatisme. Plus tardivement, des lésions peuvent apparaître au niveau des dents permanentes sous jacentes. Dans le cas des dents temporaires extraites, il faudra mettre en place un mainteneur d’espace en fonction de l’âge de l’enfant et de la coopération de celui-ci ainsi que de la motivation de ses parents.
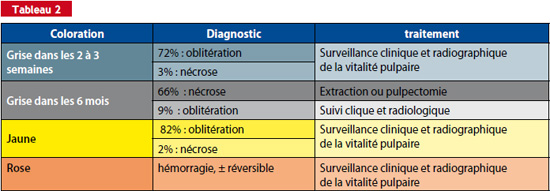
En ce qui concerne les dents permanentes, les conséquences possibles sont un risque de malformation (hypoplasie, dilacération coronaire ou corono-radiculaire), voire de troubles d’éruption (Fig. 8). Ce risque doit être évoqué aux parents dès la première séance et être signifié lors du certificat médical initial6.
Bibliographie
1. Andreasen JO, Andreasen FM., Bakland LK, Flores MT. Traumatic dental injuries, a manual. Editions Munksgaard, Copenhagen : 2000
2. Naulin-Ifi C. Traumatismes dentaires du diagnostique au traitement. Editions Cdp , Rueil-Malmaison, 2005
3. Fraysse MC, Roy E., Dajean-Trutaud S. Traumatismes de la dent temporaire. Rev. Francoph. Odontol. Pediatr. 2009 ;
4. : 60-67 4 Flores MT, Andreasen JO, Bakland LK. Guidelines for the evaluation and management of traumatic dental injuries. Dent traumatol. 2001 ; 17 : 1-4
5. Gelle MP, Berthet A., Pennaforte F., Alby A. Les chirurgiens dentistes et les enfants maltraités. Inf Dent. 1994: 721-730
6. Sixou JL. Le certificat médical initial lors d’un traumatisme. Clinic, 2009; 30 : 296-300
7. Borum MK, Andreasen JO. Sequelae of trauma to primary maxillary incisors. I. Complications in the primary dentition. Endod. Dent. Traumatol. 1998; 14 : 31-44.



Un commentaire
Bonjour, ma fille a des dents de lait qui se chevauchent avec des dents définitives ce qui semblent lui faire mal et est assez inesthétique en plus de gêner le brossage des dents. J’étais étonné de ce phénomène car j’avais lu que la croissance des dents définitives entraînaient la destruction puis la chute des dents de lait, mais mon dentiste m’a dit que cela arrivait. Est-ce un phénomène relativement fréquent ? Je ne l’avais jamais constaté parmi mon entourage. Apparemment, ces dents de lait devraient bientôt chuter toute seule mais est il possible qu’elle soit amené à se faire arracher de futures dents de lait en fin de vie ?