L’imagerie est et restera un outil indispensable à l’établissement d’un diagnostic précis dans le domaine de l’odontologie. Elle représente un examen complémentaire des examens cliniques.
La définition de la radiologie donnée au début du siècle « évaluation anatomique atraumatique du sujet vivant » n’a jamais été autant d’actualité, surtout avec le cone beam.
Actuellement, la connaissance précise des différentes techniques d’imagerie à notre disposition semble indispensable pour pouvoir en tirer des informations nécessaires à l’établissement d’un diagnostic et/ou d’un suivi thérapeutique de qualité. Une sollicitation croissante d’une imagerie de qualité semble être une demande commune à tous les praticiens. A travers cet article clinique, nous allons essayer de voir les différentes indications tant de l’imagerie bidimensionnelle que de la « 3D ».
Imagerie bidimensionnelle (2D)
L’imagerie 2D est l’examen complémentaire de première intention, après un examen clinique minutieux. Elle est essentiellement représentée par l’orthopantomogramme (OPT) en examen de première intention extraorale, suivi par l’imagerie intrabuccale (clichés rétroalvéolaires, RA et/ou rétrocoronaires).
Pour l’imagerie extraorale, le positionnement du patient à l’intérieur de la machine demeure le principal atout d’une imagerie de qualité.
L’analyse de l’ensemble des éléments du cliché représente un merveilleux examen de débrouillage pour apprécier l’ensemble des structures dento-maxillaires dont elle représente une forme développée bidimensionnelle : verticalement, on se situe entre la symphyse mentonnière et la partie inférieure des sinus maxillaires et des fosses nasales ; horizontalement, on se situe entre les deux articulations temporo-mandibulaires.
Pour les indications, on pourra se référer au guide émis en 2006 par la Haute Autorité de Santé, disponible sur le net, qui présente de manière exhaustive les différentes indications de l’OPT (Guide des indications et des procédures des examens radiologiques en odontostomatologie réalisé par la Haute Autorité de Santé, la Direction Générale de la Sureté Nucléaire et de la Radioprotection, et par l’Institut de Radioprotection et de Sûreté Nucléaire, 2006).
En résumé, l’OPT est un cliché de débrouillage, de première intention, qui permet de dresser rapidement un bilan bucco-dentaire intégrant les dents et les structures osseuses alvéolaires dans leur environnement loco-régional. Cette apparente simplicité ne doit pas faire oublier au clinicien l’analyse et l’interprétation du cliché dans son ensemble. Avec une méthode reproductible et une grande précision, on comparera la symétrie à droite et à gauche, chaque organe dentaire (nombre, position, intégrité…), chaque structure osseuse, et chaque limite anatomique. Toutes ces constatations devront être consignées, par écrit, dans le dossier médical.
Les modalités de cette imagerie apportent une information spécifique dont les perspectives ne doivent pas en faire oublier les limites. Ces limites sont surtout géométriques : la construction de l’OPT qui repose sur le principe de projection conique, produit un agrandissement de l’image et s’accompagne immanquablement de phénomènes de sommation et de déformation. Enfin, l’imagerie 2D ne tient pas compte de la composante vestibulo-linguale, ou axiale, de l’espace anatomique exploré. Comme on ne peut pas effectuer de mesures absolues, ses intérêts en endodontie, implantologie et en parodontologie seront limités.
La qualité de reproduction des structures anatomiques n’est pas égale sur l’ensemble du cliché, car l’appareil radiologique est programmé pour une forme d’arcade théorique qui se superpose rarement à celle du patient. Le rachis cervical tend assez logiquement à masquer les incisives mandibulaires malgré les précautions prises dans le positionnement du patient et les optimisations automatiques possibles par certains appareils. Le chevauchement des couronnes dentaires réduit fréquemment la pertinence de l’examen pour la détection des caries interproximales. La faible définition du panoramique, de 5 paires de lignes par mm (pl/mm), accentue cette relative inaptitude face à des clichés intraoraux présentant une définition de 20 pl/mm.
Lorsque les limites de la panoramique sont atteintes, on a alors recours à l’imagerie intra-orale.
Les règles élémentaires de la technique intraorale, aussi bien conventionnelle que numérique, sont demeurées absolument identiques : seul le traitement de l’image a été modifié. Il est donc indispensable d’en connaître parfaitement les fondements et les bases pour pouvoir l’utiliser correctement (technique des plans parallèles, utilisation d’angulateurs et prise de clichés sous différentes incidences).
Précisons que si nous sommes en présence d’une image bidimensionnelle, il est tout à fait possible d’approcher une analyse « 3D » en réalisant des incidences mésiales (au niveau mandibulaire avec la technique de Clark) et distales (au niveau maxillaire, avec la technique de Walton) pour mettre en évidence l’ensemble du réseau canalaire.
Image « brute » et traitements d’images : une fois l’acquisition réalisée, on obtient une image « brute », qui pourra subir quelques traitements d’image. Il s’agit donc d’une image (modifiable), contrairement aux radiographies conventionnelles argentiques. Les différents traitements d’image améliorent la perception visuelle et permettent de travailler dans la région d’intérêt qui nous intéresse, en fonction de la pathologie observée. Mais il ne faut pas oublier que ces traitements d’image ne sont pas là pour rattraper nos erreurs d’acquisition !
Les indications de l’imagerie intraorale couvrent l’ensemble de nos thérapeutiques en omnipratique, à savoir :
- en odontologie conservatrice, l’évaluation anatomique des différentes structures amélo-dentinaires et pulpaires avec une attention plus particulière dans le suivi thérapeutique. Dans le domaine de la prévention, on note l’importance des clichés rétrocoronaires réguliers qui nous permettent de suivre l’évolution des lésions proximales. N’oublions pas que la radiographie a un retard de 6 mois sur les données histologiques et les conséquences cliniques qui en découlent
- en parodontologie, avec la position et la qualité du support osseux en interdentaire et interradiculaire
- en endodontie, avec une utilisation privilégiée en peropératoire qui rend l’acte endodontique beaucoup plus rapide et sûr, notamment dans l’estimation de la longueur de travail. Mais il reste aussi un élément diagnostique majeur dans l’évaluation des parodontites apicales et de leur guérison
- en prothèse et en implantologie : avec la définition des différents éléments prothétiques et leur rapport avec les structures dentaires sous-jacentes
- en odontologie pédiatrique : avec un dépistage (ou détection précoce) des lésions carieuses.
- en traumatologie : pour évaluer l’étendue des dégâts au niveau des structures osseuses
Imagerie tridimensionnelle (3D)
Le cone beam (CBCT pour Cone Beam Computed Tomography) ne doit pas être systématique et doit plutôt être considéré comme un examen complémentaire de la radiologie standard (OPT et clichés rétroalvéolaires, RA), elle-même examen complémentaire de la clinique. Nous passerons en revue les différents cadres étiologiques pouvant bénéficier du CBCT, en définissant pour chacun d’entre eux ses indications spécifiques et nous conclurons sur les indications du scanner (TDM) et de l’imagerie par résonance magnétique (IRM) en imagerie dentomaxillaire.
Indications et apports du cone beam
Le CBCT trouve aujourd’hui un intérêt dans presque tous les domaines de l’imagerie dentomaxillaire.
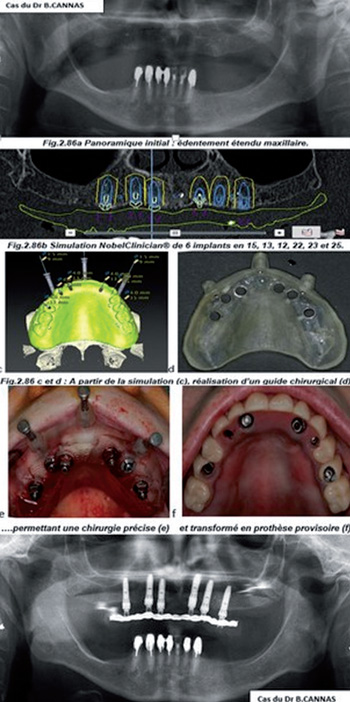
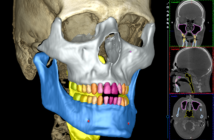
Fig.1 Implantologie. Chirurgie guidée « All on six » (Nobelclinician®).
Implantologie (Fig.1)
Ici, le CBCT nous paraît presque toujours indispensable, sauf peut-être dans les cas où l’indication est formellement récusée par la clinique et l’OPT.
Le CBCT est l’examen 3D de référence en implantologie, supplantant la TDM, car aussi précis, moins irradiant, moins coûteux et moins sujet aux artéfacts métalliques (surtout radiculaires).
Le bilan pré-implantaire, associant OPT et CBCT, a plusieurs buts :
Indication opératoire
Le CBCT peut ainsi récuser un geste implantaire dangereux ou au contraire indiquer des possibilités implantaires n’apparaissant pas évidentes sur le panoramique. Il permet ainsi d’éviter les gestes inutiles ou imprudents ainsi que les pertes de chance implantaire chez des patients pouvant bénéficier de cette thérapeutique.
Stratégie opératoire
De même, la planification implantaire ne peut que bénéficier de l’appréhension 3D des volumes osseux au mieux sur logiciel spécialisé permettant,
- l’exploitation idéale des volumes osseux (en objectivant par exemple une double inclinaison implantaire, mésiodistale et vestibulolinguale sur un même écran)
- l’appréciation, même relative, de la qualité osseuse, permettant de classer l’os spongieux en 4 types de « densité » décroissante
- et enfin l’utilisation de la chirurgie guidée, soit par guide stéréolithographique, soit par navigation robotique passive.
Intérêt médico-légal
Il peut se révéler en cas d’échec implantaire et de poursuites, si l’imagerie 3D préopératoire n’a pas été pratiquée, l’obligation de moyens pouvant être opposée au chirurgien.
La surveillance post-implantaire est clinique et radiologique standard. Au moindre doute de complication, un CBCT est prescrit afin de ne pas méconnaître un défaut d’ostéo-intégration ou une péri-implantite débutante, pouvant être ignorés s’ils sont dans le plan vestibulo-lingual Bilans préopératoire et postopératoire en chirurgie pré-implantaire (greffes de comblement sous-sinusien ou d’alvéoles, greffes d’apposition, distraction osseuse, déplacement du nerf mandibulaire…).
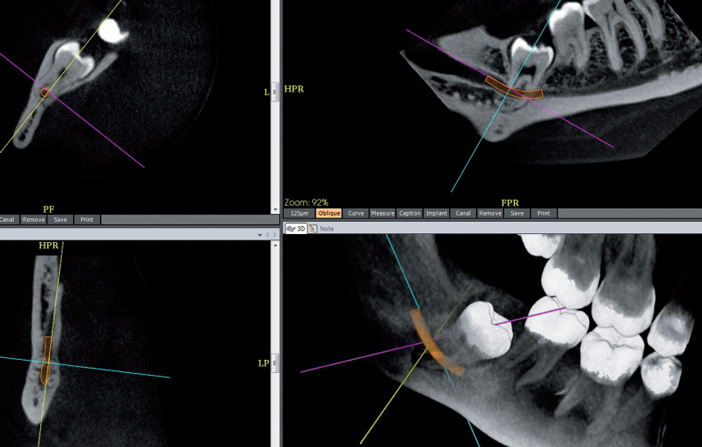
Fig.2 Dent de sagesse incluse : 48 quadriradiculaire, canal mandibulaire interapical.
Orthodontie (Fig.2)
Ici, le CBCT a surtout un intérêt préthérapeutique.
Dents de sagesse (DDS)
En cas d’extraction envisagée, un CBCT est indiqué, après OPT :
Pour une DDS mandibulaire incluse
Surtout au cas où les apex de la DDS se projettent sur le canal mandibulaire, pour préciser les rapports de la DDS avec le canal mandibulaire : crochet apical péricanalaire, trajet inter voire intraradiculaire du canal ;
Bilan des complications de l’inclusion
- kyste péricoronaire
- suspicion d’ankylose, d’hypercémentose voire de carie (en cas de désocclusion) ou de résorption de la deuxième molaire en cas de mésioversion coronaire.
Pour un DDS maxillaire incluse, le CBCT est plus rarement indiqué, en cas :
- de mésioversion coronaire résorbant ou menaçant sérieusement la deuxième molaire
- d’opacité unilatérale du sinus maxillaire sus jacent, devant faire distinguer un kyste péricoronaire à développement intrasinusien d’une sinusite odontogène, volontiers sans rapport avec la DDS.
Autres dents incluses ou ectopiques
Canines supérieures :
Le CBCT permet de décider entre traction orthodontique ou extraction afin d’agir avant la maturation dentaire. Il montre :
- la morphologie, l’orientation et les rapports des dents incluses ainsi que les résorptions dentaires : rhizalyse physiologique des dents lactéales et résorptions pathologiques, d’étiologie variable : iatrogène orthodontique ou due à une dent incluse ou ectopique
- les complications de l’inclusion, en particulier l’ankylose, mieux objectivée par CBCT
- parfois une cause d’inclusion : odontome, malformation dentaire surtout par traumatisme du germe d’une dent permanente (volontiers incisive)…
Secondes prémolaires, canines mandibulaires, incisives…
Transpositions dentaires
Anomalies de nombre :
- Agénésies des 2èmes prémolaires et incisives latérales maxillaires: bilan pré-implantaire éventuel
- Odontoïdes mesiodens, odontomes composés ou complexes, mieux explorés par CBCT
- Dents surnuméraires : incisives maxillaires, prémolaires mandibulaires (paramolaires) et molaires (surtout 4èmes molaires ou 8bis)
Anomalies morphologiques
Elles sont mieux explorées par CBCT, citons :
- macrodonties, où le CBCT précise le siège exact d’une fusion ou d’une gémination
- dens in dente, où le CBCT permet le bilan d’une lésion d’origine endodontique
- dysplasies radiculaires : racines courbes, en crochet, cause et/ou conséquences de rétention
- angulation cervicale ou radiculaire par traumatisme de l’enfance responsable de dilacération
Fentes alvéolopalatines
Le CBCT permet un bilan plus complet, tridimensionnel et est pratiqué
- soit précocement pour bilan avant réparation chirurgicale et orthopédique
- soit à l’adolescence ou à l’âge adulte pour greffe pré-implantaire
Traitement orthochirurgicaux
- au terme d’un traitement orthodontique insuffisant chez l’adolescent ou l’adulte jeune
- et en cas de dysmorphie, le bilan CBCT est à visée diagnostique et thérapeutique pré et post opératoire
Céphalométrie 3D
Ce n’est qu’à dosimétrie égale ou inférieure à celle du couple panoramique-téléradiographie du crâne que le CBCT pourra peut-être se substituer un jour à la céphalométrie bidimensionnelle de routine.
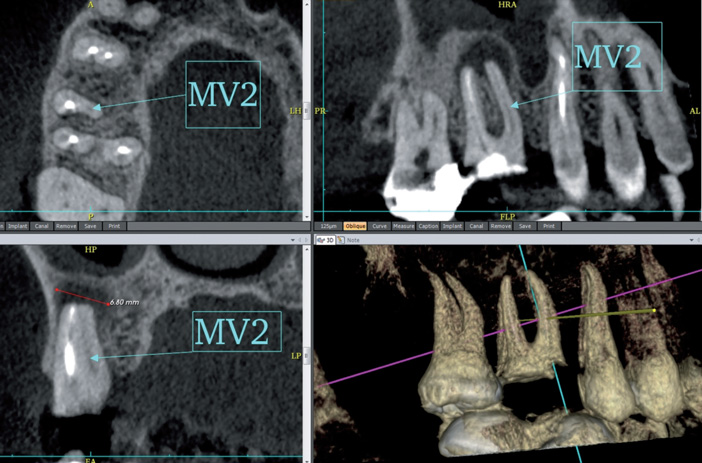
Fig.3 LOE mésiovestibulaire de 16 sur canal mv2.
Endodontie (Fig.3 à 5)
Le CBCT, toujours précédé d’un OPT et/ou de RA, a un intérêt diagnostique, préthérapeutique et postopératoire.
Dépistage et bilan préthérapeutique des lésions d’origine endodontiques (LOE) :
Il est plus sensible que l’ OPT ou les RA pour le dépistage et le diagnostic des LOE : granulome apicodentaire, kyste apicodentaire, granulome latéral, résorptions internes et externes.
Caractéristiques anatomiques (volume, forme et rapports avec les autres dents, les corticales et les obstacles anatomiques : sinus et canal mandibulaire surtout) de l’atteinte de la pulpe (fibrose, pulpolithes, sténose par hyper-réaction dentinaire) ;
Etiologies :
- outre la carie (parfois de diagnostic difficile avec un artéfact métallique),
- mise en évidence des variations en nombre et en forme des racines, des canaux et des foramina
- radiculaires (surtout canaux MV2 des 1ères molaires maxillaires (Fig.3), distolingual des
- olaires mandibulaires et secondaire des incisives mandibulaires…),
- défauts d’étanchéité et/ou de nettoyage, obturations incomplètes et/ou résorbées,
- causes iatrogènes directes: instrument laissé en place, fausses routes…
Lésions associées :
- ostéite, (Fig.4) associant variablement ostéolyse, ostéocondensation, séquestres, fistules et L’examen clinique recherche des signesapposition périostée lamellaire (imposant une antibiothérapie adaptée) ;
- à distinguer d’une ostéonécrose aux biphosphonates (interrogatoire) ;
- parodontite associée (pouvant faire renoncer au traitement conservateur).
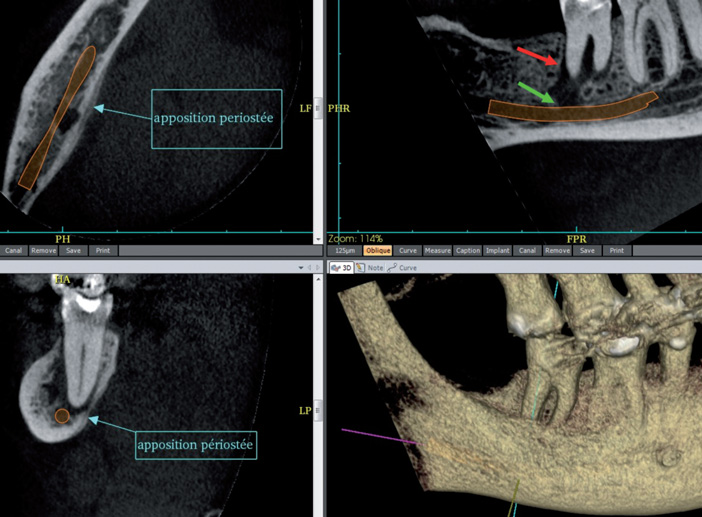
Fig.4 Lésion endoparodontale de 46, fistulisant vers le canal mandibulaire et apposition périostée lamellaire : ostéite.
MARTIN KWAK
Directeur Général
Vatech FranceCrée en Corée du Sud en 1992, le groupe Vatech est aujourd’hui reconnu dans le monde comme le N°1 de la radiologie numérique dentaire avec ses 13 filiales dans le monde entier.
Chacun de ses produits est dédié à un besoin spécifique : l’implantologie, l’omnipratique et l’orthodontie.
Connu avec son cone beam Smart en France, Vatech Global France fête ses 10 ans cette année et nous présente son nouveau cone beam Green II.
Quels sont les avantages de votre nouveau cone beam Green II ?

La Green II permet d’acquérir des clichés en 3D en seulement 4,9 secondes. Cette disponibilité immédiate des résultats favorise la communication patient/praticien. Ainsi, sa technologie « green », autrement dit « une réduction de la dose de rayons de 60% », assure la protection des patients tout en conservant une haute qualité d’image.
Pour quel type d’exercice, le GREEN II est-il le plus adapté ?
La Green II est disponible en deux versions du champ de vue (FOV) : 12×9 et 16×9. Le champ par défaut de 12x9cm permet de visualiser l’arcade complète y compris les deuxièmes molaires mandibulaires, ce qui est idéal pour l’implantologie mais également pour diagnostiquer les ATMS ou les branches montantes.
Quel est votre positionnement tarifaire ?
Vatech pratique une stratégie d’alignement sur le prix de marché ce qui nous permet de rester compétitif tout en offrant un excellent rapport qualité/prix à nos clients.
Néanmoins, avec « Green », nous avons développé un modèle de haut de gamme, qui réunit toutes les nouvelles technologies développées par Vatech.
Les fractures et fêlures verticales (Fig.5)
Notamment radiculaires, souvent ignorées par la radiologie standard, sont volontiers mais non constamment diagnostiquées en CBCT de haute voire d’ultra haute résolution, pouvant parfois compléter et pour certains éviter le sondage.
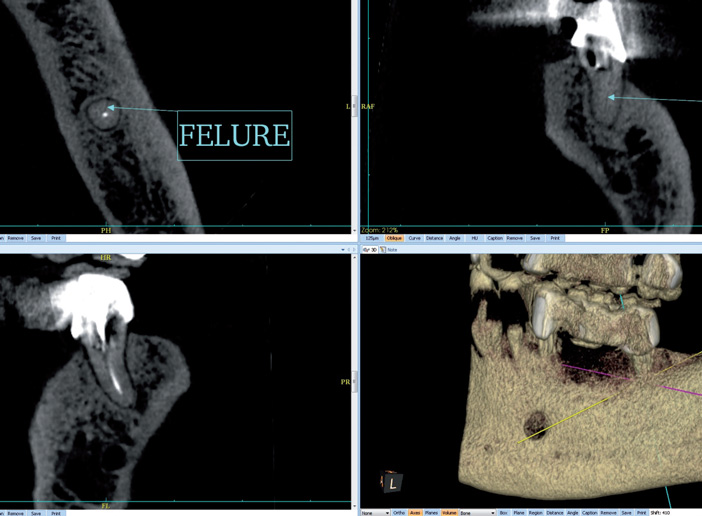
Fig.5 Fêlure verticale de la racine résiduelle de 37, pilier distal de bridge.
Bilan postopératoire en endodontie
Il est indiqué en cas de douleur persistante, spontanée ou provoquée à la percussion. En cas de négativité ou d’insuffisance des clichés rétroalvéolaires, le CBCT peut révéler un canal non obturé, une fausse route, un dépassement excessif de matériau de comblement, un granulome iatrogène apical ou latéral, un corps étranger intra, inter-radiculaire ou alvéolaire, un canal en C d’une molaire, un kyste résiduel, une complication de résection apicale (reprise inflammatoire, granulome, kyste, ostéite secondaire…).
Parodontologie (Fig.6)
Dans ce cadre, le CBCT est toujours pratiqué après RA, RC et/ou OPT.
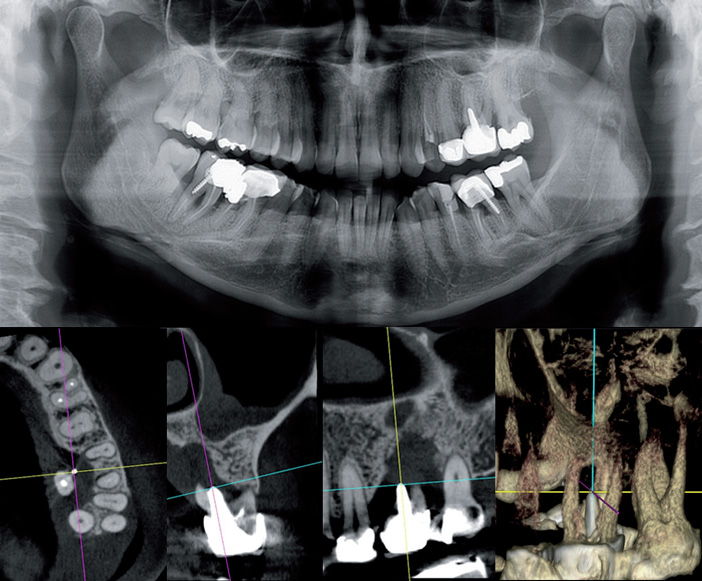
Fig.6 Gène palatine en 26. Panoramique muet. CBCT : alvéolyse palatine et inter-radiculaire par fracture iatrogène due au tenon.
Intérêt diagnostique :
- C’est pour le diagnostic et l’évaluation des alvéolyses inter-radiculaires que le CBCT s’avère supérieur aux clichés standards et d’une façon générale pour le diagnostic de lésions visibles dans le plan vestibulo-lingual (alvéolyse palatine) mal vues ou ignorées en radiologie standard.
- Le CBCT peut révéler une maladie parodontale devant une douleur inexpliquée par les RA, le CBCT montrant une atteinte localisée à une dent, une furcation ou une racine ;
- Parfois, l’étiologie d’une alvéolyse locale est précisée par le CBCT (fracture ou fêlure radiculaire non vue en radiologie standard), pouvant parfois révéler une pathologie maligne (carcinome).
Intérêt préthérapeutique : Le CBCT permet en outre
- un bilan plus complet 3D des lésions parodontales, sur le plan vestibulo-lingual surtout ;
- le diagnostic d’ostéite (surtout en cas de lésion endodontique associée).
Traumatismes dento-maxillo-faciaux (Fig.7)
- C’est dans le diagnostic et le suivi des traumatismes dento-alvéolaires simples (fractures et luxations dentaires et alvéolaires) que le CBCT s’est avéré la technique d’imagerie de choix, supplantant le scanner (TDM), qui garde avec l’IRM les indications d’exploration en urgence des traumatismes graves de la face.
- Quant aux traumatismes maxillo-faciaux focaux, incluant les traumatismes des maxillaires, de la pyramide nasale, des sinus, des orbites, des zygomas et des ATM, ils bénéficient en règle du scanner (TDM), qui peut être remplacé par le CBCT en l’absence de complication évidente, oculaire ou neurologique.
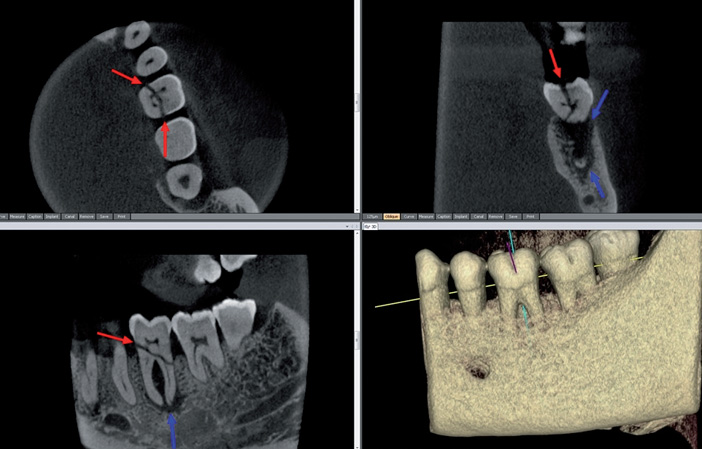
Fig.7 Fracture coronoradiculaire (flèches rouges) avec atteinte alvéolaire marquée, à prédominance inter-radiculaire (flèches bleues).
Pathologie des articulations temporo-mandibulaires (ATM) (Fig.8)
Le CBCT est l’examen 3D de choix pour l’étude squelettique des ATM, car moins irradiant que la TDM. Indiqué en cas de syndrome algodysfonctionnel de l’appareil manducateur (SADAM), de situations évocatrices (traumatisme des ATM par coup de poing, chute sur le menton, contexte inflammatoire) ou plus rares (plongée suivie de douleurs d’une ATM, malformation congénitale, contexte tumoral connu) et réalisé en complément de l’OPT à la recherche d’un trouble de l’articulé dentaire, d’une asymétrie des branches montantes ou des ATM.
Il peut montrer une pathologie secondaire à un dysfonctionnement méniscal (signes d’arthrose) imposant un traitement fonctionnel de 6 mois avant d’envisager la pratique d’une IRM pour un bilan morphologique et fonctionnel du ménisque.
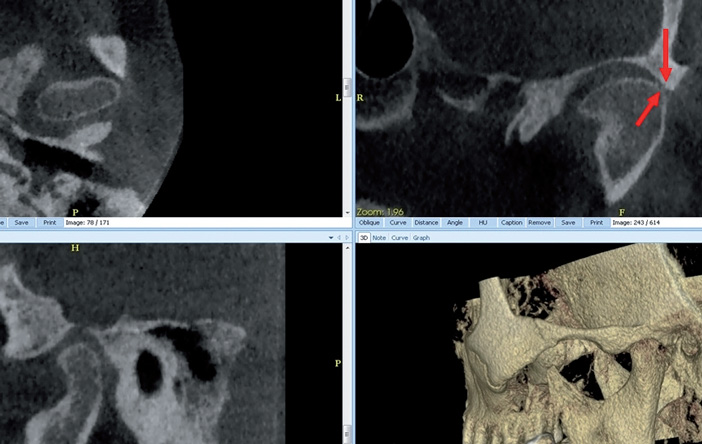
Fig.8 Arthropathie débutante, d’origine probablement discale. Pincement latéral (distale) de l’interligne (flèches), due à une bascule médiale (mésiale) du disque.
Les autres pathologies des ATM sont plus rares :
- arthrites inflammatoires des polyarthrites juvéniles et rhumatoïdes, des pelvispondylites rhumatismales et des rhumatismes psoriasiques ;
- arthrites infectieuses, unilatérales, recherchées chez l’immunodéprimé, au stade de séquelles sous forme de délabrement ostéo-articulaire avec ankylose et /ou trismus ;
- fracture à rechercher par OPT et par CBCT au moindre doute clinique ou radiologique ;
- ostéonécrose aseptique d’un condyle à l’occasion de douleurs locales à la suite d’une plongée ;
- ankyloses secondaires aux arthroses, arthrites et traumatismes…
Sinusites odontogènes (Fig.9)
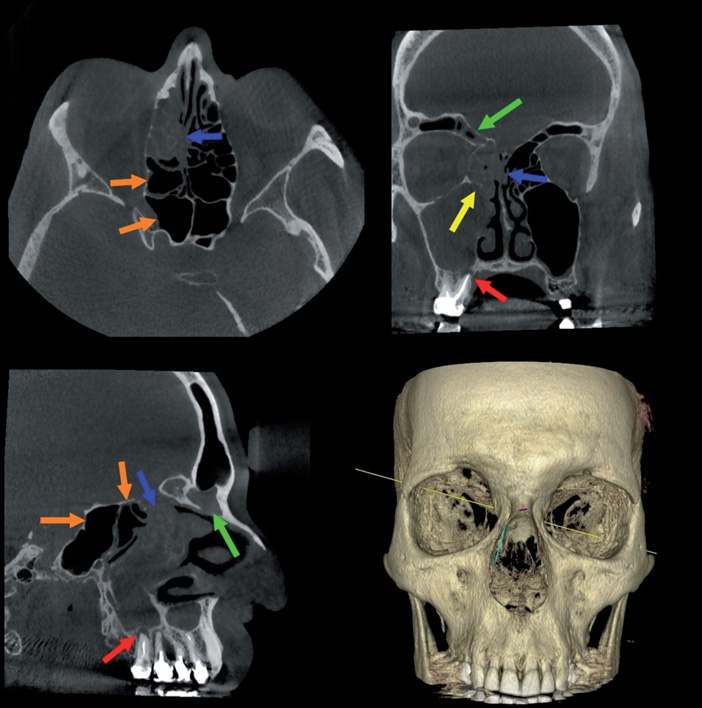
Fig.9 Sinusite antérieure et granulome palatin de 16 (flèche rouge): sinusite maxillaire obstructive (flèche jaune), ethmoïdale (flèches bleues) et frontale (flèches vertes) homolatérales, respectant les cellules sphénoïdales et ethmoïdales postérieures (flèches orange).
Le diagnostic de sinusite odontogène repose sur la triade clinique-endoscopie-imagerie 3D.
Les sinusites odontogènes, cause fréquente de sinusite unilatérale, sont à suspecter devant des signes cliniques unilatéraux de pathologie nasosinusienne et/ou dentaire :
Symptômes de dysfonctionnement naso-sinusien chronique unilatéral :
- obstruction nasale, rhinorrhée purulente et/ou fétide, écoulement pharyngé postérieur, anosmie ;
- sinusite unilatérale connue rebelle au traitement médical,
- découverte radiologique fortuite d’une opacité sinusienne maxillaire unilatérale…
Symptomatologie dento-maxillaire unilatérale : douleurs dentaires, pathologie endoparodontale connue ou de découverte radiologique fortuite.
L’examen clinique recherche des signes
- de sinusite unilatérale : par pression sous orbitaire de sinus maxillaires
- de pathologie endoparodontale antrale : caries, douleur à la percussion, mobilité dentaire, voussure vestibulaire, gingivite, fistule en regard d’une dent antrale…
L’endoscopie nasale peut retrouver une suppuration du méat moyen ou sur le cornet inférieur.
Le CBCT est prescrit au moindre doute de sinusite odontogène, même en cas de panoramique peu évocateur. Il recherche
Des signes de sinusite chronique (épaississement muqueux régulier, kystes muqueux rétentionnels, épaississ ement pariétal…) et/ou suppuré e (épaississement muqueux irrégul ier, festonné, bulleu x, avec niveau liquide et souvent obstruction ostiale) ;
Une étiologie dentaire sous-jacente :
- lésion d’origine endodontique ou alvéolyse communiquant avec le sinus ;
- communication bucco-sinusienne par extraction récente (DDS par exemple) ;
- traitement canalaire avec dépassement intrasinusien de pâte dentaire (exposant à l’aspergillose).
Diagnostic des images claires et denses des maxillaires (Fig.10 à 15)
Le diagnostic des images radioclaires ou radiodenses, parfois mixtes des maxillaires repose d’abord sur le contexte clinique (souvent pauvre et parfois douloureux), les examens radiologiques standards (OPT et RA) et le CBCT. Celui-ci, souvent décisif, est parfois insuffisant quand la lésion est suspecte de malignité ou intéresse les parties molles, mieux explorées par le scanner (TDM) ou l’IRM. Dans un nombre important de cas, c’est un faisceau d’éléments incluant la clinique, l’imagerie, parfois la biologie et souvent l’histologie qui permet d’établir le diagnostic.
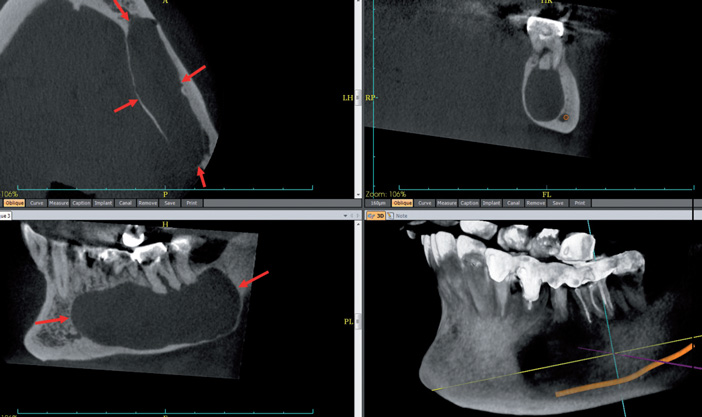
Fig.10 Volumineux kyste, de 50 mm de grand axe, de diagnostic fortuit, étendu dans le grand axe de la mandibule, soufflant la corticale basilaire et refoulant le canal mandibulaire, stigmate de sa lente évolution. Kératokyste.
- Les RA et l’OPT sont parfois suffisants au diagnostic, en cas d’aspect caractéristique dans un contexte en rapport avec l’image. Ils sont le plus souvent insuffisants, avec de fréquents faux positifs et faux négatifs. L’OPT, s’il nous parait indispensable, n’a qu’une valeur de localisation, d’évaluation globale et d’orientation des lésions qui sont en général mieux analysées par le CBCT.
- Le CBCT est nécessaire en cas de doute diagnostique sur les clichés standards et dans un but de bilan pré-thérapeutique des pathologies bénignes.
- La TDM et l’IRM sont indispensables en cas de suspicion de lésion maligne (pour l’étude de la densité des lésions avant et après injection de produit de contraste) et en cas d’envahissement des parties molles (tumeurs malignes, abcès, kyste…).
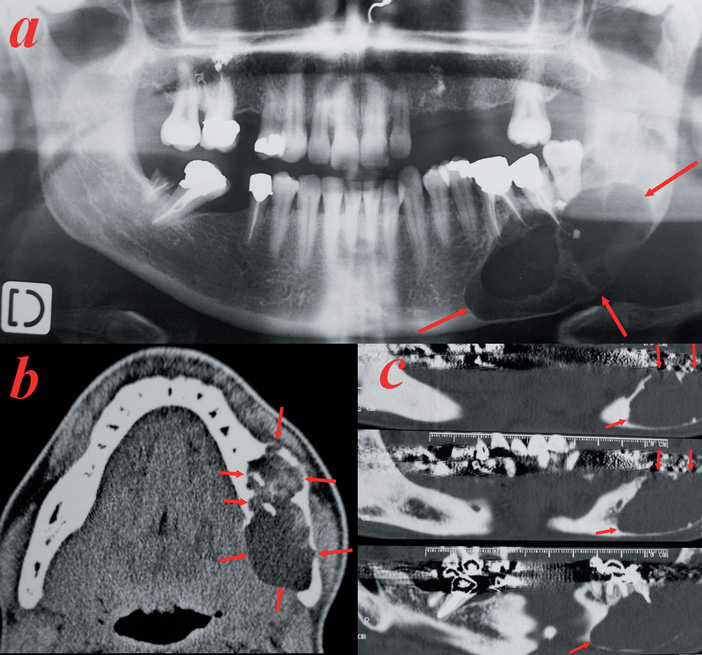
Fig.11 Tumeur multikystique mandibulaire postérieure gauche, soufflant les corticales et résorbant les apex dentaires. Améloblastome.
En faveur de la malignité, on peut être orienté par les signes suivants :
- cliniquement : Tumeur maligne connue, locale ou à distance (myélome, carcinome), masse douloureuse, signe de Vincent, tuméfaction gingivale bourgeonnante, altération de l’état général…
- en radiologie standard et CBCT : lésion lytique à bords irréguliers, mités ou lacune à l’emportepièce, apposition périostée perpendiculaire, en feu d’herbe…
Les différents diagnostics des images claires et denses sont résumés dans les tableaux ci-joints (Fig.12 et 13).
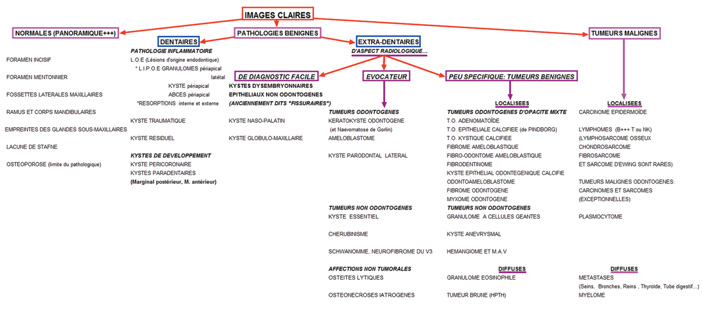
Fig.12 Arbre diagnostique des images claires des maxillaires (d’après Cavézian et Pasquet).

Fig.13 Arbre diagnostique des images denses des maxillaires (d’après Cavézian et Pasquet).
Indications du scanner (TDM) et de l’IRM en imagerie dento-maxillaire (fig.14 et 15)
- Artéfacts cinétiques en CBCT, le temps de pose en TDM pouvant être réduit à 2 voire 1 seconde.
- Traumatismes graves de la face.
- Suspicion de pathologie maligne des maxillaires (carcinome épidermoïde, lymphome…)
- Etude des parties molles et notamment du ménisque des ATM (IRM).
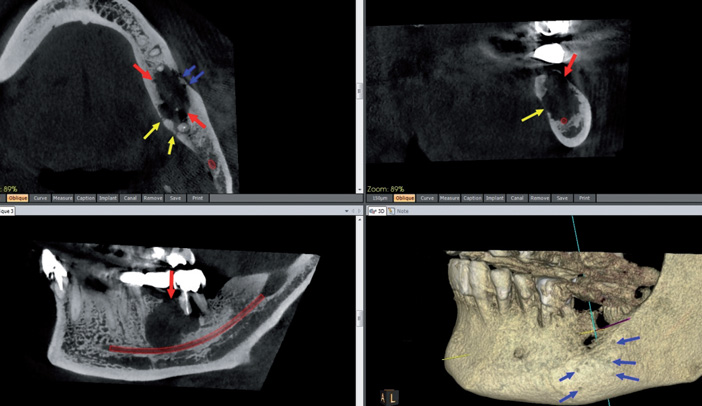
Fig.14 Carcinome épidermoïde gingival. CBCT. Formation tissulaire envahissant la mandibule (flèches rouges). Lacune mandibulaire à bords irréguliers, fistulisant en lingual (flèches jaunes) et en vestibulaire, réalisant en 3D un aspect de « peau d’orange » (flèches bleues).
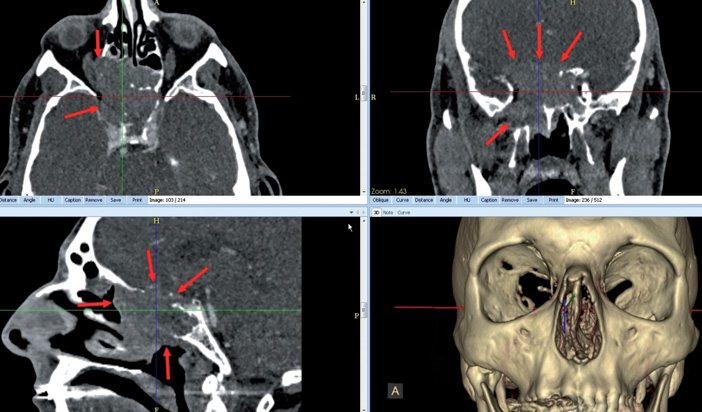
Fig.15 Lymphome à cellules B. TDM. Masse éthmoïdo-maxillaire lytique envahissant l’orbite droit et l’encéphale, mieux vue et délimitée en TDM.
Choix de l’appareil CBCT
Il doit tenir compte de quelques éléments directeurs :
Les champs de vue (diamètre et hauteur de l’image) : ils doivent être au nombre de 3 au minimum :
- un petit champ (4×4, 5×5 ou 6×6 cm),
- un champ « d’arcade » d’au moins 8x5cm
- et un champ « bimaxillaire » de 8x8cm, jusqu’à 12x10cm, les champs plus grands étant à éviter, car outre qu’ils sont plus irradiants, ils peuvent intégrer des organes ne relevant pas de la compétence du chirurgien-dentiste, sauf peut-être à l’avenir de celle de l’orthodontiste.
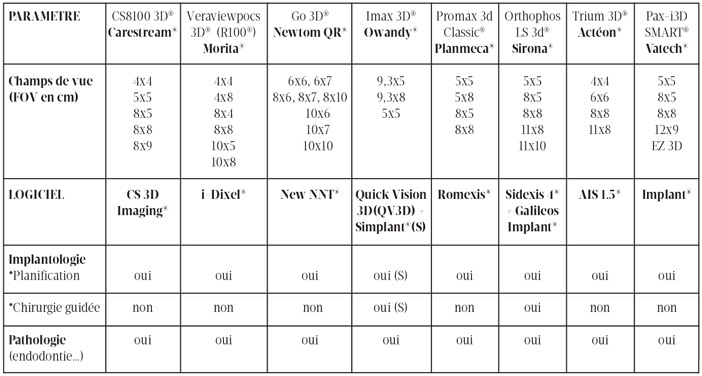
Fig.16 Tableau comparatif de 8 appareils CBCT petit et moyen champs.
Les indications
Parmi les appareils cités dans le tableau de la figure 16, tous paraissent de qualité suffisante pour le bilan pré-implantaire et une bonne planification et si un seul d’entre eux permet la chirurgie guidée « maison » (Sirona® grâce au logiciel Galileos Implant®), l’Owandy Imax 3D®, quant à lui, utilise l’excellent logiciel Simplant® pour la chirurgie guidée, comme peuvent le faire tous les autres appareils, tel le Newtom Go 3D®. En outre, la plupart permettent ou permettront rapidement la production de fichiers STL (« Stéréolithographie ») pour l’impression 3D de guides radio-chirurgicaux.
Enfin, tous les appareils, grâce aux petits champs en haute définition et la reconstruction multiplanaire oblique semblent disposés à l’analyse en pathologie et en particulier au diagnostic endodontique et des dents incluses.
Conclusion
La radiologie standard (RA, RC et panoramique) est indispensable mais souvent insuffisante en imagerie dento-maxillaire. Le CBCT doit être considéré comme un examen complémentaire de la radiologie standard et apparaît comme très utile dans de nombreux cas et souvent indispensable au diagnostic et/ou au bilan des lésions, la TDM et l’IRM gardant quelques indications.
Bibliographie
1. Attal S, Kaleka R. Démarche qualité pour la radiologie intrabuccale en odontologie : pourquoi, comment ? – Réalités cliniques 2008;19(2):101-113.
2. Bellaïche N. Guide pratique du cone beam en imagerie dento-maxillaire. Paris : CdP, 2016.
3. Bonnet E., Chauvel B. Examens radiographiques dentomaxillaires : principes, matériels, et indications – Réalités Cliniques 2014 – Vol 25 N°2 : 93-102.
4. Cavézian R., Pasquet G. Cone beam, imagerie diagnostique en odontostomatologie, Issy-les-Moulineaux : Elsevier-Masson, 2011.
5. Guide des indications et des procédures des examens radiologiques en odontostomatologie réalisé par la Haute Autorité de Santé (HAS), la Direction Générale de la Sureté Nucléaire et de la Radioprotection, et par l’Institut de Radioprotection et de Sûreté Nucléaire, 2006.
6. Martin-Duverneuil N., Hodez C. Imagerie dentaire, sinusienne et maxillo-faciale, du cone beam à l’IRM, Paris : Lavoisier, 2016.
7. Pasler FA, Visser H. Atlas de poche de radiologie dentaire. Paris, Flammarion, 2006.
8. Sarment D. Cone beam computed tomography: oral and maxillofacial diagnosis and applications. Hoboken: Wiley Blackwell, 2013.
9. Tomographie à faisceau conique de la face. Saint-Denis-La Plaine : HAS, 2009.
10. Vandenberghe B, Bud M, Sutanto A, Jacobs R. The use of high-resolution digital imaging technology for small diameter K-file length determination in endodontics.
Clin Oral Investig. 2010;14(2):223-31