Quel que soit le type de thérapeutique choisie, les patients et les praticiens doivent toujours contrôler le biofilm bactérien(i.e. « plaque dentaire »). Puisque le « modèle infectieux » est aujourd’hui largement accepté en parodontie clinique,il est logique que l’utilisation des antiseptiques fasse partie de notre « arsenal » thérapeutique. Cependant, devant le très grand nombre de produits disponibles, le praticien peut quelquefois éprouver des difficultés à faire le « bon choix »(1). De même, les nombreuses formes galéniques (dentifrices,gels, bains de bouche, etc.)augmentent notre difficulté de prescription.
Hygiène bucco-dentaire
Le brossage strictement « mécanique » des dent (i.e. l’hygiène dentaire) est resté longtemps l’unique moyen de contrôler la plaque dentaire supragingivale. Il entraîne une diminution de la plaque dentaire visible avec une amélioration rapide de l’aspect clinique de la muqueuse gingivale (2). Dans un très grand nombre de cas, la simple hygiène bucco-dentaire est suffisante pour entreprendre avec succès une thérapeutique parodontale (3). C’est notamment le cas pour les gingivites à risque parodontal faible et les parodontites chroniques de l’adulte.Cependant, certains patients ont besoin d’être constamment “remotivés” faute de quoi, après quelques semaines ou mois de traitement, les habitudes de « brossage » reviennent rapidement àleur état initial. Il est possible que leur motivation baisse lorsqu’ils ne perçoivent plus de bénéfices cliniques et l’aspect médical du contrôle de plaque(confusion entre « Toilette » et « Traitement »).
À de très rares exceptions, les dentifrices actuellement sur le marché de la grande consommation ne possèdent pas un dossier scientifique suffisamment solide montrant qu’ils sont capables d‘avoir une action antiseptique compatible avec le traitement des parodontites agressives actives. On ne peut donc les conseiller que pour le traitement des gingivites à faible risque ou des parodontites chroniques de l’adulte.
Contrôle de plaque interproximale
Quel que soit l’antiseptique choisi, il est impératif que la plaque interproximale soit contrôlée, faute de quoi les échecs thérapeutiques et les récidives sont au rendez-vous avec leur cortège de complications humaines et médicales. Les brossettes interdentaires (Figure 1) semblent être les seuls « outils » utiles pour accéder à la plaque interproximale. En parodontie, le fildentaire, les bâtonnets, les cure-dents et les hydropulseurs sont, soit inefficaces, soit dangereux, pour les tissus parodontaux.
Eau oxygénée
L’eau oxygénée représente un des produits bactéricides générés « naturellement » par les polynucléaires neutrophiles pour assurer la protection des tissus parodontaux. On peut estimer que l’eau oxygénée à 1,5 % ou 3 % (soit 5 ou 10 volumes) représente une concentration compatible avec le traitement des lésions parodontales infectées des parodontites agressives (4). Elle s’utilise principalement en association avec un sel inorganique (notamment le bicarbonate de soude). Son efficacité dépend de sa concentration et de la présence de composés organiques et inorganiques. Son action cancérigène directe n’a pas pu être démontrée chez l’homme et chez l’animal. De plus, l’organisme possède des systèmes de protection contre l’action des radicaux libres. La simple prescription orale de ces antiseptiques, lorsqu’elle n’est pas accompagnée d’une démonstration détaillée et d’un document écrit, ne suffit pas pour obtenir une observance compatible avec le succès thérapeutique.

Les patients doivent donc être clairement informés des raisons pour lesquelles un dentifrice du commerce ne suffit pas en cas d’infection sévère du parodonte. L’utilisation d’eau oxygénée ne se justifie que pour le traitement des infections parodontales sévères (parodontites agressives) et uniquement pendant la période de traitement actif (à l’exception des patients à très haut risque de récidive qui peuvent prolonger son utilisation pendant la thérapeutique de maintenance). Au total, l’emploi de l’eau oxygénée est justifié parce qu’elle est bactéricide, d’emploi facile, bon marché et sans effets secondaires majeurs.Elle ne se justifie pas comme moyen d’hygiène bucco-dentaire chez les patients sans perte d’attache.
Bicarbonate de soude

Toutes les bactéries sont sensibles aux sels inorganiques en solution hypertonique. Les bactéries associées aux maladies parodontales actives sont susceptibles au bicarbonate de soude (5).L’action bactériostatique et bactéricide des sels inorganiques peut s’expliquer par la concentration hypertonique et par la moins grande disponibilité en eau pour les bactéries qui, déshydratées, cessent leur croissance. C’est probablement l’ion bicarbonate qui est responsable de l’action inhibitrice du bicarbonate de soude. Le bicarbonate de soude mélangé à l’eau oxygénée est moins abrasif que les dentifrices du commerce (Figure 2).
Ce mélange ne doit en aucun cas être considéré comme le seul élément du traitement parodontal. Au total, le bicarbonate de soude présente les avantages suivants : il est actif sur les bactéries associées aux maladies parodontales actives, fa- cilement disponible, bon marché, sans danger même s’il est ingéré, moins abrasif que la plupart des dentifrices et se dissout facilement.
Chlorhexidine

La chlorhexidine est l’antiseptique le plus étudié en parodontie (6). Cette molécule cationique est active sur les bactéries associées aux pertes d’attache actives sans entraîner de résistance. La chlorhexidine est bactéricide à haute concentration et bactériostatique à basse concentration. Son mécanisme d’action s’explique par l’augmentation de la perméabilité de la membrane bactérienne et la précipitation des macromolécules intracellulaires cytoplasmiques. La chlorhexidine possède la capacité de s’attacher de manière ré- versible (effet de rémanence) à toutes les structures buccales permettant ainsi une action prolongée après usage.
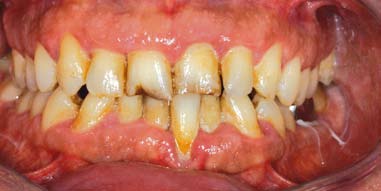
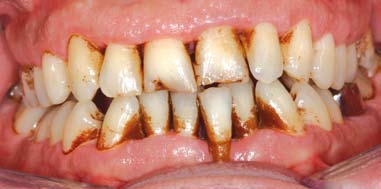
Le choix de la concentration dépendra de la charge en bactéries pathogènes, des signes cliniques d’activité, du statut médical du patient et de la sévérité des pertes d’attache. Pour les parodontites sévères, l’utilisation de la chlorhexidine doit être conservée pendant toute la durée du traitement actif. Ses effets secondaires indésirables, mais sans caractère de gravité, sont la coloration des dents et de la langue et, plus rarement, une altération du goût (Figure 3). En bain de bouche, la chlorhexidine n’est pas active sur la plaque sousgingivale. Son action en irrigation est utile mais transitoire. La chlorhexidine se prescrit à des concentra- tions finales variant de 0,03% (Halita®, Eludril®), 0,12% (PerioAid®, Paroex®, Gingidex®, Prexidine®) à 0,2% (Corsodyl®, PerioAid®). Elle est utile dans le traitement des gingivites à haut risque parodontal et au cours du traitement des parodontites agressives. Au to- tal, la chlorhexidine représente l’antiseptique de choix en parodontie.
Figures 3
Conclusions
À côté du contrôle de plaque strictement mécanique, il est possible d’utiliser un panel d’antiseptiques tels que la chlorhexidine, l’eau oxygénée, les sels inorganiques, les huiles essentielles, les composés phénolés, l’iode, le triclosan et le citrate de zinc. Chacun d’entre eux possède des avantages et des inconvénients et des indications relativement précises qui dépendent de la nature et du type de maladie. Il s’agit donc de véritables prescriptions qui nécessitent de notre part une connaissance approfondie de chacun de ces produits.
Références bibliographiques
1. Sixou M. – Prescrire en odontologie. Ed. CdP. Collection JPIO. 2005
4. Charon J. et Mouton C. – Parodontie Médicale. Ed. CDP, Paris, 2003
2. Löe H., Theilade E. et Jensen S. – Experimental Gingivitis in Man. J Periodontol 36 : 177 – 187,
3. Egelberg J. – Oral Hygiene Methods. The Scientific Way. Synopses of Clinical Studies. Odon- toScience, Malmö, Sweden, 1999
5. Ciancio S.B. – Mechanical and Chemical Supragingival Control. Periodontol 2000 8 : 7 – 136,
6. Lang N.P., Attström R. et Löe H. – Proceedings of the European Workshop on Mechanical Plaque Control. Quintessence Books, Berlin, 13 – 314, 1998
Illustrations avec l’aimable autorisation des Editions CDP : «Parodontie médicale» de Jacques Charon et Christian Mouton, Editions CDP 2003, 464 p., 805 fig., 196 euros. En vente sur www.editionscdp.fr