CBCT – l’imagerie 3d de référence qui révèle ce que la 2d ne nous montre pas.
En implantologie (fig.1)
C’est un examen incontournable sauf peut-être dans les cas où l’indication est formellement récusée par la clinique et le panoramique dentaire. On peut affirmer qu’il a supplanté la TDM car aussi précis mais moins irradiant, moins coûteux, moins sujet aux artéfacts métalliques (surtout radiculaires) et plus souple, en particulier car permettant la réalisation de petits champs (4 à 6 cm de diamètre) pour une irradiation encore plus limitée. Il permet notamment :
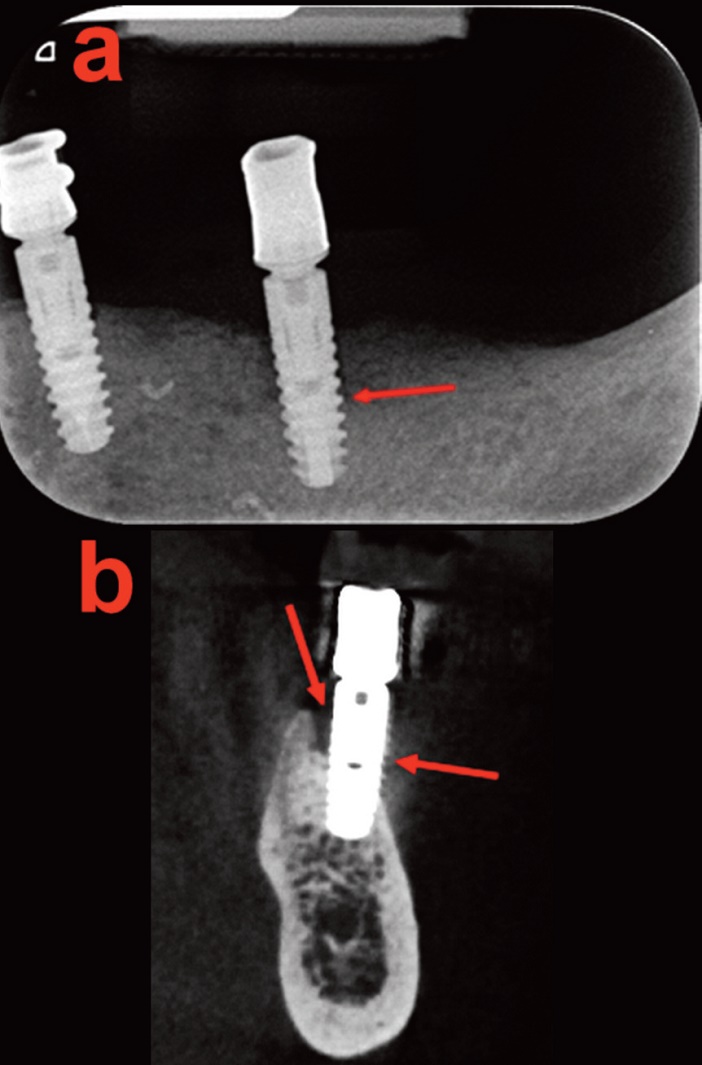
Fig.1 : Implantologie. Douleur à l’aplomb de l’implant distal (flèche). a. RA de contrôle post-opératoire peu contributif. b. CBCT : alvéolyse vestibulaire et linguale (flèches).
- de confirmer l’indication opératoire en facilitant l’analyse des volumes osseux et des obstacles anatomiques
- de prédéfinir la stratégie opératoire par le recours à des logiciels associant des outils numériques de mesures linéaires et volumiques, voire d’évaluation qualitative de la densité osseuse
- d’optimiser la chirurgie guidée, soit par guide stéréolithographique, soit par navigation robotique passive
- d’assurer au besoin les bilans pré et postopératoires en chirurgie préimplantaire (comblement sous-sinusien ou d’alvéoles, greffes d’apposition, régénération osseuse…).
- de conforter la surveillance post-implantairerelevant essentiellement de la clinique et de la radiologique standard. Au moindre doute de complication, un CBCT est prescrit afin de ne pas méconnaître un défaut d’ostéo-intégration ou une péri-implantite débutante, pouvant être ignorés s’ils sont dans le plan vestibulo-lingual.
Cet examen présente enfin un intérêt médico-légal : en cas d’échec implantaire et de poursuites, si l’imagerie 3D préopératoire n’a pas été pratiquée, l’obligation de moyens pouvant être opposée au chirurgien.
En orthodontie (fig.2)
En orthodontie, le CBCT a surtout un intérêt pré-thérapeutique permettant de bien apprécier les conditions environnementales liées à :
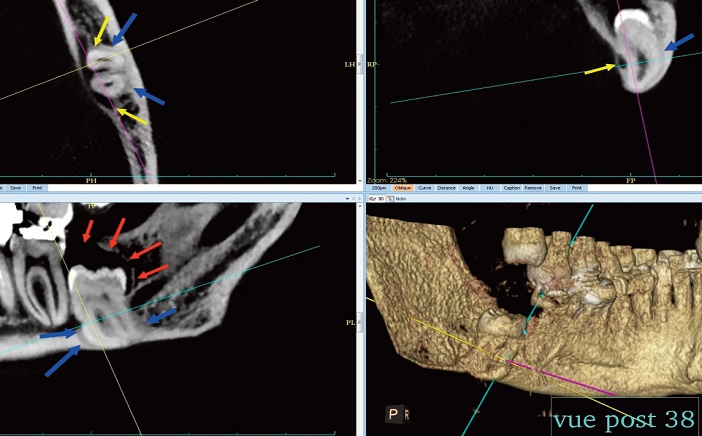
Fig.2.1 : Dent de sagesse incluse : 38 incluse avec sac péricoronaire persistant (flèches rouges), hypercémentose périradiculaire ( flèches bleues) et crochet apical péricanalaire (flèches jaunes).
- des indications d’extractions de dents de sagesse incluses (à la mandibule +++/ kystes associes dont il faut faire le diagnostic différentiel, rapports dentaires au canal mandibulaire),
- d’autres dents incluses ou ectopiques : le CBCT permet de décider entre traction orthodontique ou extraction afin d’agir avant la maturation dentaire. Il montre :
– la morphologie, l’orientation et les rapports des dents incluses ainsi que les résorptions dentaires (rhizalyse physiologique des dents lactéales et résorptions pathologiques, d’étiologie variable : iatrogène orthodontique ou due à une dent incluse ou ectopique ;
– des suspicions d’anomalies a types d’ankylose, d’hypercémentose voire de carie (en cas de désinclusion) ou de résorption dont il convient de déterminer la cause (odontome, malformation dentaire surtout par traumatisme du germe d’une dent permanente)
- des anomalies de nombre (agénésies, odontoïdes mesiodens, odontomes et dents surnuméraires)
- les anomalies morphologiques sont mieux explorées par CBCT.
Citons :
- macrodonties, où le CBCT précise le siège exact d’une fusion ou d’une gémination ;
- dens in dente, où le CBCT permet le bilan d’une lésion d’origine endodontique ;
- dysplasies radiculaires : racines courbes, en crochet, cause et/ou conséquences de rétention, angulation cervicale ou radiculaire par traumatisme de l’enfance responsable de dilacération.
Le CBCT permet un bilan plus complet en cas de d’anomalies a types de fentes alvéolo-palatines et autres nécessitant des traitements ortho-chirurgicaux.
En ce qui concerne la céphalométrie 3D, ce n’est qu’à dosimétrie égale ou inférieure à celle du couple panoramique-téléradiographie du crâne que le CBCT pourra peut-être se substituer un jour à la céphalométrie bidimensionnelle de routine. L’usage attendu des techniques de reconstructions itératives pourrait dans un proche avenir permettre d’utiliser des doses très limitées, comparables ou inférieures à celles délivrées pour l’actuel couple panoramique-télécrâne, tout en gommant d’éventuels artéfacts métalliques.
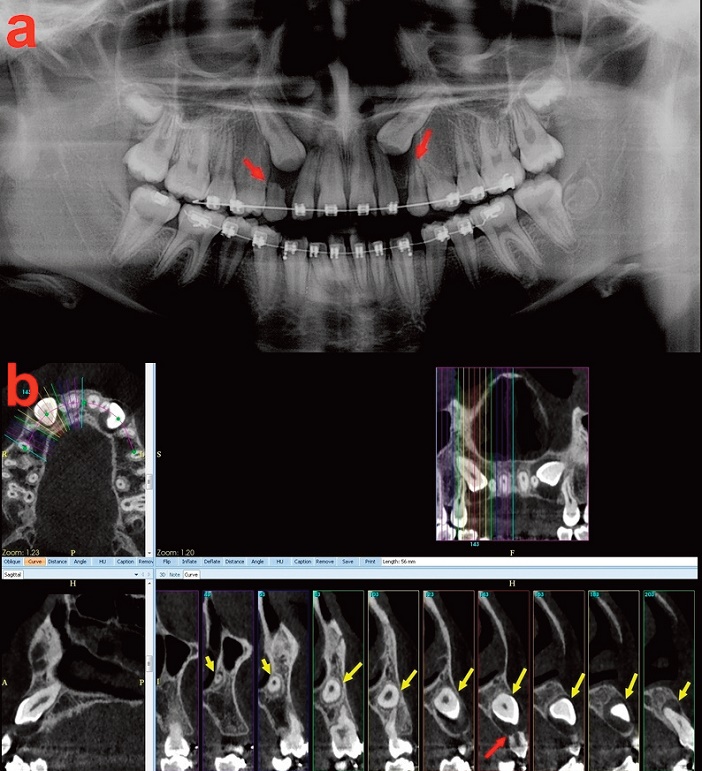
Fig.2.2 : a. Panoramique dentaire : canines maxillaires incluses en mésioversion coronaire et rhizalyse des canines lactéales (flèches rouges). b. CBCT. Etude « dentascanner » de 13 incluse, permettant de détailler les rapports de 13 en regard de ses segments apical, radiculaire, cervical et coronaire (flèches jaunes) et la rhizalyse de 53 (flèche rouge).
En endodontie (fig.3 à 5)
En endodontie, le CBCT, toujours précédé d’un panoramique dentaire et/ou de RA, a un intérêt diagnostique, pré-thérapeutique et postopératoire.
- Dépistage et bilan pré-thérapeutique des lésions d’origine endodontiques (LOE) : il est plus sensible que le panoramique ou les RA pour le dépistage et le diagnostic des LOE : granulome apicodentaire, kyste apicodentaire, granulome latéral, résorptions internes et externes.
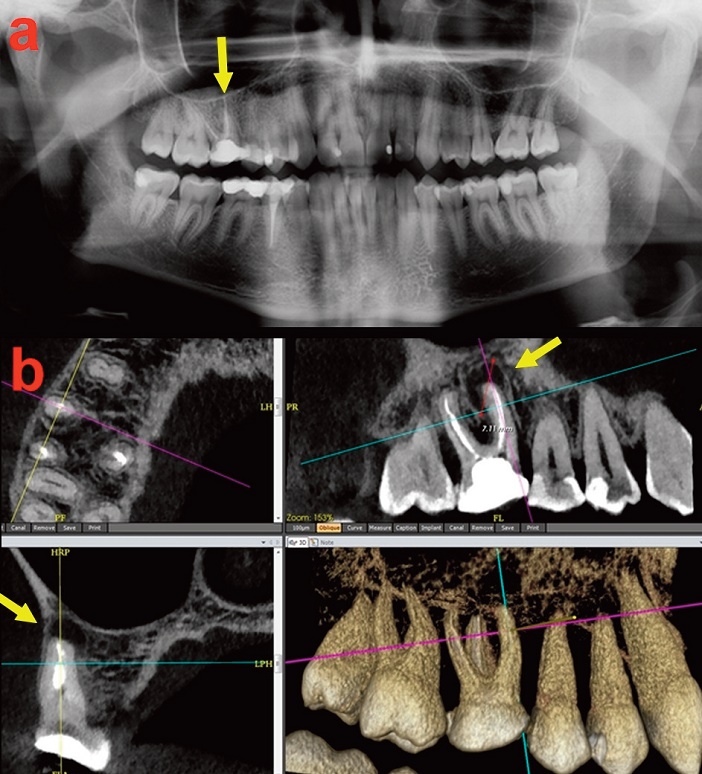
Fig.3.1 : dépistage des LOE. a. Panoramique dentaire: LOE non visible en 16. b. CBCT : LOE mésiovestibulaire de 16, qui n’est pas visible sur le panoramique du fait de sa relative petite taille par rapport à l’épaisseur vestibulo-palatine du procès alvéolaire. Une LOE n’est visible sur le panoramique ou les RA que si son diamètre égale ou excède la moitié de l’épaisseur du procès alvéolaire.
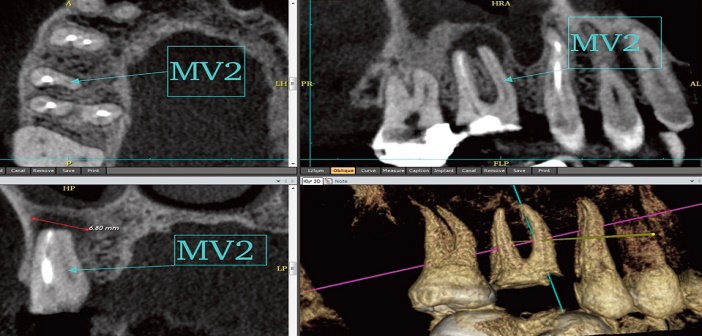
Fig.3.2 : CBCT : LOE mésiovestibulaire de 16 sur canal mv2 non traité.
- Les fractures et fêlures verticales notamment radiculaires, souvent ignorées par la radiologie standard, sont volontiers mais non constamment diagnostiquées en CBCT de haute voire d’ultra haute résolution, pouvant parfois compléter et pour certains éviter le sondage.
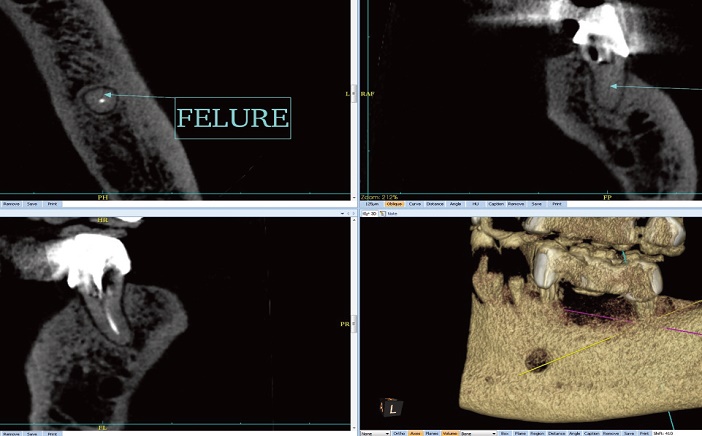
Fig.4 : fêlure verticale de la racine résiduelle de 37, pilier distal de bridge.
- Le bilan postopératoire par examen CBCTest indiqué en cas de douleur persistante, spontanée ou provoquée à la percussion. En cas de négativité ou d’insuffisance des clichés rétroalvéolaires, le CBCT peut révéler un canal non obturé, une fausse route, un dépassement excessif de matériau de comblement, un granulome iatrogène apical ou latéral, un corps étranger intra, inter-radiculaire ou alvéolaire, un canal en C d’une molaire, un kyste résiduel, une complication de résection apicale (reprise inflammatoire, granulome, kyste, ostéite secondaire…).
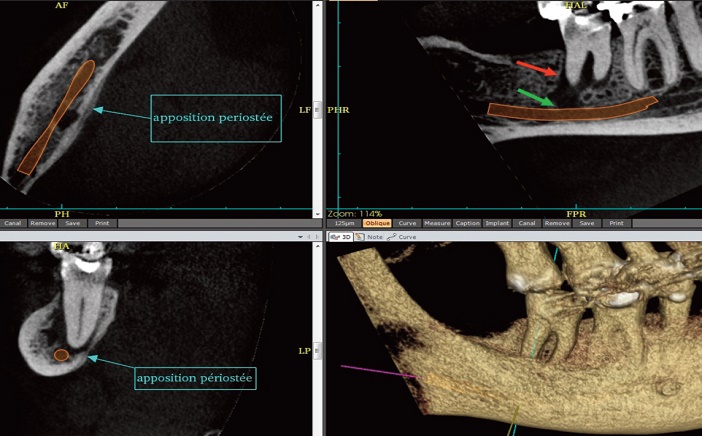
Fig.5 : lésion endoparodontale de 46, fistulisant vers le canal mandibulaire et apposition périostée lamellaire : ostéite.
En parodontologie (fig.6)
Dans ce cadre, le CBCT est toujours pratiqué après RA et/ou le panoramqiue. Il présente un intérêt diagnostique et pre-therapeutique complémentaire.
- C’est pour le diagnostic et l’évaluation des alvéolyses inter-radiculaires que le CBCT s’avère supérieur aux clichés standards et d’une façon générale pour le diagnostic de lésions visibles dans le plan vestibulo-lingual (alvéolyse palatine) mal vues ou ignorées en radiologie standard;
- Le CBCT peut révéler une maladie parodontale devant une douleur inexpliquée par les RA, le CBCT montrant une atteinte localisée à une dent, une furcation ou une racine ;
- Parfois, l’étiologie d’une alvéolyse locale est précisée par le CBCT (fracture ou fêlure radiculaire non vue en radiologie standard), pouvant éventuellement révéler une pathologie maligne (carcinome).
- Sa précision peut aussi être appréciée dans le cadre du diagnostic différentiel avec une ostéite (surtout en cas de lésion endodontique associée).
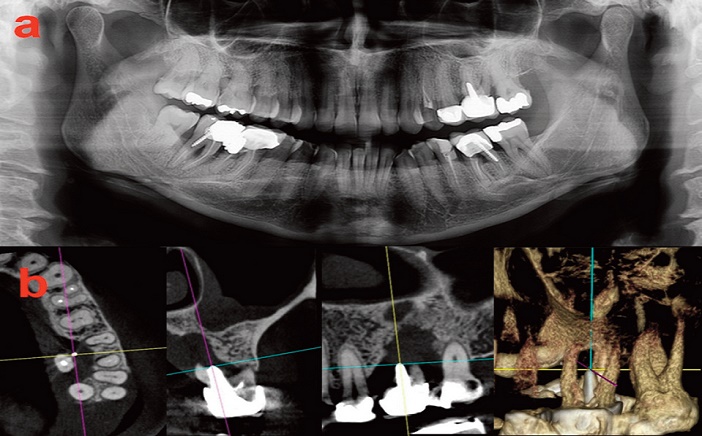
Fig.6 : gène palatine en 26. a. Panoramique muet. b.CBCT : alvéolyse palatine et interradiculaire par fracture iatrogène due au tenon.
En cas de traumatismes dento-maxillo-faciaux (fig.7)
- C’est dans le diagnostic et le suivi des traumatismes dento-alvéolaires simples (fractures et luxations dentaires et alvéolaires) que le CBCT s’est avéré la technique d’imagerie de choix, supplantant le scanner (TDM), qui garde avec l’IRM les indications d’exploration en urgence des traumatismes graves de la face.
- quant aux traumatismes maxillo-faciaux focaux, incluant les traumatismes des maxillaires, de la pyramide nasale, des sinus, des orbites, des zygomas et des ATM, ils bénéficient en règle du scanner (TDM), qui peut être remplacé par le CBCT en l’absence de complication évidente, oculaire ou neurologique.
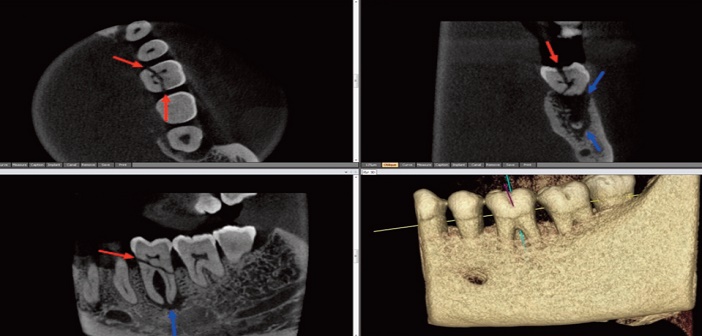
Fig.7 : fracture et alvéolyse inter-radiculaire.
Pour la pathologie des articulations temporo-mandibulaires (atm) (fig.8)
- Le CBCT est l’examen 3D de choix pour l’étude squelettique des ATM, car moins irradiant que la TDM. Indiqué en cas de syndrome algodysfonctionnel de l’appareil manducateur (SADAM), de situations évocatrices (traumatisme des ATM par coup de poing, chute sur le menton, contexte inflammatoire) ou plus rares (plongée suivie de douleurs d’une ATM, malformation congénitale, contexte tumoral connu) et réalisé en complément du panoramique à la recherche d’un trouble de l’articulé dentaire, d’une asymétrie des branches montantes ou des ATM.
- Il peut montrer une pathologie secondaire à un dysfonctionnement méniscal (signes d’arthrose) imposant un traitement fonctionnel de 6 mois avant d’envisager la pratique d’une IRM pour un bilan morphologique et fonctionnel du ménisque.
- Les autres pathologies des ATM sont plus rares :
– arthrites inflammatoires des polyarthrites juvéniles et rhumatoïdes, des pelvispondylites rhumatismales et des rhumatismes psoriasiques ;
– arthrites infectieuses, unilatérales, recherchées chez l’immunodéprimé, au stade de séquelles sous forme de délabrement ostéo-articulaire avec ankylose et /ou trismus ;
– fracture à rechercher par panoramique et par CBCT au moindre doute clinique ou radiologique ;
– ostéonécrose aseptique d’un condyle à l’occasion de douleurs locales à la suite d’une plongée ;
– ankyloses secondaires aux arthroses, arthrites et traumatismes…
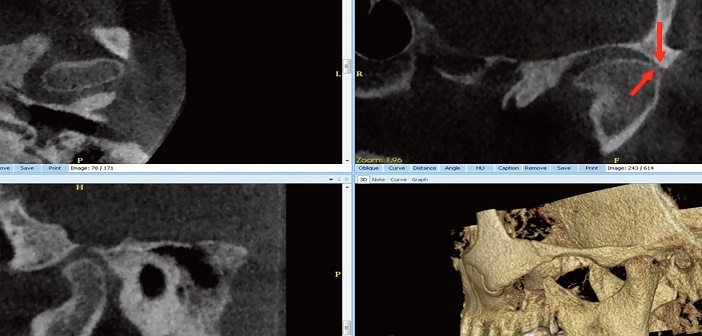
Fig.8 : arthropathie débutante, d’origine discale. Pincement latéral de l’interligne (flèches) dû à une bascule médiale (mésiale) du disque.
En cas de sinusites odontogènes (fig.9)
Le diagnostic de sinusite odontogène repose sur la triade clinique-endoscopie-imagerie 3D. Les sinusites odontogènes sont à suspecter devant des signes cliniques unilatéraux de pathologie nasosinusienne et/ou dentaire.
L’endoscopie nasale peut retrouver une suppuration du méat moyen ou sur le cornet inférieur.
Le CBCT est prescrit au moindre doute de sinusite odontogène, même en cas de panoramique peu évocateur. Il recherche :
- des signes de sinusite chronique (épaississement muqueux régulier, kystes muqueux rétentionnels, épaississement pariétal…) et/ou suppurée (épaississement muqueux irrégulier, festonné, bulleux, avec niveau liquide et souvent obstruction ostiale) ;
- une étiologie dentaire sous-jacente :
– lésion d’origine endodontique ou alvéolyse communiquant avec le sinus ;
– communication bucco-sinusienne par extraction récente (DDS par exemple) ;
– traitement canalaire avec dépassement intrasinusien de pâte dentaire (exposant à l’aspergillose), inflammatoire, granulome, kyste, ostéite secondaire…).
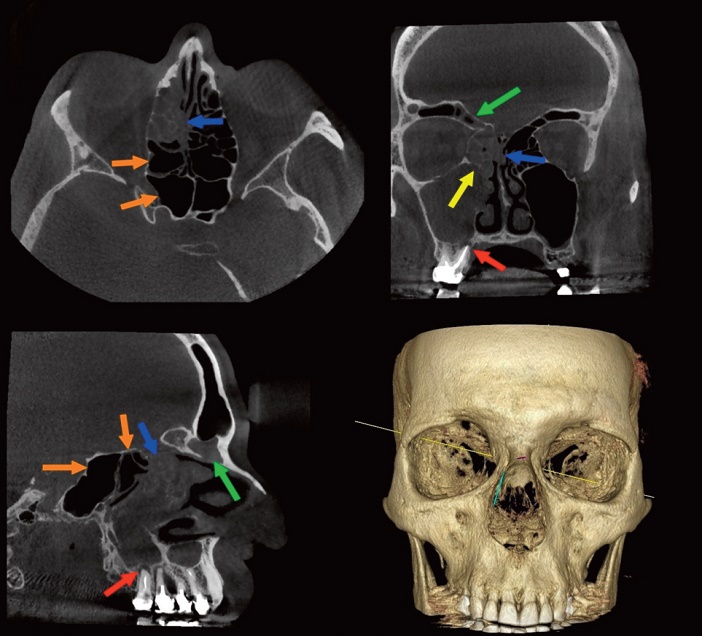
Fig.9 : sinusite odontogène antérieure et granulome palatin de 16 (flèche rouge): sinusite maxillaire obstructive (flèche jaune), ethmoïdale antérieure (flèches bleues) et frontale (flèches vertes) homolatérales, respectant les cellules sphénoïdales et ethmoïdales postérieures (flèches orange).
Pour préciser le diagnostic des images claires et denses des maxillaires (fig.10 à 13)
Le diagnostic des images radioclaires ou radiodenses, parfois mixtes des maxillaires repose d’abord sur le contexte clinique (souvent pauvre et parfois douloureux), les examens radiologiques standards (panoramique et RA) et le CBCT.
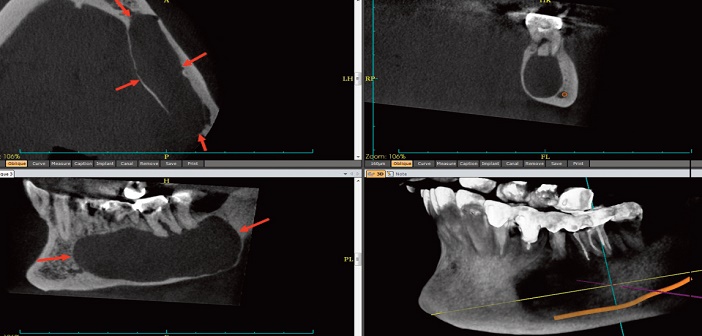
Fig.10 : volumineux kyste, de 50 mm de grand axe, de diagnostic fortuit, étendu dans le grand axe de la mandibule, soufflant la corticale basilaire et refoulant le canal mandibulaire, stigmate de sa lente évolution. Kératokyste.
Celui-ci, souvent décisif, est parfois insuffisant quand la lésion est suspecte de malignité ou intéresse les parties molles, mieux explorées par le scanner (TDM) ou l’IRM. Dans un nombre important de cas, c’est un faisceau d’éléments incluant la clinique, l’imagerie, parfois la biologie et souvent l’histologie qui permet d’établir le diagnostic.
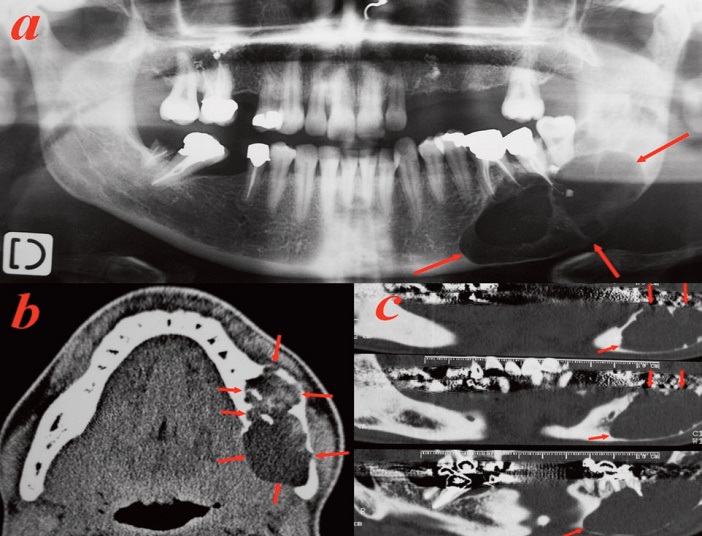
Fig.11 : tumeur multikystique mandibulaire postérieure gauche, soufflant les corticales et résorbant les apex dentaires. Améloblastome.
En faveur de la malignité, on peut être orienté par les signes suivants :
- cliniquement : tumeur maligne connue, locale ou à distance (myélome, carcinome), masse douloureuse, signe de Vincent, tuméfaction gingivale bourgeonnante, altération de l’état général…
- en radiologie standard et CBCT : lésion lytique à bords irréguliers, mités ou lacune à l’emporte-pièce, apposition périostée perpendiculaire, en feu d’herbe…
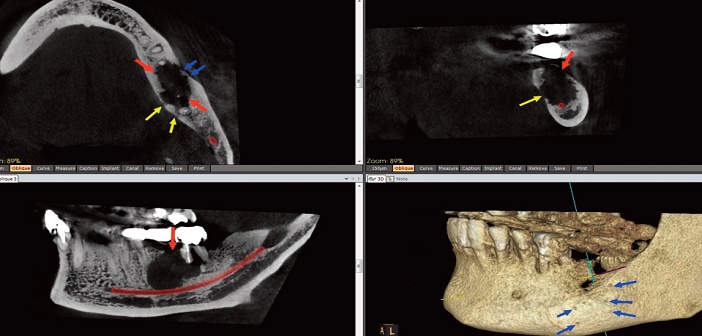
Fig.12 : carcinome épidermoïde gingival. CBCT. Formation tissulaire envahissant la mandibule (flèches rouges). Lacune mandibulaire à bords irréguliers, fistulisant en lingual (flèches jaunes) et en vestibulaire, réalisant en 3D un aspect de « peau d’orange » (flèches bleues).
La TDM et l’IRM gardent quelques indications spécifiques:
- suspicion de pathologie maligne des maxillaires (carcinome épidermoïde, lymphome…).
- étude des parties molles (tumeurs malignes) et notamment du ménisque des ATM (IRM).
- traumatismes graves de la face.
- artéfacts cinétiques en CBCT (de plus en plus rares).
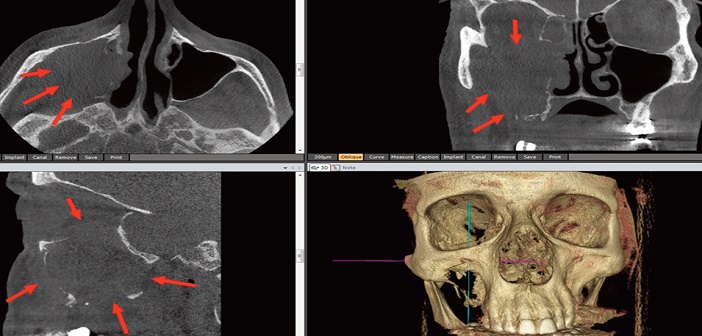
Fig.13.1 : carcinome épidermoïde. CBCT. Masse maxillaire lytique envahissant l’orbite droit et les cellules ethmoïdales. Diagnostic histologique
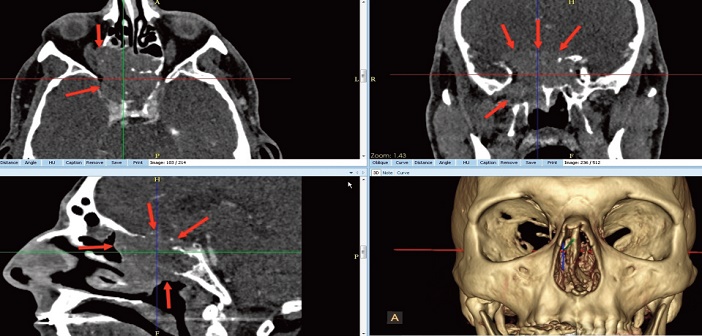
Fig.13.2 : lymphome à cellules B. TDM. Masse éthmoïdo-maxillaire lytique envahissant l’orbite droit et l’encéphale, mieux vue et délimitée en TDM. Diagnostic histologique.
Conclusion
Le CBCT doit être considéré comme un examen complémentaire de la radiologie standard. Il apparaît comme très utile dans de nombreux cas, souvent indispensable au diagnostic et/ou au bilan des lésions en odontostomatologie.
Bibliographie
1. Bellaïche N. Guide pratique du cone beam en imagerie dento-maxillaire. CdP, 2016.
2. Cavézian R., Pasquet G. Cone beam, imagerie diagnostique en odontostomatologie. Elsevier-Masson, 2011.
3. HAS. Tomographie à faisceau conique de la face. 2009
4. Hodez C., Bravetti P. Imagerie dento-maxillo-faciale par faisceau cônique «cone beam». Sauramps Medical, 2010.
5. Rocher R., Batard J., Cavezian R., Nguyen TH., Salmon B., Schmittbuhl M., Sevalle M., Descroix V. Tomographie volumique à faisceau conique. Cone beam computed tomography. Justification, optimisation et lecture.ADF, 2015.
6. Sarment D. Cone beam computed tomography: oral and maxillofacial diagnosis and applications. Wiley Blackwell, 2013.





