La gestion des déficits osseux en chirurgie implantaire utilise différentes techniques dont la régénération osseuse et la reconstruction osseuse avec des substituts osseux ou de l’os autogène.
L’os autogène, seul biomatériau vital qui contient des cellules et des facteurs de croissance associe les 3 propriétés que sont l’ostéoconduction, l’ostéoinduction et l’ostéogenèse.
Nous verrons des indications relatives à l’utilisation de l’os autogène dont le choix relève d’une préférence du chirurgien ainsi que les situations de très importantes pertes osseuses où il semble être le seul recours pour une réhabilitation implantaire.
La pose d’implants dentaires est tributaire du volume osseux résiduel des sites édentés. Plusieurs classifications ont défini le volume osseux utilisable (1 à 4).
Lorsque ce dernier est déficient en hauteur, largeur, épaisseur, trajectoire… il devient inadéquat en l’état pour la pose d’implants et nécessite le recours à des techniques de modification des conditions locales : ostéoplastie, distraction osseuse, régénération osseuse guidée, reconstruction osseuse… Il est des situations où il existe différentes options chirurgicales.
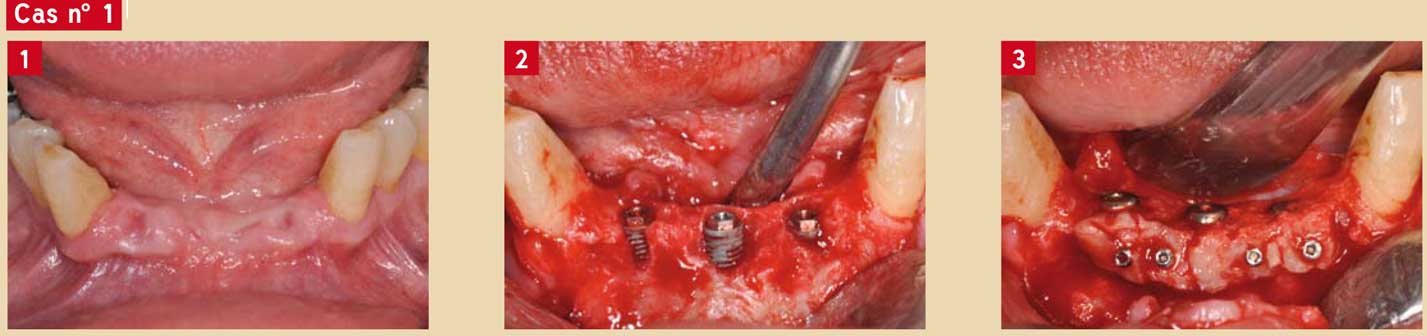
Le cas n° 1
Il s’agit d’un édentement mandibulaire antérieur, la tête de crête est insuffisante en épaisseur mais il est toutefois possible de placer des implants avec une déhiscence vestibulaire (implants NobelSpeedy™ NobelBiocare) (Fig. 1 et 2).
Une simple technique de régénération osseuse guidée peut-être utilisée parallèlement à la pose des implants : elle doit impérativement utiliser un matériau de comblement (substituts osseux ou os autogène) et une barrière de type membrane (5, 6).
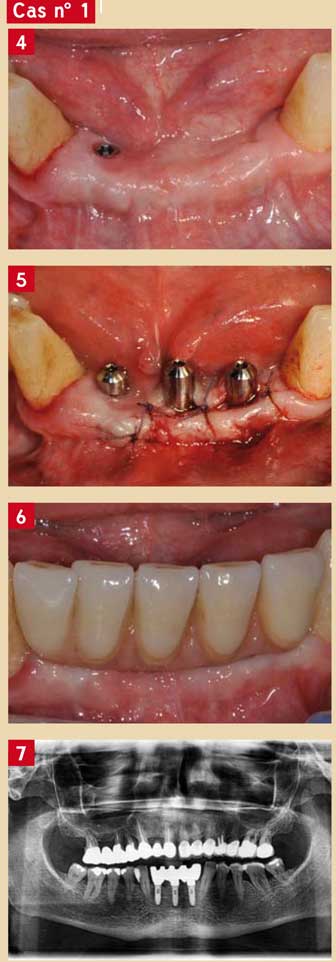
Cependant, ces techniques de ROG restent opérateur-dépendantes et il existe un pourcentage non négligeable de complications, notamment avec l’exposition des membranes (7).
Notre choix s’oriente préférentiellement dans ces cas de figure vers des petites greffes d’os autogène stabilisées par des mini-vis (technique décrite par F. Khoury (8) avec des mini-vis commercialisées par Stoma).
Des petits blocs osseux sont prélevés à la symphyse mentonnière en contrebas du site reconstruit, retouchés au disque et synthésés au niveau des défauts (Fig. 3). Le site est suturé avec précaution dans le respect de la technique enfouie (deux-temps chirurgicaux).
L’os autogène a ici des propriétés spécifiques qui nous font le préférer à un matériau allogénique ou alloplastique :
- la corticale assure un rôle de barrière vis-à-vis du tissu épithélio-conjonctif
- la rigidité des blocs vissés assure une bonne stabilité mécanique
- la trame médullaire contient des cellules dont un certain nombre survivront et des facteurs de croissance, ce qui assure une ostéoinduction et donc un effet ostéopromoteur
- ce concept ne nécessite pas de retrait de membrane non résorbable et n’induit pas le phénomène inflammatoire propre aux membranes résorbables.
Le délai de cicatrisation est de 4 mois et l’on peut noter qu’un implant a operculisé (Fig. 4). Ceci ne porte pas à conséquence à condition de poser immédiatement un pilier de cicatrisation. Le deuxième temps chirurgical aménage les tissus kératinisés autour des profils d’émergence implantaire (Fig. 5).
Nous en profitons pour retirer les mini-vis. Le bridge vissé céramique est réalisé par le Dr Véronique Hauss et le laboratoire Vision esthétique à Strasbourg (Fig. 6 et 7).
Le cas n° 2
Il concerne un édentement unilatéral terminal mandibulaire gérable par une réhabilitation sur 2 implants. Le volume osseux est ici particulier : la tête de crête est en position plus haute que les émergences des dents adjacentes, ce qui provoquerait des couronnes prothétiquement trop courtes et trop hautes si les implants étaient posés dans ces conditions. De plus, il existe un manque d’épaisseur en vestibulaire du site n° 36, ce qui se voit cliniquement et sur une coupe cone beam (Fig. 8 à 11).
Notre choix se porte sur une légère ostéoplastie de la crête qui sera ainsi mise à niveau et sur un épaississement du site déficient. L’idée est bien évidemment de combiner une technique soustractive avec une technique additive.
Pour réaliser l’ostéoplastie, nous utilisons la MicroSaw ® (Dentsply) qui tout en corrigeant la crête (Fig. 12 et 13) nous permet de récupérer une fine lamelle osseuse (Fig. 14 et 15).
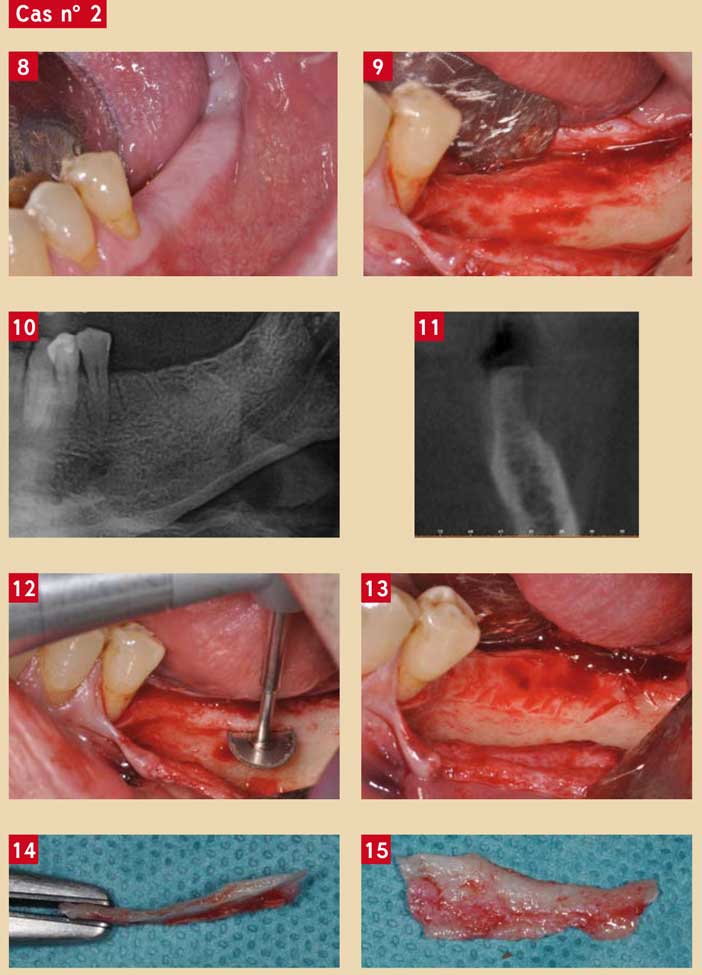
Deux implants sont alors posés (Replace® Nobelbiocare) et comme nous l’avions prévu, les spires de l’implant 36 sont visibles par transparence en vestibulaire de la corticale, ce qui peut provoquer à terme une perte de celle-ci sous forme de déhiscence ou de fenestration (9). Il est admis qu’il faut un minimum de 1 mm d’os péri-implantaire pour en assurer la pérennité (10). Nous préférons donc fixer une partie de l’os prélevé avec 2 mini-vis (Fig. 16).
La stabilité primaire des implants a permis une technique en un temps et les vis pourront être soit retirées à 2 mois par une légère incision en muqueuse alvéolaire, soit laissées à demeure (Fig. 17 et 18).
Le cas n° 3
Le patient est un jeune homme de 17 ans victime d’un traumatisme à moto à l’âge de 13 ans qui s’est soldé par la perte de 7 dents antéro-supérieures et d’une partie du pré-maxillaire (Fig. 19 et 20).
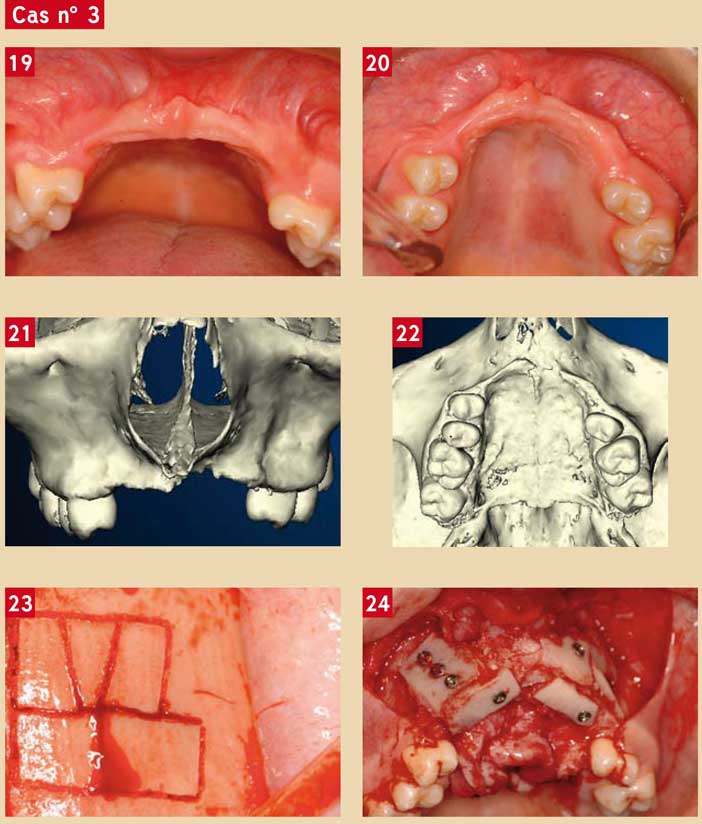
L’examen clinique révèle une résorption osseuse extrême qui est confirmée par l’examen tomodensitométrique reconstruit en 3D par le logiciel NobelGuide™. Ce dernier révèle une atrophie totale du pré-maxillaire en hauteur, jusqu’aux fosses nasales et en épaisseur, côté vestibulaire et palatin (Fig. 21 et 22).
Le choix thérapeutique s’oriente vers une réhabilitation implantaire qui nécessitera une reconstruction du volume osseux dans les 3 dimensions.
Malgré cette reconstruction, la prothèse sera vissée de type « FP3 » (11) c’est-à-dire qu’il y aura une fausse gencive cosmétique en céramique qui compensera un manque de hauteur résiduel des tissus osseux et muqueux que nous ne manquerons pas d’avoir, malgré les greffes, et ce, du fait de l’ampleur du déficit osseux.
C’est la raison pour laquelle le traitement pourra débuter à l’âge de 18 ans, alors que la croissance n’est pas forcément totalement terminée. Par ailleurs, la topographie, l’architecture et l’étendue du défaut osseux imposent le recours à des greffes d’os autogène en blocs et d’origine extra-buccale.
Notre choix s’est porté sur un prélèvement crânien plutôt qu’iliaque pour différentes raisons :
- un plus grand taux de survie des greffes d’os membraneux (pariétal) que celles d’os endochondral (iliaque) (12, 13)
- une morbidité moindre des greffes d’os crânien que celles des autres sites de prélèvement (14, 15)
- des suites opératoires réduites par rapport aux greffes iliaques : peu de douleurs et pas d’impotence fonctionnelle (16)
- des complications très rares lorsque ces gestes sont pratiqués dans de bonnes conditions par des praticiens compétents (17)
Ce type de reconstruction a été décrit par J.-F. Tulasne depuis longtemps (18). L’intervention s’est déroulée sous anesthésie générale à la polyclinique de Gentilly (Nancy) le
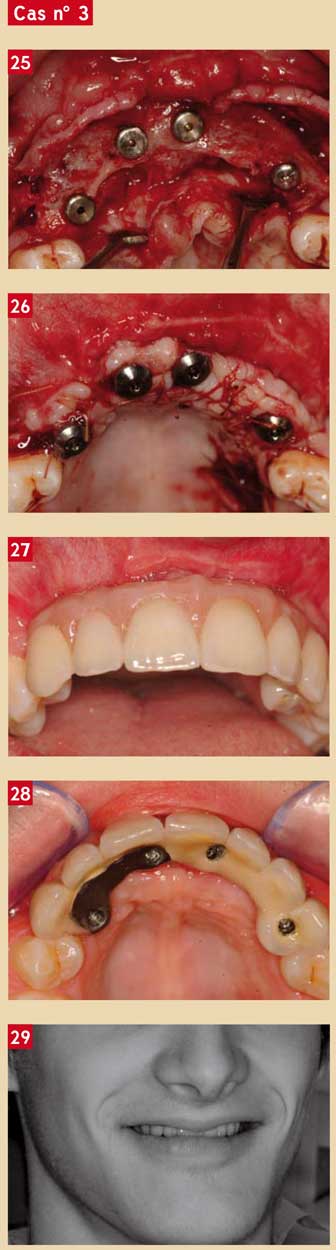
19 juillet 2007. Le Dr Pierre Sibille, chirurgien maxillo-facial et plasticien a réalisé le prélèvement de blocs osseux et de copeaux au niveau de la corticale externe et d’une partie de la diploé du pariétal. Ceci a pu se faire grâce à des patrons que j’avais modélisés (Fig. 23). Ce matériel osseux est conservé dans du sérum physiologique, le site de prélèvement est suturé dans les plans profonds et le cuir chevelu est agrafé. Le patient est ensuite rechampé pour permettre de réaliser la reconstruction du pré-maxillaire. L’incision se fait en muqueuse alvéolaire suffisamment haut pour libérer les tensions du futur lambeau. La crête résiduelle est progressivement épaissie en vestibulaire et en palatin par des blocs vissés enserrant des copeaux et de l’os mouliné. Des blocs sont ensuite vissés en hauteur pour assurer une véritable construction en 3D d’une néo-crête (Fig. 24). Le site est suturé en 2 plans et le délai de cicatrisation est de 4 mois. La réentrée montre une résorption partielle du matériau, mais
la pose des implants peut avoir lieu en technique enfouie (Fig. 25). L’exposition des profils d’émergence se fait à 4 mois (Fig. 26) et la prothèse sera réalisée par son praticien dès maturation des tissus mous (Fig. 27 à 29).
Le sourire du patient montre une lèvre basse, peu tonique du fait d’un manque de supports osseux et dentaire pendant de nombreuses années, notamment en période de croissance (Fig. 29). Le cahier des charges a été rempli en lui redonnant une fonction et une dignité.
Bibliographie
1. Lekholm U, Zarb G : Patient selection and preparation. In Branemark PI, editor : Tissue integrated prosthèses : osseointegration in clinical dentistry, pp 199-209, Chicago, 1985, Quintessence.
2. Misch CE, Judy KWM : Classification of partially edentulous arches for implant dentistry. Int J Oral Implant 4: 7-12, 1987.
3. Misc CE : Classification and treatment options of the completely edentulous arch. In implant dentistry, Dent Today 26-30, Oct 1990.
4. Misc CE : Divisions of available bone in implant dentistry, Int J Oral Implant 7: 9-17, 1990.
5. Becker W, Becker BE: Guided tissue regeneration for implants placed into extraction sockets and for implant dehiscences: surgical techniques and case report. Int J Periodontics Restorative Dent 1990; 10: 376-391.
6. Buser D, Bragger U, Lang NP, Nyman S. Regeneration and enlargement of jaw bone using guided tissue régénération. Clin Oral Implants Res 1990; 1: 22-32.
7. Fontana F : Complications in guided bone régénération and their management. J Periodontol Oral Implant 2007; 26: 79-88.
8. Khoury F, Khoury CH : Mandibular bone blocks grafts : instrumentation, harvesting technique and application. J Periodontol Oral Implant 2006; 25: 15-34.
9. Lindhe J : Clinical periodontology and implant dentistry. Copenhagen: Blackwell Munskgaard, 2003 : 889.
10. Davarpanah M, Szmukler-Moncler S, Khoury PM, Jakubowicz-Kolen B : Manuel d’implantologie clinique 2e édition ; Éditions CdP 2008.
11. Misch CE : Prosthodontic options in implant dentistry, Int J Oral Impl 7: 17-21, 1991.
12. Smith JD, Abramson M : Membranous vs. Endochondral bone autografts, Arch Otolaryngol 99: 203, 1974.
13. Zins JE, Whitaker L : Membranous vs. Endochondral bone : implications for craniofacial reconstruction, Plast Reconstr Surg 72: 778, 1983.
14. Tessier P : Autogenous bone grafts taken from the calvarium for facial and cranial applications, Clin Plast Surg 9: 531, 1982.
15. Jackson IT, Helden G, Marx R : Skull bone graft in maxillofacial and craniofacial surgery, J Oral Maxillofac Surg 44: 949-955, 1986.
16. Harsha BC, Tuvey TA, Powers SK : Use of autogenous cranial bone grafts in maxillofacial surgery : a preliminary report, J Oral Maxillofac Surg 44: 11-15, 1986.
17. Kline RM, Wolfe SA : Complications associated with the harvesting of cranial bone grafts, Plast Reconstr Surg 95: 5-13, 1995.
18. Tulasne JF, Amzalag G, Sansemat JJ : Implants dentaires et greffes osseuses. Cah Prothèse 71 : 81-101, 1990.






