L’os autologue est le matériau de référence dans les reconstitutions pré-implantaires. Cependant le recours à un site chirurgical supplémentaire, le volume osseux parfois limité (dans les prélèvements endobuccaux) et les suites opératoires majorées, nous orientent vers la recherche de solutions alternatives.
Par ailleurs la temporisation, critère critique de la réussite des reconstitutions en général, est une problématique difficile à gérer dans les édentations complètes, quand l’atrophie est majeure.
L’os allogénique
On entend par allogénique un matériau issu d’une même espèce (humaine) et non d’un animal différent (appelé alors xénogénique).
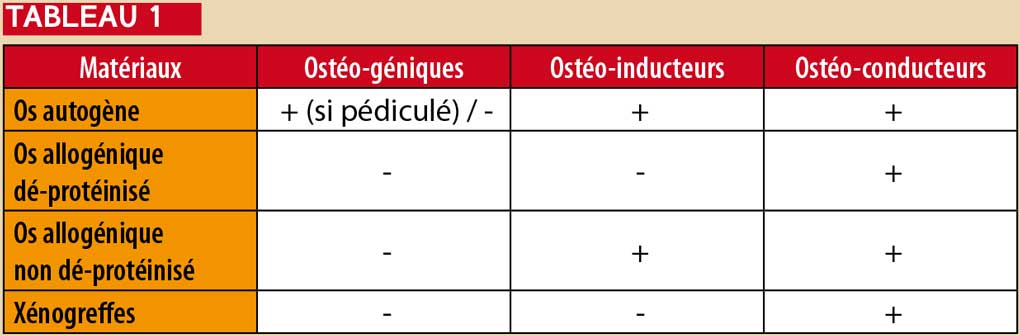
Plusieurs biomatériaux ou substituts osseux sont disponibles (Buser 2009) et doivent présenter des propriétés ostéo-géniques, ou ostéo-inductrices ou ostéo-conductrices afin de permettre cette néoformation osseuse.
Les matériaux ostéo-conducteurs possèdent une matrice propice à la croissance osseuse (substitution rampante).
Les matériaux ostéo-inducteurs contiennent des protéines qui stimulent la prolifération et la différentiation des cellules mésenchymateuses non spécifiques en cellules différenciées.
Les matériaux ostéo-géniques contiennent des cellules osseuses capables de former de l’os directement, à condition que leur vascularisation soit maintenue (cas des greffes pédiculées) (Tableau 1).
Les os allogéniques se classent en trois familles :
- l’os lyophilisé : les trames minérales et organiques sont conservées ; le matériau subit un lavage et une stérilisation par rayon gamma (Irradiated Cancellous Bone)
- l’os déminéralisé : la déminéralisation permet de libérer les protéines morphogénétiques inductrices ( DFCDB)
- l’os délipidé-déproteinisé : seule la trame minérale est conservée avec des résidus collagéniques (BIOBANK, TBF, PUROS).
Différents greffons allogéniques commercialisés en France (Mainard 2007) et compostions relatives :
BIOBANK
Issu de têtes fémorales prélevées dans des établissements de santé français sur donneurs vivants lors d’arthroplasties totales de la hanche.
Traitement viro-inactivant, délipidant. Procédé Supercrit.
Caractérisation :
- Protéines : non mesurable
- Collagène : 30 %
- Lipides : moins de 0,5 %
TUTOPLAST « PUROS »
Allogreffe osseuse, d’origine humaine, prélevée en Europe sur donneurs vivants ou décédés. Importé par L’EFS.
Traitement viro-inactivant. Procédé Tutoplast.
Caractérisation :
- Protéines : moins de 1 %
- Collagène : 30,4 %
- Lipides : 1,1 %
TBF
Issu de têtes fémorales prélevées dans des établissements de santé français sur donneurs vivants lors d’arthroplasties totales de la hanche.
Traitement viro-inactivant. Procédé Phoenix.
Caractérisation :
- Protéines : non mesurable
- Lipides : non spécifié
- Collagène : 30 %
OST Développement OSTEOPURE
Usage orthopédique. Issu de têtes fémorales prélevées dans des établissements de santé français sur donneurs vivants lors d’arthroplasties totales de la hanche.
Traitement viro-inactivant. Procédé Osteopure.
Caractérisation :
- Collagène : 20-36 %
- Protéines : 24-40 %
- Lipides : moins de 2 %
OST Développement, GRAFTON « DBM »
Os humain prélevé sur donneur décédé. En cours de rehomologation. Tissus prélevés aux États-Unis en majorité.
Traitement déminéralisant associé au Glycérol.
Caractérisation :
- Calcium : moins de 0,5 %
- Collagène et protéines non collagéniques (BMP, TGF…) : plus de 99 %
- Glycérol : taux élevé (réponse inflammatoire liée à l’excipient)
- Lipides : non mesurable
Revue de la littérature
La revue de la littérature montre une grande variabilité de protocoles et un nombre conséquent de case report. Les séries décrites présentent un niveau de preuve faible et les résultats restent à valider.
La recherche bibliographique a été réalisée via PUBMED (Tableau 2).
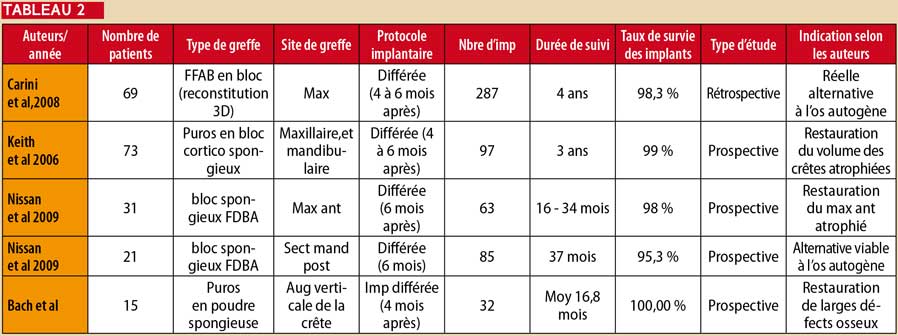
Les articles rapportés dans ce tableau méritent une attention particulière (plus de 15 cas traités).
Le taux de survie implantaire varie de 95,3 à 100 % dans ces articles. Or survie n’est pas un indicateur de la stabilité du volume osseux greffé.
Les taux de succès, précisent entre autres la stabilité de l’os marginal, concerné par la greffe. Ces taux ne sont pas clairement précisés. Nous les aborderons dans le suivi du cas clinique à cinq ans qui sera présenté dans cet article. L’intégration de ces blocs varie selon les patients de 4 à 6 mois.
Néanmoins on peut considérer que l’os allogénique est une alternative sérieuse dans les cas de greffes par blocs ou de particules, qui mérite d’être mieux validée en terme de protocole chirurgical et de gestion de l’acte implantaire.
Intégration du greffon osseux allogène
Les étapes d’intégration sont similaires aux greffons autogènes. Cette similitude est grandement favorisée par la présence de la trame collagénique.
Les bourgeons vasculaires du site receveur bordent le greffon, puis pénètrent dans sa partie spongieuse. La vascularisation y est plus lente et partielle (Vastel et coll. 2000).
S’ensuit un phénomène d’intégration par résorption- apposition autour des cônes vasculaires. L’incorporation du greffon allogénique varie en moyenne entre 7 et 8 mois (Vastel et coll. 2000). Les études histologiques corroborent le caractère viable de l’os dans les sites greffés (Stuart et al. 2005).
Importance de la vascularisation
L’incorporation de toute greffe osseuse est liée à ces phénomènes vasculaires, qui permettent le rétablissement au sein du greffon d’un flux sanguin qui dépend des néo vaisseaux provenant du lit osseux receveur. Cette « revascularisation » est plus au moins facilitée selon qu’il s’agit d’os spongieux ou cortical (V-Monnet-Corti et coll. 2006).
L’autre source vasculaire est issue des tissus mous et du périoste qui doivent êtres manipulés de façon a-traumatique.
La cicatrisation du périoste se réalise par augmentation de la population cellulaire constituée de cellules bordantes, pouvant se différencier en ostéoblastes.
Le facteur d’imbibition sanguine apparaît comme essentiel pour la bonne intégration de tout greffon.
Intérêt des implants transitoires « Anew » simultanément aux reconstitutions osseuses
Toute augmentation osseuse impose une absence de compression du site greffé afin de permettre sa maturation et intégration sans exposition ou résorption excessive.
L’intérêt de ces implants réside dans leur rigidité et leur capacité à supporter des prothèses fixées transitoires, par mise en charge immédiate.
Dans ce cas clinique, la patiente âgée de 63 ans, se présente après un port de prothèse amovible depuis plus de 20 ans. On note des crêtes osseuses fortement résorbées et une modification de l’architecture des maxillaires (arcade en V, Fig. 1, 2 et 3).
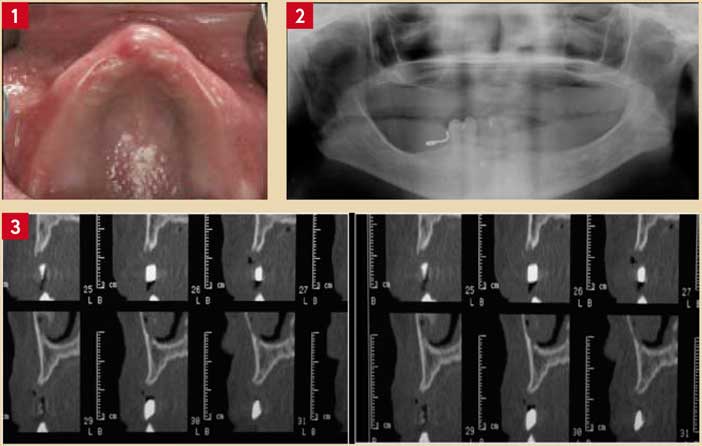
Fig. 1 : arcade en V du fait de la résorption avancée Fig. 2 : atrophie osseuse intéressant les sinus et crêtes osseuses du prémaxillaire Fig. 3 : atrophie des crêtes du prémaxillaire
La greffe osseuse autogène, initialement proposée à la patiente, a été refusée du fait de la nécessité de site de prélèvement exobuccal.
Le traitement a été réalisé sous anesthésie générale, avec l’objectif de pose des prothèses fixes provisoires durant la même phase opératoire.
Un lambeau de pleine épaisseur décalé en palatin est réalisé ainsi que deux fenêtres latérales d’accès sinusien selon la voie d’abord décrite par Tatum (Fig. 4 et 5).
La muqueuse sinusienne est réclinée et une éponge de collagène (AntémaTr) est placée dans le toit de chaque fenêtre.
Les implants Anew (de diamètre 2,2 et de longueur 13 mm) sont placés en utilisant le guide prothétique (Fig. 6). Leurs positions sont palatines, à distance des futurs sites implantaires définitifs.
À ce stade les comblements sous-sinusiens sont réalisés et des greffons allogéniques sont placés (Biobank Tr) (Fig. 7).
Les blocs sont stabilisés par des vis d’ostéosynthèse Tekka autoforantes de diamètre 1,5 et de 13 mm de long.
Les espaces vacants entre les blocs sont comblés par des particules du même matériau. Aucune membrane n’est placée. Le caractère hautement hydrophile du matériau permet une fixation rapide du caillot dans les espaces inter granulaires et a contribué à la stabilisation dudit matériau (Fig. 7).
La fermeture du lambeau est réalisée par des sutures 3/0 discontinues. Des points en U horizontal sont réalisés autour des émergences des implants Anew.
Une prothèse provisoire est préalablement réalisée (Fig. 8), à partir du duplicata de la prothèse complète initiale, en recherchant des appuis palatins et rétro-tubérositaires.
Les composants prothétiques des implants Anew sont placés et fixés à l’aide de résine à la prothèse transitoire.
Après polymérisation le bridge est démonté et rectifié sur des analogues de laboratoire. Les appuis distaux sont alors supprimés.
L’occlusion est contrôlée et l’anesthésie générale inversée. Une hospitalisation de 1 jour a suivi la chirurgie.
La médication post-opératoire comprend de l’amoxicilline-acide clavulanique associée à une corticothérapie de 3 jours (Solupred 60 mg/jour) et à un antalgique de niveau 2 (paracétamol-codéine).
La patiente est revue le lendemain et 3 jours après, pour un contrôle dynamique de l’occlusion et de la cicatrisation.
Les suites opératoires sont un oedème important et des douleurs modérées cédantes sous l’action des antalgiques.
Aucune complication post-opératoire n’est observée. 4 mois plus tard une ré-entrée sous anesthésie locale est réalisée. On observe une vascularisation importante de la surface du matériau (Fig. 11).
La prothèse complète initiale est évidée en palatin afin de permettre le passage des implants transitoires. Elle est stérilisée à la Chlorhexidine 3 % et fixée en palatin dans le raphé médian faisant office de guide chirurgical.
Des implants Astra Osseospeed (8 implants) sont placés en respectant le protocole et évitant un sous-forage des sites, qui serait potentiellement source d’ischémie dans un matériau immature.
Ces implants sont positionnés dans le couloir prothétique en vestibulaire des implants transitoires (Fig. 12). Des vis de couverture sont placées et le lambeau refermé. Le bridge transitoire initial est replacé sur les Anew.
À 4 mois post-opératoires le deuxième temps chirurgical est réalisé. Un bridge transvissé céramo-métallique, avec fausse gencive céramisée est réalisé pour pallier au remodelage tissulaire (Fig. 16).
À la pose de la prothèse d’usage les implants transitoires sont retirés sous anesthésie locale modérée. Le temps global d’usage des implants transitoires dans ce cas a été de 9 mois, sans aucune symptomatologie.
Les radiographies post-opératoires montrent le niveau osseux au niveau des implants transitoires 9 mois après leur pose (Fig. 13).
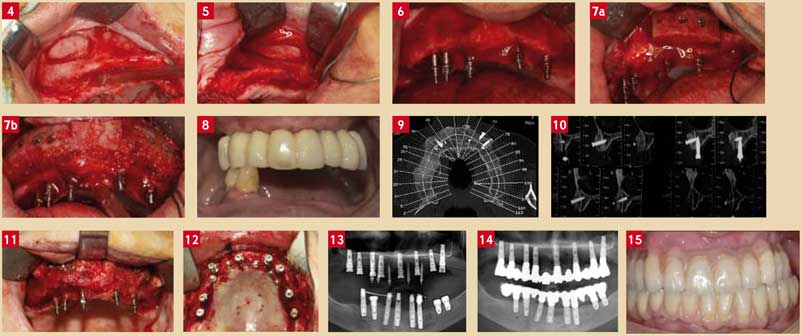
Fig. 4 : atrophie du prémaxillaire et ouverture de la fenêtre latérale droite Fig. 5 : atrophie du prémaxillaire et ouverture de la fenêtre latérale droite Fig. 6 : crêtes minces et pose des implants Anew en palatin de 2,2 mm de diamètre Fig. 7 : blocs osseux ostéosynthésés en place Fig. 8 : prothèse en mise en charge immédiate sur les implants temporaires Anew Fig. 9 : intégration des greffes à 4 mois Fig. 10 : tomodensitométrie objectivant l’os initial et l’os augmenté à 4 mois Fig. 11 : intégration clinique et forte vascularisation des blocs allogéniques à 4 mois Fig. 12 : pose des implants conventionnels Osseospeed à 4 mois Fig. 13 : contrôle post-opératoire radiologique des implants Fig. 14 : contrôle radiologique des implants à 2 ans Fig. 15 : contrôle clinique de la restauration prothétique à 2 ans
Malgré une mise en charge immédiate et la faible quantité osseuse disponible, la perte osseuse crestale est modérée et aucun implant n’est perdu. L’absence de mobilité à leur niveau permet d’affirmer la bonne distribution des charges occlusales, en adéquation avec la physiologie osseuse.
L’absence de joint sous-gingival, la rigidité de ces implants, leur état de surface et leur macrostructure sont autant d’éléments décisifs dans leur tenue malgré des conditions biomécaniques extrêmes (bridge complet et charges occlusales immédiates).
Le rôle primordial des implants transitoires a été d’éviter une surcharge par compression de la prothèse complète sur la greffe initiale puis sur les implants définitifs.
Par ailleurs le rôle psychologique de la réalisation de prothèse transitoire fixe n’est pas à négliger dans l’acceptation de la durée et la participation positive du patient, comparé à une prothèse amovible.
Discussion
Notre expérience dans les os allogéniques par blocs, depuis 2000 nous a amenés à proposer ce matériau en alternative aux prélèvements osseux autologues.
Le volume nécessaire pour une telle reconstitution aurait amené un prélèvement conséquent, nécessairement exo buccal. La morbidité et la lourdeur d’un tel prélèvement ont été ainsi évitées.
Actuellement l’os allogénique connaît un regain d’intérêt et peut dans l’avenir représenter une alternative sérieuse aux greffes autologues.
Il est important à ce stade de noter que le type de bloc osseux est primordial. La corticale de certains blocs peut représenter un frein à la vascularisation de surface et source de non intégration de cette corticale malgré la pénétration vasculaire et osseuse sous-jacente, dans la trame spongieuse. Le type de bloc idéal serait un corticospongieux affiné au niveau de la corticale ou un cartilagino-spongieux prélevé dans la partie postérieure du col du fémur.
Le contrôle clinique et radiologique à 5 ans post prothèse d’usage montre un discret remodelage osseux crestal en relation (très probablement) avec une importante reprise de la fonction masticatoire (Fig. 16, 17, 18 et 19). L’absence de proprioception implantaire est un élément de risque de surcharge majeur dans les prothèses bimaxillaires céramo-métalliques.
Une attention particulière est à apporter à la surveillance de l’occlusion de cette patiente, du fait de ces deux bridges complets sur arcades antagonistes.
En résumé, nous pouvons insister sur les points suivants :
- la pose de prothèse transitoire amovible est un facteur de complication et de remodelage excessif des greffes d’apposition
- les implants transitoires règlent de façon prévisible les inconvénients liés à la prothèse transitoires et leur mise en charge immédiate est validée par la littérature sur le rôle non négligeable des forces transmises dans le remodelage et la maturation osseuse (Froum et al. 1988) ; l’évaluation de ces implants et leurs intégrations sont validées du point de vue histologique (Stuart et al. 2005).
L’os allogénique représente une alternative intéressante aux greffes autologues à condition de s’assurer de la préservation de ses qualités physico-chimiques, qui peuvent différer selon le procédé de préparation mis en œuvre, la passivité et la gestion de l’occlusion des reconstitutions.
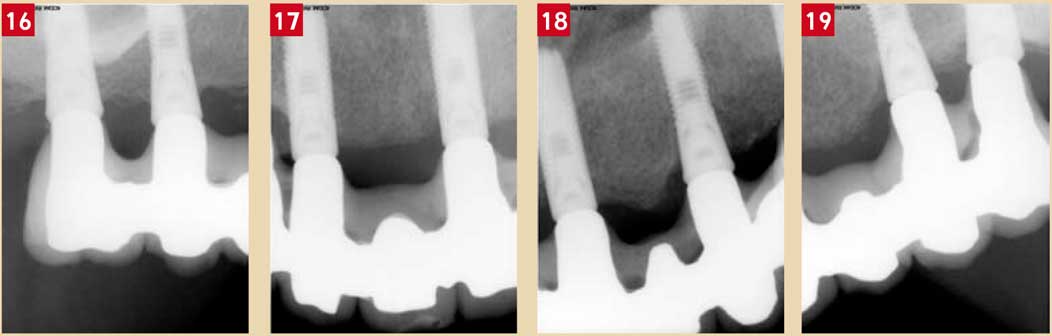
Fig. 16 : radiographie intra-orale de la dent numéro 14, prise le 12.05.2010. Fig. 17 : radiographie intra-orale de la dent numéro 13, prise le 12.05.2010. Fig. 18 : radiographie intra-orale de la dent numéro 23, prise le 12.05.2010. Fig. 19 : radiographie intra-orale de la dent numéro 26, prise le 12.05.2010.
Bibliographie
1. A BACH L., ROHRER M., PRASSARD H. Screw “Tent-Pole” Grafting Technique for Reconstruction of Large Vertical Alveolar Ridge Defects Using Human Mineralized Allograft for Implant Site Preparation. J Oral Maxillofac Surg 68 : 428-435, 2010
2. BIANCHINI M., BUTTENFORD A., BENFATTI C., BEZ L., FERREIRA C., DE ANDRADE R F. Traitement de maxillaire atrophié avec une greffe d’os lyophilisé : suivi clinique sur 3 ans. Parodont Dent Rest 2009 ; 29 : 643-647
3. BRUNEL M., PALDINO P., PERRIAT M. Greffe osseuse mandibulaire postérieure par blocs-osseux cortico-spongieux allogéniques. Implant 2007 ; 13(4) : 262-271
4. BUSER D. 20 years of guided bone regeneration in implant dentistery, 2nd edition. Quintessence Publishing Co.2009, 15-45
5. CARINI F., BRUNELLIG, FRANCO M., VISCIONI A. A retrospective study on 287 implants installed in resorbed maxillae grafted with fresh frozen. Allogenous bone. Journal Compilation 2008
6. COLOMBIER M.L., LESCLOU P, TULASNE J.F. La cicatrisation des greffes osseuses. Rev StomatoChir Maxillofac.2005 Jun ; 106 (3) : 157-65
7. FROUM S.J., EMTIAZ S., BLOOM M., SCOLNICK J., TARNOW D. The Use of transitionnal Implants For immediate Fixed Temporary Protheses in Cases of Implant Restorations. Prac Periodontics Aesthet Dent 1988 ; 10 : 737-746
8. KEITH J.D., PETRUNGARO P., LEONETTI J.A., ELWELL C.W. Clinical and Histologic Evaluation of a Minezlized Block Allograft : Result from developmental period (2001-2004). Int J Periodontics Restorative Dent 2006 August ; 26(4) : 321-7
9. KHOURY Georges. Les matériaux allogéniques de substitution osseuse. Implant, août 2008, 14 (3) : 13-15
10. LEONETTI J.A., KOUP R. Localized maxillary ridge augmentation with a block allograft for dental implant placement : case reports Implant Dent.2003 ; 12(3) :217-26
11. MAINARD D. Les substituts osseux et du cartilage en 2007. Édition Romillat, Paris 2007
12. NISSAN J., GHELFAN O., MARDINGER O., CALDERON S., CHAUSH G. Efficacy of Cancellous Block Allograft Augmentation Prior to Implant Placement in the Posterior Atrophic Mandibule. Journal Compilation 2009
13. NISSAN J., MARDINGER O., CALDERON S., GEORGE E., CHAUSHU G. Cancellous bone block allograft for the augmentation of the anterior atrophic maxillae. Journal Compilation 2009
14. PERRIAT M., CHAVRIER C. Reconstitution osseuse implantaire à l’aide de greffons d’os allogénique. Implant 2006 ,6(3) :187-197
15. PETRUNGARO P.S., AMAR S. Localized ridge augmentation with allergenic bloc grafts prior to implant placement : case reports and histologic evaluations. Implant dent.2005 Jun ; 14(2) :139-148
16. STUART J., HAREL Simon, SANG-SHOON CHO, Nicholas ELIAN, Michael D. ROHRER, Dennis P. TARNOW. Histologic Evaluation of Bone-Implant Contact of Immediatly Loaded Transitional Implants After 6 to 27 months. The Int Jour Of Oram and Maxillofacial Implants.2005 20 (1) : 54-60
17. STUART J., WALLACE S., ELIAN N., TARNOW D. Comparaison of Mineralized Cancellous bone allograft (Puros) and Anorganic Bovine Bone Matrix (bio-oss) for sinus augmentation. Int J Periodontics Restorative Dent 2006 ; 26 :543-551
18. VASTEL L., LEMERCIER V. Fonctionnement d’une banque de tissus osseux en 1998. Rev Chir Orthop Rep. 1999 May ; 85 (2) : 164-73
19. V. MONNET-CORTI, P. ROCHE-POGGI. Principes biologiques mis en jeu dans la cicatrisation osseuse. J de Paro et Imp Oral.2006, 25(1), 5-13