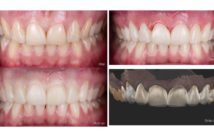
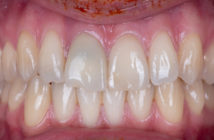
- Hélène Fron, Christian Moussally, Jean-Baptiste Chieze, Stéphane Cazier, Cyril Fonteneau, François Bouquet, Alexandre Gaucher, Caroline Prot, Marie Ange Hrycenko, Gilles Aldié, Gil Tirlet, Jean-Pierre Attal, Gérard Lévy, Louis Maman (UFR de Montrouge – Paris Descartes – Service d’Odontologie Charles Foix Ivry/Seine).
- Olivier Chabreron, Pierre Farré, Christophe Ghrenassia, Bertrand Guinot, Simon Lucas, Karim Nasr, Jean-Noël Vergnes, Michel Sixou, Jean-Jacques Guyonnet (UFR de Toulouse – Paul Sabatier – Service d’Odontologie Hôtel Dieu St Jacques, Toulouse).
Depuis quelques années, la CFAO directe pénètre progressivement le milieu professionnel en France, les cabinets dentaires et commence à être enseignée dans le cursus initial dans la majorité des facultés de l’hexagone. Elle fait actuellement l’objet d’un innovant protocole de recherche clinique multicentrique entre les facultés de Montrouge, de Toulouse et les experts de recherche clinique de l’HEGP (Hôpital Européen Georges Pompidou).
Le but de cet article écrit conjointement par les équipes parisienne et toulousaine, est, après avoir énoncé quelques rappels sur la CFAO directe, de tenter de resituer sa place dans la dentisterie moderne puis de présenter sa place dans l’enseignement et la recherche.
Définition et rappels
La CFAO directe est la conception et fabrication assistée par ordinateur d’éléments prothétiques en une seule séance par le praticien et son équipe, sans passer par le laboratoire de prothèse. En anglais, le terme utilisé est Chairside Cad-Cam.
Le système de numérisation fait appel à une caméra numérique qui remplace l’empreinte traditionnelle. Le logiciel traite les données en concevant informatiquement la pièce (le plus souvent un inlay/onlay). Enfin, l’unité de production est localisée dans le cabinet dentaire : la machine fabrique la pièce en usinant un bloc (le plus souvent en céramique) à partir des données issues du traitement du logiciel.
Un seul système de CFAO directe est aujourd’hui commercialisé en France, c’est le système CEREC (Sirona). Si les premières versions du CEREC étaient perfectibles du point de vue de l’adaptation des pièces prothétiques et demandaient un apprentissage prolongé, la version actuelle est bien plus précise et plus facile à mettre en œuvre.
Les indications cliniques de la CFAO directe sont aujourd’hui assez larges : inlays, onlays, couronnes (voire facettes) et bridges provisoires de longue durée pouvant comporter jusqu’à 4 éléments.
Les matériaux disponibles
Il est aujourd’hui possible d’avoir accès à différents types de matériaux sous forme de blocs préparés industriellement.
Pour le moment la grande majorité des blocs accessibles est constituée par de la céramique :
- céramique feldspathique : Vita Mark II et TriLuxe
- vitrocéramique enrichie en leucite : Ivoclar Empress® CAD, 3M ParadigmTM C, Sirona Cerec blocs
- vitrocéramique au disilicate de lithium : Ivoclar e.max® CAD.
Il existe toutefois des blocs de composite commercialisés aux USA (Vita Cad-Temp, 3M ParadigmTM, Merz art- Bloc® et Artegral®) mais pas encore en France.
Pour les blocs en céramique, nous pouvons choisir en fonction des impératifs cliniques :
- la translucidité : il existe des blocs de basse et de haute translucidité, ainsi que des blocs polychromatiques qui reproduisent les trois zones chromatiques de la dent naturelle (émail, dentine et collet)
- la teinte : les teintes des teintiers Vita Classic et Vita 3D Master sont disponibles
- la taille du bloc : petite pour un inlay, plus grande pour une couronne.
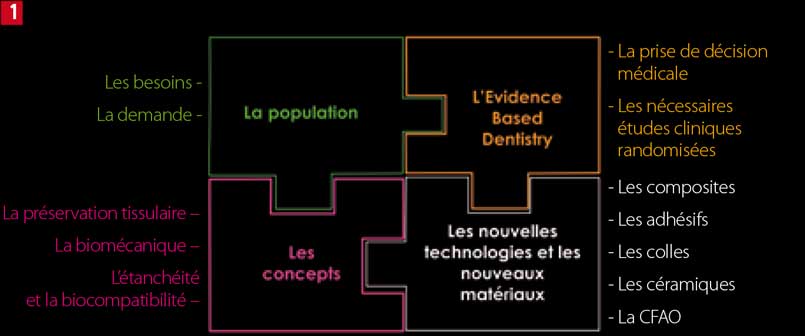
Fig. 1 : les 4 caractéristiques de la dentisterie moderne
Place de la CFAO directe dans la dentisterie moderne
Pour répondre à ce sujet, nous nous sommes posé la question de savoir quels éléments orientaient nos décisions thérapeutiques en dentisterie moderne ? Nous avons listé les 4 évolutions majeures qui influent directement sur nos choix. Ces 4 évolutions sont imagées dans le puzzle représenté sur la Figure 1.
1ère pièce du puzzle : les évolutions des caractéristiques de la population que nous soignons
2e pièce du puzzle : les évolutions des concepts de traitement
3e pièce du puzzle : les évolutions des technologies et des matériaux
4e pièce du puzzle : les évolutions de la recherche clinique et de la notion de preuve scientifique avec l’Evidence Based Dentistry (EBD).
Tout au long de cet article, nous allons voir que la CFAO directe répond bien aux enjeux de ces 4 évolutions.
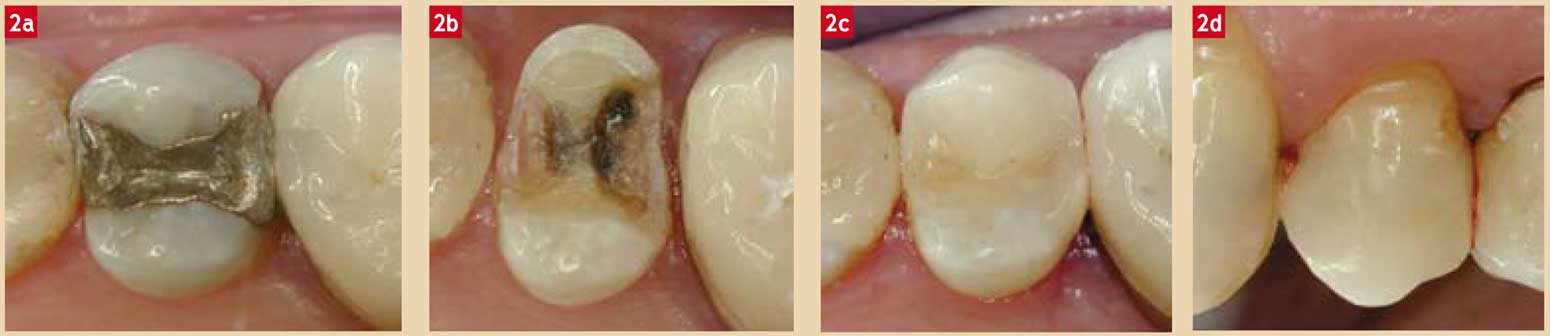
Fig. 2 : après dépose de l’amalgame et élimination du tissu pathologique, la perte de substance est très importante. Il a été décidé de supprimer la très fine coque d’émail vestibulaire résiduelle. La réalisation d’un onlay en céramique (par CFAO directe dans ce cas) permet de préserver non seulement la vitalité pulpaire mais aussi la cuspide palatine qui semble très résistante sur le plan mécanique. Cas clinique : Dr ATTAL.
1ère pièce du puzzle :
Les évolutions de la population
Attachons-nous aux besoins et aux demandes actuels de la population que nous traitons :
1. Les besoins de dentisterie restauratrice
Les besoins de dentisterie restauratrice de la population restent importants. Nous devons distinguer les besoins liés à la carie primaire et ceux liés aux remplacements des restaurations.
Nos patients présentent des besoins de traitement qui ont – contrairement à ce que l’on pourrait penser – augmenté ces dernières années. On assiste en effet à une recrudescence de la carie dentaire (Bagramian et al, 2009) et la carie est actuellement classée par les experts de l’Organisation mondiale de la santé (OMS) au troisième rang des fléaux mondiaux, immédiatement après les affections cancéreuses et les maladies cardiovasculaires.
Le besoin de soins dentaires lié à la carie primaire est donc toujours une question de santé publique. Dans ce cadre, même s’il faut garder en tête que les petites pertes de substance seront toujours préférentiellement traitées en méthode directe, il n’en reste pas moins que les inlays/onlays restent une thérapeutique de choix pour les pertes de substance moyennes à importantes.
De plus, les restaurations anciennes de nos patients nécessitent d’être remplacées. L’indice CAOD chez les 35- 44 ans en France a été estimé à 5,6 avec des composantes O à 10,4 et C à 1,2 (Hescot et al, 1997). Chez les sujets plus âgés (65-74 ans), le CAOD atteindrait 23,2 avec des composantes A à 16,9 et C à 1,1. Dans le cadre de remplacement des restaurations, il semble que les récidives de carie après restauration par CFAO directe soient peu nombreuses comparativement aux restaurations directes (Mjör et al, 2008).
2. La demande esthétique
Nos patients souhaitent de plus en plus des restaurations esthétiques et rejettent pour diverses raisons les restaurations métalliques. De nombreuses études récentes vont dans le sens de cette demande de restaurations esthétiques (Samorodnitzky-Naveh et al, 2007 ; Simon et al, 2008, Akarslan et al, 2009). A ce titre, la CFAO directe donne accès à des restaurations esthétiques (le plus souvent à base de céramique mais aussi à base de composite).
Au total, la CFAO directe, si on la réserve aux pertes de substance moyennes à importantes, est une bonne option pour répondre à la fois aux besoins et aux demandes de la population.
2e pièce du puzzle :
Les évolutions des concepts de la dentisterie moderne
3 grands concepts guident aujourd’hui nos thérapeutiques : la préservation tissulaire, la biomécanique de la dent restaurée, l’étanchéité et la biocompatibilité.
1. La préservation tissulaire
Depuis de nombreuses années, le concept de préservation tissulaire est entré de plein pied dans la dentisterie moderne. Or aujourd’hui, devant une perte de substance importante dans le secteur postérieur, la thérapeutique la plus souvent choisie par le praticien est la coiffe périphérique qui est beaucoup plus consommatrice de tissus dentaires sains (2 à 3 fois plus) que l’inlay-onlay (Edelhoff et Sorensen, 2002).
Cette attitude s’oppose donc aux orientations actuelles de la dentisterie plus préservatrice des tissus biologiques.
Il faut donc encourager le praticien à toujours réfléchir à l’alternative d’un inlay-onlay. Ce qui est bien mis en évidence par la première règle du gradient thérapeutique (Tirlet et Attal, 2009). La figure 2 illustre une situation clinique assez classique où il est courant d’avoir recours à une restauration périphérique, voire à une dépulpation, alors qu’un simple onlay en céramique par CFAO a été réalisé.
D’ailleurs, et c’est encore moins connu par les praticiens, c’est aussi le cas sur dent dépulpée où il est recommandé parfois de recourir à un inlay-onlay au lieu d’une couronne (Bukiet et Tirlet, 2005). Les critères biomécaniques sont alors encore plus importants à analyser.
La CFAO directe trouve donc toute sa place dans ce concept fondamental de préservation tissulaire.
Peut-être même nous orienterons-nous prochainement vers l’hyper préservation tissulaire comme le montrent si bien F Vailatti et U Belser (2009) dans le cadre des réhabilitations complètes sur des patients aux dents présentant des sévères abrasions.
2. La biomécanique de la dent restaurée
3 niveaux d’analyse sont à considérer : la perte de substance, l’importance du collage et les différences de comportement entre les matériaux de restauration.
La perte de substance
L’analyse de la perte de substance est très riche d’enseignement sur le comportement mécanique de la dent restaurée et donne de sérieuses indications sur la préparation.
Donnons 3 exemples de résultats d’études in vitro : Magne et Oganesyan (2009) confirment qu’à chaque fois que cela est possible, il faudra conserver une crête marginale car elle est considérée comme une poutre de résistance qui s’opposera à la flexion cuspidienne.
De la même façon, en étudiant l’influence du recouvrement des cuspides sur l’intégrité marginale et la formation de fissures amélaires, Krifka et al (2009) concluent qu’il vaut mieux ne pas laisser des parois cuspidiennes de moins de 1mm d’épaisseur. Magne et Knezevik (2009) montrent que 2 mm sont nécessaires dans le sens vertical pour les onlays de recouvrement en composite réalisés par CAD-CAM.
L’importance du collage
Il est admis depuis près de 20 ans que le collage des restaurations contribue à l’augmentation de la cohésion mécanique de l’ensemble dent/colle/restauration (Reeh et al, 1989). A cet égard, il nous semble raisonnable de conseiller au praticien un assemblage par collage et d’éviter les assemblages à l’aide de CVIMAR (ciment verre ionomère modifié par addition de résine).
La nature du matériau
Il est difficile de distinguer très précisément le comportement biomécanique de la céramique par rapport au composite. Il semblerait toutefois que sur dent pulpée seuls les onlays en céramique volumineux n’induisent que des contraintes en compression (Magne et Belser, 2003). De même, le matériau céramique est très favorable comme le montre une autre étude qui met en évidence que la dent naturelle et celle restaurée par l’inlay en céramique se comportent de la même façon (Magne et Oganesyan, 2009b).
Sur molaire dépulpée, la résistance à la fatigue des overlays en composite testés serait très supérieure à celle des overlays en céramique (Magne et Knezevik, 2009b).
A ce jour, nous voyons bien que tout n’est pas clarifié sur le choix entre la céramique et le composite. Seule une étude clinique pourrait permettre de mieux partager les indications relatives des 2 matériaux.
3. L’étanchéité et la biocompatibilité des restaurations
Ces 2 objectifs, intimement liés, constituent le 3e concept moderne qui doit régir nos traitements restaurateurs. La qualité de la mise en œuvre de l’assemblage par collage doit nous permettre d’atteindre ces 2 objectifs.
La qualité de l’étanchéité des inlays est aussi en rapport avec la faible variation dimensionnelle lors de la mise en œuvre car ce dernier est simplement limitée au joint de colle, contrairement aux restaurations directes.
Notons toutefois, si on se situe uniquement sur le plan du matériau constitutif de l’inlay, une préférence au niveau de la céramique dont la composition et la structure ainsi que la stabilité des liaisons covalente ou ionocovalente contribuent à une excellente biocompatibilité.
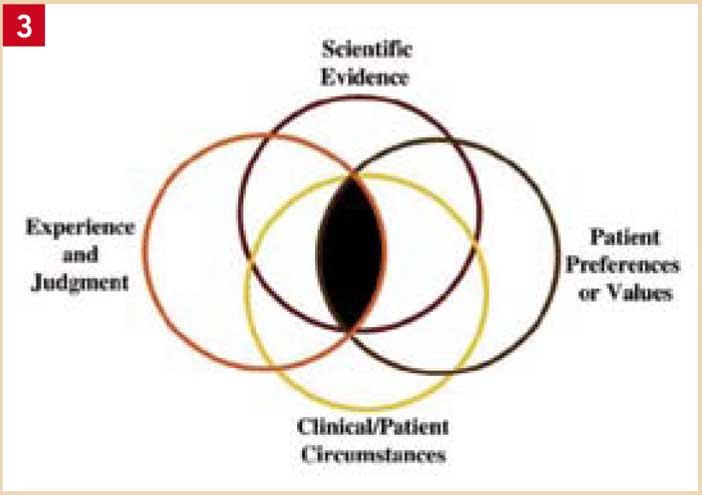
Fig. 3 : le premier principe de l’EBD stipule que la décision médicale est un processus complexe basé sur la bonne intégration des 4 dimensions suivantes (Forrest, 2009).
3e pièce du puzzle :
Les évolutions des matériaux et des technologies
Nous ne reviendrons pas dans ce chapitre sur les évolutions les plus récentes des matériaux (composites, adhésifs, colle, céramique) ainsi que sur les progrès très importants des nouvelles technologies liées à la CFAO. Nous noterons simplement que les matériaux usinés par CFAO sont plus résistants que les matériaux travaillés en laboratoire de prothèse du fait que les blocs sont produits industriellement.
4e pièce du puzzle :
L’Evidence Based Dentistry
L’EBD est devenue une exigence forte de la dentisterie moderne. Les 2 principes fondamentaux de l’EBD sont les suivants :
1. La décision médicale est un compromis
C’est plus précisément un processus complexe basé sur la bonne intégration de 4 dimensions (Fig. 3) : la situation clinique, les préférences du patient, la preuve scientifique et l’expérience du praticien. A cet égard, la CFAO directe nécessite un apprentissage, mais ce dernier est de moins en moins long étant donné les progrès de la simplification du logiciel et de la caméra.
2. Il existe une hiérarchie des niveaux de preuve
Cette hiérarchie est basée sur la capacité de généraliser les résultats de la recherche. Cette pyramide de valeur va de l’opinion d’expert (niveau 5) à la méta-analyse d’études contrôlées et randomisées (niveau 1, meilleur niveau).
De nombreuses publications concernant la CFAO et plus particulièrement la CFAO directe sont parues de puis 20 ans, et c’est un sujet qui reste toujours d’actualité.
Des études par simulation informatique, des études in vitro et des études cliniques ont étudié les performances de la technique. Une récente revue systématique de la littérature, réalisée par Wittneben et al. (2009), fait le point sur les performances cliniques des restaurations unitaires réalisées par CFAO. Ils ont sélectionné 4 études prospectives et 2 études rétrospectives et ont estimé les taux de survie à 5 ans des inlays-onlays à 92,9 % [89,3-95,3] et des couronnes à 92,3 % [72,0-98,1]. Cette revue montre que la CFAO directe permet de réaliser des restaurations de qualité, esthétiques et durables.
CFAO directe, enseignement et recherche
Nous avons vu que la CFAO directe était en parfaite synchronisation avec les évolutions de la dentisterie moderne.
Il apparaissait donc tout naturel que cette dernière prenne place dans l’Université, dans le cadre de l’enseignement, de la clinique et de la recherche.
Enseignement et clinique
La CFAO directe a aujourd’hui sa place dans le cursus des études dentaires de plusieurs facultés. Plusieurs centres hospitalo-universitaires en France se sont équipés du CEREC, permettant à des utilisateurs qualifiés de partager leur savoir-faire avec les étudiants du cursus initial à la faculté ou à l’hôpital (Fig. 4 et 5).
Recherche
Nous avons vu plus haut que les restaurations unitaires réalisées par CFAO directes sont des solutions durables, mais que les études expérimentales in vitro ne nous permettaient pas de choisir entre céramique et composite.
L’absence d’étude clinique randomisée dans la littérature va dans le sens de l’impossibilité de justifier nos choix par des arguments issus de la recherche.
C’est pourquoi nous travaillons actuellement sur un projet d’essai clinique randomisé multicentrique dont l’objectif est de comparer les performances des inlaysonlays en céramique et en composite. Comme il n’est pas possible de construire un tel projet sans compétences dans le domaine de la recherche clinique, nous avons fait appel à des personnalités compétentes en la matière : Pierre Durieux de l’Université Paris Descartes et Gilles Chatelier et son Unité de Recherche Clinique de l’Hôpital Européen Georges Pompidou (HEGP) vont nous guider dans cette construction. 3 centres sont concernés par cette étude multicentrique :
- Centre 1 : Service d’Odontologie de Charles Foix d’Ivry-sur Seine dirigé par le Pr Louis Maman.
- Centre 2 : Service d’Odontologie de l’Hôtel Dieu de Toulouse dirigé par le Pr Jean-Jacques Guyonnet.
- Centres « cabinets libéraux » : Dr Cyril Fonteneau, Dr Alexandre Gaucher, Dr Christian Moussally. Notons que la CFAO directe se prête particulièrement à la recherche clinique. En effet, cet outil permet de standardiser au maximum les procédures : épaisseur du joint collé, force des contacts occlusaux et proximaux, forme de cavité, procédure de fabrication… Or la standardisation est un élément clé de la qualité des études cliniques.
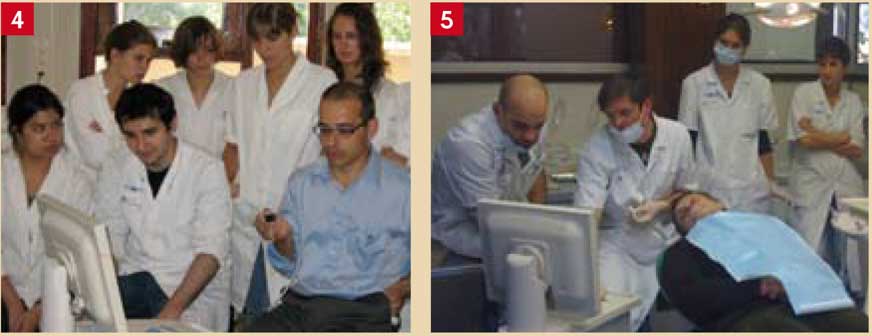
Fig. 4 : Pendant un TP de CFAO directe (DCEO2), les étudiants de Montrouge (Paris Descartes) apprennent à faire une empreinte optique, le design de l’inlay, l’essai «clinique» après usinage de la pièce, le maquillage et l’assemblage. Fig. 5 : A Charles Foix des «experts» de CFAO directe encadrent les étudiants pour leur premiers inlays par CFAO.
Conclusion
Nous avons montré combien la CFAO directe avait toute sa place dans la dentisterie moderne. Toutefois, rappelons la très belle phrase d’Abraham Maslow « If the only tool you have is a hammer, you tend to see every problem as a nail » (Si le seul outil que vous avez à votre disposition est un marteau, vous aurez tendance à voir tous les problèmes comme des clous).
La CFAO directe est un bien bel outil pour atteindre les objectifs fonctionnels, mécaniques, biologiques et esthétiques de nos restaurations, mais en aucun cas une solution universelle et immuable…
Bibliographie
1. Akarslan ZZ, Sadik B, Erten H, Karabulut E. Indian J Dent Res 2009, 20: 195-200.
2. Bagramian RA, Garcia-Godoy F, Volpe AR, The global increase in dental caries. A pending public health crisis. Am J Dent. 2009 Feb;22(1):3-8.
3. Bukiet F, Tirlet G. Contemporary aesthetic care for nonvital teeth: conservative treatment options. Pract Proced Aesthet Dent 2005, 17: 467-472.
4. Edelhoff D et Sorensen JA. Tooth structure removal associated with various preparation designs for posterior teeth. Int J Periodontics restorative Dent 2002; 22(3):241-249.
5. Forrest JL. Introduction to the basics of evidence-based dentistry : concepts and skills. J Evid Base Dent Pract 2009, 9 : 108-112.
6. Hescot P., Bourgeois D., Doury J. Oral Health in 35-44 year old adults in France Int. Dent. J. 1997 ; 47 : 94-99.
7. Mjör IA, Davis ME, Abu-Hanna A, CAD/CAM restorations and secondary caries: a literature review with illustrations. Dent Update. 2008, 35(2):118-20.
8. Reeh ES, Douglas WH, Messer HH. Stiffness of endodontically-treated teeth related to restoration technique. J Dent Res 1989, 68 : 1540-1544.
9. Samorodnitzky-Naveh GR, Geiger SB, Levin L. Patients’satisfaction with dental esthetics. J Am Dent Assoc 2007, 138 : 805-808.
10. Simon J, Tirlet G, Attal JP. Evaluation de la demande esthétique à la consultation externe de l’hôpital Charles Foix d’Ivry/Seine. Inf Dent 2008, 31: 1677-1682.
11. Tirlet G, Attal JP. Le gradient thérapeutique: un concept médical pour les traitements esthétiques. Inf dent 2009, 41/42: 2561-2568.
12. Vailati F, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: the three-step technique. Part 1. Eur J Esthet Dent 2008, 3: 30-44.