L’implantologie est aujourd’hui considérée comme le traitement de choix de l’édentement. Ses complications potentielles sont cependant nombreuses. Elles devraient être prévenues par un bilan préalable complet comprenant au moins panoramique dentaire et cone beam (CBCT, cone beam computed tomography) et diagnostiquées dès que possible par un suivi post-thérapeutique incluant toujours l’imagerie. Nous n’envisagerons pas les complications de la chirurgie préimplantaire, qui méritent un développement spécifique.
Techniques radiologiques
1. Panoramique dentaire
En préopératoire, il est indispensable mais insuffisant, permettant
- l’étude sur un seul cliché de la totalité du système dentomaxillaire,
- l’estimation approximative de la hauteur d’os disponible.
En postopératoire, il permet un contrôle immédiat d’implantations multiples (Fig.1).
2. Clichés rétroalvéolaires long cône
Ils procurent en préopératoire une approche de la hauteur d’os et une étude mésiodistale plus fiables que sur le panoramique mais insuffisante.
Ils sont utiles au contrôle postopératoire et au dépistage de complications :
- en mesurant la perte osseuse: normalement, elle est au maximum de 1,2 mm la première année et de 0,1 mm par an les années suivantes ;
- en précisant le nombre de spires exposées.
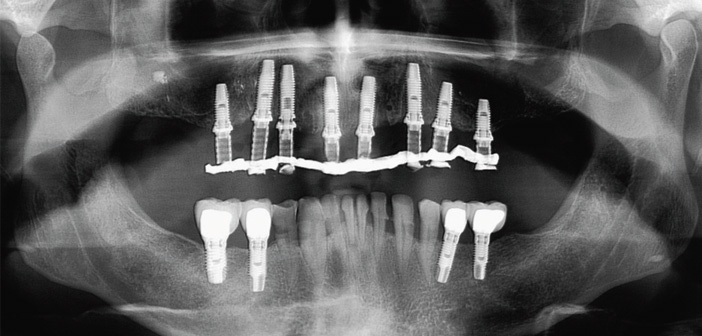
Fig. 1 : contrôle initial d’implants multiples maxillaires par panoramique dentaire
3. Cone beam
Devenu l’examen tridimensionnel de référence en implantologie, supplantant le scanner (TDM, tomodensitométrie), il est systématique dans tout bilan préimplantaire et précise indication et stratégie thérapeutiques. Il présente enfin une valeur médico-légale dans le cadre de l’obligation de moyens, notamment en cas de complication postopératoire.
Interet de l’imagerie dans la prevention et le diagnostic des complications implantaires
Il sera précisé pour chacune des complications. Celles-ci peuvent être classées en deux catégories : lésions d’obstacle anatomique et défaut d’ostéo-intégration.
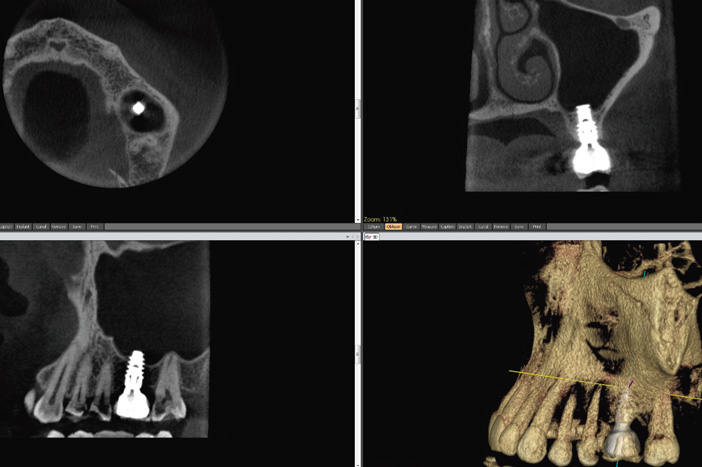
Fig. 2a : implant asymptomatique. Apex intrasinusinusien sans réaction muqueuse, bien toléré.
Lesions d’obstacle anatomique
Maxillaire
Sinus maxillaires
L’effraction du plancher sinusien par un implant est acceptable si l’intrusion est limitée à moins de 3 mm et qu’elle ne s’accompagne ni de signe clinique ni de signe radiologique de sinusite (Fig.2a et b). En cas de pénétration plus importante et/ou de sinusite (Fig.2c), ou a fortiori de fuite intra-sinusienne de l’implant (Fig.2d), l’extraction, de même que le traitement d’une éventuelle communication bucco-sinusienne, peuvent devenir indispensables en cas de sinusite incoercible. Ceci confirme la nécessité d’une étude sinusienne complète, comprenant le complexe ostio-méatal, par CBCT préopératoire en cas d’implantation prévue à l’aplomb d’un sinus (régions antrales).
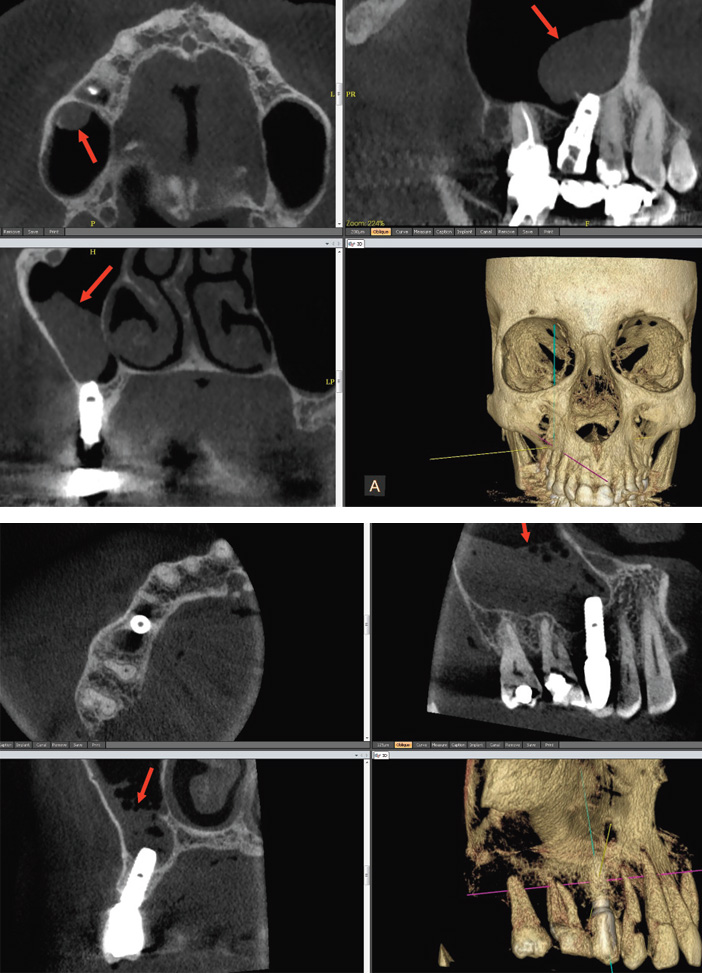
Fig. 2b : implant légèrement oblique, asymptomatique. Kyste muqueux intrasinusien sus-jacent, sans valeur pathologique. Abstention thérapeutique. Fig. 2c : implant 15 de siège partiellement intrasinusien, responsable de la sinusite suppurée. Traitement médical et par méatotomie, efficace. La dépose de l’implant,
Fosses nasales
De même, un débord limité au CBCT est sans conséquence si la muqueuse nasale a été préalablement décollée lors de l’intervention et est en général bien toléré, sans rhinite hyperplasique; mais une intrusion plus nette et/ou symptomatique peut imposer la dépose de l’implant.
Foramen incisif
Il peut constituer un obstacle lorsqu’il est volumineux, notamment en cas de perte d’une incisive centrale ou de kyste nasopalatin, conditions anatomiques mises en évidence par imagerie préimplantaire (surtout le CBCT). La suppression du pédicule incisif n’aurait pas cependant de conséquence clinique.
Canal grand palatin et artère palatine descendante
Repérés par CBCT en cas d’implantation ptérygo-palatotubérositaire, Ils sont à éviter en orientant l’implantation selon un axe oblique en haut, en arrière et en dehors, idéalement simulé sur ordinateur à l’aide d’un logiciel de planification et d’un guide chirurgical.
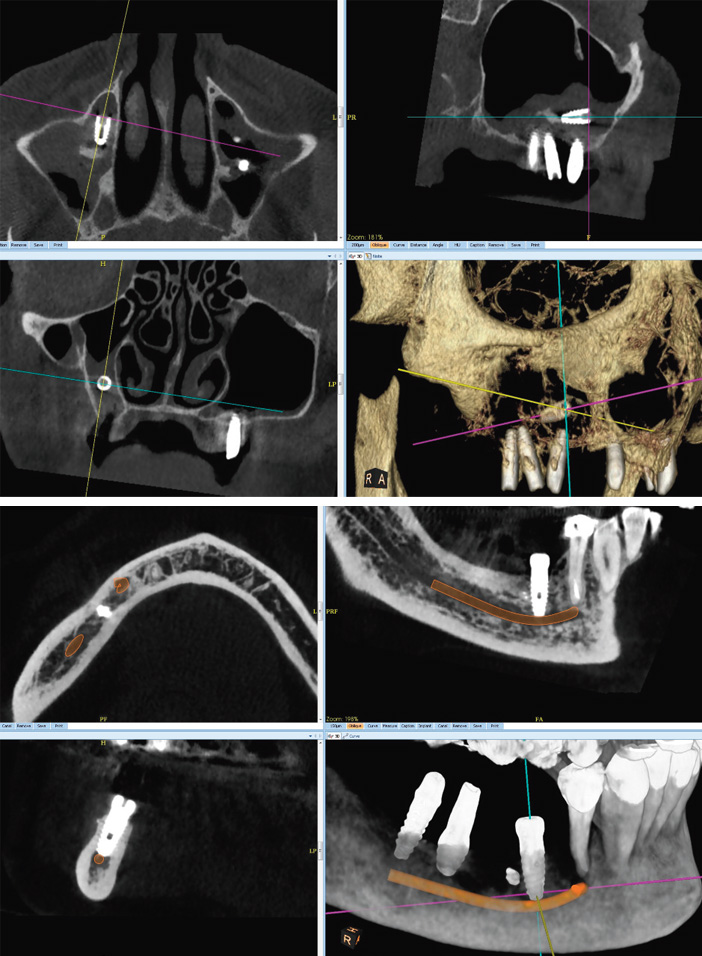
Fig. 2d : fuite intrasinusienne d’un implant. Greffe en échec, mal évaluée avant implantation. Fig. 3 : signe de Vincent. Compression canalaire modérée. Dépose de l’implant
Mandibule
Canal et nerf mandibulaires
La compression du nerf mandibulaire par effraction du canal survient surtout en cas de non réalisation d’imagerie 3D, de sa mauvaise interprétation ou du non-respect de la distance de sécurité de 2 mm entre implant et obstacle (de même qu’entre piliers). Elle peut être ignorée en peropératoire du fait de l’anesthésie locale, puis révélée par un signe de Vincent homolatéral ou par un cliché rétroalvéolaire post-opératoire confirmé au moindre doute par CBCT, montrant la situation intracanalaire de l’apex implantaire. L’extraction totale ou au moins partielle de l’implant, réalisée en urgence, n’est pas toujours efficace (Fig.3).
Foramen et nerf mentonniers
La lésion du nerf mentonnier à proximité du foramen s’observe surtout en cas de trajet récurrent (boucle rétrograde) du pédicule mentonnier, fréquent mais le plus souvent limité, et en cas de foramens mentonniers multiples (foramina doubles ou triples) où l’arborescence pédiculaire débute en intraosseux. Ces variantes pouvant passer inaperçues en radiologie standard le CBCT préimplantaire est déterminant pour les mettre en évidence. La compression du nerf mentonnier a les mêmes causes, les mêmes signes, impose le même traitement, avec les mêmes limites que celle du nerf mandibulaire (Fig.4).
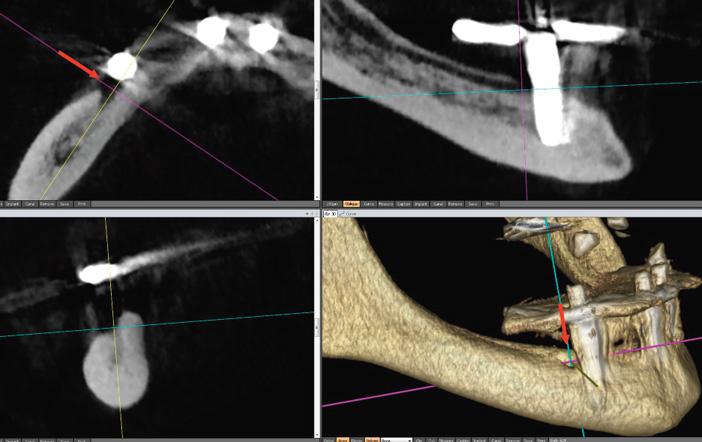
Fig. 4 : signe de Vincent modéré. Proximité de l’implant et du foramen mentonnier. Conservation de l’implant et disparition des signes sensitifs en quelques semaines
Canal et nerf incisifs mandibulaires
Le plus souvent détectable par CBCT et contenant une branche trophique du canal mandibulaire, ce canal n’est pas considéré en zone édentée comme un véritable obstacle à éviter; il est recommandé cependant de ne pas implanter à son contact, ce qui pourrait causer des paresthésies voire des phénomènes douloureux à la mise en charge.
Branches des artères sublinguales et submentales
En cas d’implantation parasymphysaire ou canine, il est indispensable d’éviter le franchissement de la corticale linguale du fait du risque de lésion d’une branche des artères sublinguales ou submentales, pouvant être responsable d’hématome du plancher buccal et de compression des voies aéro-digestives supérieures. Si un franchissement de la corticale, même minime, est objectivé par la clinique ou au moindre doute par CBCT, un bandage compressif est appliqué pendant 24h afin de prévenir une hémorragie à bas bruit.
Rétrécissement à mi-hauteur du procès alvéolaire
Cette variante du normal est beaucoup plus rare au maxillaire qu’à la mandibule où elle est surtout due à l’empreinte des glandes sous maxillaires en lingual et peut s’associer à une concavité vestibulaire, réduisant alors très nettement l’épaisseur alvéolaire et la hauteur d’os disponible. Le CBCT est alors indispensable pour juger du volume.
PILIER ADJACENT (dent ou implant)
L’impaction d’une dent adjacente ou d’un implant déjà présent est une complication non rare, due à un défaut d’orientation du forage, notamment en cas d’espace limité, où la chirurgie guidée trouve un intérêt particulier. Le CBCT évalue la résorption dentaire en recherchant une éventuelle atteinte pulpaire (Fig.5).
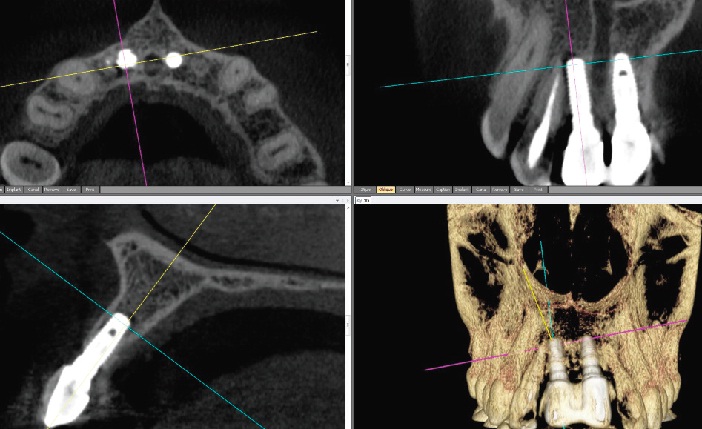
Fig. 5 : résorption de l’apex de 12 par l’implant 11.
Defaut d’osteo-integration
Il peut être dû à une pratique implantaire imprécise, à une infection au décours ou à distance de l’intervention ou à un os pathologique mal évalué en préopératoire. Dans ces cas, l’étude CBCT pré-implantaire peut prévenir ou diminuer nettement ces risques.
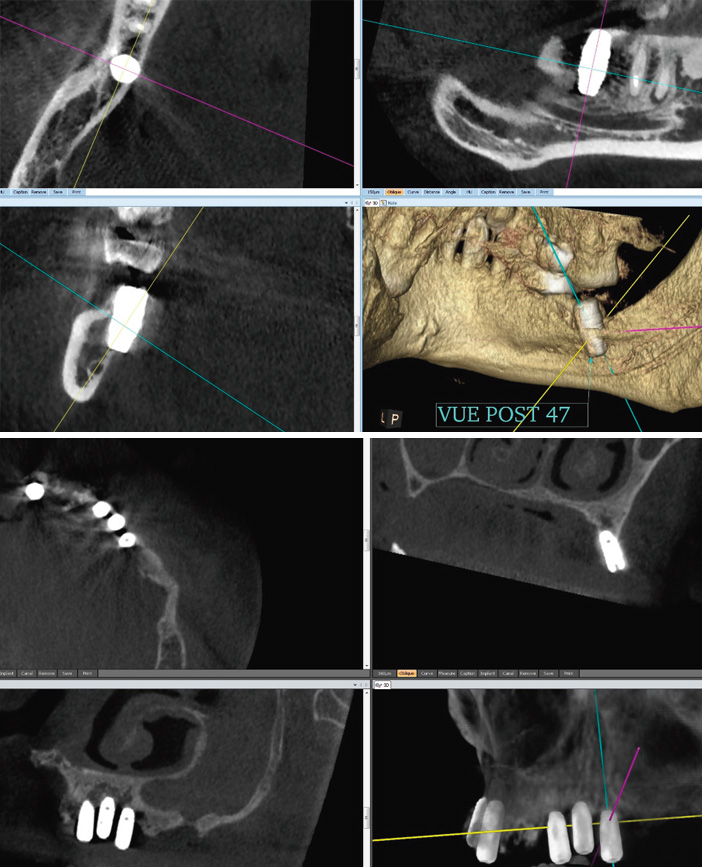
Fig. 6 : douleurs initiales, persistantes. Implant lingual lysant la cortical, déposé. Fig. 7 : douleurs initiales, persistantes. Implants trop proches, sans respect des distances de sécurité. Ostéite locale et faible ostéo-intégration. Dépose des implants et traitement anti-infectieux local et général.
Pratique implantaire imprécise
Ces complications se voient surtout en cas d’étude tridimensionnelle non pratiquée ou mal appliquée.
- Implant mal inséré pouvant lyser une dent (Fig.5), une corticale (Fig.6), ou pénétrer les parties molles, parfois d’emblée très douloureux.
- Implant trop angulé (supérieur à 30%).
- Non-respect des distances entre piliers pouvant aboutir à trouble de la vascularisation locale et à des complications infectieuses à type d’ostéite locale, douloureuse et pouvant imposer la dépose implantaire (Fig.7).
- Implant trop court…
Infection
Elle survient au décours ou à distance de l’intervention, ce qui fait distinguer chronologiquement, trois entités : non ostéointégration, péri-implantite et désostéo-intégration.
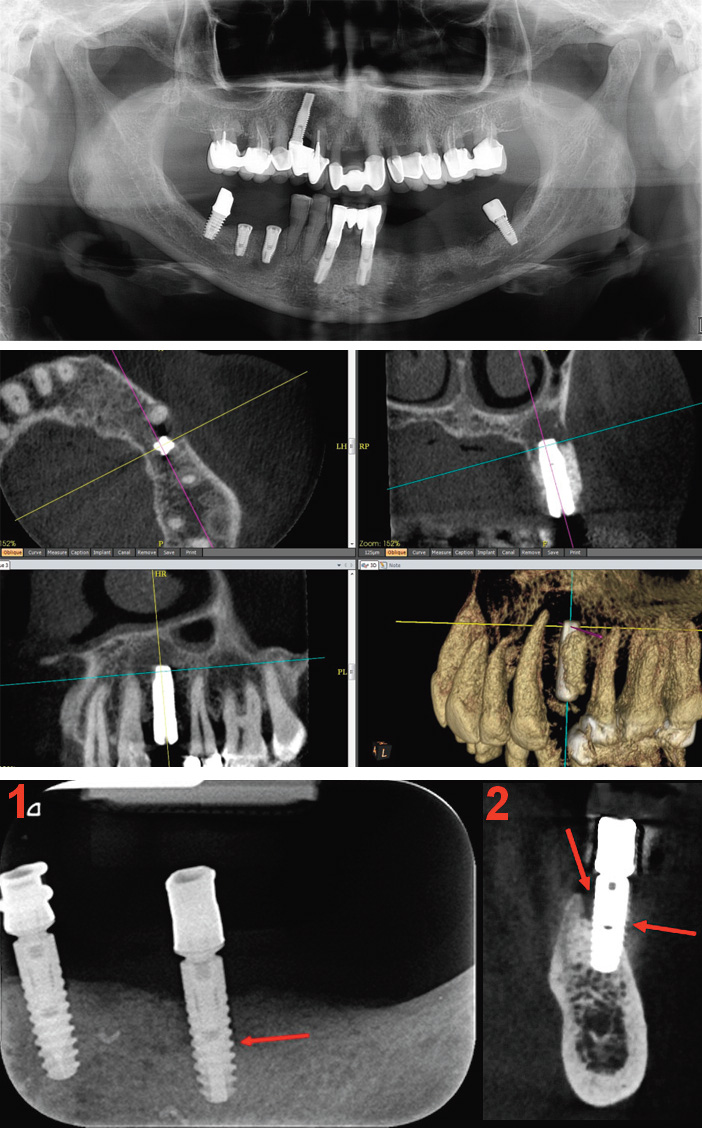
Fig. 8a : échec primaire de l’implant : non-ostéo-intégration implantaire de 45. Fig. 8b : échec primaire de l’implant : non ostéo-intégration de l’implant avant sa mise en charge. Fig. 8c : douleurs de l’implant 36. 1. RA non contributif. 2. Le CBCT montre le défaut d’intégration vestibulaire et lingual (flèches). Non-ostéo-intégration de l’implant
La non-ostéointégration (Fig.8)
Echec primaire de l’implantation, plus précoce que la péri-implantite, de diagnostic volontiers facile dès l’imagerie standard sous forme d’hypodensité apicale ou péri-implantaire globale, est confirmée par CBCT quand elle est purement vestibulo-linguale.
Péri-implantite
Elle évolue en deux phases cliniques mucosite et péri-implantite.
Mucosite
Elle est sans traduction radiologique et cède aux traitements anti-infectieux.
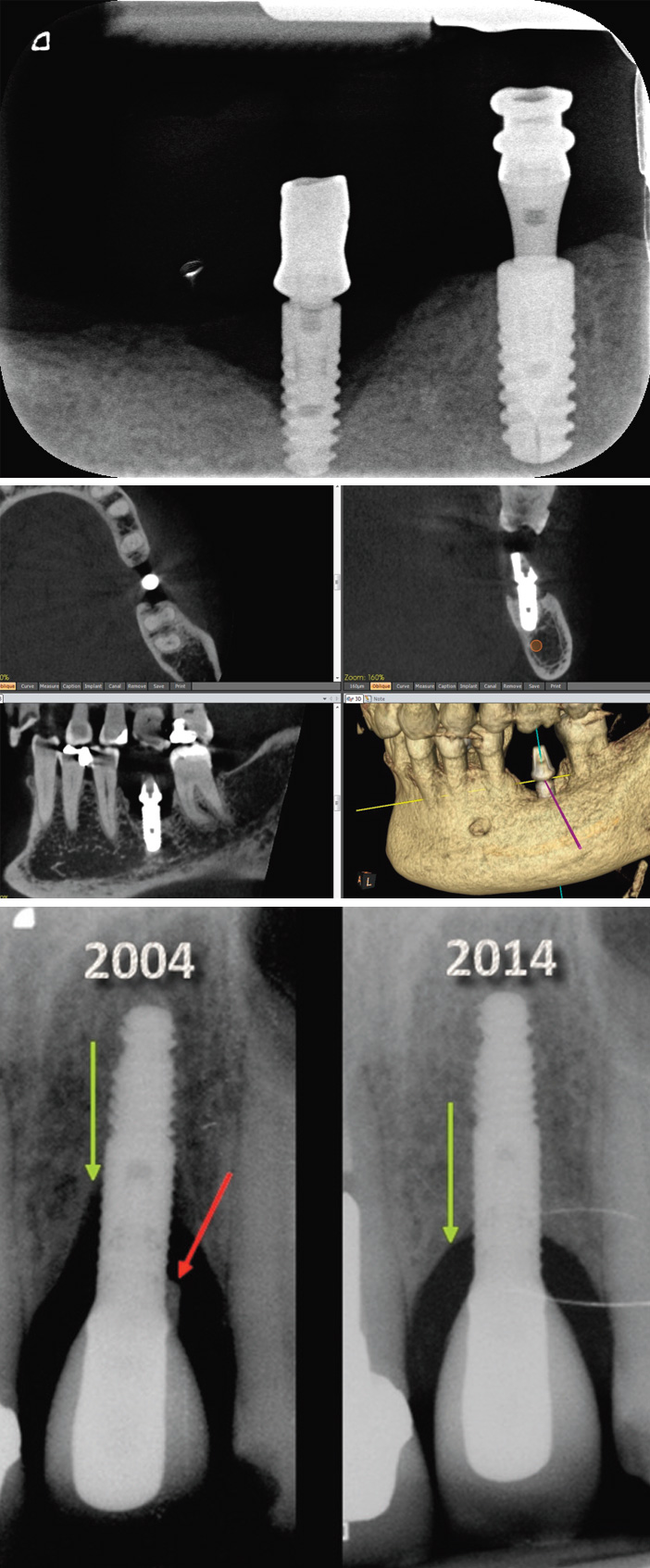
Fig. 9a : péri-implantite de diagnostic facile par rétroalvéolaire. Fig. 9b :péri-implantite typique de 36 : cratère péri-implantaire Fig. 9c : péri-implantite: cratère péri-implantaire et résidu de ciment en excès. 6 spires exposées en 2004, 2 en 2014 (Image et traitement de la péri-implantite : Dr Frédéric Joachim).
Péri-implantite (Fig.9)
Réaction inflammatoire et infectieuse associée à une perte partielle ou totale de l’ostéo-intégration, c’est la plus fréquente des complications infectieuses implantaires définie cliniquement par un saignement au sondage parfois associé à une suppuration, une poche supérieure à 4 mm et une perte osseuse plus ou moins sévère (d’au moins trois spires, équivalentes à 2 mm).
Les RA confirment la perte d’ostéo-intégration, typiquement sous forme de cratère crestal, pouvant être associée à un excès de ciment de scellement.
Le CBCT, si un doute subsiste après les RA, permet :
d’évaluer la perte osseuse en trois dimensions, précisant :
- le nombre de murs résiduels,
- la morphologie du défaut d’ostéo-intégration, le nombre réel de spires exposées
- et ses rapports avec les piliers adjacents, les corticales et les obstacles anatomiques;
de préciser l’éventualité d’un site parodontal et/ou endodontique de proximité mal contrôlé, pouvant passer inaperçu sur les clichés standards;
d’éliminer, si les RA ne sont pas suffisantes l’effet de bord, liséré hypodense artéfactuel péri-implantaire sur les images trop contrastées.
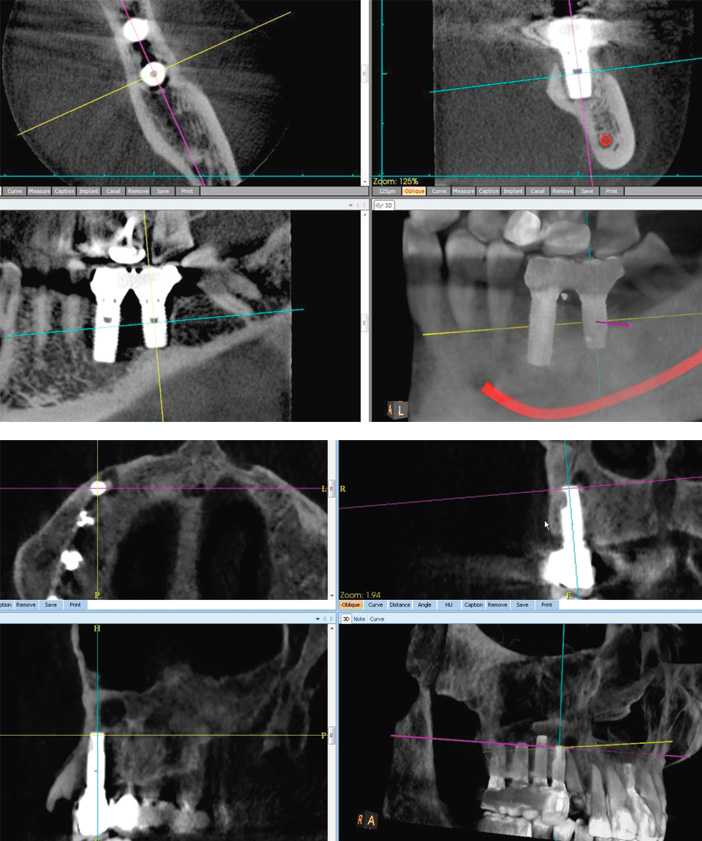
Fig. 10 : échec secondaire de l’implant 37 : desostéo-intégration de l’implant. Fig. 11 : granulome apical de 43 en mésioversion coronaire, infectant le périapex de l’implant 44.
La désostéo-intégration (Fig.10)
Echec secondaire de l’implantation, le plus souvent tardif caractérisé par l’apparition d’un liseré hypodense péri-implantaire puis d’une perte osseuse plus globale.
Enfin, l’infection par contiguïté, d’un granulome apical adjacent par exemple (Fig.11) est à part. Elle justifie la nécessité de dépister radiologiquement et traiter toute lésion d’origine endodontique de proximité avant tout geste implantaire.
Fracture implantaire (fig.12)
Elle est peut résulter de forces biomécaniques exagérées et/ou d’une implantation mal réalisée (angulation trop marquée…).
Elle est souvent évidente radiologiquement et peut s’accompagner à terme d’une alvéolyse crestale. Elle est à distinguer d’une fracture de vis ou du dévissage d’un composant (pilier, vis de pilier ou vis occlusale).
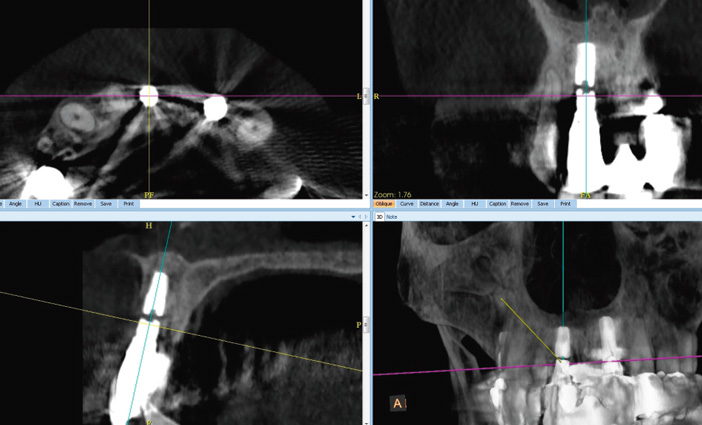
Fig. 12: fracture de l’implant 11 : diagnostiqué en RA ; bilan CBCT avant dépose
Os pathologique
Il peut être la cause de l’échec implantaire.
- Parodontites évolutives et non contrôlées ;
- Ostéites ;
- Ostéonécroses iatrogènes : aux biphosphonates ou par radiothérapie ;
- Dysplasies osseuses et fibreuse ;
- Kystes et tumeurs osseuses ;
- A part, les types d’os extrêmes, potentiellement pathologiques
Ils sont dépistés au mieux par scanner (TDM) autorisant seul la mesure densitométrique de l’os alvéolaire, exprimée en Unités Hounsfield (U.H), par logiciel de planification. Le CBCT ne permet pas une mesure fiable de la densité osseuse périimplantaire, mais une appréciation relative et globale de la « qualité » osseuse, sur une échelle de 256 niveaux de gris, qui peut constituer une approche, certes imprécise mais suffisante pour caractériser l’os en quatre types qualitatifs d’os alvéolaire.
Une densité moyenne de plus de 1250UH correspond ainsi à un os de type I, une densité située entre 850UH et 1250UH signe un os de type II, mixte « cortical », une densité comprise entre 850UH et 1250UH, un os de type III, mixte « spongieux » et une densité de moins de 450UH un os de type IV.
L’os de type I (Fig.13), dit cortical pur, à vascularisation pauvre, impose l’usage d’implants de longueur limitée, inférieure ou égale à 10 mm et d’une irrigation abondante, afin d’éviter l’échauffement osseux peropératoire responsable de non ostéointégration, de fibrose péri-implantaire ou de péri-implantite.
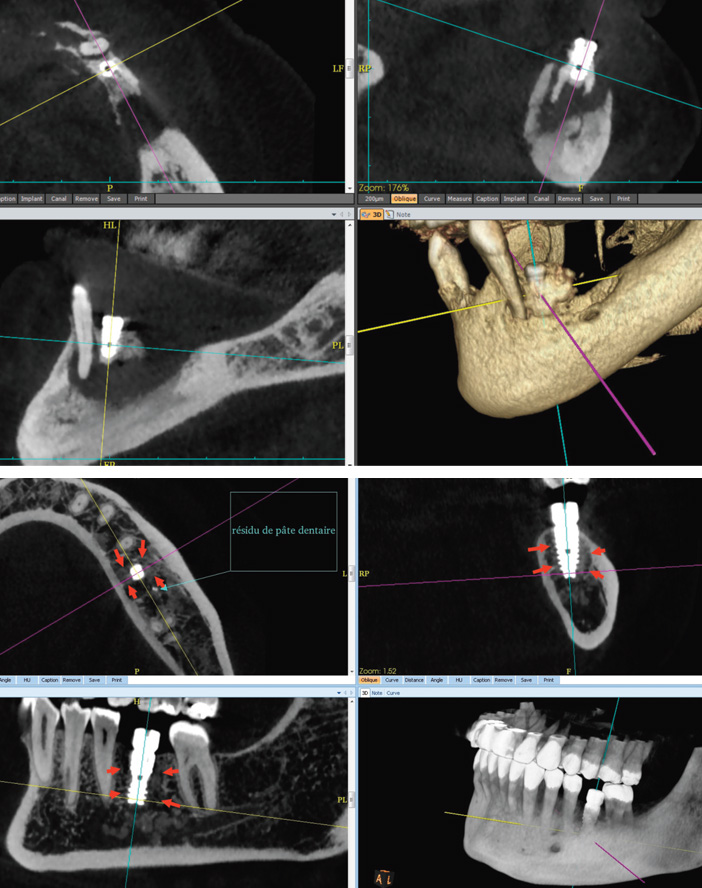
L’os de type IV, dit spongieux, exige une stabilisation primaire de l’implant par appui bicortical afin d’éviter les micromouvements implantaires pouvant entrainer aussi la non ostéo-intégration ou une encapsulation fibreuse à l’interface os-implant (Fig.14).
Conclusion
Les causes d’échec implantaire sont multiples et justifient un bilan préopératoire complet incluant au moins un panoramique dentaire et un CBCT. La surveillance post-opératoire doit être rigoureuse et prolongée, clinique et radiologique bidimensionnelle systématiquement et au moindre doute tridimensionnelle par cone beam.
Bibliographie
1. AGACHI A, CARAMAN M, DAVARPANAH M, KHOURY PM, SZMUKLER-MONCLER S Echecs et complications en implantologie. www.lefildentaire.com, 2010
2. BEIKLER T, SCHAFER I, FLEMMING T Diagnostic, prévention et traitement des maladies péri-implantaires. Titane, 2006 ; 3 : 9-16.
3. BERT M, MISSIKA P, GIOVANNOLI JL Gestion des complications implantaires. Paris : Editions Quintessence International, 2005.
4. DAVARPANAH M, SZMUKLER-MONCLER S Manuel d’implantologie clinique, 2è édition Rueil-Malmaison : Editions CdP France 2008.
5. FRANCHI C La maintenance parodontale et implantaire. J. Parodontol. Implantol. Orale, 1998 ; 17 : 447-452.
6. GOODACRE CJ, BERNAL G, RUNGCHARASSAENG K, KAN JY Clinical complications wIth implants and implant prosthesis. J Prosthet Dent 2003 ; 90 :121-32.
7. KEBIR M, DAVARPANAH M, MATTOUT P, MATTOUT C Manuel d’implantologie clinique, 1ère éd. Rueil-Malmaison : Ed. CdP, 1999.
8. MISCH CE Densité du tissu osseux : influence sur le plan de traitement, le protocole chirurgical, le temps de cicatrisation et la mise en place progressive de l’implant. Implantologie, 1993 ; 10/11: 5-2
9. SEBBAH B La gestion des échecs en implantologie. Implantodontie, 2000 ; 37 : 21-26.





