En avril 2008, la Haute Autorité Sanitaire réunissait un groupe de travail (GT) de 12 experts : six chirurgiens-dentistes, cinq stomatologues chirurgiens maxillo-faciaux et un pharmacien hygiéniste. Cette évaluation rentre dans le cadre de l’amélioration des pratiques professionnelles.
Ce groupe de travail était constitué à la suite d’une saisine diligentée par la Fédération de Stomatologie et Chirurgie Maxillo-Faciale : quel environnement technique requis pour poser des implants intra buccaux dans des conditions de sécurité adaptées pour le patient (1).
Il s’agissait donc de faire préciser par la plus haute autorité de santé si la pose d’implant et les chirurgies connexes devaient être pratiquées dans des blocs opératoires exclusivement (2-3-4).
Ce sujet est soulevé par le nombre croissant d’implants intra-buccaux posés et par la complexité des chirurgies de régénération osseuse (rehaussement du plancher sinusien, autogreffe de reconstitution en inlay, expansion de crête…).
Données d’experts :
- Le nombre d’implants posés en France en 2007 serait selon le Millenium Research Group de 243 000 implants.
- Il y aurait entre 7 500 et 15 000 professionnels pratiquant l’implantologie en France.
- Deux à trois implants sont posés en moyenne par patient, ce qui permet d’estimer à environ 100 000, Le nombre de patients concernés par l’implantologie orale en France.
Évaluation du risque infectieux
Évaluation du risque infectieux
La technique de l’ostéo-intégration doit suivre un protocole rigoureux pour permettre de forts taux de succès en implantologie (5).
Selon les membres du GT, l’activité implantaire génère peu d’infections mais il n’y a pas actuellement de signalement obligatoire qui permettent de chiffrer la fréquence de ces infections.
La majorité des infections décrites sont exogènes (6), en relation avec du matériel dentaire mal désinfecté, des gestes invasifs, la contamination des mains ou d’instruments, (7) etc. Si la multiplicité des agents permet difficilement de déterminer la cause exacte de transmission, il est reconnu que le risque est lié essentiellement aux soins invasifs.
Les facteurs de risques endogènes proviennent essentiellement de la flore buccale, de l’état général du patient et de son âge.
Quels espaces référencés pour la chirurgie implantaire ?
La salle d’opération
La salle d’op. dans un bloc opératoire est un lieu facilement nettoyable où la qualité de l’air est maîtrisée.
Dans les salles d’opération conventionnelles, l’air est mis en surpression. Celle-ci permet de réduire le nombre de micro-organismes de l’air concécutif aux mouvements du personnel. Cet air est filtré et renouvelé. La température et l’humidité sont évaluées et adaptées.
L’intervention en chirurgie implantaire ne nécessite pas cette maîtrise de l’air (8). Comme pour la plupart des chirurgies, la flore du patient ou celle du personnel médical est l’origine essentielle du risque d’infection du site opératoire.
La salle de soins du cabinet dentaire
L’HAS admet pour la chirurgie implantaire, la salle de soins recommandée dans le « Guide de prévention des infections liées aux soins en chirurgie dentaire et en stomatologie » (9).
Elle est basée sur la facilité de nettoyage : la salle de soins est individualisée et protégée (Fig. 1).
- Matériaux de revêtements des sols en thermoplastique en lés soudés à chaud par des joints parfaitement arasés.
- Matériaux de murs et plafonds non-poreux et lessivables.
- Absence de niche à poussière, d’angle vif (sol remonté en plinthes avec une gorge arrondie, réservoirs potentiels de micro-organismes (plantes vertes, étagères non fermées, mobilier recouvert de matériaux) proscrits.
- Paillasse monobloc avec une gorge arrondie.
- Mobilier réduit au strict minimum, sur pied ou sur roulettes.
- Fauteuil revêtu de surface lisse, sans joint.
- Un lavabo sans trop-plein, de préférence isolé des plans de travail Robinet à commande à distance (Fig.2).
- Un distributeur de solution hydro-alcoolique et de savon liquide doux avec recharges à usage unique.
- Un distributeur d’essuie-mains à usage unique.
- Une poubelle ouverte, de préférence dans un petit placard situé à proximité du plan de travail.
Selon ces critères, la salle de soins est une salle nettoyable. La zone à proximité du site opératoire est à haut risque. Les surfaces de cette zone seront recouvertes de champs stériles. Des champs tendus sur des potences isoleront mieux cet espace chirurgical du reste de la salle (Fig. 3a et 3b).
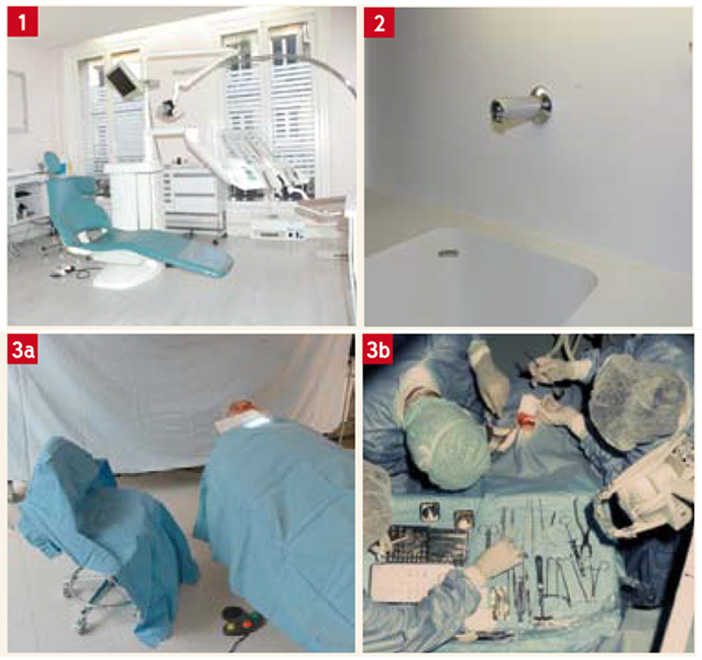
Fig. 1 : cabinet relativement dépouillé Fig. 2 : robinet nettoyable Fig. 3 : a. environnement dans une salle de soins b. zone à haut risque dans un cabinet dentaire
Salle de chirurgie spécifique
Intérêt d’une salle spécifique
- Un nettoyage facile et reproductible.
- Simplicité de l’ergonomie.
- Planification rationnelle des interventions et des soins dentaires.
- Confort accru.
- Temps de traitement de la salle réduit (10).
Pratique :
- Utiliser la salle de soins dentaires dépend de certaines situations :
- Un nombre trop faible de chirurgies qui ne justifie pas l’investissement d’un espace spécifique.
- Le début de la pratique dans cette discipline.
- Une surface de cabinet insuffisante pour réaliser une salle spécifique.
Équipement de la salle de chirurgie
C’est une salle de taille variable dont la surface est égale ou supérieure à 10 m2. Elle est suffisamment vaste pour le personnel médical (Fig. 4). Elle se compose ainsi :
- Un fauteuil dentaire dépouillé, lisse, sans joints ou une table opératoire, à commandes au pied.
- Deux tabourets sur roulettes.
- Une table mobile pour le moteur d’implantologie.
- Une table mobile chirurgicale à instruments, réglable en hauteur.
- Un négatoscope si possible encastré et serti, encore utile pour les radiographies transparentes.
- Un lavabo qui peut être de petite taille et un distributeur de produit hydro-alcoolique avec recharge à usage unique.
- Une boîte pour les objets piquants, tranchants, coupants (OPCT).
- Un système d’aspiration avec 2 bocaux, conteneurs de poches de collecte à usage unique (Fig. 5).
- Un bac inox, à roulettes pour les Dasri (déchet d’activité de soins à risques infectieux).
- Un éclairage d’ambiance type salle blanche, constitué de tubes cathodiques intégrés à l’intérieur du faux plafond, le sertissage extérieur assurant l‘étanchéité.
- L’éclairage de bloc à intensité variable, dégageant peu de chaleur, est à préférer au scialytique.
- Une porte coulissante sans poignée, à ouverture à distance, sans contact manuel (Fig. 6). Leur ouverture entraîne peu de mouvements d’air. Préférer une commande électronique latérale, de faible distance afin d’éviter une ouverture impromptue à chaque mouvement de l’assistante.
- Situation de la salle d’intervention dans l’architecture du cabinet
- A proximité de :
1. La salle de stérilisation
2. La ou les salles de soins
- A distance :
1. De la salle d’attente,
2. Des toilettes et des bureaux
3. Du local à déchets d’activité de soins à risque infectieux (DASRI) et des déchets assimilables aux ordures ménagères (DAOM).
Faut-il un sas ?
Utilisé dans les blocs opératoires comme une première zone de surpression pour réduire la contamination aérienne, il est aménagé pour le lavage chirurgical des mains. Ce lavage, provoquant toujours des éclaboussures, ne peut se pratiquer dans la salle de chirurgie. Ce risque, associé au volume important de l’auge chirurgicale (Fig. 7), justifie la création d’un sas équipé d’une auge chirurgicale.
Or, actuellement, le lavage chirurgical des mains est déconseillé.
Il est remplacé par la désinfection chirurgicale des mains par friction à l’aide d’un produit hydro-alcoolique (PHA). Ce moyen nécessite un lavabo de petite taille.
Le sas est donc inutile. Il ne serait intéressant que pour l’habillage du patient.

Fig. 4 : petite salle d’intervention Fig. 5 : poche de collecte UU Fig. 6 : porte coulissante sans contact manuel Fig. 7 : auge chirurgicale
Nettoyage et désinfection
Le but du nettoyage est de présenter un état de propreté visible à l’œil nu. Un conférencier disait : « Imaginez une cave à charbon dans laquelle vous devez enlever toutes les traces noires ! ». Intéressant pour visualiser l’activité du nettoyage des zones à haut risque.
Nettoyage
Les surfaces hautes
- A l’aide d’un détergent-désinfectant (Dd) normé.
- Moyens :
1. Lingettes imprégnées, normées
2. Ou non tissé à UU, vaporisé par le Dd.
3. A passer sur toutes les surfaces hautes
4. 1 m2 par lingette ou non tissé imbibé.
Les sols
- Détergent-désinfectant (Dd) normé.
- Moyens :
1. Balai trapèze
2. Double seaux, l’un contenant le Dd, l’autre de l’eau de rinçage (Fig. 8)
3. Rincer le chiffonette dans l’eau, essorer, tremper dans le Dd, essorer légèrement, nettoyer le sol, rincer à
4. Nouveau dans l’eau, essorer… technique en S : commencer par le fond de la pièce, en reculant pour ne pas marcher sur la surface humide, et en allant du plus propre au plus sale.
Désinfection
Les surfaces hautes uniquement
- Produit prêt à l’emploi, alcoolisé, normé
- Technique de vaporisation manuelle dirigée :
1. A 30 cm des surfaces
2. Laisser sécher
3. Toutes les surfaces hautes dans la zone à haut risque
- Technique de vaporisation mécanique
Hors présence humaine (1/4 h environ)
– Peroxyde d’hydrogène + sels d’argent
– Ammonium quaternaire + sels d’argent (conserver les preuves scientifiques d’efficacité – contrôle).