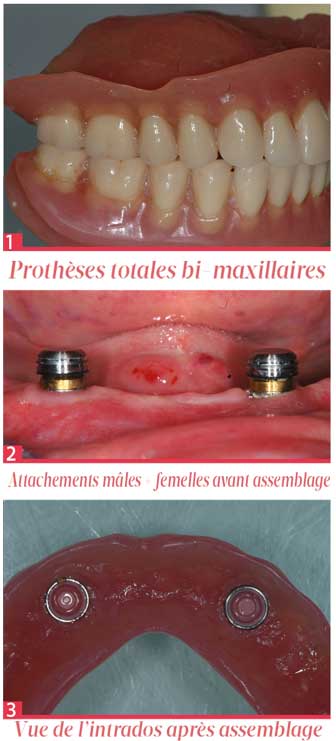
Depuis le consensus de Mac Gill en 2002 , tous les cliniciens s’accordent sur la nécessité de réhabiliter chaque édenté complet par deux implants symphysaires au minimum, afin de retenir la prothèse mandibulaire. Dès lors, les patients porteurs de prothèses complètes bi-maxillaires sont considérés comme handicapés. Les paramètres fonctionnels affectant ces patients sont ceux venant naturellement à l’esprit : difficulté à mastiquer des aliments durs ou collants, ou encore instabilité prothétique. Force est de constater que l’implantologie est d’un grand secours pour ces doléances fréquemment identifiées.
Toutefois, nous oublions souvent la définition de la santé proposée par l’OMS il y a bientôt 70 ans, à savoir l’« Etat de complet bien-être autant au niveau physique, mental et social et pas seulement l’absence d’infirmité ».
Ainsi, les aspects psychosociaux sont à prendre en considération afin d’améliorer la santé de nos patients. Nous ne devons pas aborder nos traitements sur les seuls critères techniques (nombre des implants, prothèse fixée ou implanto-retenue?…) mais aussi à travers tous les aspects psychosociaux.
En effet, lors de la consultation initiale, les « états d’âme » sont souvent éludés par les patients et oubliés des praticiens, car ils suscitent un sentiment de culpabilité chez les uns et ne présentent pas d’intérêt thérapeutique pour les autres.
Pour autant, les patients, même s’ils ne les formulent pas verbalement, ont des attentes immenses, tant le handicap dans leur vie quotidienne est fort. En effet, il suffit de leur demander combien de fois par jour et parfois par nuit (cauchemars) ils pensent à leurs dents pour identifier un mal-être profond et omniprésent. Cela explique d’ailleurs qu’un patient à faibles revenus accepte un traitement par réhabilitation complète implanto-portée avec mise en charge immédiate, le coût du traitement étant secondaire eu égard aux bénéfices psychosociaux quotidiens attendus.
Il incombe donc au praticien d’évoquer ces paramètres subjectifs pour mieux évaluer l’étendue des l’attentes du patient.
Décrypter les non-dits puis en parler est essentiel à la communication praticien/patient. Montrer au patient que l’on a cerné ses problèmes, c’est aussi lui faire entendre que nous sommes en mesure de les traiter et de les résoudre. Cela lui ôtera aussi le sentiment de culpabilité dont il s’affuble, comme s’il souffrait d’une maladie honteuse.

Profil d’un porteur de prothèse totale maxillaire
Troubles esthétiques
Loin de la dysmorphophobie, pathologie dans laquelle on retrouve une obsession excessive d’un défaut physique, les édentés totaux ou parfois les candidats à l’édentation totale, peuvent présenter des troubles physiques majeurs.
Deux catégories de patients sont à distinguer :
- les porteurs de prothèses complètes peuvent souffrir d’une insuffisance de soutien labial occasionnant ridules labiales et accentuation des rides naso-géniennes ; la lèvre supérieure est affinée, et on a parfois disparition du vermillon et de l’arc de cupidon. Le nez est par conséquent plus proéminant et la mandibule peut subir un pro-glissement. Ces modifications morphologiques de l’étage inférieur se traduisent par un aspect «vieilli» du massif facial. Le patient perçoit cette évolution péjorative de son esthétique et il est conscient de paraître plus âgé qu’il n’est. [Fig. 4]
- les candidats à l’édentation totale comptent parmi eux les patients souffrant de parodontites sévères, et ceux porteurs de réhabilitations prothétiques fixées anciennes, avec reprises carieuses et descellements à répétition. Ces sujets ont les plus mauvais scores de Qualité de Vie Orale. Les scores relevés sont souvent plus faibles que chez des porteurs de prothèses complètes amovibles anciennes ou de mauvaise facture. Ces différences s’expliquent par des troubles esthétiques majeurs liés aux « espaces noirs » inter-dentaires, à la visibilité des racines, aux dyschromies, aux migrations secondaires… Une halitose associée peut aggraver la perception d’un sourire disgracieux par l’interlocuteur. [Fig. 5-6]
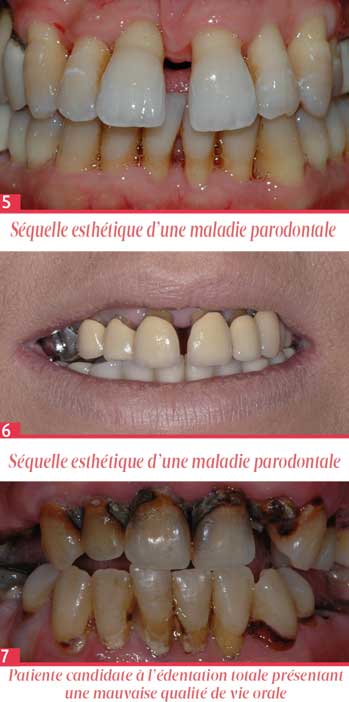
Ainsi, ce sont les édentés partiels qui ont les plus piètres scores, inférieurs même à ceux des édentés totaux. Parmi eux, les patients ayant perdu de 13 à 31 dents sont plus touchés par la baisse de leur Qualité de Vie Orale que ceux ayant perdu jusqu’à 12 dents (dont au minimum une dent antérieure). [Fig. 7]
Estime de soi
L’Estime de soi est au cœur du comportement d’un individu. C’est ce qui lui apporte la confiance, l’assurance, et c’est ce qui lui permet de progresser et de réussir. Une faible estime de soi est fréquemment à l’origine de difficultés pour un individu : doutes, hésitations, ou à l’inverse vanité et arrogance. Un bon niveau d’estime de soi confère à la personnalité: capacité à s’affirmer, souplesse face aux événements, capacité de décision, respect des autres.
Les complexes de supériorité ou d’infériorité s’entremêlent pour finalement nuire aux patients dans leur vie personnelle ou professionnelle
Vie personnelle
Dans notre vie personnelle, nous souhaitons tous pouvoir nous rendre au restaurant avec des amis, choisir sur la carte ce qui nous fait le plus plaisir et passer un moment de convivialité, sans nuisance d’origine bucco-dentaire.
Pourtant, le port d’un « appareil dentaire » contraint certains patients à décliner des invitations, de peur de devoir choisir un plat les mettant potentiellement en situation de perdre leur prothèse, ou de voir se desceller un bridge, ou encore de perdre une dent mobile au beau milieu d’un repas. Le patient va progressivement se désociabiliser jusqu’à perdre tout contact avec ses amis proches.
La vie amoureuse et sexuelle est aussi altérée par un mauvais confort buccal ou par un sourire qui peut être dissuasif, même pour un conjoint dévoué. Il est fréquent d’avoir en consultation des patientes dont le mari ignore le port d’une prothèse amovible. Dans ces situations, le patient nous recommande de tenir secret les rendez-vous et nous oriente vers une mise en charge immédiate, afin de répondre le plus rapidement possible à la demande.
Vie professionnelle
En France, le monde du travail est impitoyable. Un taux de chômage élevé est à l’origine d’une sévère concurrence entre chaque candidat à l’embauche.
Dès lors, il existe un bonus tacite pour celui qui aura la meilleure présentation physique. Un sourire harmonieux renvoie une image positive à l’interlocuteur, qui sera plus enclin à négliger quelques carences d’un curriculum vitae ou un certain manque d’expérience professionnel.
A contrario, une déficience esthétique du sourire créera un malus implicite envers le candidat. Lors d’un entretien, chacun doit être en mesure de donner le meilleur de lui-même pour décrocher un contrat. Chaque pensée tournée vers son handicap buccal va détourner l’attention du postulant, dont les réponses seront moins pertinentes ou moins percutantes.
Dans une relation commerciale, l’esthétique du sourire fait partie du jeu de séduction. Le vendeur doit provoquer une réaction émotionnelle chez l’acheteur pour conduire à la vente. Un sourire disgracieux ou une haleine douteuse, sont autant d’obstacles à cette émotion. La connotation négative inspirée par le physique du vendeur fait passer l’objet commercial au second plan.
Les repas d’affaires peuvent aussi devenir source d’angoisse. Douleurs aux stimuli thermiques, peur de l’instabilité d’une prothèse, risque de desceller une couronne ou un bridge, sont autant de contraintes intellectuelles pouvant nuire au bon déroulement de la relation commerciale.

Questionnaire du GOHAI avant traitement
Evaluation du préjudice psychosocial
Connaître les handicaps psychosociaux des patients, c’est accéder à une nouvelle dimension de la relation de soin. Poser les bonnes questions aide à lever le voile honteux derrière lequel se cache le patient pour identifier ses éventuels troubles psychosociaux et le déculpabiliser. Les bénéfices d’un traitement implantaire n’en seront que plus concrets.
Le patient pensera à juste titre que son praticien a bien interprété ses demandes, sur le plan fonctionnel, dans l’amélioration du confort et dans la prise en charge psychologique.
Afin de créer ce lien avec le patient, il est aussi possible d’évoquer de manière détournée les handicaps. Par exemple, expliquer ce que vous avez remarqué chez d’autres patients : « il est courant que les patients souffrant d’une maladie parodontale limitent ou refusent des repas au restaurant ou chez des amis».
Enfin, l’utilisation des questionnaires de Qualité de Vie Orale tels que le GOHAI ou l’OHIP, tous deux traduits et validés en français, peuvent facilement être exploités en clinique.

Questionnaire du GOHAI après traitement
Les questionnaires de Qualité de Vie Orale explorent 3 paramètres :
- les paramètres fonctionnels (parler, boire, manger et avaler)
- les paramètres douleurs et inconfort (douleurs à la mastication, sensibilités thermiques et prise de médicaments)
- les paramètres psychosociaux décrits dans les paragraphes précédents.
Questions psychosociales n°6,7,9,10,11 issues du GOHAI (Global Oral Health Assessment Index) pouvant se traduire par « Index d’évaluation de santé orale pour une population générale » :
– Avez-vous limité vos contacts avec les gens à cause de l’état de vos dents, de vos gencives ou de vos appareils dentaires ?
– Avez-vous été satisfait(e) ou content(e) de l’aspect de vos dents, de vos gencives ou de vos appareils dentaires ?
– Vos problèmes de dents, de gencives ou d’appareil dentaire vous ont ils inquiété(e) ou préoccupé(e) ?
– Vous êtes vous senti(e) gêné ou mal à l’aise à cause de problèmes avec vos dents ou vos appareils dentaires ?
– Avez-vous éprouvé de l’embarras pour manger devant les autres à cause de problèmes avec vos dents ou vos appareils dentaires ?
A chaque question, le patient doit répondre par : « jamais », «rarement», «parfois», « souvent » ou « toujours ». Chaque item lui apporte 1 à 5 points, le score est calculé par addition des 12 questions. Un score de 51 points et plus correspond à une qualité de vie orale moyenne. Un score de 57 et plus permet d’accéder à une bonne qualité de vie orale.
Ces questionnaires peuvent être joints au dossier implantaire au même titre que le questionnaire médical ou le consentement éclairé. Ainsi, le praticien aura une meilleure vision des demandes des patients, et cette fiche constituera une pièce médico-légale complémentaire. En parallèle, en remplissant ce questionnaire, les patients pourront quantifier chacun des paramètres atteints par leur handicap ; ils s’engageront plus facilement dans un traitement qui de prime abord peut leur sembler onéreux et peu utile. [Fig . 8-9-10]
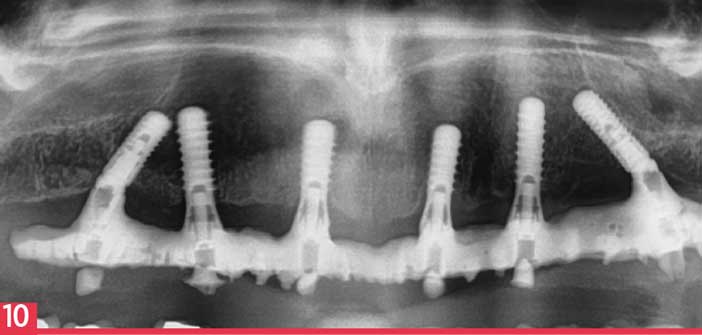
Panoramique de contrôle à quatre ans
Gardons un œil sur les aspects psychosociaux
Le temps de la médecine paternaliste est révolu. A juste titre, peu de patients acceptent une prise en charge médicale dirigée par le seul praticien et dans laquelle ils n’ont pas leur mot à dire. Les aspects purement techniques pour lesquels nous nous passionnons dépassent les patients et les intéressent peu. Ils sont plus concernés par les bénéfices dans leur vie quotidienne et la fiabilité sur le long terme des réhabilitations proposées.
Si les patients en activité sont principalement intéressés par le dynamisme induit par une « belle bouche » au plan personnel et professionnel, les plus âgés sont attachés à mieux vieillir. Les prothèses implanto-retenues par deux implants sont celles qui apporteront le meilleur ratio entre coût et bénéfice fonctionnel et psychosocial . Pour les patients les plus âgés, nous avons un rôle de conseil et de motivation. Tant que leur état de santé physique et mental est encore bon, les patients âgés doivent bénéficier des thérapeutiques implantaires. Lorsque que ceux-ci rentrent en institution, il devient beaucoup plus difficile de les véhiculer et d’obtenir leur consentement. Leur fragilité les freine à entreprendre un traitement qui leur semble invasif, même si leur malnutrition constitue un facteur aggravant . Des prothèses implanto-retenues favorisent une diversification alimentaire. Un régime alimentaire conservant des fruits et légumes apporte des vitamines ; de la viande riche en protéines ralentit le vieillissement du cortex cérébral.
Les réhabilitations implantaires fixes ou amovibles favorisent aussi un maintien du galbe et de l’activité des masséters . Ces muscles sont impliqués dans l’équilibre postural de la tête et du cou. Leur atrophie provoque une extension de la tête, position moins propice au fonctionnement cérébral et donnant une attitude plus âgée au patient. Par ailleurs, la proéminence des masséters dessine le contour de la face et contribue à conserver un aspect plus jeune au visage.
Lorsque les patients souhaitent une réhabilitation maxillaire fixée sur implants, les stratégies sur 6 implants dont 2 angulés sous sinusiens améliorent très significativement les paramètres confort, fonction et psychosocial .
Enfin, concernant les patients candidats à l’édentation totale, les techniques d’extraction implantation et mise en charge immédiate sont psychologiquement très bien acceptées car elles évitent la mutilation des avulsions suivie du passage particulièrement traumatisant de la prothèse complète adjointe transitoire.
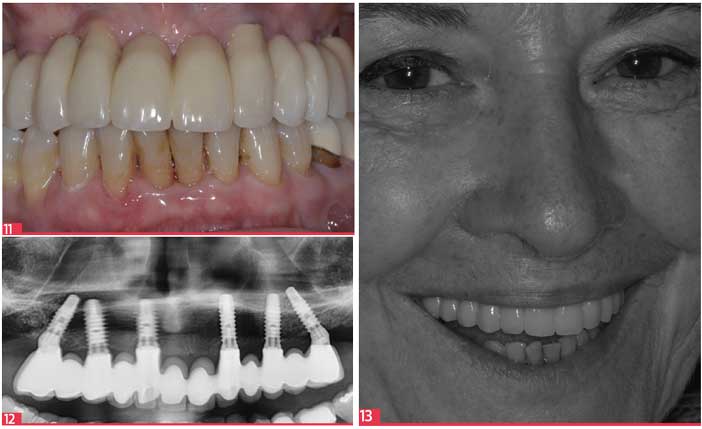
11. Vue intra-buccale d’un bridge maxillaire implanto-porté 12. Panoramique de contrôle à 2 ans 13. Sourire de la patiente
Conclusion
Les solutions thérapeutiques de réhabilitation des patients édentés totaux sont multiples. Quelque soit la stratégie, un traitement implantaire améliorera significativement la qualité de vie orale. L’essentiel n’est pas l’arsenal thérapeutique employé mais plutôt d’être le meilleur conseiller en réponse aux attentes du patient. Ainsi, prendre conscience de la dimension psychosociale des traitements, c’est favoriser leur acceptation, mais aussi changer la relation praticien/patient. Une meilleure écoute pour viser juste et optimiser le niveau de satisfaction de fin de traitement. [Fig . 11-12-13]
Bibliographie
1. Feine JS and coll. The McGill consensus statement on overdentures. Mandibular two-implant overdentures as first choice standard of care for edentulous patients. Gerodontology. 2002 Jul;19(1):3-4.
2. Atchison KA, Dolan TA. Development of the Geriatric Oral Health Assessment Index. J Dent Educ. 1990 Nov;54(11):680-7.
3. Slade GD, Spencer AJ. Development and evaluation of the Oral Health Impact Profile. Dent Health. 1994 Mar;11(1):3-11.
4. Thomason JM and coll. Mandibular two implant-supported overdentures as the first choice standard of care for edentulous patients–the York Consensus Statement. Br Dent J. 2009 Aug 22;207(4):185-6.
5. Müller F(1). Interventions for edentate elders what is the evidence? Gerodontology. 2014 Feb;31 Suppl 1:44-51.
6. Müller F(1) and coll. Masseter muscle thickness, chewing efficiency and bite force in edentulous patients with fixed and removable implant-supported prostheses: a cross-sectional multicenter study. Clin Oral Implants Res. 2012 Feb;23(2):144-50.
7. Fillion M and coll. Are tilted implants and immediate loading a reliable and predictable treatment option? Bone level and Oral Health Related Quality of Life after 2 years. Europerio 8 Poster Session London.Feb;23(2):144-50.
8. Fillion M. The impact of implant treatment on oral health related quality of life in a private dental practice: a prospective cohort study. Health Qual Life Outcomes. 2013 Nov 14;11:197.
Mathieu FILLION – Dominique AUBAZAC
Exercice restreint à la parodontologie et à l’implantologie