Il existe, pour une réhabilitation complète sur implant :
- des patients résorbés sur lesquels l’utilisation d’une fausse gencive est impérative et où la gestion des tissus durs et mous est moins compliquée à gérer
- et des patients peu résorbés sur lesquels l’émergence naturelle de la restauration d’usage impose un certain nombre de paradigmes à respecter afin d’en assurer le succès et la pérennité.
Cet article a pour but de vous illustrer au travers d’un cas clinique, ce 2ème type de réhabilitation de la planification chirurgicale à la restauration finale.
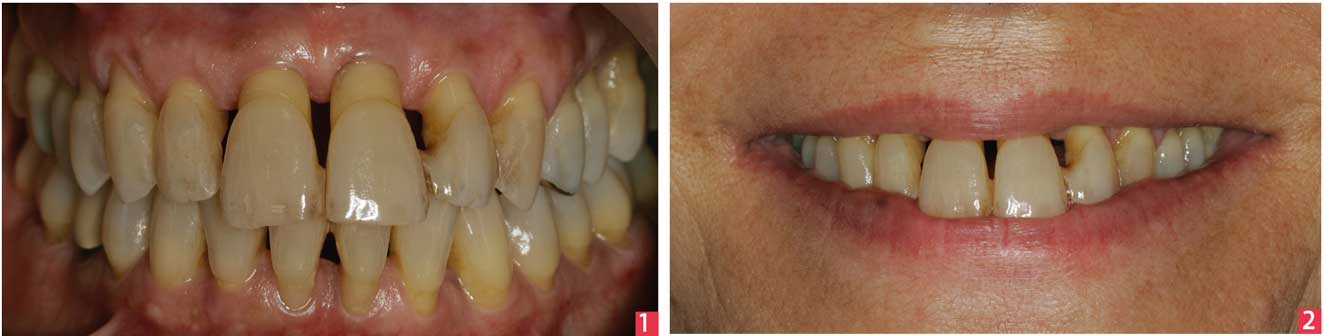
Présentation du cas [fig.1-2]
Mme M, consulte au cabinet à l’âge de 41 ans en 1997. Elle est en bonne santé, fume environ 20 cigarettes par jour et présente des antécédents familiaux de parodontite (père et mère). Elle se plaint de ses récessions et de la mobilité de ses dents surtout en zone esthétique.
A l’examen clinique et radiographique, la patiente présente :
- une atteinte parodontale sévère avec migrations, égressions, diastèmes secondaires
- un biotype fin (Type 1 de la classification de Maynard et Wilson) 1
- un Bone Healing Potential (BHP) de type 2 (Classification de Renouard and Rangert)2
- des Articulations Temporo Mandibulaires asymptomatiques
- une Dimension Verticale d’Occlusion (DVO) correcte
A l’époque (1997), 2 sets de thérapeutique initiale avec motivation à l’hygiène bucco-dentaire sont réalisés selon la technique de « One step full mouth »3, puis un traitement de support parodontal (maintenance) tous les 4 mois.
La patiente est suivie pendant 2 ans (1997-1999) puis perdue de vue.
Quelques temps après 2012, elle revient au cabinet avec une forte demande esthétique : la patiente veut reconquérir. Elle ne présente plus de limitations de budget.
Un plan de traitement implantaire est alors proposé.
Phase pré-chirurgicale
Motivation à l’hygiène bucco-dentaire et thérapeutique initiale
Quelques rappels sont faits à la patiente. On en profite pour anticiper sur les gestes d’hygiène à adopter avec le futur bridge. Une thérapeutique initiale est aussi réalisée afin d’assainir le terrain avant la chirurgie.
Montage directeur et wax up diagnostique
L’étude du cas nécessite, au préalable, une analyse fonctionnelle et esthétique à l’aide de moulages montés sur articulateur (Artex CT® Amman Girrbach) et de photos. Ici, on choisit de raccourcir les 4 antérieures maxillaires (11,12, 21, 22) égressées. Le montage est validé par le patient. [Fig.3-4]
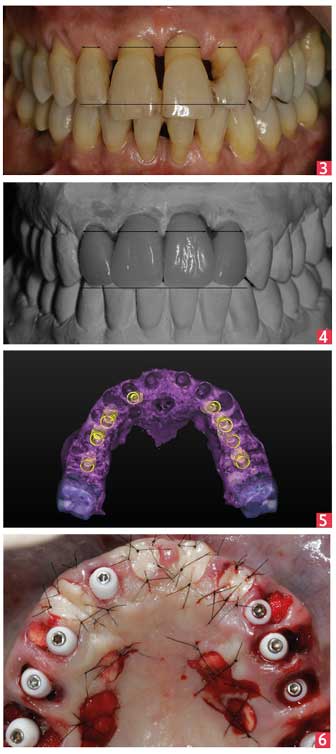
Planification chirurgicale
On confronte ensuite l’imagerie 3D au montage directeur de manière à faire sortir les puits d’accès aux vis au milieu des faces occlusales et ainsi éviter les écueils relatifs à la prothèse transvissée (occlusion).
Ces étapes vont nous guider : de la chirurgie (entraxes, position des implants, obstacles anatomiques) à la réalisation des prothèses transitoire et d’usage (plan d’occlusion, esthétique, taille et forme des dents, enveloppe fonctionnelle). [Fig.5]
Phase chirurgicale
Il s’agit d’un traitement de Type 1 4.
A l’issue de la phase précédente, un guide chirurgical artisanal à appui dentaire (13-23-17-27) (résine ortho avec futurs puits d’accès) est réalisé de manière à positionner de manière précise les points d’impacts. Le reste de la chirurgie se fera à main levée.
Le traitement de la patiente est réalisé en une journée (phase chirurgicale et prothétique) selon un protocole de mise en charge immédiate 5 :
- la Dimension Verticale d’Occlusion (DVO) de la patiente étant correcte, elle est donc enregistrée entre 2 points tégumentaires
- l’extraction de 12 dents maxillaires (16, 15, 14, 13, 12, 11, 21, 22, 23, 24, 25, 26) est suivie de la mise en place de 8 implants NobelActive® (Nobel Biocare) avec une stabilité primaire comprise entre 40 et 50 N.cm. En place de 16, l’ancrage osseux étant excessivement réduit en hauteur, l’implant est installé simultanément à une technique d’augmentation osseuse sous sinusienne par voie crestale (technique de Summers)6. On veillera à positionner les implants en ménageant un «gap» osseux vestibulaire d’au moins 2 mm ; l’enfouissement, quant à lui, est déterminé en fonction du rebord crestal vestibulaire en anticipant la résorption de l’os fasciculaire
- des piliers prothétiques sont ensuite mis en place : 8 Multi-Unit Abutments® droits (Nobel Biocare) serrés à 35 N.cm
- afin d’éviter l’effondrement des tissus durs et mous occasionné par l’extraction des dents et obtenir un résultat esthétique et pérein, il faut mixer rigoureusement les protocoles de chirurgie implantaire et de chirurgie parodontale. C’est ainsi que des xénogreffes (Bio-Oss® Geistlich) sont réalisées au niveau des alvéoles et des gaps vestibulaires. Pour maintenir le biomatériau de comblement et pour augmenter l’épaisseur de tissu kératinisé, des soft tissu punch sont prélevés au palais et suturés au niveau des alvéoles. [Fig. 6]
- l’ouverture buccale et l’axe des implants permettent l’utilisation de la technique du porte empreinte ouvert7 à l’aide d’un porte empreinte individuel boxé. Les transferts d’empreinte de piliers sont vissés, solidarisés entre eux au moyen d’un fil de soie recouvert d’un matériau de contention (Luxabite® DMG), puis l’empreinte est réalisée avec un matériau monophase (Honigum® DMG). Après polymérisation, les transferts sont dévissés et l’empreinte désinsérée.
- le prothésiste réalise alors une maquette d’occlusion en cire transvissée sur pilier. On procède alors à un enregistrement avec arc facial, puis des rapports inter-maxillaires en relation centrée à la DVO de départ.
- le prothésiste, disposant de toutes les informations nécessaires, réalise un montage sur cire transvissé. Ce dernier est alors essayé, validé et polymérisé.
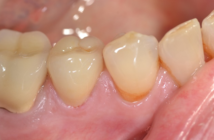
- le bridge provisoire est vissé sur les 8 piliers (Laboratoire Eric Hennequin). Un contrôle radiographique s’assurera de la bonne coaptation cylindre-pilier. Enfin, une équilibration occlusale est effectuée afin de permettre une parfaite intégration fonctionnelle de cette restauration transitoire. [Fig. 7-8]
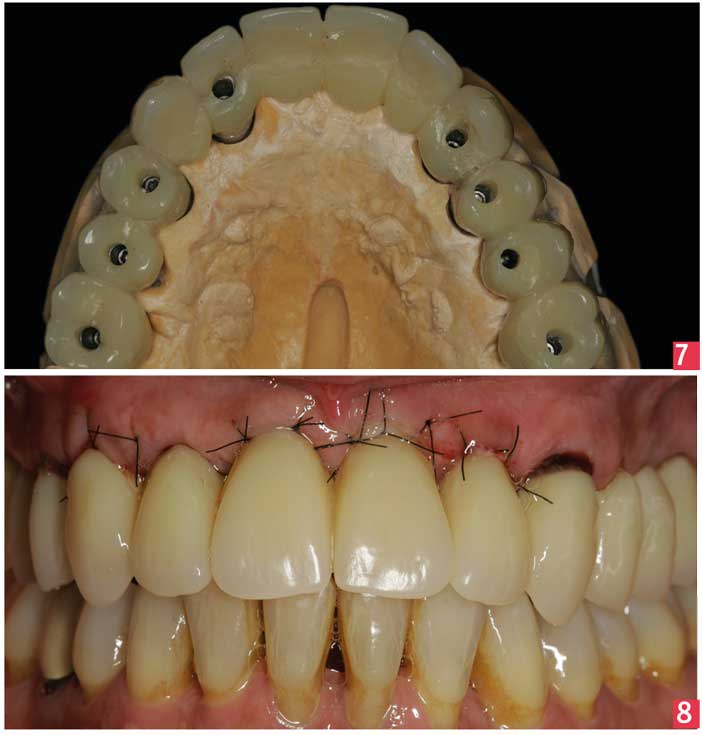
Phase post-chirurgicale
Chirurgie correctrice
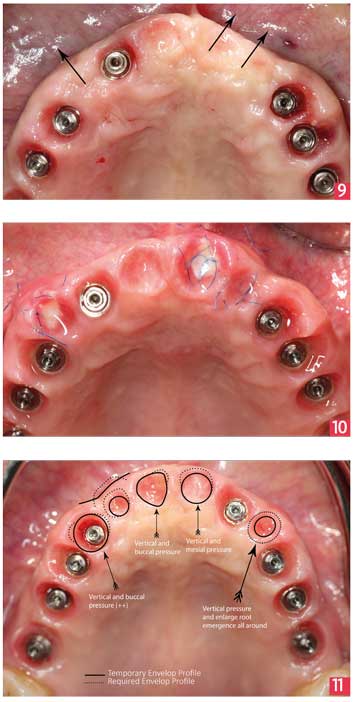
Quelques mois plus tard, on observe, après démontage du bridge, un effondrement post-extractionnel prévisible. [Fig. 9]
Afin de donner une apparence naturelle au futur bridge d’usage, un 2ème set de chirurgie parodontale par tunnelisation de greffons allodermiques (Alloderm®) est réalisé.
Un second bridge provisoire est réalisé afin que le talon des dents « se pose », sans pressions excessives sur la gencive tout en modifiant le profil gingival. [Fig. 10]
Modification et validation du bridge transitoire
4 à 5 mois plus tard, on peut dès lors pousser sur les tissus mous en ajoutant petit à petit du composite flow afin de trouver le profil d’émergence et le contour gingival voulu.
Des corrections au niveau occlusal et cervical des dents sont apportées.
Réalisation du Procera Implant Bridge® Zirconia (Nobel Biocare)
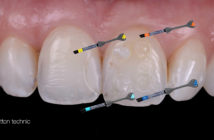
La communication avec le laboratoire est un élément clé. On réalise donc, en plus d’une fiche de prothèse conventionnelle, une cartographie à partir d’une photo en vue occlusale stipulant le profil gingival souhaité et l’actuel, et une photo en vue frontale pour les modifications à l’étage cervical ou celles du bord libre. [Fig. 11]
Après validation des étapes précédentes, l’empreinte définitive est réalisée selon le même protocole que décrit précédemment.
Une fois la clé en plâtre validée, on utilise le bridge provisoire afin de monter le maître modèle en articulateur selon un montage croisé et d’enregistrer l’enveloppe des mouvements fonctionnels validés en bouche grâce à une table incisive personnalisée (Pattern resin® GC). [Fig. 12]
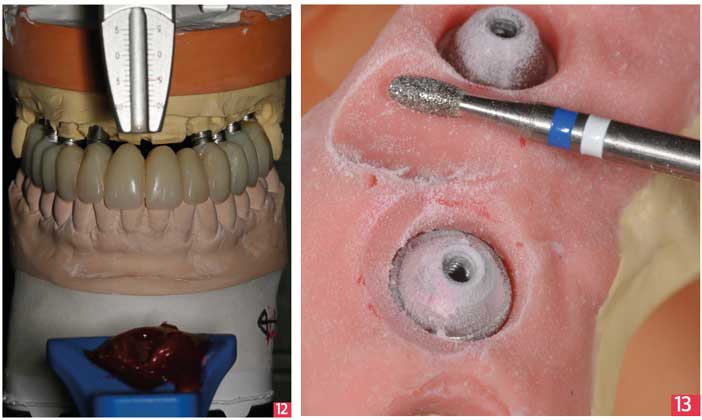
A l’aide de l’empreinte du bridge transitoire, le prothésiste (laboratoire Ceralor Jean Marc Etienne) réalise un wax up sur le maître modèle en vue d’une réduction homothétique qui sera scannée de manière à soutenir la céramique cosmétique et assurer la rigidité de l’ensemble.
La céramique cosmétique est montée en 3 couches successives (opaque, masses dentine et masses émail) sur l’armature en zircone afin d’obtenir un effet naturel.
Le biscuit est essayé en bouche et des corrections peuvent être apportées. Ici, du flow a été rajouté afin de modifier le contour gingival.
Au laboratoire, la fausse gencive est modifiée en fonction du rajout du composite flow et une cuisson de céramique supplémentaire est effectuée à l’endroit voulu. [Fig. 13]
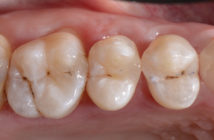
Les cuissons finales, maquillages et finitions sont alors réalisées selon les indications fournies. Le bridge céramo-céramique est vissé sur les 8 piliers prothétiques avec un couple de serrage 15 N.cm.
Après réglage précis de l’occlusion, les puits d’accès sont fermés temporairement afin de pouvoir ré-intervenir si nécessaire.
Un contrôle à 8-10 jours valide l’occlusion. On vérifie le couple de serrage des vis de prothèses et les puits d’accès sont obturés définitivement à l’aide de composite.
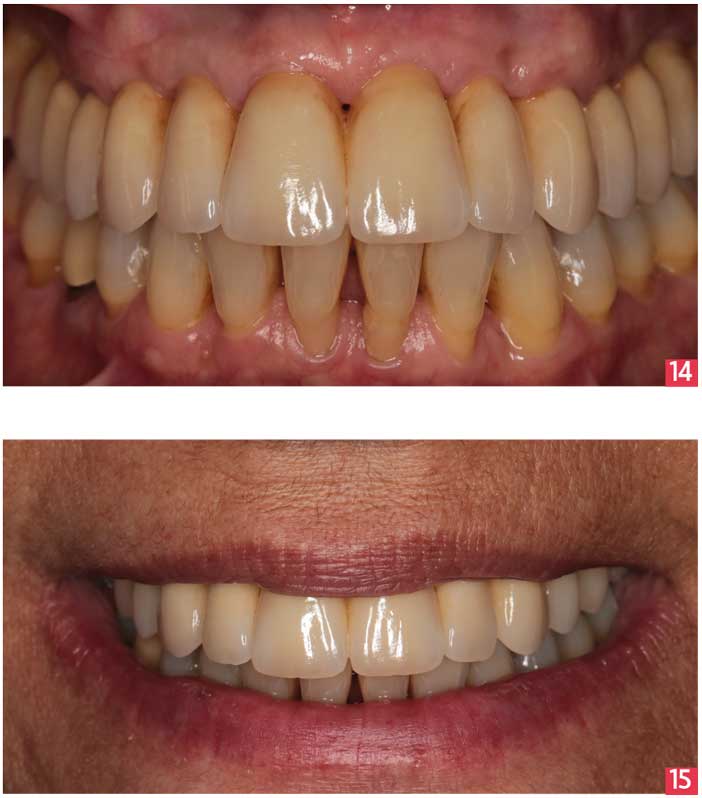
Une gouttière occlusale de port nocturne est indispensable pendant la période d’intégration biomécanique du bridge céramo-céramique définitif. Cette gouttière permet de protéger la denture de la patiente et de contrôler les forces occlusales généralement augmentées avec ces restaurations prothétiques implanto-portées évitant ainsi tous risques de fractures de céramique. [Fig. 14-15]
Conclusion
Les réhabilitations implanto-portées chez les édentés complets présentant une faible résorption nécessite une synergie chirurgico-prothétique8.
En effet, 2 sets de chirurgie plastique et 2 jeux de provisoires ont été réalisés dans cette situation clinique afin de corriger les tissus mous en horizontal et vertical de manière à obtenir un contour gingival et un profil d’émergence correct.
Enfin, la communication et les échanges avec le laboratoire de prothèse achèveront les détails afin que le bridge tende vers un résultat esthétique, confortable (mastication, phonation, hygiène) et durable.
Bibliographie
1. Maynard JG, Wilson RD. Diagnosis and management of mucogingival problems in children. Dent Clin North Am. oct 1980;24(4):683‑703.
2. Renouard et Rangert. BHP (Bone Healing Potential) Classification. 1999.
3. Vandekerckhove BN, Bollen CM, Dekeyser C, Darius P, Quirynen M. Full- versus partial-mouth disinfection in the treatment of periodontal infections. Long-term clinical observations of a pilot study. J Periodontol. déc 1996;67(12):1251‑9.
4. Chen ST, Wilson TG, Hämmerle CHF. Immediate or early placement of implants following tooth extraction: review of biologic basis, clinical procedures, and outcomes. Int J Oral Maxillofac Implants. 2004;19 Suppl:12‑25.
5. Aparicio C, Rangert B, Sennerby L. Immediate/ early loading of dental implants: a report from the Sociedad Española de Implantes World Congress consensus meeting in Barcelona, Spain, 2002. Clin Implant Dent Relat Res. 2003;5(1):57‑60.
6. Summers RB. A new concept in maxillary implant surgery: the osteotome technique. Compend Newtown Pa. févr 1994;15(2):152, 154‑6, 158 passim; quiz 162.
7. Branemark P-I, Zarb GA, Albrektsson T, Jansson T. Prosthodontic procedures. In:Tissue-integrated protheses: osseointegration in clinical dentistry. Quintessence. 1985;6:p. 251.
8. Siebert JS. Treatment of moderate localized alveolar ridge defects. Preventive and reconstructive concepts in therapy. Dent Clin North Am. evr 1993; 37 (2) : 265 – 80
Jean Pierre Gardella – Exercice privé Marseille
Théo Fassy – Exercice privé Marseille