Une reconstruction étendue requiert des séances longues et complexes si bien qu’il est préférable qu’elle soit non pas acceptée mais souhaitée.
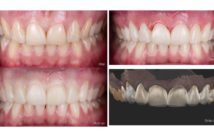
Bien souvent, ce souhait résulte de l’histoire d’une dent. Cette dent aura subi de multiples reconstructions jusqu’à ce que le patient comprenne la pertinence d’une reconstruction étendue permettant de préserver ses structures dentaires. (fig. 1)
Pour le praticien la plus grande difficulté sera souvent de savoir organiser son approche thérapeutique.
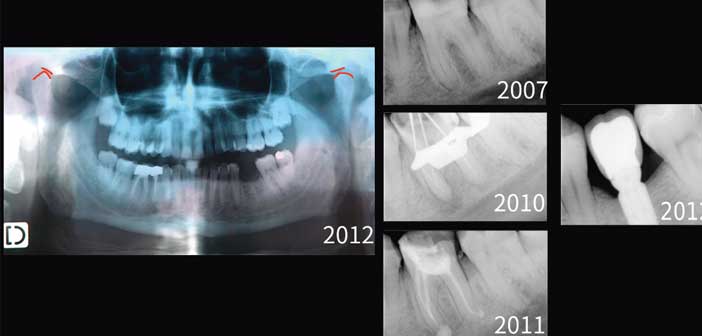
Fig. 1 : suite aux surcharges mécaniques chez ce patient bruxomane de 60 ans, la première molaire mandibulaire gauche de notre patient aura subi de multiples reconstructions jusqu’à ce qu’elle soit extraite, 5 ans après la première consultation, remplacée par une couronne implanto-portée et que le patient accepte une reconstruction étendue.
1. Observer et écouter
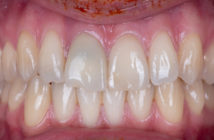
Avant de réaliser une analyse esthétique du cadre facial (Fradeani M., 2008) dans lequel nous positionnerons nos restaurations, l’observation commence au bureau lorsque le patient nous parle de son sourire dont « on ne voit plus les dents » (fig. 2).
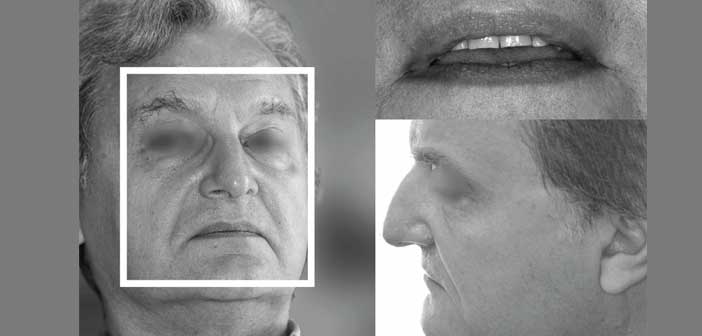
Fig. 2 : les photographies prises lors de la première consultation permettent de détecter les asymétries éventuelles, et d’analyser la typologie squelettique (hypo-divergente dans notre cas).
Des photographies plus anciennes permettront d’observer l’évolution de l’usure, de prévoir les charges parafonctionnelles qu’auront à subir nos restaurations et de nous inspirer.
Lors de reconstructions étendues, le cadre facial constitue un guide pertinent puisque les repères morphologiques dentaires sont altérés ou perdus. (fig. 3)
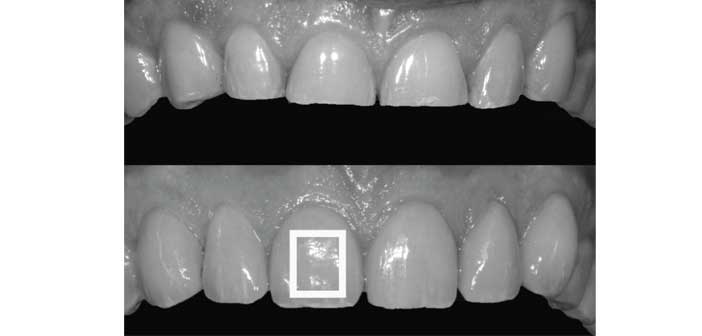
Fig. 3 : l’usure a transformé la morphologie dentaire que nous chercherons à réharmoniser avec la forme rectangulaire du visage.
L’analyse des modèles d’étude est très informative. Elle complète l’étude en bouche où l’on observe la persistance d’un guide antérieur fonctionnel, le type de guidage en latéralités ainsi que les éventuelles interférences. (fig. 4)
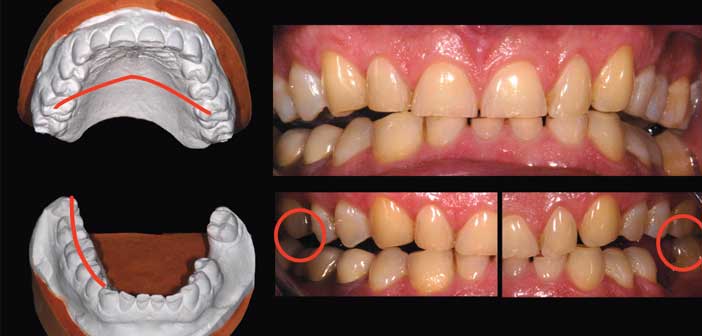
Fig. 4 : l’analyse des modèles d’études permet d’observer la morphologie dentaire, les facettes d’usures, les dysharmonies des courbes occlusales ou du plan d’occlusion. (c) Les interférences non travaillantes doivent parfois être éliminées précocement pour permettre une relaxation neuromusculaire autorisant l’enregistrement d’une relation centrée (RC).
L’observation concerne ensuite les différents documents complémentaires radiographiques. Une radiographie panoramique (Fig. 1) est révélatrice de l’état parodontal et de l’état condylien.
2. Choisir un plan horizontal de référence
Choisir un plan horizontal de référence revient à savoir à partir de quel axe seront montés nos moulages sur articulateur pour analyse puis modifications. En vue de telles reconstructions, le plan axio-orbitaire (du point condylien au point infra orbitaire) s’impose. Ce plan, horizontal lorsque le patient regarde droit devant lui, présente l’avantage d’une concordance cutanée et osseuse qui permet de le superposer à une téléradiographie de profil et permet surtout d’établir une relation anatomique entre la position du condyle mandibulaire et le plan d’occlusion.
Le transfert sur articulateur nécessite un arc facial. Sans cela, la reproduction de la cinématique reste aléatoire puisque la localisation du centre de rotation et donc les glissements par rapport au plan d’occlusion sont aléatoires. Ceci peut se traduire par des erreurs millimétriques dansles valeurs de rapprochement et d’éloignement des dents postérieures ce qui conditionne directement le volume des cuspides et le guidage. (fig. 5)
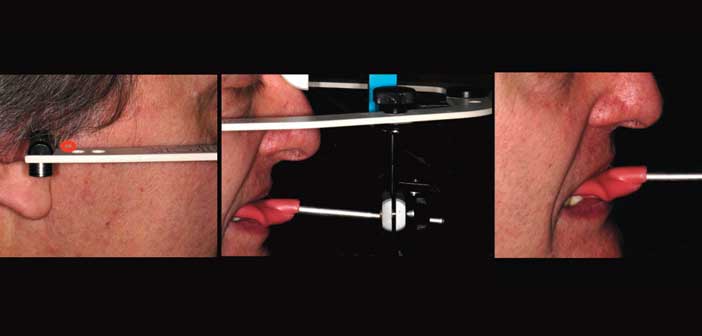
Fig. 5 : le transfert sur articulateur par un arc facial permet une position et une orientation optimale du maxillaire par rapport à la base du crâne et donc par rapport aux boitiers de l’articulateur.
3. Choisir une position mandibulaire de référence
La position mandibulaire de référence doit être distinguée de la position de reconstruction : nous pouvons par exemple choisir de nous référer à l’oIM et reconstruire dans une position mésialée. Il s’agit d’une position à laquelle nous pouvons revenir à chaque instant du traitement.
Il nous semble toujours plus simple et plus confortable de nous fier à l’OIM. Lorsqu’elle est stable et fonctionnelle, nous nous pouvons y intégrer nos reconstitutions. Ceci se détermine à la fois par observation clinique (nombre et répartition des antagonismes cuspidés) et au papier à articuler.
La relation centrée (rC) définit une condition du condyle qui se trouve en rotation pure autour de l’axe charnière terminal sur environ 20 mm d’ouverture. Un enregistrement réalisé à n’importe quel endroit sur cet arc d’ouverture est toujours un enregistrement de la rC. La relation centrée existe donc avec ou sans contact dentodentaire.
La reproductibilité constitue le principal test de validation de l’OrC et dépend des aTMs. (fig. 6)
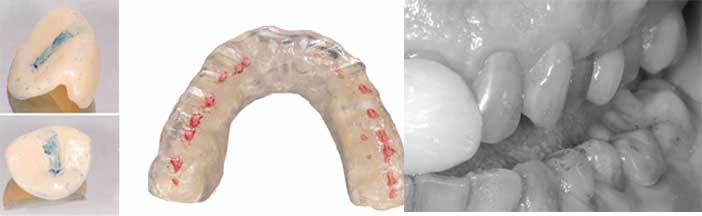
Fig 6 : une mise en condition neuromusculaire (par de la physiothérapie, une orthèse de décompression neuro musculaire, le port d’un dispositif antérieur de type JIG de Lucia) et/ou occlusale est souvent nécessaire à obtenir un enregistrement de qualité.
4. Choisir une position thérapeutique
La position thérapeutique est la position de reconstruction occlusale. Il peut s’agir :
– de l’oIMoptimisée par le traitement (sans modification de DVO)
– de l’orC – avec ou sans modification de DVO. Dans la majorité des cas lors d’une reconstitution étendue, l’OIM initiale est perdue au fil du traitement. La position de référence est l’OrC et la reconstruction se fera en créant une nouvelle OIM correspondant à l’OrC du patient. Lorsque toutes les dents d’au moins une arcade sont à reconstruire, ceci devient plus simple que lorsqu’il reste des dents et qu’il faut par addition, soustraction, ou orthodontie faire coïncider les deux positions d’OIM et d’OrC.
– d’une antéposition par rapport à l’orC – avec ou sans modification de DVO. Les indications d’une telle position de reconstruction sont les suivantes :
- les cas de surplomb incisif important et de classe 2 d’angle sans compensation dento-dentaire où un recul mandibulaire défavorisera la création d’un guide antérieur fonctionnel ;
- les cas de rétro-position mandibulaire que l’on rencontre principalement associés aux troubles dégénératifs de l’aTM ;
- les troubles musculaires récidivants qui vont entrainer un recul mandibulaire avec un fort différentiel OIM/OrC. L’équilibration en OrC défavoriserait encore le guide antérieur. Elle est souvent lourde sur le plan tissulaire pour les dents postérieures et ne bénéficie pas à l’aTM.
Nous entendons tous encore de nombreuses affirmations à propos des modifications de DVo. La dimension verticale d’occlusion est une position déterminée par la tonicité maximale des muscles élévateurs situés en arrière des dents et en avant des condyles. aussi, lorsque l’on introduit une cale postérieure ou que l’on élève la dimension verticale postérieure, la position distale des muscles, lorsque le condyle est en axe charnière terminal, ne va pas abaisser le condyle mais simplement induire une rotation. Ceci contredit une idée reçue selon laquelle l’usure dentaire entrainerait immanquablement une perte de DVO. Les dents, face à l’usure migreront jusqu’à ce qu’elles rencontrent une force équivalente et contraire à leur migration. Ce mécanisme est responsable de la compensation de l’usure au niveau alvéolaire, à la fois par extrusion et alvéolyse, mais aussi de la récidive rapportée dans les premiers mois après une augmentation brutale de DVO.
D’après plusieurs auteurs (Dawson P., 2007 ; Orthlieb JD, 2009), seules certaines configurations anatomiques impliqueraient d’augmenter prudemment la DVo et de tester l’augmentation sur des provisoires : les os de type hyperplasiques avec une corticale très dense, souvent corrélée à l’âge et au bruxisme de longue date (comme c’est le cas pour notre patient) connaissent des remodelages plus difficiles, il est donc peu probable qu’une récidive viennent compenser une surélévation de DVO qui peut alors être source de dysfonction musculaire. De même, les atteintes dégénératives de l’aTM aplatissent la morphologie du condyle mandibulaire ce qui défavorise la rotation et donc l’accès à la rC. Le condyle a alors du mal à faire face à une modification, quelle qu’elle soit, et indépendamment de la DVO. (fig. 7)
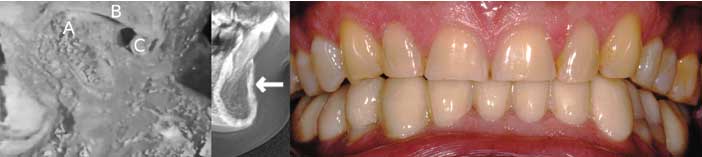
Fig. 7 : chez ce patient, bruxomane avéré, présentant les têtes condyliennes un peu aplaties et une corticale hyperdense pour lequel nous avions choisi de réaliser des reconstitutions complexes sur le plan mécanique, le test d’augmentation de DVO et de rodage de l’occlusion sur provisoires a concerné l’ensemble de l’arcade mandibulaire pendant plus d’un mois.
Enfin, lorsque l’on s’interroge quant à une éventuelle augmentation de Dimension verticale il faut garder en mémoire qu’une augmentation de DVO aura tendance esthétiquement à compenser les patients hypodivergents et en classe III d’angle, mais à aggraver les patients hyperdivergents et en classe II d’angle.
5. Choisir les paramètres antérieurs et positionner le plan d’occlusion
L’objectif du traitement, celui de compenser les usures et d’obtenir un sourire esthétique, doit, pour pérenniser les résultats, favoriser une occlusion stable, établissant des rapports d’une dent face à deux antagonistes afin de diminuer les contraintes musculaires et permettre des déplacements mandibulaires fluides par la création d’un guide antérieur fonctionnel et protecteur.
L’élaboration du wax up (fig. 8) commence par la détermination des paramètres antérieurs, lesquels, par la position et la forme des incisives, vont conditionner l’affrontement dynamique décidé.
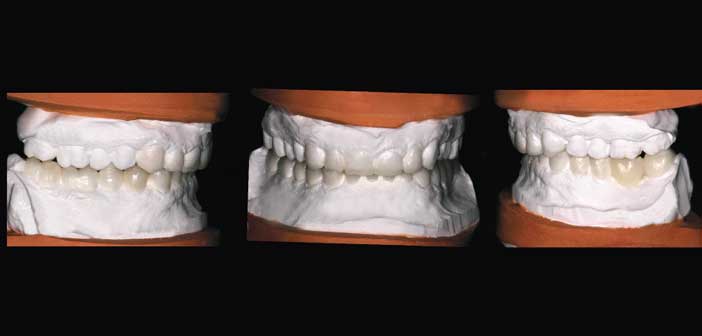
Fig. 8 : seule une simulation des objectifs thérapeutiques peut véritablement définir le type et la localisation des pièces utilisées, le déroulement du plan de traitement et les devis qui seront remis au patient.
Le choix du matériau est également d’une grande importance. Selon notre expérience et celle des auteurs de la Three-Step Technique (Vailati F.; Belser, UC, 2008), la reconstruction des secteurs postérieurs en composite ne constitue pas une solution fiable. L’usure plus rapide de composites postérieurs par rapport à des céramiques antérieures aboutit à une migration antérieure plus rapide de la position de reconstruction et ne suffit pas à freiner la récidive des classes II.2 (fig. 9). Des surcharges mécaniques antérieures provoquent des fractures prématurées des facettes antérieures maxillaires.
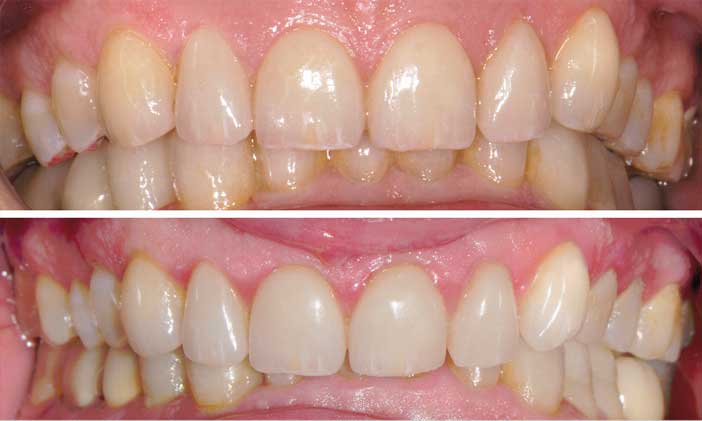
Fig. 9 : migration antérieure de la position de reconstruction et récidive de la classe II.2 entre 2012 et 2019. Observez l’augmentation du recouvrement des incisives maxillaires sur les mandibulaire. Cette migration est encore plus rapide lorsque les secteurs postérieurs sont reconstruits en composite.
En outre, l’argument économique qui pouvait être évoqué ne tient pas si l’on prend en compte le nombre des réparations postérieures qui devront être réalisées afin de maintenir la position de reconstruction et de prévenir les surcharges antérieures.
Lors de l’élaboration du projet, nous choisissons toujours de traiter le moins de dents possible et avec les reconstructions les moins invasives possibles. Un wax up complet permet de mieux visualiser le résultat final. Toutefois, il tend à déterminer un plan d’occlusion arbitraire, répartissant de manière équivalente la hauteur prothétique entre le maxillaire et la mandibule qui peut être invalidé en bouche. aussi, qu’il soit fourni par le laboratoire ou réalisé par le praticien comme nous avons choisi de le faire, il doit impérativement être vérifié en bouche à l’aide d’un mock-up.
Le mock-up est réalisé directement en bouche, en résine bis-acryl l (Structur 2 Voco) à l’aide d’une clé en silicone transparent façonnée sur le wax up (Memosil 2). La rétention de la clé en bouche est facilitée par l’intégrité des cinguli et des collets, non concernés par le wax up. (fig. 10)

Fig. 10 : chez les patients qui ont appris à sourire de manière à masquer leurs dents, le mock-up est souvent une étape très gratifiante qui permet une transformation rapide et donne confiance au patient. La finesse de la structure et l’absence de mordançage provoqueront sa fracture quelques heures plus tard et la possibilité par le patient de l’éliminer assez aisément.
A ce stade, aucune dent n’a été préparée et aucune des reconstructions en place n’a été déposée. Ainsi, le patient peut librement accepter ou rejeter le traitement.
Les modifications apportées au mock-up sont enregistrées par des empreintes à l’alginate. Les moulages issus de cette étape deviennent le nouveau projet thérapeutique, il se substituent au wax up ou guident sa modification afin d’en tirer des structures provisoires.
6. Roder le plan d’occlusion
Lors de l’élaboration du wax-up, la morphologie des dents est construite en confrontant différentes analyses. (fig. 11) Toutefois, aucune simulation n’est encore capable de reproduire fidèlement la physiologie du patient. Le laisser imprimer à la surface de ses provisoires, la liberté fonctionnelle qui lui est nécessaire et utiliser ses sensations de verrouillage lors du réglage des provisoires représente un gain de temps et de qualité des reconstructions d’usage en céramique qui tolèrent mal d’être resculptées et repolies en bouche.
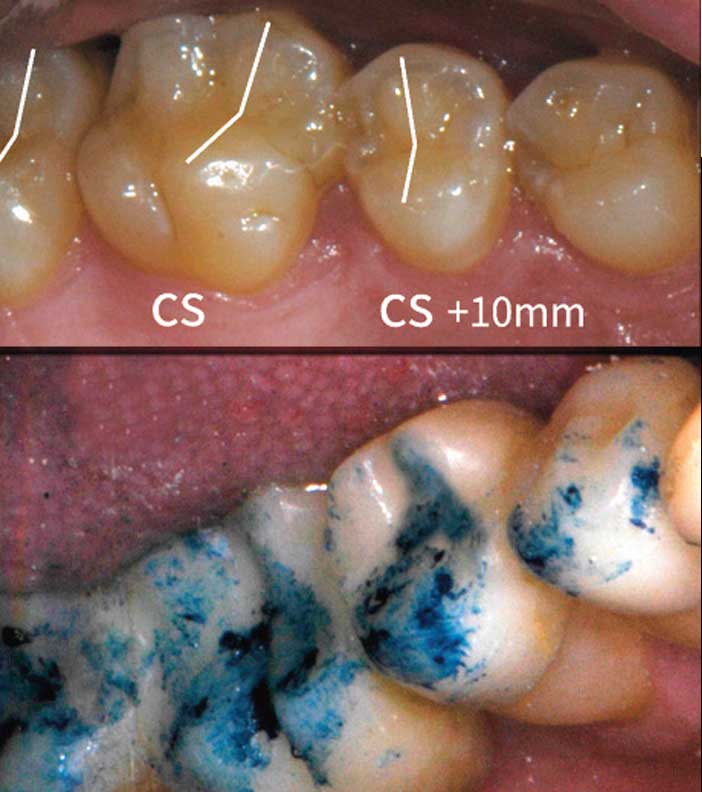
Fig. 11 : lors de l’élaboration du wax-up, la morphologie des dents est construite en confrontant l’analyse visuelle des facettes d’usure, le type de cycle masticatoire du patient (plutôt vertical ou horizontal) observé lors de la mastication ostentatoire d’un chewing-gum, et des règles numériques (par exemple le rayon de la courbe de Spee = le rayon de la courbe de Wilson sur la 6). Toutefois, aucune méthode n’est assez efficace pour imiter le rodage des surfaces provisoires par le patient.
Ces provisoires, une fois rodées, seront enregistrées dans une empreinte qui guidera le technicien de laboratoire lors de la réalisation des prothèses d’usage.
7. Rétablir le guide antérieur
Il nous semble plus favorable, si possible, de reconstruire d’abord un guidage antérieur fixant la désocclusion et l’orientation des cuspides postérieures. (fig. 12) Les pièces d’usage antérieures mandibulaires sont les plus « risquées », elles seront assemblées en dernier pour les préserver d’une surcharge fonctionnelle lorsque le plan d’occlusion n’est pas stabilisé par les pièces d’usage postérieures et pour affiner le réglage du guide antérieur.
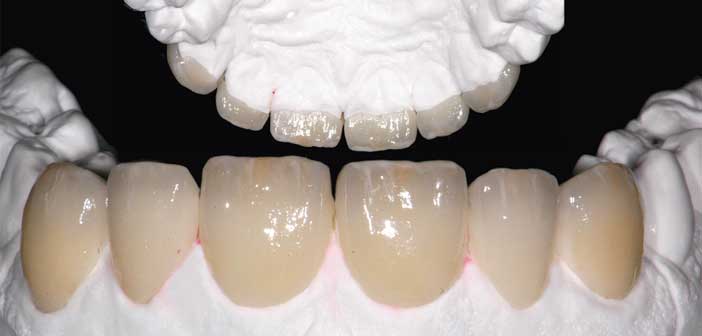
Fig. 12 : dans ce cas, nous commençons par réaliser les pièces d’usage maxillaires face aux provisoires mandibulaires.
Le mock-up est maintenu lors de la préparation afin de n’enlever que le tissu strictement nécessaire à la réalisation du projet final. (fig. 13)
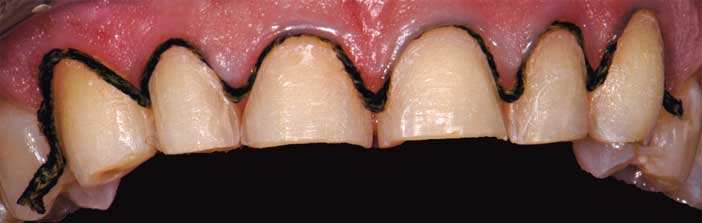
Fig. 13 : l’érosion vestibulaire et le projet final nous permettent de conserver un maximum d’émail favorable au collage.
L’équilibration fonctionnelle cherche à valider une franche désocclusion postérieure lors de la propulsion et des latéralités, protégeant des secteurs cuspidés des forces obliques qui leur sont nocives et soulageant l’aTM. (fig. 14)
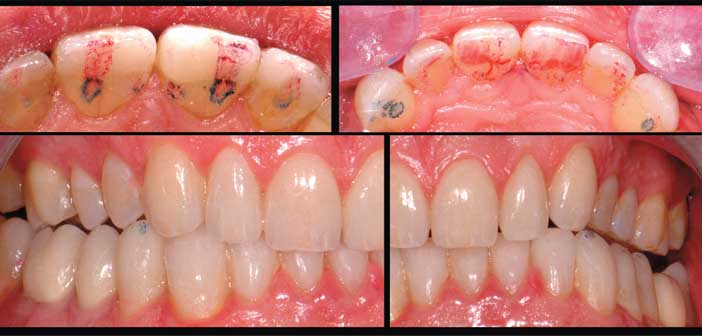
Fig. 14 : la propulsion est répartie de manière homogène entre les deux incisives centrales. Si possible les canines portent seules les latéralités. L’incision est réglée à partir du bout à bout vers l’OIM, le trajet appuyé est réparti, depuis le bout à bout, de manière homogène entre les deux incisives centrales
8. Stabiliser le plan d’occlusion
Les secteurs postérieurs sont préparés au travers des provisoires l’un après l’autre pour permettre un enregistrement sectoriel de l’occlusion à la résine Duralay. (fig. 15)
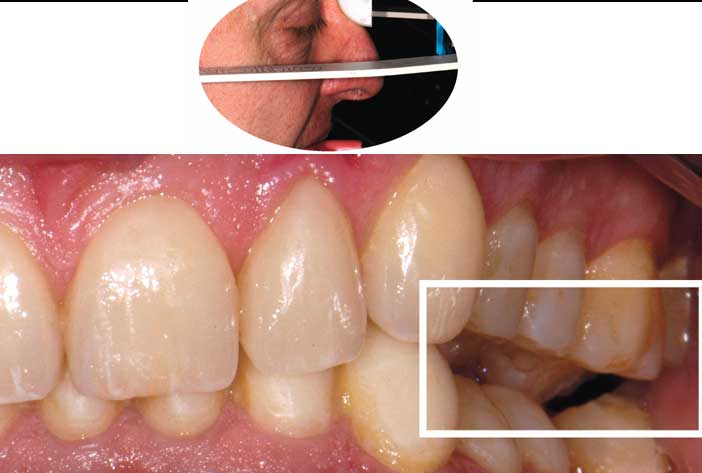
Fig. 15 : lors de l’enregistrement sectoriel de l’occlusion, un côté est calé dans la position de reconstruction choisie et rodée, un autre libéré de ses provisoires et enregistré. Le modèle maxillaire est transféré sur articulateur au moyen d’un nouvel enregistrement par arc facial.
L’essayage esthétique se réalise au moyen de pâtes d’essai hydrosolubles (Variolink try in) qui permettent d’anticiper l’influence du composite de collage sur les pièces les plus fines et de choisir celui qui produira la plus belle harmonie entre l’ensemble des pièces.
L’équilibration s’attache à la stabilité de la position de fermeture dans laquelle l’OIM et l’OrC ont fusionné. Celle-ci doit être unique et reproductible, facilement retrouvée par le patient. Lorsqu’il ferme le bruit doit être sec, unique, sans qu’il rapporte de sensation de glissement. Le recouvrement cuspidien et l’engrènement cuspide/fosse doivent être suffisamment serrés pour repousser la joue d’un côté et la langue de l’autre et prévenir les morsures. (fig. 16)
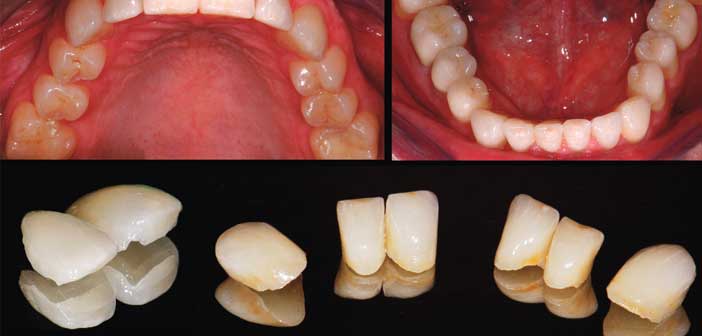
Fig. 16 : la reconstruction de ce patient a fait intervenir une combinaison de pièces prothétiques allant de la facette pelliculaire à la couronne sur implant, en passant par des veneerlays et des couronnes sur inlay-cores. Le porte-à-faux sur le bord libre des incisives mandibulaires aurait pu conduire à la réalisation de couronnes. Toutefois, après une discussion avec F. Vailati, nous avons décidé de réaliser des facettes presque sans préparation et avec un porte-à-faux supérieur aux 3 mm recommandés. L’argument de la préservation tissulaire et de la réversibilité a séduit le patient qui a validé cette option.
9. Maintenir les résultats
Une gouttière de décompression neuro musculaire doit être réalisée et régulièrement équilibrée. rigide, elle établit des contacts généralisés en OIM= OrC, une désocclusion des secteurs postérieurs en propulsion et latéralité. Plane, elle favorise la décompression neuromusculaire et le patient adopte, lorsqu’il la porte une position de relaxation parfois différente de son OIM. Il est donc important qu’elle soit equilibrée régulièrement et après au moins 5 à 10 mn de port continu.
10. Conclusion : informer et suivre
Il nous semble très important d’informer le patient le plus clairement possible, dès le début du traitement, que l’usure qu’il a fait subir à ses dents se reproduira sur les pièces de céramiques qui restent pourtant la meilleure alternative à la perte tissulaire. Un suivi en kinésithérapie spécialisée se révèle d’une aide précieuse chez les bruxomanes. Les reconstructions étendues restent des traitements exigeants pour le patient, comme pour le praticien. Une méthodologie rigoureuse et reproductible permet de les aborder le plus sereinement possible et de pouvoir accompagner le patient dans cette aventure qui modifiera significativement son sourire et son visage.
Bibliographie
Dawson P. Functional occlusion: from TMJ to smile design. St Louis, MO: Mosby Elsevier; 2007.
Mauro fradeani; Giancarlo Barducci. Esthetic rehabilitation in Fixed Prosthodontics: Prosthetic Treatment
– A Systematic approach to Esthetic, Biologic, and Functional Integration Volume 2. Quintessence Publishing Co Ltd, 2008. Orthlieb J.D. Gnathologie fonctionnelle –, Volume 1. Wolters Kluwer France, 2009.
Lafargue H. Erosions dentaires multiples : Trois étapes pour un sourire. Clinic. Clinic 2012 ; n°HS : 11-20. 57.
Vailati f, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: yhe three-step technique.
Part 1. Eur J Esthet Dent. 2008; 3:30-44. Vailati f, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: yhe three-step technique.
Part 2. Eur J Esthet Dent. 2008; 3:128-46.